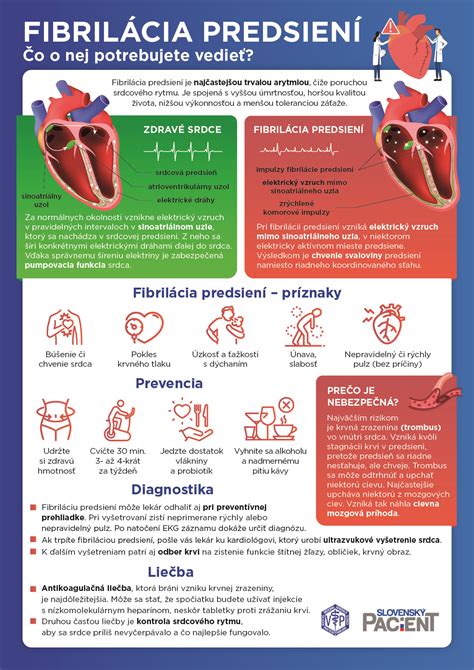
Fibrilácia predsiení (FP) je najčastejšou srdcovou arytmiou. Ročne na Slovensku pribudne 35-tisíc pacientov s touto diagnózou a dohromady u nás máme cca 150-tisíc pacientov. Ide o poruchu srdcového rytmu, pri ktorej srdce bije nepravidelne a často príliš rýchlo. Prečo je to nebezpečné? Najväčšie riziko predstavuje vznik krvných zrazenín. Fibrilácia predsiení výrazne zvyšuje riziko mozgovej príhody. Niektorí ľudia nemajú žiadne príznaky. Porucha tohto rytmu, najmä u seniorov, môže viesť k vážnym zdravotným komplikáciám.
Fibrilácia predsiení a srdcové zlyhávanie sú dve významné kardiovaskulárne epidémie, ktoré často koexistujú, vzájomne sa ovplyvňujú a vedú k zvýšenej chorobnosti a úmrtnosti. Srdcové zlyhávanie (SZ) dnes predstavuje epidémiu medzi kardiovaskulárnymi (KV) ochoreniami - výskyt v populácii sa odhaduje na 1,5-2,0 % a postihuje asi 100 000 osôb na Slovensku. Vysvetlením tejto skutočnosti je lepšia liečba KV ochorení (infarktov myokardu revaskularizáciou, hypertenzie jej liečbou, operačnou liečbou - koronárne bypassy, chlopňové zákroky a podobne), ale aj predĺženie priemerného veku našich občanov. Ochorenie nevieme vyliečiť, ale dokážeme ho zmierniť či stabilizovať. Ďalšou KV epidémiou, ktorá často doprevádza aj epidémiu SZ, je výskyt predsieňovej fibrilácie (PF) - tiež sa jej výskyt odhaduje asi na 1-1,5 % občanov Slovenska. Veľmi často sa obe epidémie stretávajú u toho istého chorého. Sú často vzájomne prepojené a jedna z nich priťahuje vznik a pretrvávanie tej druhej.
Fibrilácia predsiení je jednou z arytmií, ktorá súvisí aj s civilizačnými ochoreniami, preto sa dá ovplyvniť zmenou životného štýlu. Veľký podiel na vzniku fibrilácie predsiení má podľa výskumov nadváha a obezita. Pacienti, ktorí dokážu zredukovať svoju hmotnosť sa môžu zbaviť fibrilácie predsiení, alebo aspoň významne zlepšiť svoje príznaky. Obezita vedie k zhoršeniu diastolickej funkcie ľavej komory, čo zvyšuje riziko fibrilácie predsiení. Kilá navyše dokážu „dômyselný srdcový orchester“ rozladiť tak, že srdce prestáva biť normálnym rytmom a vznikajú arytmie. Všetky poruchy srdcového rytmu majú spoločného menovateľa - abnormálnu elektrickú aktivitu v srdci.
Čo je fibrilácia predsiení a ako vzniká?
Fibrilácia predsiení (FiP) je porucha srdcového rytmu (arytmia) charakterizovaná nekoordinovanou, rýchlou a nepravidelnou elektrickou aktiváciou a kontrakciou predsiení srdca, pričom nepravidelnosť sa prenáša aj na kontrakciu srdcových komôr. Pri FP sa sínusový uzol nevysiela pravidelné elektrické impulzy a vznikajú chaotické impulzy priamo v predsieňach. V dôsledku toho predsiene pracujú mimoriadne rýchlo (vyše 300 úderov za minútu) a nepravidelne. Tieto impulzy sa dostávajú do komôr, ale predsieňovokomorový uzol (AV uzol) mnohé z nich zablokuje, čím sa znižuje výsledná frekvencia komôr. Pri FP chýba výkon predsieňovej kontrakcie, čím sa sťažuje plnenie ĽK. Okrem toho FP prispieva k vzniku mikrotrombov v oblasti steny ľavej predsiene (pre stázu krvi v tejto dutine, ale i pre fibrotické degeneratívne zmeny steny ľavej predsiene).
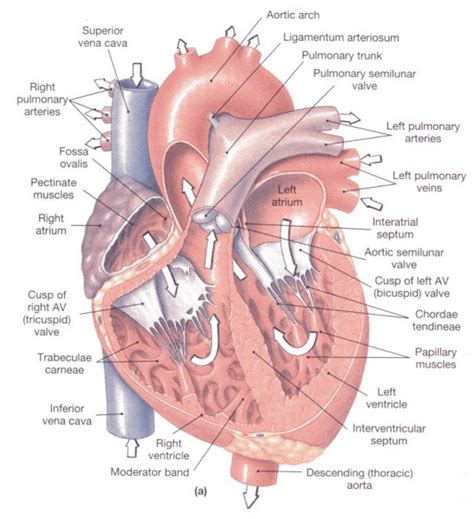
Srdce, tento obdivuhodne skoordinovaný systém svalov a elektrických impulzov, je životne dôležitý orgán. Skladá sa zo štyroch komôr, pričom dve horné sú predsiene. Do pravej predsiene prúdi krv z celého tela, zatiaľ čo do ľavej predsiene prichádza krv z pľúc. Komory, umiestnené pod predsieňami, sú hlavnými pumpami srdca. Pravá komora vytláča krv do pľúc, kde sa okysličí, a ľavá komora pumpuje okysličenú krv do celého tela. Rytmus srdca je udávaný sínusovým uzlom, ktorý tvorí súbor špeciálnych srdcových buniek v pravej predsieni. Tento uzol spúšťa elektrické impulzy, ktoré sa pravidelne šíria do srdcového svalu, čím zabezpečujú normálnu činnosť srdca ako pumpy. Elektrické impulzy zabezpečujú, že srdce môže fungovať nepretržite. Niekedy však tieto impulzy stratia svoj pravidelný rytmus. Najčastejšou formou takejto arytmie, najmä vo veku nad 60 rokov, je fibrilácia predsiení (FP).
Rizikové faktory a súvislosti
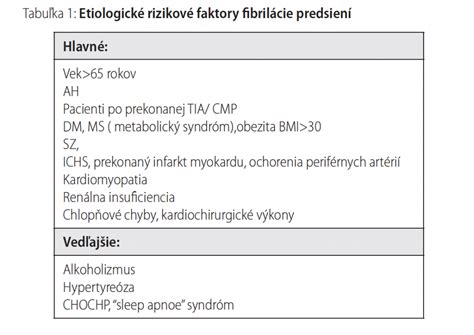
Fibrilácia predsiení často vzniká u starších osôb (nad 65 rokov), u ľudí s vysokým krvným tlakom, s koronárnou chorobou srdca, s poškodením srdcových chlopní alebo so zvýšenou činnosťou štítnej žľazy. Môže sa spájať aj s vrodenými srdcovými chybami, ochoreniami pľúc alebo reumatickou horúčkou. Vek je jedným z najvýznamnejších rizikových faktorov koronárnej choroby srdca. Pacienti starší ako 75 rokov majú prinajmenšom dvojnásobnú mortalitu na akútny koronárny syndróm v porovnaní s mladšími pacientmi.
Podľa Svetovej zdravotníckej organizácie (WHO) sa pacienti rozlišujú na starších 60-74-ročných, starších 75-89 rokov a dlhovekých pacientov od 90 rokov. Všeobecne sa pojmom seniori označujú pacienti vo veku ≥ 65 rokov.
Zistila sa, že nedostatočný spánok je spojený s vyšším rizikom fibrilácie predsiení u dospelých v produktívnom veku, najmä okolo päťdesiatky. „Naše výsledky poskytujú objektívne dôkazy, že dĺžka spánku je dôležitá pre zdravie srdcového rytmu, najmä u pracujúcich dospelých,“ uviedol Tadashi Hoshiyama z Kumamoto University. Tím analyzoval anonymizované údaje osôb vo veku okolo 50 rokov - považovanom za vrchol pracovnej aktivity - a osôb vo veku okolo 70 rokov, predstavujúcich dôchodkový vek. U účastníkov v 50. rokoch života bola kratšia dĺžka spánku významne spojená s vyššou pravdepodobnosťou výskytu fibrilácie predsiení. Každá ďalšia minúta spánku bola dokonca spojená s merateľným znížením rizika.
Zaujímavé je, že hoci dlhší spánok vo všeobecnosti znižoval riziko fibrilácie predsiení, nadmerne dlhý spánok neprinášal dodatočný prínos, najmä u starších dospelých.
Príznaky a komplikácie
Prejavy fibrilácie predsiení sú rôznorodé. Až 60-70 percent pacientov nepociťuje žiadne ťažkosti a arytmia sa objaví náhodne. Medzi príznaky patrí búšenie srdca, pokles výkonnosti, únavnosť, dýchavičnosť a tlaky na hrudníku. Pri FP je tiež sprievodným javom vysoký krvný tlak, chronické srdcové zlyhávanie, chlopňové chyby a ischemická choroba srdca.
Počas fibrilácie predsiení bijú predsiene príliš rýchlo a neúčinne, čo spôsobuje pomalší prietok krvi a tendenciu k zrážaniu. Ak sa krvná zrazenina odtrhne, môže putovať do mozgu a spôsobiť mozgovú porážku, alebo do iných častí tela, napríklad do končatín. U mnohých ľudí je mozgová porážka prvým príznakom FP, zatiaľ čo iní pociťujú búšenie srdca, únavu alebo nepravidelný srdcový rytmus.
Hoci samotná FP neohrozuje život, môže viesť k vzniku krvnej zrazeniny v ľavej predsieni, čo môže spôsobiť mozgovú porážku. Ak sa FP nelieči a komory dlhodobo pracujú príliš rýchlo, srdce sa môže začať zväčšovať a zlyhávať. Tento stav je sprevádzaný dýchavičnosťou, vyčerpanosťou a opúchaním nôh.
Najzávažnejšie riziko súvisiace s fibriláciou predsiení je mozgová mŕtvica, ktorá hrozí pacientom až 5-krát častejšie, ako pri normálnom rytme srdca. Pri tomto ochorení totiž srdcom neprúdi krv plynulo a môže viaznuť v predsieňach. Ako dôsledok sa začnú krvné bunky zhlukovať a môžu vytvoriť zrazeninu. Krvná zrazenina sa môže so srdca uvoľniť (embolus) a krvným obehom sa môže dostať až do mozgu, tam upchať cievu a spôsobiť tak mozgovú porážku. Zrazenina však môže „zaplávať“ po krvnom prúde aj inde a upchať cievy končatín, obličiek, či brušných orgánov.
Pokiaľ je srdcový rytmus nesprávny počas dlhšieho obdobia (týždne alebo mesiace), môže poškodiť srdce. Ako srdce slabne, krv sa začne navracať do pľúc, čo negatívne ovplyvní dýchanie. V najvážnejších prípadoch, najmä ak je tempo srdca príliš rýchle alebo ak sa fibrilácia objaví v už oslabenom srdci, môže spôsobiť až srdcové zlyhanie.
Diagnostika a liečba
Ľuďom, ktorým zistia túto diagnózu, lekár zvyčajne predpíše antikoagulancium, ktoré zabraňuje tvorbe krvnej zrazeniny v srdci. Pacientov najmä zaujíma, prečo potrebujú užívať antikoagulanciá. Ak pochopia, aké má fibrilácia predsiení riziká a že im vážne hrozí cievna mozgová príhoda, úplná väčšina z nich liečbu prijme a disciplinovane ju berie. Motiváciou je pre nich aj to, že dnes už vieme až o polovicu znížiť riziko cievnej mozgovej príhody spojenej s fibriláciou predsiení.
Súčasná moderná antikoagulačná liečba NOAK nezvyšuje riziko vážneho, život ohrozujúceho krvácania. Jeden zo skupiny liekov NOAK má dokonca k dispozícii protilátku, ktorá dokáže veľmi rýchlo a účinne neutralizovať účinok tohto liečiva riediaceho krv.
Dôležité je tiež liečiť vysoký krvný tlak, ak je prítomný a aj ďalšie ochorenia, ktoré nie sú chorobami srdca, ale majú vplyv na fibriláciu predsiení. Je to napríklad zvýšená funkcia štítnej žľazy, ktorá dokáže priamo vyvolať fibriláciu predsiení. Na vzniku FP sa tiež môžu podieľať pľúcne ochorenia či syndróm spánkového apnoe.
Farmakologická liečba predstavuje liečbu prvej voľby u všetkých pacientov s fibriláciou predsiení. U niektorých pacientov sú však epizódy predsieňových fibrilácií závažné a časté a pokiaľ farmakologická liečba neúčinkuje alebo spôsobuje nežiaduce vedľajšie účinky, treba zvážiť iné možnosti liečby, medzi ktoré patrí kardioverzia a ablácia.
Kardioverzia je spôsob liečby fibrilácie, pri ktorom sa cez špeciálne gélové podložky upevnené na hrudníku pôsobí na srdce elektrickým výbojom. Pomocou šoku srdce opäť „naskočí“ na svoj normálny rytmus. Je to veľmi účinná liečba, najmä ak ide o začínajúce ochorenie.
Ablácia je chirurgický zákrok, pri ktorom sa poškodia alebo zničia drobné oblasti v srdcovej predsieni, v ktorých môžu vznikať abnormálne elektrické signály. Tým sa podarí dosiahnuť normálny rytmus. Zákrok sa vykonáva pomocou ohybných katétrov, ktoré sa zavedú do ciev a pod kontrolou röntgenu až do dutín srdca.
Zmena životného štýlu ako súčasť liečby
Fibrilácia predsiení je závažné ochorenie, ktoré postihuje najmä seniorov a môže viesť k vážnym komplikáciám, ako je mozgová porážka a srdcové zlyhávanie. Dôležitá je včasná diagnostika a liečba, ktorá zahŕňa antikoagulačnú liečbu a zmenu životného štýlu.
Manažment pacientov s fibriláciou predsiení a srdcového zlyhávania s redukovanou ejekčnou frakciou má zahŕňať liečbu fibrilácie predsiení, ako aj komplexnú maximálne tolerovanú liečbu srdcového zlyhávania, úpravu životného štýlu a manažment rizikových faktorov.
6 prirodzených spôsobov, ako zabrániť alebo zvrátiť fibriláciu predsiení | Dr. Jack Wolfson
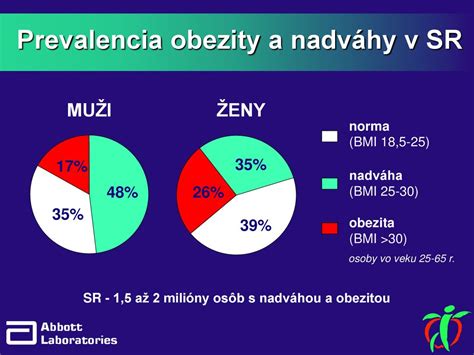
Obezita je definovaná ako zvýšený obsah tuku v tele. Svetová zdravotnícka organizácia (WHO) definovala hodnotu BMI medzi 18,5 až 24,9 ako úroveň predstavujúcu nízke riziko vzniku zdravotných rizík súvisiacich s nadmernou hmotnosťou. Hodnoty medzi 25,0 až 29,9 už predstavujú zvýšené riziko, 30,0 až 39,9 oblasť vysokého rizika a hodnotu nad 40, ktorá spadá do kategórie morbídna obezita, považuje WHO za veľmi vysoko rizikovú pre vznik sprievodných zdravotných rizík.
S obezitou súvisia významné priame a nepriame náklady, ktoré významnou mierou zaťažujú zdravotnícky a sociálny systém.
V prípade pacientov so SZ býva nárast diastolického tlaku v ľavej komore (ĽK). Prispievajú k tomu nasledovné faktory - zvýšenie tuhosti ĽK pri dlhotrvajúcej hypertenzii a vyššom veku, hypertrofia ĽK pri ťažkej hypertenzii, porucha relaxácie ĽK, ischémia myokardu ĽK (porucha relaxácie i kontraktility, asynergia v kontraktilite), diabetická „kardiomyopatia“ (pri diabete s poruchou funkcie ĽK). Zvýšený diastolický tlak ĽK narušuje átrialne funkcie i štruktúru - dilatuje ľavá predsieň, narušuje sa štruktúra jej steny (zvýšená fibróza, event. i hypertrofia). Sťažuje plnenie ĽK a narušuje sa i elektrická činnosť predsiení, vč. funkcie sínusového uzla.
Odhaduje sa, že v Európe trpí na FiP až 3% dospelej populácie. FiP tak predstavuje najčastejšie sa vyskytujúcu arytmiu v klinickej praxi. Ak sa na to pozrieme z inej perspektívy, približne u každého štvrtého človeka vo veku 40-55, doteraz bez FiP, dôjde v priebehu ďalšieho života k rozvoju tohto ochorenia. FiP sa často vyskytuje predovšetkým u starších osôb a pri starnutí populácie je výskyt tohto ochorenia stále častejší.
Registrami a štatistickými prehľadmi sa dokladuje, že pri pokročilom a dlhotrvajúcom SZ, až u polovice chorých so SZ je prítomná aj PF. Obe ochorenia majú rovnaké či podobné rizikové faktory a KV ochorenia, ktoré sú potrebné pre ich vznik a tiež progresiu: vyšší vek (obvykle ≥ 65 rokov), arteriálna hypertenzia (pri jej skoršom vzniku, pri ťažkej forme ochorenia, ale hlavne pri nedostatočnej liečbe s dlhodobo nekontrolovaným krvným tlakom), diabetes mellitus 2. typu (patrí k najsilnejším faktorom vzniku oboch ochorení, obvykle sú diabetici aj hypertonikmi s ťažšie kontrolovaným tlakom), obezita (centrálneho typu, významného faktora podpory vývoja PF). Spomedzi KV ochorení je to hlavne ischemická choroba srdca (ICHS), ktorej vývoj podporujú práve spomínané rizikové faktory.
tags: #fibrilacia #predsieni #a #srdcove #zlyhavanie #u