Dialýza je život zachraňujúca liečba pre pacientov s akútnym alebo chronickým zlyhaním obličiek. Je to procedúra, ktorej hlavným účelom je nahradiť funkciu obličiek, keď už nezvládajú svoju úlohu. Je to viac ako len liečba; je to nevyhnutný spoločník života mnohých ľudí trpiacich chronickým zlyhaním obličiek. Tento článok poskytuje komplexný prehľad o starostlivosti o dialyzovaných pacientov, od špecializovaných oddelení v nemocniciach (OAIM) až po možnosti dialýzy v domácom prostredí, a taktiež o výzvach a aspektoch spojených s touto liečbou.

Typy dialýzy
Existujú dve hlavné formy dialýzy, ktoré nahrádzajú činnosť obličiek tým, že odstraňujú odpadové látky, nadbytočnú tekutinu a elektrolyty z tela:
- Hemodialýza: Je to najbežnejšia forma dialýzy, pri ktorej sa krv pacienta filtruje mimo tela pomocou dialyzačného prístroja/monitora. Pacient je napojený na prístroj prostredníctvom prístupu vytvoreného v jeho cievach (napríklad artériovenózna fistula alebo graft).
- Peritoneálna dialýza: Pri tejto metóde sa brušná dutina pacienta, konkrétne pobrušnica (peritoneum), používa ako filter. Do brušnej dutiny sa tenkou mäkkou silikónovou hadičkou, nazývanou peritoneálny katéter, napúšťa dialyzačný roztok. Po vypustení z brušnej dutiny roztok obsahuje odpadové látky a nadbytočnú vodu. Peritoneálna dialýza sa vykonáva prostredníctvom dialyzačného prístroja (veľkosťou ako tlačiareň) počas noci.

Starostlivosť o pacienta s dialýzou na OAIM
Pacienti na Oddeleniach akútnej a intenzívnej medicíny (OAIM) vyžadujú najvyššiu potrebu monitorovania a liečby multiorgánového zlyhávania. Starostlivosť o pacientov na OAIM je často závod s časom. Úsek intenzívnej a resuscitačnej starostlivosti zabezpečuje nepretržitú starostlivosť pre pacientov so závažnými - život ohrozujúcimi poruchami orgánov a orgánových systémov v kritickom stave.
Vybavenie a procedúry na OAIM
OAIM disponuje modernými polohovacími resuscitačnými lôžkami, ktoré sú vybavené modernou monitorovacou technikou, injekčnými a infúznymi dávkovačmi, enterálnou pumpou, defibrilátormi, dialýzou, monitormi krvného obehu invazívne a neinvazívne atď. Systém Aquarius je určený pre pacientov s akútnym zlyhaním obličiek (AKI), spolu s citrátovou antikoaguláciou a v spojení s automatickou titráciou a riadeným ošetrovaním pacienta sú kľúčovými parametrami systému Aquarius. Súčasne je zabezpečené jedinečné automatické vyrovnanie bilancie tekutín, známe rozhranie a jednoduché riešenie problémov. Substitučný roztok pre CRRT predstavuje 100% bikarbonátový pufrovaný roztok bez laktátu, určený na použitie zdravotníckymi pracovníkmi.
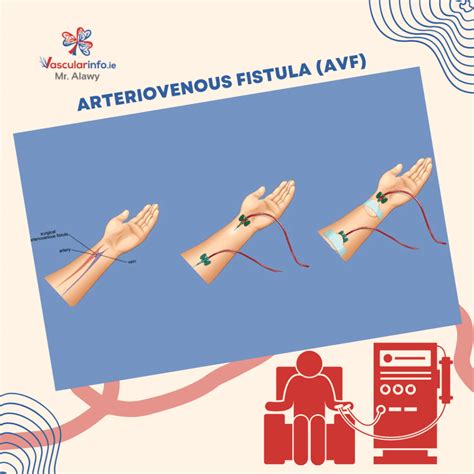
Cievny prístup pre hemodialýzu
Bez dobre fungujúceho cievneho prístupu by nebolo možné vykonávať dialýzu, ktorá nahrádza funkciu poškodených obličiek. Cievny prístup je miesto na pacientovom tele, ktoré sa chirurgicky vytvorí, aby sa zabezpečilo spoľahlivé a opakovateľné pripojenie k dialyzačnému prístroju počas liečby v dialyzačnom stredisku.
Typy cievnych prístupov
Existujú rôzne typy cievnych prístupov, ktoré sa líšia spôsobom vytvorenia a umiestnenia na tele:
- Arteriovenózna fistula (AVF): Je najčastejšie používaným a preferovaným typom cievneho prístupu pre hemodialýzu. AVF sa vytvára chirurgickým prepojením tepny a žily, zvyčajne na predlaktí nedominantnej ruky. Vytvorenie fistuly zvyšuje tlak a prietok krvi v žile, čo spôsobuje jej rozšírenie a zosilnenie steny. Tento proces sa nazýva maturácia fistuly a zvyčajne trvá niekoľko týždňov až mesiacov. AVF je najdlhšie trvajúcim typom cievneho prístupu.
- Arteriovenózny graft (AVG): AVG je cievny prístup, ktorý sa vytvára chirurgickým zákrokom. Na rozdiel od AVF, kde sa spájajú pacientove vlastné cievy, AVG využíva umelú cievnu protézu (graft) na spojenie tepny a žily. Môže sa použiť aj v prípadoch, keď pacient potrebuje urgentne začať s dialýzou a nie je dostatok času na maturáciu AVF. Má však vyššie riziko infekcie, zrážania krvi a zúženia ciev a zvyčajne kratšiu životnosť ako AVF.
- Centrálny venózny katéter (CVK): Je tenká, flexibilná hadička (katéter), ktorá sa zavádza do veľkej žily, zvyčajne na krku (jugulárna žila), pod kľúčnou kosťou (subklávia) alebo v slabinách (femorálna žila). Používa sa pri urgentnej potrebe dialýzy alebo počas čakania na dozretie AVF alebo AVG.
Starostlivosť o cievny prístup
Správna starostlivosť o cievny prístup je kľúčová pre dlhodobé úspešné fungovanie dialýzy a prevenciu komplikácií. Zahŕňa:
- Pravidelná kontrola: Denne kontrolujte, či máte fistulu alebo štep dobrý prietok krvi dotykom končekmi prstov. Skontrolujte krvácanie, bolesť, začervenanie alebo opuch. Zdravá AVF alebo AVG by mala vydávať charakteristický šelest (zvuk prúdiacej krvi) a vír (pocit chvenia).
- Ochrana pred poranením: Chráňte cievny prístup pred poranením alebo nadmerným tlakom, napríklad aj pri spaní. Vyhnite sa noseniu tesných odevov, hodiniek alebo šperkov na ruke s cievnym prístupom.
- Hygiena: Miesto výstupu katétra by malo byť vždy udržiavané v čistote a suchu. Pri preväzovaní katétra je potrebné dodržiavať zásady sterility a používať vhodné dezinfekčné prostriedky.
- Cvičenie: Pravidelné cvičenia, ako je stláčanie mäkkej loptičky alebo opakované otváranie a zatváranie päste, môžu pomôcť zlepšiť krvný obeh a posilniť cievny prístup.
- Vyvarovanie sa: Nepoužívajte cievny prístup na odber krvi alebo aplikáciu i.v.
Možné komplikácie
Napriek správnej starostlivosti sa môžu vyskytnúť rôzne komplikácie:
- Infekcie: Závažná komplikácia, ktorá môže ohroziť funkčnosť prístupu aj celkové zdravie pacienta.
- Trombóza: Upchatie cievneho prístupu krvnou zrazeninou, ktorá sa prejavuje absenciou víru, opuchom končatiny a nedostatočným prietokom krvi.
- Stenóza: Zúženie cievneho prístupu, najčastejšia komplikácia AVF a AVG, vedie k zníženiu prietoku krvi a prejavuje sa slabým vírom, opuchom končatiny a vysokým venóznym tlakom.
Edukácia a podpora pacienta
Zaradenie do dialyzačného programu znamená veľký životný zlom nielen pre pacienta, ale aj pre celú rodinu. Edukácia pacienta sa poskytuje najmä počas samotnej liečby na dialyzačnom oddelení.
Pacientska akadémia
Dialyzačné stredisko B. Braun Avitum v Bratislave - Vrakuni, identifikovalo problém, že pacienti majú tendenciu menej sa zameriavať na vnímanie odporúčaní a obsah edukácie. Preto zorganizovalo Pacientsku akadémiu, ktorej sa môže zúčastniť aj rodina pacienta, s cieľom zlepšiť informovanosť a spoluprácu. Edukácia pacientov sa zameriava na dialýzu, starostlivosť o cievny prístup, diétu, lieky a životný štýl.
Diéta a príjem tekutín
Dôležitá je aj strava. Musíte dodržiavať diétu, ktorú vám predpísal odborník na výživu/dietológ. Pamätajte, že vaše obličky už nemôžu vylučovať vedľajšie produkty potravy, takže sa vedľajšie produkty budú hromadiť až do vašej následnej liečby. Ak získate viac tekutín, ako je predpísané, budete musieť odobrať viac tekutín počas predpísaného času dialýzy.
- Tekutiny: Napíšte si, koľko tekutín denne vypijete. Snažte sa piť len vtedy, keď ste smädní. Opýtajte sa svojho odborníka na výživu, aké tekutiny môžete a nemôžete piť. Cucanie cukríkov alebo žuvačiek môže pomôcť udržať ústa vlhké bez toho, aby ste museli piť akékoľvek tekutiny. Nepite alkohol.
- Draslík: Draslík je bohatý na niektoré druhy ovocia a zeleniny. Prispôsobenie sa novej strave môže chvíľu trvať.
Lieky a vitamíny
- Erytropoetín: Vaše obličky neprodukujú dostatok erytropoetínu. Erytropoetín je hormón produkovaný obličkami, ktorý pomáha vášmu telu vytvárať červené krvinky. Váš lekár vám môže podať umelý hormón nazývaný EPO, ktorý môže pomôcť predchádzať anémii (nízky počet červených krviniek).
- Vitamíny: Možno budete musieť užívať lieky obsahujúce železo a folát, aby ste pomohli telu produkovať dostatok červených krviniek, ktoré by vám mali dodať viac energie. Možno budete musieť užívať vápnik aj na prevenciu alebo liečbu ochorenia kostí.

Starostlivosť o krehkého pacienta s chronickým ochorením obličiek
Pojem „krehký pacient“ ponúka odpoveď na otázku, ako pomenovať a kam zaradiť pribúdanie závažných ťažkostí a funkčných deficitov človeka, ktorý intenzívne a progresívne „chátra“. V našom prípade ide o krehkého pacienta s chronickým ochorením obličiek, kde dochádza k poklesu potenciálu zdravia, zdatnosti, sebestačnosti, odolnosti a adaptability organizmu na dlhodobé ochorenie a jeho liečbu. Podľa Európskej asociácie dialyzačných a transplantačných sestier (EDTNA/ERCA) sa počet pacientov v seniorskom veku neúmerne zvyšuje. V roku 2016 bolo v Európe dialyzovaných pacientov starších ako 60 rokov približne 44 %. Na Slovensku je podobná situácia.
Najčastejšie geriatrické symptómy u dialyzovaných pacientov
Zvyšujúci sa vek pacientov núti ošetrovateľský personál meniť postupy, najmä v oblasti edukácie a spolupráce v medzidialyzačnom období. Komplexná ošetrovateľská starostlivosť musí zohľadňovať potreby pacienta v súvislosti s dialyzačnou liečbou ako aj s chorobami vo vyššom veku, najmä so špecifickými geriatrickými symptómami a inými komplikáciami. Geriatrickí dialyzovaní pacienti potrebujú špecifickú modifikáciu zdravotnej starostlivosti so zameraním na individualizáciu liečby a prevenciu rizík.
| Symptóm | Prejav / Dôsledok |
|---|---|
| Agitovanosť | Chorobný nepokoj, neschopnosť dodržať čas dialyzačnej liečby, potreba zvýšenej sledovanosti. |
| Anorexia | Strata chuti do jedla, problém s dodržiavaním špecifickej diéty (obmedzenia kália, fosforu, tekutín). |
| Apatia | Nezáujem spolupracovať, strata zmyslu života. |
| Chronická bolesť | Diskomfort počas dialýzy aj doma, ovplyvňuje spoluprácu, problém s presúvaním. |
| Dekubity | Preležaniny, časté u ležiacich pacientov, vyžadujú špeciálnu starostlivosť. |
| Demencia | Rôzne príznaky, vedie k zabúdaniu na dialýzu alebo lieky. |
| Kognitívny deficit | Neschopnosť naučiť sa dodržiavanie ošetrovateľských techník a životosprávy, zhoršenie stavu. |
| Závislosť od inej osoby | Potreba pomoci pri hygienických potrebách, príprave stravy, dochádzaní na dialýzu. |
Možnosti zabezpečenia starostlivosti
Pri zaradení do chronického dialyzačného programu sa snažíme získať aj spoluprácu príbuzných. Ak však pacient nemá nikoho, kto by mu pomohol pri zvládaní liečebných postupov, existujú rôzne možnosti:
- Ošetrovateľská starostlivosť prostredníctvom praktických lekárov a agentúr domácej starostlivosti (ADOS): Sestry ADOSU sú špecializované v domácej starostlivosti a môžu vykonávať ošetrovateľské úkony. Ich návštevná služba je však časovo obmedzená a nerieši psychosociálne potreby.
- Starostlivosť v domácom prostredí prostredníctvom opatrovateliek: Uspokojuje psychosociálne potreby pacienta, pomáha s hygienou a stravou. Opatrovateľská služba je stanovená len na niekoľko hodín a opatrovateľka nemá zdravotnícke vzdelanie na rozpoznanie zhoršenia stavu.
- Starostlivosť v Domove sociálnych služieb (DSS): Pacient má zabezpečené uspokojovanie potrieb 24 hodín denne, je v prítomnosti rovesníkov a má možnosť zapájať sa do spoločných aktivít. Špecifická ošetrovateľská starostlivosť a návšteva lekára sú zabezpečené ADOS alebo prepravou do zdravotníckeho zariadenia.
- Domov sociálnych služieb s integrovanou ošetrovateľskou starostlivosťou: Poskytuje špecializovanú ošetrovateľskú starostlivosť a uspokojovanie psychosociálnych potrieb 24 hodín denne. Ideálne je, ak je dialyzačné stredisko súčasťou takéhoto zariadenia, čím sa eliminuje problém cesty na dialýzu. Multidisciplinárny tím zabezpečuje komplexnú starostlivosť.
Ošetrovateľská starostlivosť o krehkých dialyzovaných pacientov sa musí stať integrovanou súčasťou komplexnej individuálnej starostlivosti v zariadeniach sociálnych služieb. Cieľom je zvyšovanie kvality života pacienta.
Psychologická podpora a duševné zdravie
Liečba obličkového zlyhania a pravidelná dialýza so sebou prinášajú mnoho výziev a zmien v živote. Okrem fyzických ťažkostí a komplikácií spojených s ochorením a liečbou, môžete zažívať aj psychickú záťaž, stres, úzkosť alebo depresiu. Vyrovnávanie sa s chronickým ochorením a náročnou liečbou si vyžaduje veľkú dávku odvahy, trpezlivosti a podpory.
Techniky zvládania stresu
Mnohým pacientom pomáha aj zapojenie sa do podporných skupín alebo organizácií pre pacientov s ochorením obličiek. Okrem toho je dôležité starať sa o svoje celkové zdravie a pohodu. Pravidelné cvičenie, relaxačné techniky, koníčky a zmysluplné aktivity môžu pomôcť zmierniť stres a zlepšiť náladu.
- Vedomé dýchanie: Skúste si nájsť tichý a pohodlný priestor, kde sa môžete sústrediť na svoj dych. Pomaly vydychujte ústami. Opakujte po dobu niekoľkých minút.
- Progresívna svalová relaxácia: Táto technika spočíva v postupnom napínaní a uvoľňovaní jednotlivých svalových skupín tela. Začnite od chodidiel a postupujte smerom nahor. Napnite svaly na niekoľko sekúnd, potom ich uvoľnite a uvedomte si pocit uvoľnenia.
- Riadená imaginácia: Využíva silu mysle a predstavivosti na navodenie pocitu pokoja a pohody. Predstavte si pokojné a príjemné miesto, ako je napríklad pláž, lúka alebo les.
- Meditácia a Mindfulness: Meditácia je prastarou praktikou kultivácie vnútorného pokoja a bdelosti. Mindfulness je prax zámerne sústredenej pozornosti na prítomný okamih, bez posudzovania.
- Pobyt v prírode: Trávenie času v prírode má upokojujúce účinky na telo aj myseľ, znižuje stres, zlepšuje náladu a posilňuje imunitný systém.
Ak pocity úzkosti, depresie alebo stresu pretrvávajú alebo sa zhoršujú, neváhajte vyhľadať odbornú pomoc. S pravidelnou starostlivosťou o svoj cievny prístup, pozornosťou voči svojmu duševnému zdraviu a s podporou okolia môžete prežívať plnohodnotný život aj popri výzvach, ktoré prináša dialýza.
Rizikové faktory a komplikácie u dialyzovaných pacientov
U dialyzovaných pacientov sa môžu vyskytnúť špecifické rizikové faktory a komplikácie, ktoré vyžadujú zvýšenú pozornosť:
- Obezita: Predstavuje riziko pooperačnej komplikácie, vznik rany, či vznik dekubitov (preležanín), hematómu, či infekcie. U pacientov s vysokým cholesterolom a obezitou môže byť vytvorenie AVF náročnejšie.
- Fajčenie: Nikotín obsahuje účinky, ktorými sťahuje a zužuje cievy, čím obmedzuje prísun kyslíka do rany. Na hojenie rán je potrebný kyslík. Ak ho má telo nedostatok, nedochádza k obnoveniu buniek a vzniku kolagénu.
- Bércové vredy: Patrí medzi najrozšírenejšie chronické ochorenie žilového systému. Je to kožné ochorenie, ktoré je charakteristické stratou kožného tkaniva na predkolení (najčastejšie v oblasti členkov), do rôznej hĺbky podkožia. Vred predkolenia sa radí ku chronickým a dlhodobo sa hojacim ranám. Liečba bércového vredu sa vždy odvíja od aktuálneho stavu rany, jej identifikácii a zhodnotení všetkých faktorov, ktoré bránia jej hojeniu. Samotné hojenie je však dlhodobý proces - liečba zvyčajne trvá niekoľko mesiacov až rokov.
- Chronické ochorenia: Cukrovka (Diabetes mellitus) je hlavnou príčinou zlyhávania obličiek v mnohých krajinách. Chronické ochorenia môžu mať významný vplyv na naše celkové zdravie, a to vrátane zdravia našich zubov a ústnej dutiny.
Paliatívna starostlivosť v nefrológii
Paliatívna starostlivosť je holistický prístup, ktorý sa zameriava na zlepšenie kvality života pacientov a ich rodín, ktorí čelia problémom spojeným so život ohrozujúcimi chorobami. V kontexte nefrológie sa paliatívna starostlivosť zameriava na pacientov s pokročilým ochorením obličiek, ktorí čelia symptómom, ako sú bolesť, únava, dýchavičnosť, nevoľnosť a úzkosť. Cieľom je zmierniť utrpenie a zlepšiť pohodu pacientov a ich rodín, bez ohľadu na štádium ochorenia alebo prognózu.
Kľúčové princípy paliatívnej starostlivosti:
- Zameranie na kvalitu života: Hlavným cieľom je zlepšiť kvalitu života pacientov a ich rodín tým, že sa zmierňujú symptómy a poskytuje sa podpora.
- Holistický prístup: Paliatívna starostlivosť sa zameriava na fyzické, psychické, sociálne a duchovné potreby pacientov.
- Tímová práca: Paliatívna starostlivosť je poskytovaná multidisciplinárnym tímom, ktorý môže zahŕňať lekárov, sestry, sociálnych pracovníkov, psychológov a duchovných.
- Komunikácia a rozhodovanie: Pacienti a ich rodiny sú aktívne zapojení do rozhodovania o liečbe a starostlivosti.
Paliatívna starostlivosť je vhodná pre pacientov, ktorí trpia nezvládnuteľnými symptómami, psychickými alebo sociálnymi problémami, rozhodujú sa o dialýze, majú pokročilé ochorenie obličiek alebo potrebujú pomoc s plánovaním starostlivosti na konci života.
Telemedicína a vzdialený prístup v dialyzačnej starostlivosti
Telemedicína sa v dnešnej dobe využíva v kardiológii, obezitológii, pôrodníctve a ďalších odboroch. Podstatou telemedicíny je schopnosť vyšetriť pacienta na diaľku a rovnako ho aj na diaľku liečiť. Vzdialený prístup umožňuje proaktívne rozhodovať o liečbe. Naviac pri vážnejšom ochorení nebudete musieť aj niekoľkokrát týždenne do nemocnice na kontrolu, ale budete pod neustálym on-line dohľadom trebárs vďaka aplikácii v mobilnom telefóne.