Umelá pľúcna ventilácia (UPV), známa aj ako mechanická alebo prístrojová ventilácia či prístrojové dýchanie, je životne dôležitá metóda, pri ktorej mechanický prístroj preberá úlohu dýchania, čiastočne alebo úplne.
História umelého dýchania siaha do polovice 20. storočia, kedy sa začali objavovať prvé prístroje. Podtlakový ventilátor, známy ako "železné pľúca", bol jedným z prvých zariadení, ktoré sa používali pri epidémiách detskej obrny, keď došlo k ochrnutiu dýchacích svalov. Tieto obrovské prístroje, v ktorých bolo telo pacienta vzduchotesne uzatvorené a dýchanie bolo zabezpečené prerušovaným podtlakom, umožnili prežiť mnohým pacientom. Pred nástupom prístrojovej ventilácie sa používalo manuálne umelé dýchanie, ktoré však bolo neskôr nahradené efektívnejším dýchaním z úst do úst. Rozvoj hrudnej chirurgie viedol k vývoju pretlakovej ventilácie pľúc cez tracheálnu kanylu, zavedenú priamo do priedušnice. Tento posun umožnil presnejšie riadenie dýchania a lepšiu starostlivosť o pacientov. Dnešné moderné ventilátory sú vysoko sofistikované elektronicky riadené prístroje, schopné dávkovať vdychovanú zmes plynov s optimalizovaným priebehom prietoku a tlaku v rôznych ventilačných režimoch. Tieto režimy sú volené individuálne podľa príčiny zlyhania dýchania, diagnózy a celkového stavu pacienta.
Pri prirodzenom dýchaní vzduch vteká do pľúc pasívne vďaka podtlaku vytvorenému bránicou a medzirebrovými svalmi. Výdych je pasívny, riadený elasticitou pľúc. Pri umelej pľúcnej ventilácii prístroj vytvára pretlak, ktorý vháňa vzduch alebo zmes plynov do dýchacích ciest pacienta. Na zabezpečenie tesného spojenia sa používajú masky, tracheálne kanyly s tesniacou manžetou, alebo tracheostómia (otvor v krku priamo do priedušnice). Ventilátor dodáva nastavené množstvo plynu v cykloch, ktorých počet za minútu zodpovedá normálnej frekvencii dýchania. Dychový objem môže byť riadený objemovo (ventilátor sa zastaví po dodaní určeného objemu) alebo tlakovo (ventilátor ukončí vdych po dosiahnutí nastaveného tlaku). Moderné ventilátory sú vybavené systémami na zvlhčovanie a ohrievanie vdychovanej zmesi, nakoľko tieto prirodzené funkcie sú pri intubácii obmedzené.
Ciele a prínosy umelej pľúcnej ventilácie
Hlavnými cieľmi liečby umelou pľúcnou ventiláciou sú:
- Zvýšenie a normalizácia nasýtenia krvi kyslíkom.
- Úprava respiračnej acidózy (nadmerné hromadenie kyseliny uhličitej v krvi).
- Zvládnutie akútnej dychovej tiesne.
- Úprava pľúcnych atelektáz (kolapsu častí pľúc).
- Podpora alebo náhrada činnosti vyčerpaných dýchacích svalov.
- Umožnenie sedácie pacienta a zníženie spotreby kyslíka v myokarde.
- Prispenie k zvládnutiu zlyhávania srdca.
Ventilačné režimy a ich použitie
Moderné ventilátory ponúkajú širokú škálu ventilačných režimov, od úplne nezávislých od vlastnej dychovej aktivity pacienta až po režimy synchronizované s jeho spontánnym dýchaním. Tieto režimy poskytujú plnú alebo čiastočnú ventilačnú podporu. V maximálnej možnej miere sa rešpektuje vlastná dychová aktivita pacienta, avšak v prípadoch, kedy nie je možné dosiahnuť dostatočné okysličenie krvi, má prednosť zabezpečenie životne nevyhnutných parametrov pred synchronizáciou.
Komplexné režimy, riadené mikroprocesorom, ako APV (adaptive pressure ventilation) alebo ASV (adaptive support ventilation), sa snažia udržať potrebný dychový objem pri minimálnom tlaku alebo prispôsobiť ventiláciu potrebám pacienta na základe viacerých snímaných parametrov. Štandardom sa stávajú protektívne režimy, ktoré chránia pľúca pred poškodením spôsobeným samotnou ventiláciou (ventilator-associated lung injury - VALI). Tieto režimy sú kľúčové najmä u pacientov s ARDS (akútny respiračný distres syndróm), napríklad pri ťažkej pneumónii spôsobenej COVID-19. Pri protektívnej ventilácii sa používajú nižšie inspiračné tlaky a objemy (4-8 ml/kg), aj za cenu dočasného zvýšenia hladiny oxidu uhličitého (permisívna hyperkapnia) alebo zníženia hladiny kyslíka (permisívna hypoxémia). Medzi ďalšie metódy patria recruitment manévre (opätovné prevzdušnenie kolabovaných častí pľúc) a polohovanie pacienta na bruchu. V špecifických prípadoch sa uplatňuje vysokofrekvenčná trysková ventilácia.
Kedy je umelá pľúcna ventilácia indikovaná?
Rozhodnutie o napojení pacienta na UPV sa zakladá na hodnotení jeho spontánneho dýchania a vnútorného prostredia. Pri akútnom zlyhaní dýchania sú jednoznačnými indikáciami úplné zastavenie dýchania, veľmi pomalé alebo lapavé dýchanie (menej ako 10 vdychov za minútu), príliš rýchle a plytké dýchanie (viac ako 35 vdychov za minútu), príznaky nedostatočného okysličenia (cyanóza - modravé sfarbenie kože), poruchy vedomia (zmätenosť, spavosť až bezvedomie) a príznaky zlyhávania krvného obehu.
Dĺžka umelej pľúcnej ventilácie a jej riziká
Otázka "ako dlho môže byť človek na plucnej ventilacii" nemá jednoznačnú odpoveď. Doba závisí od mnohých faktorov. U pacientov s COVID-19 sa priemerná doba napojenia na UPV pohybuje okolo 10 dní, avšak táto doba sa môže individuálne líšiť. V niektorých prípadoch, najmä pri chronickom zlyhávaní dýchania alebo ochrnutí dýchacích svalov, môže byť pacient odkázaný na ventiláciu dlhodobo, dokonca aj niekoľko mesiacov alebo rokov.
Napriek život zachraňujúcim účinkom UPV, táto metóda nie je bez rizík. Pretlaková ventilácia predstavuje pre organizmus neprirodzený stav, ktorý môže byť pre vedomých pacientov nepríjemný a vyžadovať sedáciu alebo umelý spánok. Dlhodobé napojenie na ventilátor zvyšuje riziko komplikácií, ako sú:
- Infekcie dýchacích ciest: Ventilátorová pneumónia, často spôsobená rezistentnými baktériami, je obávanou komplikáciou a môže viesť k smrti pacienta.
- Poškodenie dýchacích ciest: Dlhodobý tlak tracheálnej kanyly, nedostatočne alebo nadmerne zvlhčená zmes plynov, alebo nadmerná koncentrácia kyslíka môžu poškodiť sliznice.
- Ventilátorom indukované poškodenie pľúc (VILI) / Ventilátorom asociované poškodenie pľúc (VALI): Nadmerné rozpätie pľúcnych alveolov a drobných ciev, poškodenie surfaktantu a následné zápalové procesy môžu viesť k štrukturálnemu poškodeniu pľúc. Vznikajú atelektázy, ktoré spôsobujú ťahové a strižné sily na rozhraní s nepoškodeným tkanivom.
- Vplyv na krvný obeh: UPV môže znížiť návrat žilovej krvi do srdca, čo môže byť v niektorých prípadoch (napr. srdcové zlyhanie s edémom pľúc) priaznivé vďaka režimu PEEP, ale v prípade hypovolémie môže viesť k poklesu krvného tlaku.
Odvykanie od umelej pľúcnej ventilácie (Weaning)
Snahou je používať UPV čo najkratšie, aby sa minimalizovali riziká. Príliš včasné ukončenie však môže viesť k únave dýchacích svalov a nutnosti opätovného napojenia. Odpojenie pacienta do 24 hodín je relatívne jednoduché. U dlhodobo ventilovaných pacientov je nevyhnutný postupný proces odvykania (weaning). Pred odvykaním musia byť stabilizované vitálne funkcie a overená schopnosť pacienta samostatne dýchať v podporných režimoch.
Niektorí pacienti sa z UPV odpojiť nedajú. Ide najmä o pacientov s chronickým zlyhávaním dýchania alebo ochrnutím dýchacích svalov. Časť z nich je možné po stabilizácii prepustiť do domácej starostlivosti s podporou ventilátora.
Zotavenie po umelej pľúcnej ventilácii
Zotavenie po UPV, najmä po ťažkom priebehu ochorenia ako COVID-19, je dlhodobý proces. Odpojenie od ventilátora neznamená okamžité plné uzdravenie. Pacienti často potrebujú rehabilitáciu, aby znovu získali svalovú silu a zlepšili svoju výkonnosť. Zlepšenie stavu pľúc a návrat k bežným činnostiam môže trvať týždne až mesiace. Počas tohto obdobia pacienti potrebujú podporu a často aj pomoc pri každodenných aktivitách.

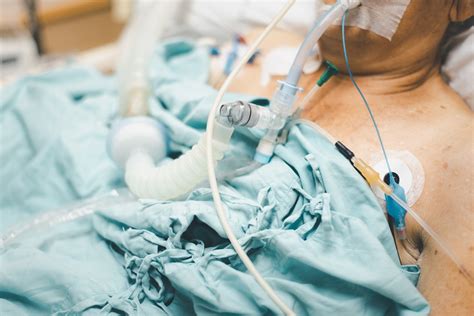
Domáca umelá pľúcna ventilácia (DUPV) spája využitie umelej pľúcnej ventilácie a výhody domáceho prostredia. Cieľom ventilácie je zlepšenie psychosomatického stavu pacienta odkázaného na dlhodobú alebo doživotnú UPV, ako aj poskytnutie komfortu domáceho prostredia a prítomnosť najbližších. Aby sme dosiahli tieto pozitíva DUPV, musí pacient, jeho blízki a personál kliniky prejsť procesom edukácie a nácviku všetkých ošetrovateľských výkonov a techník. Kvalitu života pacienta na DUPV ovplyvňuje komplex klinických, osobných a sociálnych činiteľov. Pneumologické - chronická obštrukčná choroba pľúc ( CHOCHP), muskuloskeletálné - ťažká kyfoskolióza, deformity hrudníka a neurologické - progresívna svalová dystrofia, spinálna svalová atrofia, neurofibromatóza, neuroinfekcie. Ochorenia rôznej etiológie: poranenia krčnej miechy, permanentný vegetatívny stav, amyotrofická laterálna skleróza. Indikáciu k DUPV navrhuje primár konkrétnej kliniky anestéziológie a intenzívnej medicíny, ktorý je zároveň aj odborným garantom. Indikáciu potvrdzujú svojim vyjadrením a podpisom aj špecialisti z odboru pneumológie, ftizeológie a neurológie. Pre úspešnú realizáciu žiadosti o DUPV je dôležitý v prvom rade súhlas pacienta a jeho rodiny, ktorá si určí tzv. laického garanta, čiže člena rodiny, ktorý bude zaškolený v ošetrovateľských technikách a bude zodpovedný za zabezpečovanie ošetrovania pacienta v domácom prostredí. Po súhlase prichádza administratívne zabezpečenie žiadosti. Časť zabezpečuje laický garant - to spočíva v absolvovaní vyšetrenia svojej osoby u klinického psychológa a posúdenie bytovej otázky sociálnym pracovníkom z bytového odboru. Laický garant zabezpečuje tiež súhlas praktického lekára a dohodu s agentúrou domácej ošetrovateľskej starostlivosti. Druhú časť žiadosti zabezpečuje odborný garant v spolupráci s oddelením so stykom s poisťovňami, ktoré kompletnú žiadosť odovzdáva na koncové posúdenie a schválenie do kmeňovej poisťovne pacienta. Jednoznačné pozitívum DUPV je somatopsychosociálny komfort pacienta. Ošetrovateľský plán je zameraný na edukáciu ošetrujúcej osoby a na nácvik praktických zručností pre poskytovanie komplexnej ošetrovateľskej starostlivosti ošetrovanej osobe rooming-in priamo pri lôžku pacienta počas hospitalizácie. Edukácia príbuzných sa začína príjmom pacienta na kliniku. Úvodným rozhovorom s príbuznými zisťujeme ich predstavu o domácej starostlivosti, ako aj ich očakávania a tiež skúsenosti s touto formou starostlivosti. Od samého začiatku edukácie musia mať príbuzní podporu kontaktnej osoby edukácie, ktorá sa v čase hlavnej edukácie venuje len príbuzným pri lôžku pacienta a s trpezlivosťou a empatickým prístupom odpovedá na všetky ich aj niekoľkokrát opakované dotazy. Edukácia sa zameriava na poradenstvo i na obdobie už domácej starostlivosti a to hlavne na oblasti postupu pri zabezpečení kultúrnych, spoločenských, duchovných potrieb pacienta, na prevenciu časovej dezorientácie, ako aj na zvládnutie naliehavých a kritických situácií. Liečebný plán je zameraný na pravidelné výmeny TS kanyly; ďalej zahŕňa zhodnotenie klinického stavu pacienta pri pravidelnej návšteve; kontrolu ventilátora a nastavenie ventilačných parametrov; kontrolu odsávačky a materiálneho vybavenia; starostlivosť o pacienta podľa jeho aktuálneho zdravotného stavu; zabezpečenie ŠZM cestou obvodného lekára; riešenie naliehavých stavov. Prví pacienti na domácej ventilačnej liečbe sa na Slovensku objavovali už v 80. rokoch minulého storočia, ešte bez súhlasu poisťovní, bez legislatívy, vďaka nadšencom s ľudským prístupom a ochotou riskovať. Zlepšovaním techniky umelej pľúcnej ventilácie, ktorá sa využíva v domácom prostredí, dochádza i k nárastu pacientov, ktorí sú plne indikovaní na domácu ventilátorovú liečbu. Naša klinika zabezpečuje od roku 2009 starostlivosť 9 pacientom. Domáce prostredie im prináša výhody menšieho stresu, infekčnosti, väčšieho pohodlia a hlavne prítomnosť najbližších. Avšak pre rodinu, ktorá sa o pacienta stará, to predstavuje totálnu zmenu životného štýlu, so všetkými sociálnymi, ekonomickými a psychickými dôsledkami. Je to starostlivosť o pacienta často plne imobilného, s poruchou komunikácie a to počas 24 hodín denne. Ich strach z možných komplikácií, z budúcnosti a z vlastného zlyhania musí byť chápaný.
tags: #starostlivost #o #pacienta #na #upv