Postihnutie, zmenená tvarová oblasť a s nimi súvisiace zdravotné stavy predstavujú širokú škálu problémov, ktoré môžu ovplyvniť nielen fyzický vzhľad, ale aj emocionálnu pohodu jedinca. Tento článok poskytuje podrobný prehľad o príčinách, diagnostike a dostupných možnostiach liečby týchto stavov, s cieľom poskytnúť čitateľovi ucelené informácie a lepšie porozumenie danej problematiky.
Čo je postihnutie a invalidita?
Miera funkčnej poruchy určuje rozsah nedostatku telesných, duševných alebo zmyslových schopností. Rozsah nedostatku telesných, duševných alebo zmyslových schopností určuje takzvaná miera funkčnej poruchy, ktorá sa priraďuje každému ochoreniu individuálne a vyjadruje sa v percentách. Ošetrujúci lekár ju podľa ochorenia priraďuje každej osobe individuálne. Každé ochorenie má určitú mieru funkčnej poruchy vyjadrenú v percentách. Kombinované zdravotné postihnutia sú viaceré druhy postihnutia naraz.
Preukaz fyzickej osoby s ťažkým zdravotným postihnutím je určený na uplatnenie zliav a výhod určeným osobám s ťažkým zdravotným postihnutím. Preukaz sa vydáva príslušným orgánom na základe právoplatného rozhodnutia o peňažnom príspevku alebo o preukaze (v prípade potreby sprievodcu sa preukaz vydáva aj v podobe preukazu fyzickej osoby s ťažkým zdravotným postihnutím so sprievodcom, ktorý je označený červeným pruhom). Ministerstvo práce, sociálnych vecí a rodiny nevedie zoznam konkrétnych zliav pre osoby s ťažkým zdravotným postihnutím, no medzi ne patria oslobodenia od koncesionárskych poplatkov, zníženia dane, resp. a ďalšie zľavy konkrétne upravené podľa platných právnych predpisov.
Invalidný dôchodok je finančná kompenzácia od štátu pre invalidných občanov, ktorí nemôžu ostať v práci kvôli zníženým finančným príjmom. Vznik nároku na priznanie invalidného dôchodku má svoje podmienky. Ide o časové lehoty a rozsah poklesu schopnosti vykonávať zárobkovú činnosť.
Zdravotné postihnutie a invalidita sú dva rozdielne pojmy, ktoré sa často pletú a nie je možné ich stotožňovať.

Syndróm myofasciálnej bolesti
Syndróm myofasciálnej bolesti je regionálne ochorenie muskuloskeletálnej bolesti charakterizované bolestivými oblasťami vo svale a fascii, ktoré môžu spôsobiť lokalizovanú a prenesenú bolesť, obmedzený pohyb a zníženú funkciu. Moderné štúdie opisujú tento stav ako bežnú príčinu chronickej bolesti svalov, najmä v oblasti krku, ramenného pletenca, chrbta a orofaciálnej oblasti. Odhady prevalencie sa líšia, ale štúdie uvádzajú rozsah približne 10 % - 20 % v bežnej populácii a až 50 % v špecializovaných klinikách bolesti. Hlavným klinickým znakom syndrómu je skôr regionálna než generalizovaná povaha bolesti. Pacient zvyčajne identifikuje jednu špecifickú oblasť: tvár a čeľusť, krk, medzilopatkovú oblasť, prednú hrudnú stenu, bedrovú oblasť alebo sedaciu oblasť.
Diagnostika syndrómu myofasciálnej bolesti
Pri palpácii môže lekár zistiť hustý pás svalov, najbolestivejší bod v ňom a reprodukciu pacientovej obvyklej bolesti. Tento jav „známej bolesti“ sa považuje za obzvlášť dôležitý pre klinické posúdenie. Zároveň moderná literatúra zdôrazňuje, že diagnóza sa nespolieha na jediný laboratórny marker, jediný obraz ani jediný univerzálny test. Neexistujú ani plne akceptované medzinárodné kritériá, ktoré by fungovali rovnako dobre vo všetkých anatomických oblastiach. Preto syndróm myofasciálnej bolesti nie je diagnózou založenou na prístroji, ale skôr klinickým záverom založeným na anamnéze, vyšetrení, reprodukcii typickej bolesti a vylúčení iných, závažnejších patológií.
V praxi je dôležité rozlišovať tento stav od fibromyalgie. Pri fibromyalgii je bolesť zvyčajne rozsiahla, trvá viac ako 3 mesiace a je sprevádzaná únavou, poruchami spánku, kognitívnymi ťažkosťami a príznakmi centrálnej senzibilizácie. Pri syndróme myofasciálnej bolesti je bolesť často lokalizovaná alebo regionálna a kľúčovým nálezom je reprodukovateľná citlivosť v konkrétnom svale alebo svalovej oblasti. V neskorších štádiách sa však tieto stavy môžu čiastočne prekrývať, čo sťažuje diagnostiku.
Myofasciálna bolesť žuvacích svalov zaujíma osobitné miesto. Formálnejší diagnostický prístup k nej existuje v rámci diagnostických kritérií pre temporomandibulárne poruchy. Tieto kritériá hodnotia, či sa bolesť mení s pohybom čeľuste, či sa známa bolesť reprodukuje pri palpácii žuvacích svalov a či sa bolesť prenáša za hranice palpovaného svalu. Toto je jedna z mála oblastí tejto témy, kde už existujú validované kritériá.
Diagnóza začína tromi otázkami: kde presne bolesť je, čo reprodukuje bežnú bolesť a či existujú nejaké príznaky inej závažnej patológie. Počas vyšetrenia lekár objasní, či je bolesť lokalizovaná alebo sa vzťahuje na typickú susednú oblasť, či sa zintenzívňuje kontrakciou alebo natiahnutím konkrétneho svalu a rozsah funkčného poškodenia. Tento prístup je dôležitejší ako akékoľvek jedno zariadenie. Medzi klasické diagnostické prvky patrí lokálna alebo regionálna bolesť, pevný, hmatateľný pruh, citlivý uzlík v ňom, znížený rozsah pohybu a reprodukcia známej bolesti pri palpácii. V prehľade z roku 2025 sa uvádza, že Simonove kritériá historicky zahŕňali päť hlavných a aspoň jedno vedľajšie kritérium; vzhľadom na variabilitu palpácie a nedostatok štandardizácie však ich aplikácia zostáva heterogénna.
Zobrazovacie a laboratórne testy priamo nepotvrdzujú syndróm myofasciálnej bolesti, ale pomáhajú vylúčiť alternatívne príčiny. Konsenzus o syndróme zdôrazňuje, že neexistuje žiadny akceptovaný laboratórny základ pre diagnózu. Ultrazvuk, magnetická rezonancia a ďalšie metódy môžu byť užitočné na posúdenie anatómie, hĺbky a bezpečnosti invazívnych zákrokov, ale nenahrádzajú klinické vyšetrenie a zatiaľ sa nestali „zlatým štandardom“. Pri orofaciálnej bolesti je potrebný štruktúrovanejší prístup. Validované kritériá pre myalgiu žuvacích svalov vyžadujú bolesť v žuvacej štruktúre, jej súvislosť s pohybom a funkciou čeľuste a reprodukciu známej bolesti pri palpácii žuvacieho alebo temporálneho svalu. Prenesená myofasciálna bolesť si navyše vyžaduje bolesť mimo palpovaného svalu. Rutinná zobrazovacia metóda sa neodporúča na počiatočnú diagnostiku a liečbu temporomandibulárnych porúch. Pri chronickej bolesti by diagnóza mala zahŕňať nielen identifikáciu bolestivého svalu, ale aj posúdenie funkcie, spánku, úzkosti, depresie, parafunkcií a prevalencie bolesti. Súčasná literatúra o temporomandibulárnych poruchách konkrétne odporúča škály bolesti, dotazníky funkčného obmedzenia, hodnotenie úzkosti a depresie a mapovanie bolesti, pretože tieto faktory ovplyvňujú prognózu a rozhodnutia o liečbe.
Etiológia a patogenéza
Stále neexistuje jednotný a plne overený model pôvodu syndrómu. Klasická teória ho spájala s lokalizovanou poruchou funkcie motorickej koncovej platničky, nadmerným uvoľňovaním acetylcholínu, pretrvávajúcou kontrakciou niektorých svalových vlákien, zhoršenou mikrocirkuláciou a lokalizovanou „energetickou krízou“. Tento model zostáva dôležitý, ale už sa nepovažuje za vyčerpávajúci. Moderné štúdie čoraz častejšie zahŕňajú fasciu do svojich vysvetlení. V súčasnosti sa nepovažuje za pasívnu membránu, ale za biologicky aktívne tkanivo schopné podieľať sa na vzniku bolesti. Opisujú sa procesy, ako je zhrubnutie fascie, fibrózne zmeny, lokálny zápal a zmenená mechanika tkaniva. To pomáha vysvetliť, prečo bolesť u niektorých pacientov pretrváva a prečo samotné svalové intervencie nie vždy prinášajú trvalé výsledky.
Významnú úlohu zohrávajú opakované namáhanie a dlhotrvajúca statická práca. Konsenzuálne správy a recenzie uvádzajú ako typické rizikové skupiny kancelárskych pracovníkov, hudobníkov, zubárov, ľudí, ktorí trávia dlhý čas prácou za počítačom, vodičov a pacientov so zvykom neustále napínať určité svaly. Pre tvárové a žuvacie svaly je dôležité zatínanie, bruxizmus, žuvanie iba na jednej strane a chronické preťaženie čeľustného aparátu. Keď bolesť pretrváva dlhší čas, k lokálnym procesom sa pridáva senzibilizácia nervového systému. Moderné teórie opisujú prechod z prevažne periférneho zamerania do stavu, v ktorom sa bolesť začína zintenzívňovať v dôsledku zvýšenej dráždivosti nociceptívnych dráh, neurogénneho zápalu a centrálnej senzibilizácie. Preto sa syndróm chronickej myofasciálnej bolesti dá len zriedka vysvetliť výlučne „svalovým uzlom“. Spánok, stres, úzkosť, depresia, strach z pohybu a znížená celková fyzická aktivita významne ovplyvňujú priebeh ochorenia. Pri bolestivých temporomandibulárnych poruchách niektoré smernice výslovne vyžadujú posúdenie psychologických a sociálnych faktorov, pretože prispievajú k chronickej bolesti a zhoršujú prognózu. To neznamená, že bolesť je „psychologická“. Znamená to, že bolesť je skutočná, ale je udržiavaná niekoľkými vzájomne prepojenými mechanizmami súčasne.
Klinické prejavy podľa lokalizácie
-
Orofaciálna oblasť
V orofaciálnej oblasti myofasciálna bolesť najčastejšie postihuje žuvacie svaly, predovšetkým žuvací sval a spánkový sval. Pacienti sa sťažujú na bolesť v líci, spánku a uhle dolnej čeľuste, pocit únavy čeľuste, rannú stuhnutosť a nepríjemné pocity pri žuvaní tvrdých jedál, zívaní a dlhodobom rozprávaní. Dôležité je, že pri myogénnej bolesti pohyby čeľuste a parafunkcie, ako je zatínanie zubov alebo žuvanie žuvačky, zvyčajne menia intenzitu symptómov.
-
Krk a horná časť ramenného pletenca
Krk a horná časť ramenného pletenca sa zvyčajne vyznačujú hlbokou, boľavou bolesťou, pocitom „tvrdosti ako kameň“, obmedzeným pohybom hlavy, zvýšenou bolesťou po statickej práci a často sprevádzanými tenznými bolesťami hlavy. V primárnej starostlivosti sa krčno-ramenná oblasť a trapézový sval opisujú ako jeden z najčastejších zdrojov myofasciálnej bolesti. Bolesť môže vyžarovať do zadnej časti hlavy, ramenného pletenca a interlopatkovej oblasti, a preto sa niekedy mylne považuje za „osteochondrózu“ alebo „zovretý kĺb“.
-
Hrudník
Na hrudníku môže syndróm napodobňovať bolesť srdca, bolesť prsníkov, medzirebrovú neuralgiu alebo pleurálny diskomfort. Svalové príčiny sú typickejšie spojené s bolesťou, ktorá je reprodukovateľná pri pohybe, palpácii a naťahovaní špecifickej svalovej skupiny. Je však obzvlášť nebezpečné uponáhľať sa so svalovou diagnózou v tejto oblasti: náhla bolesť na hrudníku sprevádzaná dýchavičnosťou, potením, slabosťou a vyžarujúca do ramena, krku alebo čeľuste si vyžaduje okamžité vylúčenie kardiopulmonálnej príčiny.
-
Bedrová oblasť
V bedrovej oblasti sa myofasciálny bolestivý syndróm prejavuje ako lokálna alebo regionálna bolesť v bedrových svaloch, quadratus lumborum, sedacom svale a niekedy aj v hamstringoch. Táto bolesť sa často zintenzívňuje po sedení, ohýbaní, zdvíhaní a dlhodobom státí. Na rozdiel od pravej radikulopatie nemusí nevyhnutne nasledovať jasný dermatomálny vzorec a nie je vždy sprevádzaná výraznou necitlivosťou alebo objektívnou slabosťou.
Tri skupiny ťažkostí sú spoločné pre všetky lokalizácie: lokalizovaná alebo prenesená bolesť, pocit stuhnutosti a znížená funkcia. Osoba má ťažkosti s otváraním úst, otáčaním hlavy, hlbokým nádychom do hrudníka alebo predklonom. Niekedy sa pridávajú autonómne a senzorické ťažkosti, najmä v oblasti hlavy a krku, kde sa môžu vyskytnúť závraty, tinnitus a pocit nestability, hoci takéto príznaky si vždy vyžadujú starostlivú interpretáciu a vylúčenie iných príčin.
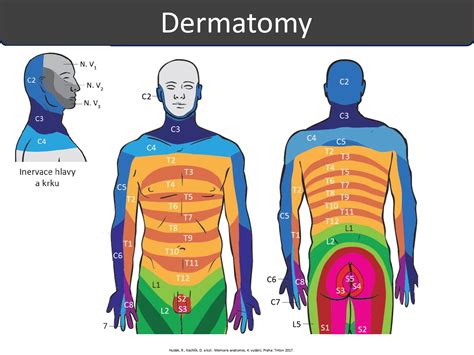
Diferenciálna diagnostika a varovné signály
Hlavnou klinickou chybou pri syndróme myofasciálnej bolesti je príliš skoré „upokojenie“ diagnózou svalu. V prípade krku moderné prehľady varovných signálov ukazujú, že za rúškom bežnej bolesti svalov sa môžu skrývať zlomeniny, nádory, infekcie, myelopatia, disekcia tepien a ďalšie závažné stavy. Problém je v tom, že súbor varovných signálov sa v rôznych príručkách líši, takže je bezpečnejšie zamerať sa na celkový klinický obraz, a nie na jeden príznak.
Močová dysfunkcia, necitlivosť hrádze, bilaterálne neurologické príznaky, rýchlo sa zhoršujúca slabosť nôh, vysoká horúčka, ťažká malátnosť, nevysvetliteľný úbytok hmotnosti, anamnéza rakoviny a traumy si vyžadujú urgentnú pozornosť v oblasti bedrovej chrbtice. Tieto príznaky nie sú vysvetliteľné jednoduchou myofasciálnou bolesťou a vyžadujú si urgentné vyšetrenie syndrómu cauda equina, infekcie, zlomeniny alebo nádoru chrbtice.
V prípadoch bolesti na hrudníku je svalová diagnóza prípustná až po klinicky odôvodnenom vylúčení nebezpečnej srdcovej a pľúcnej patológie. Náhla tlaková alebo zvieravá bolesť na hrudníku, dýchavičnosť, studený pot, nevoľnosť, závraty, vyžarujúca bolesť do ramena, krku, chrbta alebo čeľuste - to sú dôvody na okamžitú neodkladnú starostlivosť, nie na samomasáž hrudných svalov.
V orofaciálnej zóne musí lekár zvážiť nielen sval, ale aj kĺb, zuby, neuralgiu, bolesť súvisiacu s dutinami, cervikogénne zložky a chronickú centralizovanú bolesť. Súčasné smernice pre bolestivé temporomandibulárne poruchy sa špecificky zaoberajú otázkami, ktoré pomáhajú rozlišovať myogénnu bolesť od bolesti kĺbov a krčnej chrbtice. Napríklad ranná bolesť a zhoršenie pri dlhodobom žuvaní často podporujú svalovú zložku, zatiaľ čo blokády, cvakanie a bolesť s kĺbovými zvukmi nútia vyšetriť intraartikulárnu patológiu.
Nakoniec treba mať na pamäti fibromyalgiu. Ak sa bolesť rozšírila, sprevádza ju silná únava, poruchy spánku, bolesť vo viacerých oblastiach a pocit „bolesti celého tela“, samotná diagnóza myofasciálneho bolestivého syndrómu už nestačí. U niektorých pacientov tieto dve ochorenia existujú súčasne, čo vysvetľuje slabú odpoveď na lokálnu liečbu.
Liečba syndrómu myofasciálnej bolesti
Počiatočná liečba by dnes mala byť menej invazívna a viaczložková. Americká akadémia rodinných lekárov odporúča masáže, fyzioterapiu a osteopatické manuálne techniky ako počiatočné, menej invazívne stratégie. Pri bolesti čeľuste súčasné britské smernice odporúčajú podporovaný samosprávny prístup ako základ liečby vrátane vzdelávania, cvičenia, tepelnej terapie a samomasáže. Ide o dôležitý posun oproti staršiemu prístupu, ktorý sa často zameriaval takmer výlučne na injekcie do spúšťacích bodov.
Terapeutická fyzická aktivita a postupné obnovenie pohybu sú obzvlášť dôležité pri bolestiach krku, hrudníka a dolnej časti chrbta. V prípade bolesti dolnej časti chrbta hlavné smernice zdôrazňujú, že dlhodobý odpočinok zhoršuje prognózu, zatiaľ čo udržiavanie aktivity a fyzioterapia sú prospešnejšie ako vyhýbanie sa pohybu. Pri myofasciálnom bolestivom syndróme to znamená, že cieľom liečby nie je „vypnúť sval“, ale obnoviť jeho toleranciu záťaže, odstrániť podporné faktory a obnoviť normálne pohybové vzorce.
Techniky suchého ihličkovania a akupunktúry môžu u niektorých pacientov zmierniť bolesť, ale ich úlohu je najlepšie vnímať skôr ako doplnok než ako samostatné riešenie. Systematický prehľad myofasciálnej bolesti dolnej časti chrbta zistil zníženie bolesti a postihnutia po zákroku a usmernenie o bolestivých temporomandibulárnych poruchách považuje techniky ihličkovania za pravdepodobne prospešné pri myogénnej bolesti čeľuste v krátkodobom horizonte. Avšak aj tu sa účinok najrozumnejšie využíva ako „okno príležitosti“ na cvičenie a starostlivosť o seba, a nie ako náhrada za aktívnu rehabilitáciu.
Injekcie do spúšťacích bodov zaujímajú zložitejšiu pozíciu. Na jednej strane, prehľad z roku 2025 uviedol dostatočnú podporu pre lokálne anestetiká na zlepšenie bolesti a funkcie, najmä v krátkodobom horizonte. Na druhej strane, prehľad v primárnej starostlivosti zdôrazňuje, že žiadne jednotlivé liečivo sa nepreukázalo ako lepšie ako iné liečivá alebo placebo a samotné štúdie sú často malé a náchylné na očakávané účinky. V praxi to znamená, že injekcie možno zvážiť pri pretrvávajúcej lokálnej bolesti, ale nie ako automatickú odpoveď prvej voľby alebo univerzálnu odpoveď.
Liečba liekmi zohráva skôr podpornú než vedúcu úlohu. V prípade syndrómu generalizovanej myofasciálnej bolesti sú dôkazy o účinnosti nesteroidných protizápalových liekov stále nedostatočné a v prípade orofaciálnej bolesti systematický prehľad z roku 2024 dospel k záveru, že neexistuje „liek prvej voľby“ na temporomandibulárnu bolesť. Preto sú lieky proti bolesti užitočné na symptomatickú podporu, ale liečba by mala byť prispôsobená mechanizmu a lokalizácii bolesti, nie na základe princípu „čím silnejšia tabletka, tým lepšia“. Pri bolestiach tvárových a žuvacích svalov sa diskutuje aj o dlahách, psychologických intervenciách a menej často o botulotoxíne. Dlahy sa však považujú skôr za doplnkové opatrenie než za primárnu terapiu a dôkazy o botulotoxíne zostávajú neisté, pričom sa uvádzajú obavy z atrofie svalov a zmien mandibulárnych kostí, takže by nemal byť liečbou prvej voľby. Naproti tomu psychologické a behaviorálne prístupy sa považujú za užitočné pri akomkoľvek podtype bolestivých temporomandibulárnych porúch, najmä pri tých s chronickou bolesťou a silným stresom.

Prevencia nie je založená na „zázračnom cvičení“, ale na znížení opakovaného preťaženia. Pre krk, hrudník a spodnú časť chrbta to znamená pravidelnú zmenu držania tela, dávkovanie sedavej záťaže, návrat k všeobecnej fyzickej aktivite, postupné posilňovanie svalov a úpravu pracovných návykov. Pre oblasť čeľuste je obzvlášť dôležité uvedomenie si a zníženie parafunkcií (ako je zatínanie zubov) a optimalizácia žuvacích návykov.
Postihnutie tvárového nervu
Tvárový nerv (nervus facialis) je siedmy hlavový nerv, ktorý plní viacero dôležitých funkcií. Ako motorický nerv zásobuje mimické svaly tváre a tým ovplyvňuje výraz tváre. Okrem toho sa vetva k jazyku podieľa na vnímaní chuti (predná tretina jazyka) a nerv sa zapája aj do riadenia tvorby sĺz a slín. Poškodenie tvárového nervu môže viesť k rôznym problémom, ktoré sa súhrnne označujú ako paréza tvárového nervu.
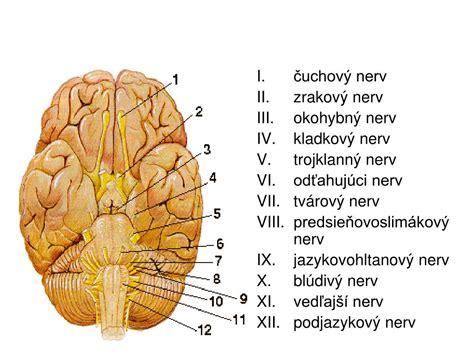
Typy a príčiny parézy tvárového nervu
Paréza tvárového nervu je zväčša jednostranné ochorenie niektorých svalov tváre inervovaných nervus facialis. Tvárový nerv je zo dvanástich (XII) hlavových nervov siedmy (VII). Je párový, čo znamená, že existuje na pravej aj ľavej strane. Existujú dva typy parézy tvárového nervu: centrálna a periférna.
Centrálna paréza tvárového nervu
Ak je narušené prepojenie medzi mozgovou kôrou a motorickými jadrami v mozgovom kmeni (presnejšie v moste, pons), nazývame to centrálna alebo supranukleárna paréza. V takom prípade sa zvyčajne vyskytujú aj ďalšie príznaky centrálneho poškodenia, napríklad ochrnutie rúk alebo nôh. Poškodenie spôsobí kontralaterálne (oproti) postihnutie mimických svalov; teda centrálne poškodenie v ľavej hemisfére sa prejaví ako príznaky na pravej polovici tváre. Pri centrálnej forme je zvyčajne možná mračenie čela a zatvorenie viečka, pretože svaly hornej polovice tváre sú zásobované dvoma zdrojmi motorických jadier: dvoma tretinami z kontralaterálnych jadier a jednou tretinou z ipsilaterálnych.
Periférna paréza tvárového nervu
Nerv sa najčastejšie poškodí v úseku pod nervovými jadrami (infranukleárna forma). Príznaky periférnej parézy sa vždy objavujú na rovnakej strane ako poškodenie (ipsilaterálne).
- Zápal (neuritída tvárového nervu): Tu sú vírusy alebo baktérie príčinou ochorenia periférneho nervu.
- Idiopatická príčina: Teda príčina nie je známa, nedá sa zistiť. Tvrdí sa, že tvorí 60-75 % prípadov!
- Traumatická príčina: Poškodenie nervu v dôsledku úrazu.
- Nádory: Nádor môže nerv obkolesiť, stlačiť alebo stiahnuť.
- Iatrogénne príčiny: Spôsobené lekárskym zákrokom.
- Tehotenstvo: Môže sa objaviť aj počas tehotenstva (najmä v poslednom trimestri).
- Infekcie: Vírusové infekcie, najmä herpes simplex vírus, vírus infekčnej mononukleózy alebo Epstein-Barrovej vírus, zvyšujú riziko parézy n. facialis. Z iných príčin sa v literatúre uvádzajú ostatné infekčné (borelióza, vírus infekčnej mononukleózy, syfilis a ďalšie), chronické a autoimunitné ochorenia, infekcie horných dýchacích ciest, ktoré vedú k porušeniu obalov nervu (demyelinizácia) a poškodeniu nervu.
- Stres: Silný psychický a fyzický stres sa tiež považuje za rizikový faktor pre rozvoj Bellovej obrny. Stres oslabuje imunitný systém a zvyšuje náchylnosť na infekcie.
- Trauma hlavy: Poranenia hlavy a chirurgické zákroky v oblasti hlavy a krku môžu poškodiť tvárový nerv a zvýšiť riziko obrny.
- Chronické ochorenia: Niektoré chronické ochorenia, ako sú autoimunitné choroby (napríklad systémový lupus), diabetes mellitus, artériová hypertenzia a nádory v oblasti hlavy a krku, zvyšujú riziko postihnutia tvárového nervu.
- Genetická predispozícia: Ochorenie sa vyskytuje u 4 percent príbuzných pacientov, čo poukazuje na možnú genetickú predispozíciu.
Bellova obrna
Bellova obrna alebo idiopatická periférna obrna tvárového nervu je zväčša príčinou jednostranného postihnutia nervových vlákien v tvárovom tkanive. Zaraďuje sa k najčastejším neurologickým poruchám hlavových nervov. Tvárový nerv vychádza z mozgového kmeňa a vedie úzkym kanálikom spánkovej kosti. V prípade jeho poškodenia dochádza k útlaku nervu, to sa prejavuje ako porucha jeho funkcií. Bellova obrna je ochorenie, ktoré sa považuje za idiopatické (vyvolávajúci faktor ochorenia nie je známy). V súčasnosti sa čoraz viac autorov prikláňa k názoru, že za vznikom ochorenia sú vírusy, dominantne reaktivácia infekcie herpes vírusom. Tá sa obvykle prejavuje ako vyrážka na hornej alebo dolnej pere, ľudovo nazývaná horúčka na pere. Vírus podľa tejto teórie putuje z pery ascendentne pozdĺž nervových vlákien a zostáva skrytý v gangliách nervového systému - sú to zhluky väčšieho počtu nervových vlákien. Pri väčšej záťaži psychického alebo fyzického pôvodu, pri prechladnutí a oslabení imunity dochádza k množeniu vírusu v gangliách, k reaktivácii infekcie.
Príznaky postihnutia tvárového nervu
Typický je náhly nástup príznakov. Obvykle môže byť v predchorobí ľahká infekcia horných dýchacích ciest. Z príznakov dominuje jednostranné postihnutie tvárového svalstva, ktoré sa prejavuje ako neschopnosť adekvátne ovládať svaly polovice tváre.
Medzi bežné príznaky patrí:
- Neschopnosť zdvihnúť obočie a zvraštiť čelo
- Neschopnosť zapískať, usmiať sa, zavrieť ústa (môžu spontánne vytekať sliny)
- Ťažkosti so žuvaním a prehĺtaním
- Problémy s výslovnosťou
- Vyhladené čelo bez vrások
- Znížená sekrécia sĺz
- Širšia očná štrbina
- Lagoftalmus (nedovieranie očnej štrbiny)
- Bellov príznak (pri zatváraní oka dochádza súčasne k stáčaniu bulbov nahor)
- Vyhladená nazolabiálna ryha (ryha na spojnici medzi nosom a hornou perou)
- Poklesnutý ústny kútik
- Porucha chuti
- Bolestivosť ucha a ušnice
- Porucha sluchu vo forme hyperakúzie (zvýšená citlivosť na bežné sluchové podnety)
- Bolesti hlavy
- Ovisnutým vzhľadom a neschopnosťou otvoriť alebo zatvoriť oko na jednej strane tváre.
Diagnostika postihnutia tvárového nervu
Základom diagnostiky je určiť, či ide o periférne, alebo centrálne postihnutie tvárového nervu. Pri periférnom postihnutí, ako je v prípade Bellovej obrny, je zasiahnutá celá polovica tvárového svalstva.
- Anamnéza a fyzikálne vyšetrenie: Lekár zhromažďuje informácie o príznakoch, ich trvaní a priebehu. Potom vykoná fyzikálne vyšetrenie, počas ktorého sa zameriava na vyhodnotenie svalovej paralýzy, oslabenia svalov na jednej strane tváre, asymetrie tváre, problémov so žuvaním, prehĺtaním alebo hovorením a ďalšie príznaky, ktoré môžu súvisieť s Bellovou obrnou. V rámci vyšetrenia sa vám lekár pozrie na tvár a požiada vás, aby ste pohýbali mimickými svalmi napríklad zatvorením očí, zdvihnutím obočia, vycerením zubov a zamračením. Toto vyšetrenie môže potvrdiť poškodenie nervov a určiť jeho závažnosť.
- Neurologické vyšetrenie: Nasleduje neurologické vyšetrenie, ktoré zhodnotí funkciu nervus facialis a vylúči iné neurologické poruchy.
- Otorinolaryngologické vyšetrenie: Zamerané na otoskopiu (vyšetrenie zvukovodu a bubienka) a vylúčenie akútneho alebo chronického zápalu stredného ucha.
- Očné vyšetrenie: Očný lekár sa zameriava na posúdenia stavu oka, aby sa predišlo komplikáciám vyplývajúcim z neschopnosti úplne uzavrieť očnú štrbinu na postihnutej strane tváre.
- Laboratórne pomocné vyšetrenia: Odporúča sa vyšetrenie krvného obrazu, sedimentácie, hormónov štítnej žľazy, glukózy v krvi a glykovaného hemoglobínu (marker cukrovky) i skríning autoimunitných ochorení.
- Kultivačné vyšetrenia a sérologické vyšetrenia zamerané na možné patogény spôsobujúce daný klinický obraz.
- Komplexné vyšetrenie mozgovomiešneho moku.

Liečba postihnutia tvárového nervu
Hlavným cieľom terapie je rýchla úprava funkcie tvárového nervu, ak je to možné redukcia nervového poškodenia a prevencia komplikácií vyplývajúcich z obnaženia rohovky pri nemožnosti zavrieť oko na postihnutej strane.
Farmakologická liečba
Zvyčajne sa používajú vyššie počiatočne dávky prednisonu s postupným vysadzovaním v priebehu 7 až 10 dní. Kortikoidy nie sú indikované v prípade mierneho inkompletného postihnutia, pri ktorom dôjde k spontánnej úprave stavu. Antivírusové či antibakteriálne lieky vám môže lekár predpísať ak sa potvrdí, že vám obrnu tvárového nervu spôsobuje vírusová alebo bakteriálna infekcia.
Fyzioterapia
Dôležitou súčasťou liečby je fyzioterapia. Paréza tvárového nervu sa hojí pomaly, môže to trvať až rok. Aj keď prvých 5-10 procedúr dostanete zvyčajne v zariadení, to samo o sebe nestačí! Fyzioterapeutické cvičenia pôsobia pozitívne na udržiavanie svalovej sily a rozsahu pohybu na postihnutej strane tváre. Tieto cvičenia zahŕňajú rozťahovacie, posilňovacie cvičenia a techniky na zlepšenie kontroly svalov. Aj napriek tomu, že vo väčšine prípadov ochrnutie tváre samo zmizne, cvičenia môžu tento proces urýchliť. Sú jednoduché a spočívajú v opakovaní tvárových výrazov. Sú bezpečné a vhodné pre každého.
Cvičenia na doma:
- Posaďte sa pred zrkadlo a začnite pohybmi všetkých častí tváre: čela, viečok, nosa, líc a úst. Skúste zdvihnúť obe obočia, je pravdepodobné, že jedno sa zdvihne vyššie ako druhé.
- Potom skúste zmraštiť tvár, aby ste aktivovali činnosť nosa a čela. Môže sa vám zdať, že tieto svaly sa až toľko nepohybujú. Ochabnutie však postihuje celú tvár, takže je potrebné ich nevynechať.
- Skúste dýchať nosom, aby ste natiahli nozdry. Snažte sa ich roztiahnuť. Striedajte rôzne kombinácie dychu: hlboký, pomalý, silný a rýchly (ústa majte pritom zatvorené). Môžete si prikryť nozdru na neochrnutej časti tváre, tým bude druhá viac pracovať.
- Následne precvičte ústa. Usmejte sa so zatvorenými perami, prstami sa presvedčte, či máte oba kútiky v rovnakej pozícii. Prsty dajte preč a pokúste sa udržať úsmev tak dlho, ako dokážete.
- Na precvičenie očí je vhodné pozrieť dole, zavrieť oko, prípadne použiť prst na pritlačenie viečka a jemne ho masírovať. Cieľom cvičenia je predísť stuhnutiu viečka.
Prístroj PeroBravo
PeroBravo je navrhnutý na liečbu periférnej parézy. Podľa toho, pri úplnom poškodení nervu sa liečba začína programom 1 a postupne - v závislosti od zlepšenia - sa prechádza na program 2, potom 3 a tak ďalej. Preto v konkrétnych prípadoch bude na začiatok vhodný iný program! Pri čiastočnom poškodení nervu môže byť program 1 impulzom príliš dlhej trvania, čo pre nerv znamená nepríjemne dlhý, zbytočný pocit. Ak ste fyzioterapeut, môžete vykonať určenie krivky intenzita/dĺžka. PRG 12 na to poskytuje automatizovaný diagnostický program. Vo všeobecnosti by vám lekár alebo fyzioterapeut mal povedať, ktorý program potrebujete. Ak s programom 06 tiež necítite žiadne zachvenie, choďte na 05. Pokračujte takto až do 01. Na tento posledný budete potrebovať len v najťažších prípadoch, pri úplnom poškodení nervu. Liečba periférnej parézy je len jedným z mnohých indikácií. V Genesy 600 je pre ťažké, stredné a ľahké poškodenie nervu jeden program pre každé stupňovanie, zatiaľ čo v Genesy 1500 a 3000 sú pre každé tri úrovne po tri programy.
Tvárový nerv má tri hlavné vetvy, ktoré zásobujú množstvo svalov tváre. V každom prípade sa líši, ktorá vetva a ktorý konkrétny sval je najviac postihnutý. Liečbu treba vykonávať podľa toho, kde máte príznaky. Na liečbu používajte malé (cca 25 mm), okrúhle elektródy. Negatívny pól kábla (zvyčajne označený čiernou farbou) pripojte k elektróde nalepenej v blízkosti priušia. Táto elektróda zostáva vždy na svojom mieste. Vykonajte ošetrenie. Keď skončí, premiestnite pozitívnu elektródu na ďalší bod (kút oka), negatívna ostáva pri priúši. Opakujte ošetrenie tam tiež. Pri liečbe parézy tvárového nervu (Bellovej parézy) je potrebné ošetrovať viacero bodov tvárového nervu. Používajte malé (cca 25 mm) okrúhle elektródy. Negatívny pól vždy prilepte v blízkosti priušia. Pozitívny pól treba presúvať. Začnite na čele, po uplynutí času presuňte elektródu a ošetrite aj ďalší bod. Intenzitu prúdu dávkujte opatrne. Zvyšujte ju, až pokiaľ pocítite sťah svalov. Ak máte poruchy citlivosti, dávajte pozor, pretože impulz nemusíte cítiť a môžete intenzitu nastaviť príliš vysoko. Keď cítite impulz prístroja a sťah svalu, sledujte tvár v zrkadle a vedome „pomôžte" sťahu!
Laserová terapia
Dôležitou metódou liečby parézy tvárového nervu je aj laserová terapia. Za vhodné považujem prístroje tretej laserovej triedy, napríklad Personal Laser L400 a Energy Laser L500 Pro. Nervové vlákno sa poškodí preto, že edém tlačí vlákno o kosť a to zhoršuje jeho prekrvenie a funkciu. Mozog a nervy sú veľmi citlivé. Tvárový nerv má tri hlavné vetvy, ktoré zásobujú mimické svaly. Vždy začnite ošetrenie bodom za uchom. Na každom bode treba prístroj držať určitú dobu. Potrebný čas závisí od výkonu prístroja.
- Personal-Laser L400: je najmenší prístroj tretej laserovej triedy na svete. Je len o niečo hrubší a dlhší než mužský palec. Označujeme, že laserový lúč pokrýva plochu 1 cm2. Lúč pracuje na vlnovej dĺžke 808 nm, teda v infračervenej oblasti a je neviditeľný pre oko. Červené svetlo prístroja nie je samotný laser. Lúč má nepretržitý výkon 400 mW.
- Energy-Laser L500 Pro: je laserový prístroj tretej laserovej triedy. Lúč pokrýva plochu 1 cm2. Lúč má vlnovú dĺžku 808 nm, teda infračervený a je neviditeľný pre oko. Lúč má nepretržitý výkon 500 mW.
Očná starostlivosť
Pri Bellovej obrne je dôležité dôkladne sa starať o oko na postihnutej strane, pretože sa nezatvára, čo môže viesť k jeho vysušeniu a poškodeniu. V dôsledku lagoftalmu hrozí vysychanie rohovky, a preto je nutné ju chrániť preventívnou aplikáciou očných kvapiek a na noc kryť postihnuté oko masťou a obväzom.
Chirurgická liečba
Z chirurgických možností sa uplatňuje chirurgická dekompresia tvárového nervu (uvoľnenie v miestach možného útlaku pozdĺž priebehu tvárového nervu), tarzorafia (dočasné zošitie očných viečok dokopy, bráni poškodeniu oka, vyschnutiu rohovky) a iné metódy indikované v špecifických situáciách.
Podpora a poradenstvo
Okrem spomenutých liečebných metód je potrebné poskytnutie podpory pacientom, aby sa vyrovnali s emocionálnymi dôsledkami Bellovej obrny, ako sú napríklad frustrácia, úzkosť alebo depresia.
Tvárová asymetria
Tvárová symetria, respektíve vyvážený vzhľad tváre, často spôsobuje emočne vyrovnaný a šťastný výzor danej osoby. Bez ohľadu na kultúru, národnosť, vek či pohlavie, tvárová symetria je všeobecne spájaná s atraktivitou v sexuálnom aj nesexuálnom kontexte. Troška asymetrie je úplne normálna, avšak na niektorých je to viac viditeľné ako na iných. Niekedy je asymetria tváre len výsledkom vývoja a genetiky. Takmer každý má nejaký stupeň asymetrie tváre.
Príčiny asymetrie tváre
Ak máte rozdielne polovice tváre, nazýva sa to asymetria. Spôsobuje to zranenie, starnutie, fajčenie a iné faktory. Tu sú niektoré z hlavných príčin tvárovej asymetrie:
- Starnutie a slnečné poškodenie: Starnutím narastá tvárová asymetria. Je to prirodzená súčasť tohto neodvratného procesu. Kosti prestávajú rásť v puberte, chrupavka sa však aj naďalej vyvíja. Starnutím a vystavovaním sa UV lúčom môžu na koži vzniknúť škvrny, fľaky a znamienka. Slnečné poškodenie sa len zriedka vyskytuje rovnomerne po celej tvári, najmä ak nosíte šiltovku, pracujete vonku či trávite veľa času šoférovaním.
- Dentálne faktory: Extrakcia zubu, nosenie protéz, ortodontická liečba alebo iné problémy s čeľusťou môžu viesť k zmene tvaru tváre a asymetrii.
tags: #postihnutie #zmenena #tvarova #oblast