Myasthenia gravis (MG) je autoimunitné ochorenie, ktoré postihuje nervovosvalovú platničku, čo vedie k slabosti kostrového svalstva. Názov doslova znamená „vážna svalová slabosť“, ale nenechávajte sa tým znepokojiť. Charakteristickým príznakom je svalová slabosť, ktorá sa zhoršuje s aktivitou a zlepšuje sa s odpočinkom. Postihuje najmä ženy vo veku 20-40 rokov a starších mužov v šiestej až ôsmej dekáde života. Choroba sa vyskytuje s prevalenciou 200 na 100 000 obyvateľov.
Myasténia gravis je porucha nervového systému na autoimunitnom podklade, ktorá je charakterizovaná nadmernou únavou kostrového svalstva. Telo tvorí protilátky, ktoré blokujú prenos signálov z nervov do svalov. Príčinou je porucha imunitného systému, často spojená s týmusom - malou žľazou v hrudi. U pacientov s týmto ochorením sa v ňom často tvoria abnormálne T-lymfocyty, ktoré podporujú vznik protilátok proti acetylcholínovým receptorom. Niekedy telo útočí na špecifický proteín, čo ešte viac oslabuje svaly. U približne 10 % až 15 % pacientov s MG sa zistil aj tymóm, nádor týmusu. Zriedkavo sa vyskytuje vrodená forma myasténie, ktorá postihuje deti.
Postihnutie tvárových svalov je častým prejavom MG, čo môže viesť k rôznym symptómom, ako sú ptóza (pokles viečka), dvojité videnie, ťažkosti s prehĺtaním, rečou a mimikou. Tieto príznaky nemusia byť prítomné vždy a môžu sa opakovane meniť z miernych na ťažké. Kolísanie intenzity prejavov ochorenia je dôležitým znakom, ktorý pomáha neurológom odlíšiť MG od iných porúch. Tento článok sa zameriava na diagnostiku MG s postihnutím tvárových svalov a diferenciálnu diagnostiku, ktorá je dôležitá pre správne určenie a liečbu ochorenia.
Príznaky Myasténie Gravis
Všeobecné príznaky spočívajú v slabosti telesných svalov, ktoré podliehajú častej a rýchlej únave. Pacienti mávajú aj poklesnuté očné viečka (očná myasténia), svaly podnebia, hltana a hrtana (poruchy reči a prehĺtania), pokles hlavy a slabosť svalov rúk, a dokonca aj náhle a nekontrolovateľné pády. Príznaky ochorenia postupujú v priebehu času - zhoršovanie zvyčajne trvá niekoľko rokov.
Postihnutie očí
Typickým prvým príznakom myasténie gravis je oslabenie svalov očných viečok a okohybných svalov. Pacienti často pociťujú dvojité videnie a klesanie viečok. Prvé príznaky myasténie gravis sa zvyčajne týkajú slabosti svalov zdvíhajúcich viečka a okohybných svalov. U niektorých ľudí sú očné príznaky jedinými znakmi, zatiaľ čo u iných sa chorobný proces generalizuje a časom začne postihovať aj iné časti svalov. Očná myasthenia gravis postihuje iba svaly okolo očí. Medzi jej príznaky patria čiastočné ochrnutie očných pohybov, dvojité videnie a ovisnuté viečka.

Postihnutie tvárových, hltanových a hrtanových svalov
Choroba sa môže postupne prejaviť na:
- Palpebrálne svaly - ovplyvňujú hltan, ústa a hrtan. Po ich postihnutí začnú mať pacienti problémy s rečou, prehĺtaním a hryzením potravy (časté dusenie). Okrem toho môže dôjsť k poklesu čeľuste, ktorú musí pacient podopierať rukou.
- Tvárové svaly - ich postihnutie vedie k poruche výrazu tváre pacienta. Objavujú sa ťažkosti s úsmevom (krúživé svaly pier), úsmev sa stáva plochým, kútiky úst sa nezdvíhajú, pacient pôsobí depresívne alebo unavene. Pacienti majú problémy s normálnou rečou, náhlymi pádmi alebo poklesnutými viečkami. Takéto postihnutie sa prejavuje aj slabosťou a únavou krku a čeľustí s problémami pri žuvaní, prehĺtaní a držaní hlavy.
Myasténia gravis - príčiny, príznaky, liečba, patológia
Postihnutie končatinových a dýchacích svalov
- Svaly v horných a dolných končatinách - ťažkosti v každodennom živote a činnostiach. Pacienti majú problémy s písaním, umývaním sa alebo dokonca s bežným česaním vlasov. Čím dlhšie sa daná činnosť vykonáva, tým sú svaly slabšie. Keď myasténia gravis postihne dolné končatiny, chôdza sa stáva ťažkou a jednoduchá chôdza si začne vyžadovať odpočinok každých pár krokov.
- Medzirebrové svaly a bránica - postihnutie je obzvlášť nebezpečné, pretože pacient začína mať ťažkosti s dýchaním a zvyšuje sa dýchavičnosť.
Diagnostika Myasténie Gravis
Diagnostika MG je komplexný proces, ktorý zahŕňa niekoľko krokov, pričom príznaky môžu napodobňovať iné ochorenia. Je dôležité vylúčiť iné možné príčiny svalovej slabosti, napríklad problémy so svalmi alebo pečeňou. Diagnóza ochorenia sa zakladá najmä na fyzikálnom vyšetrení pacienta, ďalších vyšetreniach a štandardne na anamnéze.
Neurologické vyšetrenie
Neurologické vyšetrenie je základným krokom v diagnostike MG. Lekár hodnotí svalovú silu pacienta, pričom sa zameriava na svaly tváre, očí, končatín a dýchacie svaly. Kolísavý charakter ochorenia môže spôsobiť, že neurologické vyšetrenie nemusí odhaliť žiadnu poruchu. V takýchto prípadoch môžu opakované alebo trvalé svalové kontrakcie preukázať slabosť. Napríklad, pri pohľade smerom hore po dobu minimálne 1 minúty sa môže zvýrazniť ptóza horného viečka. Zlepšenie symptómov po období odpočinku alebo po priložení ľadu na postihnutú svalovú skupinu (test ľadového obkladu) je charakteristické pre MG.
Anamnéza
Podrobná anamnéza je dôležitá pre získanie informácií o príznakoch, ich trvaní a priebehu. Lekár sa pýta na prekonané infekčné ochorenia, stres, zvýšenú únavu alebo užívanie istých liekov, pretože tieto faktory môžu byť spúšťačom MG alebo môžu zhoršovať predtým mierne príznaky. Aj pacient si môže sám stanoviť svoje prvotné podozrenie na ochorenie pomocou testu apokamnózy. Tento test spočíva v niekoľkonásobnom opakovaní rovnakej činnosti a pozorovaní, či sa svalová slabosť zvyšuje s námahou. Test sa považuje za pozitívny, keď pacient pozoruje svalovú únavu pri neustálom žmurkaní viečkom, ktoré časom začne odmietať poslušnosť a klesá.
Sérologické testy
Sérologické testy sa používajú na detekciu autoprotilátok proti acetylcholínovému receptoru (Anti-AChR) v krvi pacienta. Tento test je veľmi špecifický a prakticky potvrdzuje diagnózu u pacientov s klasickým klinickým nálezom. Je pozitívny v štyroch pätinách prípadov u pacientov s generalizovanou MG, ale len u polovice pacientov s čisto očnou formou MG. U zvyšku pacientov, asi 5 % až 10 %, sú pozitívne anti-MuSK protilátky. Len vzácne sú u toho istého pacienta prítomné aj anti-AChR, aj anti-MuSK protilátky. Niektorí pacienti nemajú pozitívne ani jedny z týchto protilátok, a preto sa u nich môžu vyšetriť iné typy protilátok.
Elektrofyziologické testy
Elektrofyziologické testy sú najprínosnejšie u pacientov, ktorí sú séronegatívni pri testovaní protilátok. Najpoužívanejšie testy na stanovenie MG sú test repetitívnej (opakovanej) nervovej stimulácie a jednovláknová elektromyografia (SFEMG). Oba testy hodnotia oneskorenie vedenia v nervovosvalovej platničke. Test repetitívnych nervových stimulácií je založený na princípe, že opakovaná nervová stimulácia vyčerpáva acetylcholín v nervovosvalovej platničke, čím postupne klesá potenciál pre šírenie elektrických impulzov. Pokles minimálne o 10 % je diagnostickým znakom pre MG. Okrem toho sa pri diagnostike tohto ochorenia používajú elektrofyziologické testy, z ktorých najdôležitejšie sú:
- EMG - elektromyografia
- Elektrostimulačný test svalovej únavy
- Imunologický test - na posúdenie systému kompatibility tkaniva a na potvrdenie alebo vylúčenie prítomnosti protilátok p/k AChR
- Hodnotenie týmusu

Edrophoniový test
Edrophonium je krátkodobo pôsobiaci inhibítor acetylcholínesterázy, čo je enzým, ktorý rozkladá acetylcholín. Podaním Edrophonia sa nakrátko zvýši dostupnosť acetylcholínu v nervovosvalovej platničke. Tento test sa uplatňuje najmä pri očnej forme MG, kde nie je možné vykonať elektrofyziologické vyšetrenie. Pozitívny výsledok je, ak sa u pacienta spozoruje zlepšenie symptómov, napr. ptózy alebo dvojitého videnia. Ak má pacient myasténiu gravis - svalová slabosť po podaní prípravkov rýchlo ustúpi.
Test s ľadovým obkladom
Ak je testovanie edrofónia kontraindikované, môže sa vykonať test ľadového obkladu. Ľadový obklad sa umiestni na oko po dobu dvoch až piatich minút. Potom sa zhodnotí akékoľvek zlepšenie ptózy. Tento test sa však nehodí na zhodnotenie extraokulárnych svalov, čiže pri dvojitom videní.
Zobrazovacie metódy
Počítačová tomografia hrudníka (CT) alebo zobrazovanie magnetickou rezonanciou (MRI) sa realizujú za účelom posúdenia tymómu, nádoru týmusu, ktorý sa často vyskytuje u pacientov s MG.
Diferenciálna Diagnostika Myasténie Gravis
Diferenciálna diagnostika MG je dôležitá, pretože existuje niekoľko ďalších ochorení, ktoré môžu spôsobovať podobné symptómy. Pri diferenciálnej diagnostike pseudomorbídnej myasténie gravis je dôležité zvážiť aj prítomnosť stavov alebo porúch, ako sú:
Lambertov-Eatonov syndróm
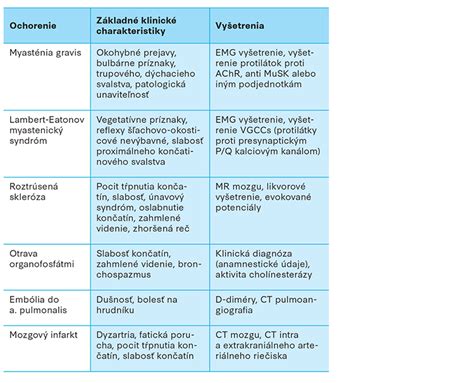
Lambertov-Eatonov syndróm je taktiež charakteristický kolísavou slabosťou, avšak táto sa zlepšuje cvičením, čím sa odlišuje od MG. Choroba je zvyčajne spôsobená primárnym zhubným nádorom, najčastejšie malobunkovým karcinómom pľúc. Patrí k paraneoplastickým syndrómom.
Trombóza kavernózneho sínusu
Trombóza kavernózneho sínusu sa môže prejaviť pretrvávajúcimi očnými poruchami, napríklad fotofóbiou (neznášanlivosť svetla), chemózou (opuch a zdurenie spojoviek) a bolesťami hlavy. Zvyčajne má náhly nástup.
Gliómy mozgového kmeňa
Gliómy mozgového kmeňa sú zhubné nádory, ktoré sa prejavujú bulbárnymi symptómami (ťažkosti s prehĺtaním, rečou, atď.), slabosťou, necitlivosťou, problémami s rovnováhou a záchvatmi. Príznaky sú trvalé, nekolíšu ako pri MG. Zvyčajne sa prejavujú aj bolesťami hlavy a príznakmi zvýšeného intrakraniálneho tlaku, ako je napríklad zvracanie.
Skleróza multiplex
Skleróza multiplex sa môže prejaviť akýmkoľvek neurologickým symptómom, ktorý môže kolísať alebo pretrvávať hodiny, dni až týždne. Prejavuje sa slabosťou, senzorickými deficitmi, problémami s myslením a správaním.
Botulizmus
Botulizmus sa prejavuje veľmi podobne ako očná forma MG, a to ptózou, dvojitým videním, progresívnou slabosťou a abnormalitami zreničky. Sprevádzaný je aj systémovými symptómami. V anamnéze pacienta je dôležitá informácia o požití medu alebo kontaminovaných potravín. Začína sa poškodením hlavových nervov: poklesnuté očné viečka, dvojité videnie, nezrozumiteľná reč, bilaterálna slabosť tváre, po ktorej nasleduje zostupná ochabnutá paralýza a autonómne príznaky.
Ochorenia prenášané kliešťami
Ochorenia prenášané kliešťami sa prejavujú vzostupnou obrnou končatín, respiračnými ťažkosťami a zníženými reflexmi spôsobenými neurotoxínmi zo slín kliešťov.
Polymyozitída a dermatomyozitída
Polymyozitída a dermatomyozitída sú ochorenia, ktoré spôsobujú slabosť proximálnych svalov, podobne ako pri MG. Zvyčajne sú spojené aj s bolesťou týchto svalových skupín. Ide o zápal samotného svalu.
Gravesova oftalmopatia
Gravesova oftalmopatia sa prejavuje stiahnutím viečok.
Bilaterálna slabosť tvárových svalov
Bilaterálna slabosť tvárových svalov znamená, že svaly na oboch stranách tváre sa sťahujú menej efektívne ako zvyčajne: nasolabiálne ryhy sú sploštené a je ťažké zavrieť oči, zdvihnúť obočie, nafúknuť líca alebo zapískať si. Toto nie je diagnóza, ale príznak, ktorý môže byť dôsledkom poškodenia periférneho tvárového nervu, porúch mozgového kmeňa, porúch neuromuskulárneho spojenia alebo systémových príčin. Na rozdiel od typickej jednostrannej Bellovej obrny je bilaterálne postihnutie zriedkavé a vyžaduje si rozsiahle vyšetrenie. Kľúčom je rozlišovať medzi periférnou a centrálnou slabosťou. Pri periférnych léziách sú narušené čelné výrazy tváre, oči sa úplne nezatvárajú, zatiaľ čo pri centrálnych bilaterálnych léziách môžu byť čelné výrazy tváre čiastočne zachované v dôsledku bilaterálnej kortikonukleárnej inervácie. Skutočné bilaterálne centrálne lézie sú však zriedkavé a takmer vždy sú sprevádzané ďalšími neurologickými príznakmi, takže absencia čelných výrazov tváre na oboch stranách častejšie naznačuje periférnu úroveň. Samotný príznak nerozlišuje medzi benígnymi a nebezpečnými scenármi. U niektorých pacientov je príčinou zápalová neuropatia refraktérna na liečbu, zatiaľ čo u iných ide o infekciu, Guillain-Barréov syndróm, neurosarkoidózu, botulizmus, neuroboreliózu, myasténiu gravis alebo mozgovú príhodu.
Varovné signály a Špecifické syndrómy
Existujú určité varovné signály a špecifické syndrómy, ktoré si vyžadujú okamžitú lekársku pozornosť.
Závažné príznaky
Ak pociťujete rastúce ťažkosti s prehĺtaním, rozprávaním alebo zadržiavaním slín, hlučné dýchanie, nosový hlas, slabosť krku, pocit „popadaného“ jazyka alebo rastúcu dýchavičnosť, okamžite vyhľadajte pohotovostnú starostlivosť. Sú to príznaky hroziaceho respiračného zlyhania a postihnutia bulbárnych svalov, ktoré sú charakteristické pre Guillain-Barréov syndróm, myastenickú krízu alebo botulizmus a vyžadujú si hospitalizáciu. Nebezpečná je aj bilaterálna slabosť tváre s oftalmoplegiou, ataxiou, generalizovanou letargiou alebo rýchlou zostupnou paralýzou. Tento komplex symptómov je charakteristický pre botulizmus, ktorý začína poškodením hlavových nervov a môže rýchlo viesť k respiračnému zlyhaniu. Včasná identifikácia a podanie antitoxínu významne znižuje riziko komplikácií.
Infekčné a zápalové príčiny
Tretia skupina varovných signálov zahŕňa vysokú horúčku, bolesť hlavy, citlivosť príušnej žľazy, bolesť očí a zhoršené videnie, bolestivé vyrážky alebo začervenanie očí. Tieto príznaky naznačujú sarkoidózu s postihnutím tvárového nervu, Herfordtov syndróm s uveitídou a mumpsom a infekčné príčiny vrátane neuroboreliózy. Tieto situácie si vyžadujú cielenú diagnostiku a včasnú protizápalovú alebo antibakteriálnu liečbu.
Mozgová príhoda
Nakoniec, akákoľvek paralýza tváre, ktorá sa vyskytne u osoby s rizikovými faktormi mozgovej príhody a je sprevádzaná ďalšími fokálnymi neurologickými príznakmi, najmä poruchami chôdze, závratmi, dvojitým videním a slabosťou končatín, je alarmujúca. V tomto prípade je potrebné vylúčiť infarkt mosta, ktorý sa môže maskovať ako periférna lézia tvárového nervu.
Špecifické syndrómy
- Guillain-Barréov syndróm: Variant „bifaciálna slabosť s parestéziou“ sa vyznačuje bilaterálnou slabosťou tváre, parestéziou v rukách a nohách a zníženými šľachovými reflexmi bez výraznej slabosti končatín. V mozgovomiechovom moku sa často zisťuje albumín-cytologická disociácia a neurofyziologické vyšetrenie odhalí známky demyelinizácie.
- Neuroborelióza: Bilaterálna slabosť tváre je klasickým neurologickým prejavom lymskej boreliózy. Často je spojená s radikulárnou bolesťou, meningeálnymi príznakmi a niekedy aj s typickým erythema migrans v anamnéze.
- Neurosarkoidóza a Herfordtov syndróm: Kombinácia zväčšenia príušnej tepny, uveitídy, horúčky a paralýzy tváre je typická pre akútnu sarkoidózu. Lézia môže byť jednostranná alebo obojstranná, recidivujúca a niekedy spojená s polyradikulopatiou.
Diferenciálno-diagnostický postup
- Triedenie pacientov pri lôžku podľa rizika: dýchanie, prehĺtanie, reč, sila krku, saturácia kyslíkom, meranie vitálnej kapacity a časté neurologické vyšetrenia. Ak existuje podozrenie na rýchlo progresívne poškodenie hlavových nervov, pacient je hospitalizovaný na monitorovanie.
- Neurologické vyšetrenie na určenie stupňa poškodenia: Posudzuje sa čelná mimika, sila zatvárania očných viečok, symetria úsmevu, paralýza pohľadu, dysfágia, dyzartria, ataxia, pyramídové a cerebelárne znaky. Centrálne znaky vedú k urgentnému vyšetreniu hlavy magnetickou rezonanciou, aby sa vylúčil infarkt mosta.
- Základné laboratórne a sérologické vyšetrenia podľa indikácie: testy na lymskú boreliózu, HIV, všeobecné klinické a biochemické parametre, protilátky proti myasténii gravis a v prípade podozrenia na zápalový proces hladiny angiotenzín konvertujúceho enzýmu a zobrazovacie vyšetrenia hrudníka na sarkoidózu. Výber testov je určený klinickým kontextom.
- Lumbálna punkcia a neurofyziológia: Pri podozrení na Guillain-Barréov syndróm sa vykoná analýza mozgovomiechového moku a elektroneuromyografia. Pri podozrení na botulizmus je potrebná urgentná klinická diagnóza a informovanie epidemiologických služieb s odberom vzoriek pred podaním antitoxínu.
Liečba Myasténie Gravis
Liečba MG závisí od závažnosti ochorenia a prítomnosti tymómu. Liečba je veľmi dlhodobý proces, ktorý závisí od dobrého kontaktu a porozumenia medzi pacientom a lekárom. Dôležitá je podpora zo strany blízkych, vyhýbanie sa stresu, infekciám alebo iným faktorom, ktoré môžu zhoršiť príznaky ochorenia. Liečba pacienta by mala byť individuálne prispôsobená jeho stavu, pretože myasténia gravis má tendenciu vyvíjať sa v priebehu niekoľkých dní, týždňov alebo zostať v rovnakom štádiu mnoho rokov.
Konzervatívna liečba
Ťažká myasténia (myasténia gravis) dobre reaguje na liečbu liekmi, ktoré blokujú enzým acetylcholínesterázu. Tie spomaľujú rozklad acetylcholínu na nervosvalovom spojení a tým zmierňujú svalovú slabosť a únavu. Liečba prvej voľby zahŕňa inhibítory acetylcholínesterázy, pričom v prípade potreby sa pridávajú kortikosteroidy a ďalšie imunomodulačné látky. Imunosupresívne lieky sa používajú najmä v prípadoch ťažkej myasténie gravis, u tehotných žien alebo u pacientov s dvojitým videním.
Chirurgická liečba
Ak je ochorenie spojené s nádorom týmusu (detkej žľazy), lekári môžu odporučiť jej chirurgické odstránenie. Lekár pravdepodobne odporučí resekciu týmusu, chemoterapiu a rádioterapiu. Tento zákrok uvedie ochorenie do remisie približne u 30 % pacientov.
Liečba špecifických syndrómov
- Guillain-Barréov syndróm s bilaterálnou slabosťou tváre sa lieči intravenóznym imunoglobulínom alebo plazmaferézou, čo urýchľuje zotavenie a znižuje riziko komplikácií. Všetci pacienti vyžadujú monitorovanie dýchania a prehĺtania, monitorovanie rizika aspirácie a okamžitý prevoz na jednotku intenzívnej starostlivosti, ak sa objavia príznaky respiračného zlyhania.
- Neuroborelióza sa lieči antibiotikami podľa odporúčaní špecializovaných spoločností: perorálny doxycyklín v prípade nekomplikovaných prípadov alebo intravenózny ceftriaxón v prípade závažných neurologických prejavov.
- Neurosarkoidóza a Herfordtov syndróm: systémové kortikosteroidy sú základom liečby s oftalmologickým monitorovaním uveitídy. V prípadoch refraktérneho ochorenia sa zvažujú imunomodulátory šetriace steroidy.
- Botulizmus vyžaduje okamžité podanie antitoxínu pri klinickom podozrení bez čakania na laboratórne potvrdenie, ako aj podporu respiračných a bulbárnych funkcií.
Doplnkové opatrenia a životný štýl
- Ochrana rohovky a ústna hygiena: Bez ohľadu na príčinu je dôležité chrániť rohovku pred vysušením. Cez deň používajte umelé slzy a v noci gélové očné viečka. Ak sa očné viečka úplne nezatvoria, jemne ich v noci upevnite alebo použite zvlhčovač vzduchu. Cieľom je predchádzať keratitíde a erózii rohovky, kým sa neobnoví zatvorenie oka. Výrazná slabosť líc a pier zvyšuje riziko aspirácie a poranenia sliznice. Užitočná je mäkká zubná kefka, dôkladná ústna hygiena, opatrnosť pri tvrdých jedlách, posúdenie bezpečných techník prehĺtania logopédom a v prípade potreby dočasná úprava konzistencie jedla. Tieto opatrenia dopĺňajú špecifickú liečbu.
- Výživa: Starostlivosť o stravu pacienta je veľmi dôležitá - strava by mala byť vyvážená a poskytovať pacientovi všetky potrebné živiny. Potrava by sa mala podávať v polotekutej forme, najlepšie ak ide o potraviny na špeciálne lekárske účely.
- Fyzická aktivita: Dôležitá je primeraná fyzioterapia, cvičenia s nízkym dopadom na výdaj energie, napr. joga, chôdza, cvičenia s odporom. Ľahké až stredne náročné cvičenie môže byť v skutočnosti prospešné, ale vyhýbajte sa nadmernej námahe.
- Vyhýbanie sa stresu a infekciám: Pacienti by sa mali vyhýbať všetkým situáciám, ktoré sú pre nich stresujúce alebo znepokojujúce. Príznaky sa výrazne zhoršujú pri infekcii, preto sa pacient nesmie vystavovať kontaktu s ľuďmi s infekciou. Mali by sa preto vyhýbať cestovaniu verejnou dopravou, častým návštevám verejných miest alebo miest, kde sa zhromažďujú veľké skupiny ľudí.
- Prispôsobenie domáceho prostredia: Zvážte prispôsobenie vášho domáceho prostredia inštaláciou madla, používaním ľahkých príborov a udržiavaním často používaných predmetov na ľahko dostupných miestach.
Možné komplikácie a prognóza
V priebehu choroby môže dôjsť ku komplikáciám. Je spôsobený náhlym zhoršením príznakov ochorenia. Za príčiny tohto zhoršenia sa považuje infekcia, užívanie kontraindikovaných liekov, tehotenstvo alebo poruchy elektrolytov. Keď dôjde k tomuto stavu, pacient je zvyčajne hospitalizovaný. Myasténia gravis je chronické autoimunitné ochorenie. Bohužiaľ, nie je možné ju úplne vyliečiť. Treba však poznamenať, že správna liečba tohto ochorenia ponúka dobrú prognózu. Myasténia gravis nemá osobitný vplyv na dĺžku života pacienta. Ak je o pacienta dobre postarané a pravidelne užíva lieky, môže sa dokonca dožiť vysokého veku. Mnoho ľudí s myasthenia gravis má kariéru, rodiny a aktívny životný štýl.
Myasténia gravis - príčiny, príznaky, liečba, patológia
Myastenická kríza
Najzávažnejšou komplikáciou je myastenická kríza, ku ktorej dochádza, keď sa svaly dýchania vážne oslabia. Pri správnom monitorovaní a úpravách liečby sa väčšine týchto komplikácií dá predísť alebo sa dajú efektívne zvládať. V priebehu ochorenia sa vyskytujú exacerbácie ochorenia, keď sa príznaky zhoršujú, ale aj obdobia remisie, keď príznaky môžu úplne vymiznúť. Frekvencia exacerbácií a remisií je individuálna záležitosť. Je však potrebné si uvedomiť, že túto frekvenciu môže ovplyvniť infekcia, stres alebo hormonálne poruchy. V takýchto prípadoch je zvyčajne potrebná hospitalizácia a nasadenie intenzívnej liečby.
Cholinergná kríza
Cholinergná kríza sa vyskytuje u pacientov, ktorí zneužívajú blokátory cholínesterázy, čo vedie k predávkovaniu liekom. V prípadoch cholinergného prelomu sa môžu vyskytnúť problémy s dýchaním, svalové zášklby, spomalený srdcový tep, zúženie zreníc, hnačka a bolesti brucha. Liečba je podobná ako pri myastenickom prielome.
tags: #postihnutie #tvarovych #svalov #pri #myastenii