Niektoré gynekologické ťažkosti si vyžadujú chirurgický prístup. Perioperačná starostlivosť je komplexný proces, ktorý zahŕňa rôzne aspekty starostlivosti s cieľom zaistiť bezpečnosť a pohodu pre pacienta počas celej chirurgickej procedúry. Jednoducho povedané, ide o starostlivosť o pacienta pred operáciou, počas operačného zákroku a bezprostredne po ňom. Tento článok poskytuje komplexný prehľad o perioperačnej starostlivosti pri gynekologických operáciách, s dôrazom na postupy uplatňované vo Fakultnej nemocnici (FN) Trenčín. Cieľom je poskytnúť pacientkam a ich rodinám ucelené informácie o priebehu hospitalizácie, operačných postupoch, pooperačnej starostlivosti a možnostiach zmiernenia bolesti.
Dôležité upozornenie: Informácie uvedené v tomto článku nenahrádzajú individuálnu konzultáciu s lekárom a nemusia pokryť všetky klinické situácie. Vždy sa riaďte pokynmi zdravotníckeho personálu.
Fázy Perioperačnej Starostlivosti
Perioperačná starostlivosť sa delí na tri obdobia:
- Predoperačná starostlivosť: Začína sa rozhodnutím o operačnom zákroku ako jednej z možností liečby chirurgického ochorenia pacienta a končí sa transportom a prevzatím pacienta na operačnú sálu.
- Intraoperačná starostlivosť: Starostlivosť prebiehajúca počas výkonu.
- Pooperačná starostlivosť: Bezprostredne po ňom.
Predoperačná Starostlivosť: Dôkladná Príprava na Operáciu
„Predoperačná starostlivosť sa začína rozhodnutím o operačnom zákroku ako jednej z možností liečby chirurgického ochorenia pacienta a končí sa transportom a prevzatím pacienta na operačnú sálu,“ definuje pojem perioperačnej starostlivosti námestníčka úseku ošetrovateľskej starostlivosti Nemocnice AGEL Zlaté Moravce Mgr. Beáta Králiková. Hlavnou náplňou ošetrovateľskej starostlivosti v predoperačnom období je prijatie, všeobecné a špeciálne predoperačné posúdenie a najmä príprava pacienta na predoperačný zákrok s cieľom vytvoriť podmienky pre optimálny intraoperačný a predoperačný priebeh u konkrétneho pacienta.
Dôležité kroky pred operáciou:
- Dôkladné predoperačné vyšetrenie: Ako prvé v rámci predoperačnej prípravy by mal mať pacient vyhotovené dôkladné predoperačné vyšetrenie obvodným lekárom, ev. internistom. Ak to zdravotný stav pacienta vyžaduje, tak doplniť kardiologické, diabetologické, neurologické a nefrologické vyšetrenie. Pacient prichádza s predoperačným fyzikálnym vyšetrením lekárom internistom, u detí a adolescentov pediatrom a základným laboratórnym skríningom.
- Anesteziologické vyšetrenie: Bez anestéziologického vyšetrenia nie je možné, aby sa pacient podrobil celkovej alebo regionálnej anestézii pri plánovanom operačnom výkone. Dotazník „Poučenie pacienta o anestézii - informovaný súhlas s anestéziou“ je možné vyplniť aj v čakárni Anestéziologickej ambulancie, kde sú k dispozícii. Anestéziológia je medicínsky odbor, ktorého hlavnou úlohou je zaistenie bezbolestného vykonávania diagnostických a terapeutických invazívnych výkonov operačnej i neoperačnej povahy s použitím spôsobov celkovej a zvodovej anestézie a vytvorenie čo najvhodnejších podmienok k danému zákroku.
- Informovaný súhlas: Pacient vypíše informovaný súhlas o priebehu zákroku, možných rizikách a postupe rehabilitácie.
- Vysadenie liekov: Z chronickej medikácie je potrebné vysadiť lieky na riedenie krvi a previesť pacienta na LMWH. Podobný postup platí aj pri užívaní perorálnych antidiabetík. Minimálne 48 hod. pred operačným výkonom je vhodné pacienta previesť na aplikáciu inzulínových preparátov. V prípade akútnych výkonov sa pri úvode hospitalizácie PAD vysadia a pacientovi sa podáva krátkodobo účinkujúci inzulín podľa aktuálnej hodnoty glykémie.
- Príprava na operáciu: Pred operáciou musíte byť nalačno, t.j. aspoň 6 hodín nesmiete jesť. Je však žiadúce piť až do 2 hodín pred operáciou. Pred operáciou dostanete infúzne antibiotikum ako prevenciu infekčných komplikácií operácie. Vlastná príprava pozostáva z vyprázdnenia čriev (preháňadlá, klyzma), celkovej telesnej hygieny a z prípravy operačného poľa (oholenie vonkajších rodidiel a podbrušia, pošvové výplachy). Deň pred operáciou sa podáva len ľahká tekutá strava, večer len čaj.
- Zabezpečenie krvi: Ak sa predpokladá počas plánovanej alebo urgentnej operácie podanie krvnej transfúzie, je nevyhnutné zistiť krvnú skupinu a pred operáciou zabezpečiť na operáciu potrebné množstvo krvi.
- Prevencia tromboembolických komplikácií: Pacient s varixami dolných končatín, ale aj bez nich v rámci prevencie tromboembolických komplikácií končatiny je nutná bandáž DK. Ráno v deň operácie zabezpečiť periférny žilový vstup a vyšetriť základné fyziologické funkcie (tlak krvi, pulz, telesná teplota).
- Identifikácia a prevoz: Pred prevozom pacienta na operačnú sálu je nevyhnutné vyhotoviť jeho osobnú identifikáciu a prezliecť pacienta do jednodielneho oblečenia. Na operačnú sálu berie pacient celú svoju zdravotnú dokumentáciu vrátane RTG, USG, CT, angiografii či iných vyhotovených vyšetrení.
Čo si vziať so sebou do nemocnice?
Dôvodom na hospitalizáciu môže byť plánovaný cisársky rez, plánovaná operácia maternice, alebo odoslanie lekárom pre riziko predčasného pôrodu. V prípade plánovaných operácií budete informovaná o presnom termíne a pokynoch. Vždy sa riaďte pokynmi lekára.
- Doklady: občiansky preukaz, preukaz poistenca, tehotenskú knižku (ak ste tehotná), sobášny list alebo doklad o dohode o otcovstve (ak nie ste s partnerom manželmi a želáte si, aby bol zapísaný v rodnom liste a dieťa malo jeho priezvisko).
- Hygienické potreby: mydlo, šampón, zubná kefka a pasta, uteráky (dva), župan.
- Oblečenie: aspoň dve nočné košele (odporúčame s rozopínaním hore, aby sa Vám ľahko dojčilo), ponožky, jednorazové podložky, pôrodnícke vložky, jednorazové alebo bavlnené nohavičky (priedušné a dostatočne pevné).
- Lieky: nezabudnite si vziať všetky lieky, ktoré užívate ako chronickú medikáciu.
- Iné: ľahké jedlo (sušienky, banán, čokoládová tyčinka), minerálka (počas nekomplikovaného priebehu I. doby pôrodnej je možné konzumovať jedlo a tekutiny). Pre partnera/sprievod prezuvky.
Kontrolný zoznam na prípravu na hysterektómiu, KTORÝ POTREBUJETE | Ako sa pripravujem na operáciu hysterektómie
Priebeh Hospitalizácie vo FN Trenčín
Príjem do nemocnice
Po vstupe do nemocnice vás o mieste hospitalizácie nasmeruje KIOSK. Gynekologické pacientky sú zväčša hospitalizované na oddelení G. Pri príjme sa vykonajú potrebné administratívne a zdravotné úkony. Je vhodné, ak má rodička vopred vyplnený tzv. anamnestický dotazník. Zistí sa anamnéza - ochorenia v rodine, Vaše gynekologické, ale aj chronické ochorenia a operácie, priebeh terajšej gravidity a prípadne komplikácie v graviditách predchádzajúcich. Lekár Vás vaginálne vyšetrí a na základe pokročilosti vaginálneho nálezu rozhodne o ďalšom postupe, teda či pôjdete priamo na pôrodný box alebo na izbu čakateliek, príp. na oddelenie.
Oddelenie šestonedelia
Oddelenie šestonedelia je lokalizované na štvrtom poschodí pavilónu 4, je priamo prepojené s novorodeneckým oddelením. Na oddelení je 8 nadštandardných izieb, jedna pooperačná izba a 14 štandardných izieb. Štandardné izby sú všetky dvojlôžkové, so spoločnými sprchami a toaletami na chodbe.
Návštevné hodiny
Návštevy môžete mať na návštevnej hale cca od 9:00 do cca 19:00, pričom počas naplánovaných vyšetrení je potrebné, aby ste boli zastihnuteľná. Ak to Váš zdravotný stav dovolí, môžete sa počas návštev pohybovať po areáli nemocnice, súčasne Vás prosíme, aby ste opustenie oddelenia vždy ohlásili sestre.
Intraoperačná Starostlivosť: Bezpečnosť Počas Operácie
Každý operačný zákrok predstavuje určitý zásah do centrálneho organizmu a je stresujúcim tak pre pacienta, ako aj rodinných príslušníkov. „Z telesného hľadiska, je operácia spojená s určitou záťažou, nebezpečenstvom, je rizikom pre každého pacienta, hovoríme o tzv. operačnom riziku, ktorého hlavná podstata je v riziku vzniku závažných intraoperačných a pooperačných komplikácií,“ vysvetľuje Mgr. Počas operácie, po zabezpečení bezpečnej anestézie, sa sleduje vitálny status pacienta. Operatér vykonáva zákrok, pričom sestra alebo lekár asistuje a monitoruje pacienta.
Pooperačná Starostlivosť: K Zotaveniu po Operácii
Bezprostredná pooperačná starostlivosť predstavuje starostlivosť v prvej hodine po operácii, kedy je jedinec ohrozený vážnymi komplikáciami vyplývajúcimi najmä z účinkov celkovej anestézie. Následná pooperačná starostlivosť sa pacientovi poskytuje na bežnej ošetrovateľskej jednotke po stabilizácii celkového zdravotného stavu. Cieľom ošetrovateľskej starostlivosti v tomto období je eliminovať riziko vzniku pooperačných komplikácií na minimum a podporiť návrat zdravotného stavu pacienta na optimálnu úroveň. Poslednou fázou je fáza rehabilitácie a následnej kontrolnej starostlivosti. Pacient je sledovaný a poskytuje sa mu potrebná podpora počas rekonvalescencie.
Analgetická terapia a mobilizácia
Štandardom je analgetická terapia na zmiernenie bolesti. Po operácii je pacientkam štandardne podávaná analgetická terapia na zmiernenie bolesti. Lekár určí najvhodnejší typ analgetík a ich dávkovanie na základe individuálnych potrieb a zdravotného stavu pacientky. Skorá mobilizácia je dôležitou súčasťou pooperačnej starostlivosti. Cca 8 - 12 hodín po operácii sa budú snažiť Vás tzv. mobilizovať, teda posadiť, postaviť a pomôcť Vám spraviť niekoľko krokov, čo je dôležité pri prevencii skorých pooperačných komplikácií. Po operácii budete prevezená na pooperačnú izbu, kde strávite čas približne do nasledujúceho rána. Počas pobytu na pooperačnej izbe Vám dieťa bude personál nosiť, aby ste mohli dojčiť.
ERAS Protokol: Zlepšené Zotavenie po Operácii
Na pracovisku sa snažíme o dodržanie ERAS protokolu. ERAS (Enhanced Recovery After Surgery) z angličtiny znamená zlepšené zotavenie po operačnom výkone. ERAS je multimodálna perioperačná starostlivosť navrhnutá na dosiahnutie skorého zotavenia u pacientov podstupujúcich veľký chirurgický zákrok. ERAS predstavuje zmenu paradigmy v perioperačnej starostlivosti v dvoch smeroch: opätovne skúma tradičné postupy a nahrádza ich osvedčenými postupmi založenými na dôkazoch a je komplexný vo svojom rozsahu a pokrýva všetky oblasti cesty pacienta chirurgickým procesom. Medzi kľúčové faktory, ktoré udržujú pacientov po operácii v nemocnici, patrí potreba parenterálnej analgézie, potreba intravenóznych tekutín sekundárne pri črevnej dysfunkcii, pokoj na lôžku spôsobený nedostatočnou pohyblivosťou. Ústredné prvky dráhy ERAS® riešia tieto kľúčové faktory a pomáhajú objasniť, ako sa vzájomne ovplyvňujú pri ovplyvňovaní zotavenia pacienta. Okrem toho cesta ERAS poskytuje poradenstvo všetkým zapojeným do perioperačnej starostlivosti a pomáha im pracovať ako dobre koordinovaný tím, aby poskytovali najlepšiu starostlivosť a čo najlepšie výsledky. V praxi sa snažíme o to, aby pacientky boli v deň operácie realimentované (mohli jesť) a čím skôr byť mobilizované.

Operačné Výkony vo FN Trenčín
FN Trenčín ponúka široké spektrum gynekologických a pôrodníckych operácií. Gynekologické operácie sú zvyčajne liečebné, zriedkavejšie diagnostické výkony. Majú svoje indikácie, podmienky a kontraindikácie. Pri rozhodnutí o gynekologickej operácii sa zároveň určuje aj prístupová cesta, ktorou sa bude zákrok vykonávať - abdominálna alebo vaginálna. Vaginálny prístup sa používa pri výkonoch na vonkajších rodidlách, v pošve, na pošvovej časti krčka maternice a pri operáciách, ktorými sa koriguje zostúpenie rodidiel. Existujú operácie, kedy sa môže operovať z oboch prístupov, zvyčajne najprv z vaginálneho a potom z abdominálneho. Medzi realizované výkony patria:
Široké spektrum gynekologických výkonov
- Široké spektrum onkogynekologických výkonov: Konizácia krčka maternice, primárna debulking operácia, intervalová debulking operácia, laparoskopická alebo robotická hysterektómia pri rakovine endometria, laparoskopicky alebo roboticky asistovaná vaginálna hysterektómia, odstránenie sentinelovej uzliny pri rakovine, systematická lymfadenektómia parailiakálna aj paraaortálna, radikálna hysterektómia, trachelektómia (vaginálna, abdominálna), vulvektómia, laparoskopické diagnostické výkony s biopsiou nádoru, transabdominálna a transvaginálna biopsia nádorov malej panvy, rádio a chemoterapia pri gynekologických nádorových ochoreniach, operácie pri genetických ochoreniach (BRCA pozit.).
- Široké spektrum urogynekologických výkonov: Pošvové plastiky, suburetrálne pásky (TOT, TVT), rekonštrukčné operácie panvového dna a rozsiahlejšie antiinkontinenčné výkony: pošvové plastiky, vaginálna hysterektómia (s event. adnexektómiou alebo salpingektómiou), vaginofixácia Amreich II - Richter, laparoskopická sakrohystero/cerviko/kolpopexia, kolpokléza, kolpopexia podľa Burcha, transuretrálna aplikácia injekčného gélu BUlkamid.
- Výkony pri endometrióze a myomatóze.
- Robotické operácie.
- Výkony jednodňovej starostlivosti.
- Akútne operácie (napr. pri mimomaternicovej tehotnosti).
- Laparoskopická sterilizácia na vlastnú žiadosť.
- Laparoskopická diagnostika priechodnosti vajcovodov.
Výkony v súvislosti s pôrodom a tehotenstvom
- V súvislosti s pôrodom: Cisársky rez, sterilizácia u ženy pri cisárskom reze, obrat plodu vonkajšími hmatmi pri naliehaní koncom panvovým.
- V súvislosti s predčasným pôrodom: Serkláž krčka maternice.
- V súvislosti s nepriaznivým vývojom včasnej tehotnosti: Revízia dutiny maternice pri včasnej tehotenskej strate (kyretáž/vakuumaspirácia).
Invazívne výkony fetálnej medicíny
- Odber chóriových klkov.
- Placentocentéza.
- Odber plodovej vody.
- Kordocentéza.
- Amnioinfúzia.
- Amniodrenáž.
- In utero punkcia útvarov a tekutinových kolekcií u plodu.
- Fetoredukcia viacpočetnej bichoriálnej gravidity.
- Fetocída u plodu so závažným vývojovým postihnutím.
- Intrauterínna transfúzia krvi kordocentézou, intraperitoneálnym podaním krvi (anemický plod).
- Podávanie liečiv do plodovej vody.
- Záplata plodových membrán "amniopatch" - najmä po odtoku plodovej vody po amniocentéze či inom vnútromaternicovom operačnom výkone v gravidite.
Rádiofrekvenčné výkony fetálnej medicíny
- Rádiofrekvenčnej operácii akardiackého plodu pri TRAP sekvencii.
- Rádiofrekvenčnej selektívnej ablácii viacpočetnej monochoriálnej gravidity a plodov s vrodenou vývojovou vadou.
Derivačné "shuntové" operácie fetálnej medicíny
- Perkutánnemu zavádzaniu derivačných shuntov močového mechúra, pohrudnicovej dutiny plodu ascitu a i.
Kontrolný zoznam na prípravu na hysterektómiu, KTORÝ POTREBUJETE | Ako sa pripravujem na operáciu hysterektómie
Anestézia pri Pôrode - Epidurálna Analgézia (EDA)
Pôrod je výrazne emocionálny zážitok, ale 95 % žien má pôrod spojený s nepríjemným pocitom, vyúsťujúcim až v nekontrolovateľnú bolesť. Pôrodná epidurálna analgézia (PEDA) alebo „epidurálka“ je zlatým štandardom tlmenia pôrodných bolestí. Pôsobí len miestne na prenos bolestivých podnetov a pri dodržaní podmienok je spoľahlivou a vysoko bezpečnou ako pre matku, tak aj pre dieťa. Z pohľadu tíšenia bolesti patrí k najefektívnejším a najúčinnejším, preto sa hovorí aj o „bezbolestnom pôrode“, hoci ide skôr o stlmenie ako odstránenie bolesti.
Epidurálna analgézia (tlmenie bolesti) zníži, alebo skôr odstráni reakciu tela na bolesť, preto sa neobjavujú také účinky ako rýchle dýchanie, tŕpnutie prstov, mdloby, rodička je schopná uvoľniť ľahšie svalstvo, nedochádza k vzostupu krvného tlaku, je znížená záťaž srdca, ako aj požiadavky tela na kyslík. Najpozitívnejším účinkom je, že ženy sa okrem utíšenia pôrodnej bolesti po zavedení epidurálky cítia lepšie, čo popisujú ako pocit uvoľnenia a relaxácie, spojený so schopnosťou tešiť sa z pôrodu.
Informácie pred podaním EDA
Predtým než sa pre túto metódu rozhodnete, prečítajte si pozorne túto informáciu, ktorá Vás oboznámi o spôsobe aplikácie PEDA, výhodách, nevýhodách, možných nežiaducich účinkoch a komplikáciách spojených s PEDA. Spolu s ňou vyplňte prosím aj informovaný súhlas s touto technikou analgézie.
Komu sa EDA môže podať?
V prvom rade je to Vaše želanie, ktoré posúdi pôrodník a na základe Vašej žiadosti a jeho odporučenia budete vyšetrená anestéziológom. Pripomíname však, že v prípade epidurálnej pôrodnej analgézie nejde o liečebný výkon, ale o výkon zvyšujúci pôrodný komfort a znižujúci stres, nakoľko pôrod nie je choroba a ani patologický proces. Preto je absolútne nevyhnutné, aby ste ešte v odstupe niekoľko dní pred pôrodom t.j. pred začatím samotnej „pôrodnej činnosti“ osobne absolvovali anestéziologické vyšetrenie a poučenie v anestéziologickej ambulancii. Bez tohto vyšetrenia s podpísaním informovaného súhlasu s výkonom nie je vôbec možné následne po začatí pôrodnej činnosti epidurálku (PEDA) v pôrodnici podať! PEDA priaznivo ovplyvňuje aj priebeh rizikových pôrodov (predčasný pôrod, pôrod koncom panvovým, pôrody u matiek s diabetom a matiek s vysokým krvným tlakom), tu je však už indikácia PEDA pôrodníkom a ide teda o liečebný výkon. Treba však zdôrazniť, že sú aj prípady, kedy túto metódu neodporúčame. Napr. pri alergii na lokálne anestetiká, ťažkých infekčných ochoreniach, poruchách krvnej zrážanlivosti, nadmernej hmotnosti alebo pri nespolupráci rodičky.
Spôsob podávania EDA
Vlastný výkon spočíva v zavedení tenučkej cievky - katétra k nervom v bedrovej oblasti (do chrbta) zodpovedajúcim za prenos bolestivých vnemov - nie do miechy. Cez túto cievku sa potom do okolia nervu podávajú buď anestetiká (znecitlivujúce látky) samotné, alebo v kombinácii s opioidmi (látky tíšiace bolesť). Anestetikum zabraňuje dočasne prenosu bolestivých podnetov a vzniku bolestivých pocitov. V intervale do 20 minút od podania sa bolesti strácajú a Vy pocítite úľavu. Činnosť maternice však nie je anestetikom ovplyvnená. Kontrakcie prebiehajú ďalej, len pre Vás už nie sú bolestivé. Podávaná koncentrácia anestetika je veľmi nízka len aby ovplyvnila vnímanie bolesti, nie však schopnosť pohybu a aktívnej spolupráce pri vlastnom pôrode. Ten sa prihlási nutkavým tlakovým pocitom na konečník.
V prípade ak už je zavedená epidurálna cievka a v priebehu pôrodu bude akútne nutné vykonanie cisárskeho rezu alebo inštrumentálneho pôrodu (vákuum extraktorom, pôrodnícke kliešte) je možné cez epidurálnu cievku podať lieky vo vyššej (anestetickej) koncentrácii do epidurálnej cievky, ako alternatívu oproti celkovej anestézii, ktorá má svoje riziká. Taktiež epidurálna analgézia sa môže použiť na pooperačné tlmenie bolesti po cisárskom reze aj niekoľko desiatok hodín. Epidurálna cievka môže byť zavedená v ktorejkoľvek fáze pôrodu, podanie samotného anestetika ale má svoje klinické optimum. Ak sa však pôrod uskutoční do ½ hodiny od podania, ťažko nájsť rozumný dôvod jej zavedenia.
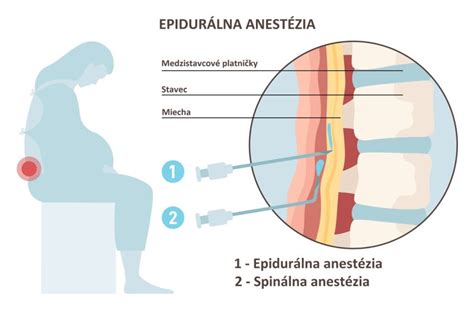
Vedľajšie účinky a komplikácie EDA
Výskyt a závažnosť vedľajších účinkov závisí najmä od veľkosti dávky použitého anestetika. Ako väčšina iných vedľajších účinkov sú predpovedateľné a vymiznú po určitom čase. Sú zväčša viac nepríjemné ako v skutočnosti škodlivé.
- Strata citlivosti: Pri vyšších dávkach anestetika môže rodička pociťovať oslabenie dolných končatín, nemusí cítiť kontrakcie, necíti plný močový mechúr. Nepociťovanie kontrakcií môže byť nepríjemné, najmä v prípade, ak Vás okolie povzbudzuje, aby ste tlačili, ale Vy pritom nepociťujete žiadne nutkanie. Navyše táto dávka môže zvýšiť riziko nutnosti zavedenia cievky do močového mechúra a inštrumentálneho pôrodu. Rozhodnutie o nutnosti inštrumentálneho pôrodu (vákuum extraktor, pôrodnícke kliešte) je v rukách gynekológa/pôrodníka.
- Svalová slabosť: Vyššie koncentrácie spôsobujú svalovú slabosť v dolných končatinách, takže je ťažké nimi pohybovať. Hoci sa nejedná o komplikáciu, mnoho žien ju pociťuje nepríjemne, najmä ak svalová slabosť pretrváva niekoľko hodín po pôrode. Oslabenie sa môže týkať aj svalstva panvového dna, ktoré spoluúčinkuje pri otáčaní hlavičky dieťaťa v pôrodných cestách, takže je nutné umelo dopomôcť otočeniu. Predísť uvedenej komplikácii je možné použitím slabších dávok. Pri použití týchto dávok je rodička väčšinou schopná chôdze onedlho po podaní.
- Pokles tlaku krvi: Rozoznávame 2 príčiny poklesu tlaku. Prvá, fyziologická (normálna) príčina, je pokles tlaku po odstránení bolesti, čiže sa jedná o normalizáciu zvýšeného tlaku pri bolesti. Druhou príčinou je, že povolením svalstva aj v cievach zasiahnutej oblasti dochádza k poklesu tlaku, pretože krv prúdi cez otvorenejšie riečisko. Prvým príznakom úspešnosti PEDA je pocit tepla a sucha v nohách, čo je dôsledkom rozšírenia ciev. Ak nedôjde k úprave tlaku pri zmene polohy tela, môžeme upraviť tlak liekmi ktoré sú bezpečné pre Vás a Vaše dieťa.
- Triaška: Podávaním anestetických látok do epidurálnej cievky (katétra) môže dôjsť k triaške.
Možné komplikácie
Tak ako akýkoľvek medicínsky zákrok, aj PEDA môže byť spojená s komplikáciami. Väčšina z nich je prechodná a nezávažná. Život ohrozujúce komplikácie sú veľmi zriedkavé.
- Náhodná punkcia (prepichnutie) tvrdej pleny: V tomto prípade sa ihla dostane hlbšie ako by mala, a prepichne tvrdú plenu (obal v chrbticovom kanáli). Závisí to od skúseností anestéziológa ako aj anatomických pomerov rodičky. Vo veľkých centrách sa náhodné prepichnutie tvrdej pleny vyskytuje približne 1x na 300 rodičiek. Samotné prepichnutie nie je závažnou komplikáciou a bežne sa vykonáva pri iných operáciách alebo vyšetreniach. Prepichnutie však vo vysokom percente môže spôsobiť silné bolesti hlavy. Pre túto bolesť je typické, že vzniká na druhý deň, zhoršuje sa pri vzpriamení a je nepodobná bolestiam hlavy pociťovaným v minulosti, môže byť sprevádzaná tuhosťou šije. Takáto bolesť je liečiteľná liekmi alebo v prípade neúspechu podaním krvi do epidurálneho priestoru, čo znamená vlastne zopakovanie postupu „pichania do chrbta“ s podaním vlastnej krvi do tohto priestoru. Iným spôsobom je podanie malého množstva lokálneho anestetika hlboko do nosa blokovaním nervového ganglia.
- Náhodný vysoký spinálny blok: K tejto komplikácii môže dôjsť ak sa podajú anestetické látky pri nerozpoznanej punkcii tvrdej pleny. V tomto prípade sa jedná o závažnú komplikáciu, ktorá je však pri správnom postupe veľmi nepravdepodobná.
- Komplikácie vyplývajúce z nežiaducich účinkov lokálnych anestetík: Lokálne anestetiká môžu byť vstrebané do krvného obehu. V tomto prípade sú koncentrácie týchto látok veľmi nízke, aby spôsobili komplikácie. V prípade ak však je anestetikum náhodne podané priamo do cievneho riečiska, môže prechodne zvýšená koncentrácia spôsobiť kŕče a stratu vedomia. Tento účinok je väčšinou prechodný a nezanecháva vážnejšie následky.
- Infekcia: Infekcia.
Urodynamické vyšetrenie
V urogynekologickej ambulancii realizujeme urodynamické vyšetrenie (plniaca cystometria, uroflowmetria, profilometria). V rámci diagnostiky je v indikovaných prípadoch našim tímom realizované aj cystoskopické vyšetrenie ako zákrok jednodňovej chirurgie. Nie každý, kto má problémy s močením, potrebuje urodynamické vyšetrenie. Ak jednoduchá liečba, ako zmena pitného režimu, cvičenie alebo lieky, nepomáha, urodynamické vyšetrenie je najlepší spôsob, ako presne zistiť funkciu vášho močového mechúra a prispôsobiť liečbu vaším konkrétnym problémom.
Urodynamické vyšetrenie je do istej miery invazívne vyšetrenie (podobne ako cievkovanie močového mechúra). Preto ho vykonávame za sterilných podmienok. Napriek tomu zriedkavo môže po vyšetrení vzniknúť infekcia močových ciest. Aby sme infekcii močových ciest predišli, preventívne vám bude na domov predpísaná jednorázová antibiotická liečba - Monural. Po vyšetrení by ste mali piť viac vody ako obvykle po dobu jedného až dvoch dní. Aby sme mohli vyšetrenie realizovať, potrebujeme výsledky kultivačného vyšetrenia vášho moču, ktoré nesmú byť staršie ako 2 týždne. Moč musí byť bez prítomnosti mikróbov. Ak budú výsledky odlišné, bude nevyhnutné podstúpiť liečbu a po jej ukončení následne vyšetrenie moču zopakovať. Prosíme vás, aby ste prišli na vyšetrenie s plným močovým mechúrom, nechoďte močiť hodinu pred vyšetrením. Vyšetrenie trvá približne 30 minút a nevyžaduje žiadnu diétu ani hladovanie. Nie je potrebná žiadna anestézia.
Najprv vás požiadame, aby ste sa úplne vymočili. Ihneď po močení vás vyšetríme pomocou ultrazvuku, čím posúdime, ako dobre je váš močový mechúr vyprázdnený. Po ultrazvukovom vyšetrení vám zavedieme dva mäkké, tenké katétre (senzory), jeden do mechúra a druhý do konečníka. Ich úlohou je zaznamenávať a merať tlak v močovom mechúri a brušnej dutine počas napĺňania močového mechúra tekutinou - fyziologickým roztokom. Počas plnenia močového mechúra sa vás budeme pýtať na vaše pocity v močovom mechúri, prvé nutkanie na močenie, normálne nútenie na močenie, silné nutkanie na močenie, urgentné nutkanie na močenie. Ďalej vás požiadame, aby ste vykonali niekoľko pohybov, ktoré by mohli byť spúšťačom vášho problému (napríklad kašľanie, tlak na močenie alebo počúvanie tečúcej vody). Ak sa v priebehu vyšetrenia vyskytnú ťažkosti, ako je nadmerná bolestivosť alebo iný nepríjemný pocit, oznámte to. Senzory po skončení vyšetrenia vytiahneme. Pri tom vyšetríme tlak v močovej trubici. Následne vás požiadame, aby ste vykonali niekoľko cvičení s plným močovým mechúrom, aby bolo možné zistiť, ako závažný je únik moču. Potom vás vyzveme, aby ste močili do špeciálnej toalety, ktorá meria ako rýchlo sa váš močový mechúr vyprázdňuje. Ihneď po vymočení vás opäť vyšetríme ultrazvukom na posúdenie, ako dobre sa váš močový mechúr vyprázdnil. Po vyšetrení môžete ešte jeden deň pociťovať mierne pálenie a rezanie pri močení. V prípade dlhšieho trvania problémov nás kontaktujte. Výsledky vyšetrenia sú dostupné ihneď po vyšetrení a lekár vám ich vysvetlí, aby ste mohli prípadne plánovať ďalšiu liečbu.
tags: #perioperacna #starostlivost #pri #gynekologickych #operaciach