Skupina onkologických ochorení patrí už dlhodobo na druhé miesto v rebríčku najčastejších príčin hospitalizácií a úmrtí na Slovensku. Každý rok pribudne približne 35-tisíc novodiagnostikovaných onkologických ochorení. Napriek medicínskym pokrokom je rakovina stále druhou najčastejšou príčinou úmrtí na Slovensku. Jej liečba stojí postihnutých nielen obrovské množstvo síl, no i nemalé sumy peňazí. V súvislosti s narastajúcim množstvom prípadov onkologických ochorení narastá aj počet chirurgických výkonov, ktoré s nimi súvisia. Preto sme spísali základné informácie, ktoré by mal poznať každý pacient s onkologickým ochorením.
Chirurgická liečba nádorových ochorení
Onkologické operácie majú nezastupiteľnú úlohu v diagnostike aj v terapii onkologických ochorení. Sú jednou z troch základných liečebných metód, ktoré máme pri liečbe rakoviny k dispozícii. Vo väčšine prípadov sa jednotlivé metódy kombinujú v potrebnom poradí. Onkologické operácie sú súčasťou komplexného liečebného plánu. Ich hlavným cieľom je odstránenie rakovinových buniek (nádoru, tumoru či metastáz) pri súčasnej snahe o zachovanie zdravých okolitých tkanív. Jednoducho - počas takejto operácie sa chirurg snaží o šetrné odstránenie toho, „čo tam nepatrí“, aby sa rakovinové bunky následne nešírili ďalej do tela. O celkovej liečbe pacienta a konkrétnom liečebnom pláne však rozhoduje skupina odborníkov (rádioterapeut, chirurg, histopatológ, chemoterapeut, atď. podľa potreby).
Tak, ako ani rakovina nie je len jedna diagnóza a zahŕňa stovky odlišných typov zhubných nádorov, tak ani chirurgická liečba onkologických ochorení nie je iba jedna. Existujú stovky rôznych typov onkologických operácií, ktoré možno rozdeliť do niekoľkých kategórií:
- Kurzívna/Liečebná operácia: Podstatou tohto typu operácie je liečba onkologického ochorenia; teda odstránenie nádoru a všetkých jemu blízkych tkanív, ktoré by mohli obsahovať rakovinové bunky. Väčšinou sa využíva v počiatočnom štádiu a tiež pri diagnostike ochorenia v prípade, že nebolo možné vykonať bioptický odber vzorky. Chirurgicky odobrané tkanivo je odstránené a následne histo-patologicky vyšetrené.
- Debulking (Zmenšujúca operácia): K tomuto typu operácie sa zvyčajne pristupuje v prípade, že sa tumor nedá úplne odstrániť. Cieľom debulkingu je odstránenie čo najväčšej časti nádoru, čo zlepšuje kvalitu života pacienta.
- Paliatívna operácia: Paliatívne operácie pomáhajú zmierniť symptómy, bolesť a ťažkosti pacienta. Tento typ operácií nie je zameraný na liečbu samotnej rakoviny, ale na zmiernenie jej prejavov a zlepšenie kvality života.
- Rekonštrukčná operácia: Je indikovaná v prípade, ak pacient potrebuje obnoviť vzhľad a funkciu postihnutej oblasti tela. Medzi onkologické operácie patrí aj tento typ zákroku.
- Preventívna operácia: Je indikovaný u pacientov, ktorým hrozí vysoké riziko vzniku rakoviny a preventívne odstránenie tkaniva môže toto riziko výrazne znížiť. O tom, či je pacient rizikový, alebo nie, rozhoduje lekár na základe výsledkov genetických testov pacienta. Medzi rizikových pacientov patria ľudia s pozitívnou rodinnou anamnézou, teda tí, ktorých rodičia alebo súrodenci trpeli onkologickým ochorením.
Onkologické operácie vykonávajú špecializovaní chirurgovia, ktorí majú skúsenosti s liečbou rôznych typov rakoviny pomocou chirurgických postupov. Príkladom môžu byť operácie rakoviny kože (excízna chirurgia, Mohsova operácia), rakoviny hrubého čreva (lokálne odstránenie polypu, kolektómia), rakoviny prostaty (radikálna prostatektómia) alebo rekonštrukčné operácie prsníka po mastektómii.
Predoperačná príprava
Predoperačná príprava je kľúčovým predpokladom úspechu operácie. Zahŕňa komplexné vyšetrenia, ktoré slúžia na posúdenie operability nádoru, odhad rizika pooperačných komplikácií a celkovú optimalizáciu stavu pacienta. Pochopenie postupného procesu operácie nádoru môže pomôcť zmierniť úzkosť a pripraviť pacientov na to, čo ich čaká.
Príprava na operáciu nádoru mozgu
Príprava na operáciu nádoru na mozgu zahŕňa niekoľko dôležitých krokov, ktoré zabezpečia hladký a bezpečný priebeh zákroku:
- Predbežné pokyny: Pacienti dostanú od svojho zdravotníckeho tímu konkrétne pokyny. Môže ísť o diétne obmedzenia, ako napríklad pôst počas určitého obdobia pred operáciou.
- Lekárske hodnotenie: Bude vykonané komplexné lekárske vyšetrenie vrátane prehľadu anamnézy pacienta, aktuálnych liekov a prípadných alergií.
- Zobrazovacie testy: Pacienti môžu podstúpiť zobrazovacie vyšetrenia, ako sú MRI alebo CT vyšetrenia, aby poskytli podrobné informácie o umiestnení a veľkosti nádoru.
- Krvné testy: Budú sa vykonávať rutinné krvné testy na posúdenie celkového zdravotného stavu pacienta a na zabezpečenie toho, aby faktory zrážanlivosti krvi boli v normálnom rozmedzí.
- Konzultácia o anestézii: Konzultácia s anestéziológom sa uskutoční, aby sa prediskutovali možnosti anestézie a akékoľvek obavy, ktoré môže mať pacient.
- Preskúmanie liekov: Pacienti by mali poskytnúť kompletný zoznam liekov vrátane voľnopredajných liekov a doplnkov.
- Podporný systém: Je nevyhnutné, aby si pacienti po operácii zabezpečili podporný systém.
- Emocionálna príprava: Príprava na operáciu je rovnako dôležitá ako fyzická.
- Plán pooperačnej starostlivosti: Pochopenie toho, čo ich čaká po operácii, je kľúčové.
Predoperačná príprava pri rakovine pľúc
Pri rakovine pľúc, ktorá je závažné ochorenie úzko späté s fajčením, sa kladie dôraz na:
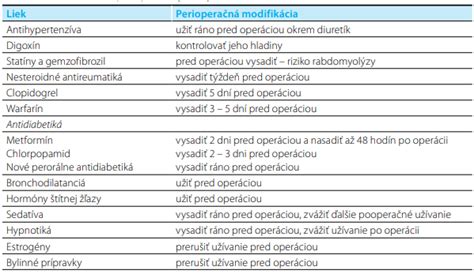
- Zníženie rizika komplikácií: Pacient by mal redukovať fajčenie minimálne 8 týždňov pred operáciou, čo preukázateľne znižuje výskyt pooperačných respiračných komplikácií. Dôležité je zohľadniť aj komorbidity pacienta, ktoré môžu mať vplyv na interakciu liekov s anestetikami.
- Dychová rehabilitácia: Predoperačne sestra zabezpečuje dychovú rehabilitáciu, ktorá zahŕňa nácvik správneho dýchania a efektívneho vykašliavania s fixáciou operačnej rany. V prípade potreby sa podávajú bronchodilatancia a realizuje sa dychová rehabilitácia.
- Informovanosť pacienta: Sestra má dôležitú úlohu v informovaní pacienta o priebehu perioperačného ošetrovania, farmakoterapii, príprave operačného poľa, zavedení permanentného močového katétra (PMK), hrudných drénov a oxygenoterapie. Pacient by mal byť oboznámený s tým, ako bude vyzerať oxygenoterapia, aby sa nezľakol, ak bude mať kyslíkové okuliare. Súčasťou prípravy je aj psychická podpora a uistenie pacienta.
- Praktická príprava: Deň pred operáciou sa vykonáva oholenie ochlpenia (najvhodnejšie surgical cliperom) v mieste operačného poľa. Podáva sa predpremedikácia podľa ordinácie anestéziológa. Dôležitá je kontrola lačnenia - 12 hodín pred operáciou ľahká večera, 6 hodín pred operáciou naposledy tekutiny. Zabezpečuje sa minimálne 15 minútová elevácia dolných končatín v 45-stupňovom uhle. Asistuje sa pri zavádzaní centrálneho venózneho katétra (CVC), ideálne na kontralaterálnej strane. Podáva sa farmakoterapia podľa odporúčaní interného predoperačného vyšetrenia. V prípade potreby sa realizujú ďalšie diagnostické výkony, ako torakoskopia, VTS s odberom materiálu na histológiu. Zabezpečuje sa vyprázdnenie močového mechúra, prípadne zavedenie PMK alebo asistencia pri zavádzaní PMK u muža.
Intraoperačná starostlivosť
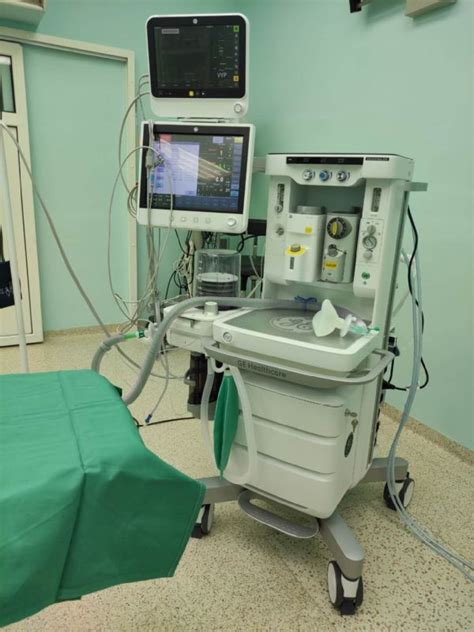
Počas operácie je kľúčová úzka spolupráca medzi chirurgickým a anestéziologickým tímom. Operácia mozgového nádoru je lekársky zákrok zameraný na odstránenie nádorov z mozgu. Pri tomto zákroku neurochirurg zvyčajne vykoná rez na pokožke hlavy a vytvorí v lebke otvor pre prístup do mozgu. Po lokalizácii nádoru ho chirurg opatrne odstráni, pričom dbá na minimalizáciu poškodenia okolitého zdravého mozgového tkaniva. Operácia mozgového nádoru je často kľúčovou súčasťou komplexného liečebného plánu.
Priebeh operácie nádoru mozgu
V deň operácie pacienti prídu do nemocnice a zaregistrujú sa. Pred operáciou zdravotnícky tím vykoná záverečné vyšetrenie vrátane kontroly vitálnych funkcií a potvrdenia miesta operácie. Po príchode na operačnú sálu anestéziológ podá pacientom anestéziu. Chirurg urobí rez na pokožke hlavy a potom odstráni časť lebky (kraniotomia), aby získal prístup k mozgu. Chirurg starostlivo prejde mozgovým tkanivom, aby lokalizoval a odstránil nádor. Po odstránení nádoru chirurg uzavrie lebku platničkami alebo skrutkami a potom zašije alebo zošije rez na pokožke hlavy.
Anestézia a ventilácia
Počas operácie sa používa anestéziologický prístroj s pomôckami na intubáciu. Preferuje sa jednostranná pľúcna ventilácia, ktorá je bezpečnejšia a umožňuje lepšiu manipuláciu v operačnom poli. Používa sa endobronchiálna intubácia. V prípade potreby sa podávajú medikamenty a uskutočňuje sa bronchoskopia. Používajú sa dvojcestné endotracheálne kanyly rôznych modifikácií, ako napríklad Carlensova kanyla pre intubáciu ľavého bronchu alebo Whiteova kanyla pre pravostrannú intubáciu. Veľkosť kanyly sa vyberá podľa konštitúcie pacienta (veľkosť 35, 37, 39 a 41 F). Kanyly majú manžetu pre utesnenie zvoleného hlavného bronchu. Po zavedení kanyly sa auskultačne prekontroluje jej poloha.
Operačný prístup a poloha pacienta
Poloha pacienta na operačnom stole závisí od lokalizácie nádoru a rozsahu operácie. Najčastejšie sa používa poloha na boku, ktorá umožňuje dobrý prístup k hrudníku. Incízia sa vedie v medzirebrových priestoroch v mieste plánovanej incízie. Možná je aj minitorakotómia alebo šetriaca torakotómia.
Peroperačné vyšetrenia
Počas operácie sa zasielajú vzorky na peroperačné vyšetrenie, vrátane lymfatických uzlín, aby sa zabezpečila dostatočná radikalita operácie.
Pooperačná starostlivosť a rekonvalescencia
Rekonvalescencia po operácii nádoru je kľúčovou fázou, ktorá sa líši od pacienta k pacientovi v závislosti od faktorov, ako je typ nádoru, rozsah operácie a individuálny zdravotný stav. Po operácii nádoru sú pacienti zvyčajne niekoľko hodín monitorovaní na pooperačnej izbe. Po stabilizácii sú premiestnení do nemocničnej izby. Prvých pár dní po operácii je kritických, pretože pacienti môžu pociťovať vedľajšie účinky, ako sú bolesti hlavy, nevoľnosť a únava. Väčšina pacientov zostáva v nemocnici približne 3 až 7 dní v závislosti od postupu ich zotavenia. Po prepustení môže rekonvalescencia doma trvať niekoľko týždňov až mesiacov.
Starostlivosť po operácii pľúc
- Hrudná drenáž: Po operácii sa zavádza hrudný drén na odsávanie vzduchu a tekutiny z pleurálnej dutiny. Zvyčajne sa zavádzajú dva drény - jeden apikálne (na odsávanie vzduchu) a druhý bazálne (nad bránicou, na odsávanie tekutiny). Používa sa drenážny systém s odsávacím tlakom do -10 cm H2O.
- Tlmenie bolesti: Na tlmenie bolesti sa používa epidurálna analgézia, ktorá umožňuje lepšiu mobilizáciu a manipuláciu pacienta.
- Dychová rehabilitácia: Po operácii pokračuje dychová rehabilitácia, ktorá má za cieľ zlepšiť ventiláciu pľúc, uľahčiť vykašliavanie a predchádzať vzniku pneumónie. V rámci dychovej rehabilitácie sa môže indikovať aj bronchoskopické odsatie bronchiálneho sekrétu.
- Prevencia komplikácií: Dôležitou súčasťou pooperačnej starostlivosti je prevencia komplikácií, ako sú infekcie, trombóza a embólia. Podávajú sa antibiotiká (v prípade potreby, napr. pri podozrení na infekciu), antikoagulanciá a lieky na prevenciu nauzey a zvracania.
Počas rekonvalescencie by pacienti mali dodržiavať niekoľko fáz:
- Prvý týždeň: Pacienti by mali odpočívať a vyhýbať sa namáhavým aktivitám.
- Týždne 2-4: Môže sa začať postupný návrat k bežným aktivitám, ale pacienti by sa mali vyhýbať zdvíhaniu ťažkých predmetov a cvičeniu s vysokou záťažou.
- Mesiace 1-3: Mnoho pacientov sa začína cítiť viac sami sebou, ale únava môže pretrvávať.
Ako dlho trvá zotavenie po kraniotomii?
Po operácii nádoru je nutné navštíviť lekára s prepúšťacou správou do 3 dní od návratu. V prípade, že by sa u vás vyskytovali po operácii rôzne komplikácie, recidívy a prípadne máte dočasné či trvalé vývody, nie všetky uvedené rady môžete využiť. Tak či tak budete musieť vo svojom životnom štýle veľa zmeniť. Rodina a okolie by na vás mali brať ohľad a pomôcť vám v tom.
Špecifiká starostlivosti pri liečbe (Chemoterapia a Rádioterapia)
Protinádorová chemoterapia je ucelenou súčasťou onkologickej liečby. Jej hlavným cieľom je eliminovať reziduálny tumor, ktorý nemohol byť odstránený chirurgicky alebo lokoregionálnou liečbou (rádioterapiou). Chemoterapia pôsobí systémovo, vďaka čomu sa nežiaduce účinky ochorenia nezistia.
Chemoterapia
Chemoterapia je často najúčinnejšia forma chemoterapie. Cytostatiká sa môžu podávať samostatne (jedným druhom) alebo v kombinácii, čo znižuje riziko vzniku rezistencie na cytostatiká a zvyšuje spoľahlivú protinádorovú účinnosť liečby. Podávanie cytostatík je cyklické a prerušované, aby sa umožnil čas na obnovu imunitných mechanizmov organizmu. Príliš krátky interval cyklu môže ťažko poškodiť zotavujúce sa zdravé bunky, zatiaľ čo príliš dlhé podanie umožní nežiaducu replikáciu nádoru. Cytostatiká možno podávať rôznymi cestami, napríklad do centrálneho venózneho katétra, hadičky, alebo do rezervoára infúznej súpravy.
Nežiaduce účinky chemoterapie a ošetrovateľská starostlivosť
Nežiaduce účinky cytostatík sú takmer nevyhnutné. Ošetrovateľská starostlivosť pri chemoterapii je kľúčová a zahŕňa systematické pozorovanie a včasné rozpoznávanie toxického a nežiaduceho účinku cytostatík. Medzi najčastejšie patrí:
- Nevoľnosť a vracanie: Prejavuje sa nauzeou, vracaním a nechutenstvom. Je dôležité znižovať tento účinok a ordinovať antiemetiká. Pacientka má piť dostatočné množstvo tekutín.
- Leukopénia a trombocytopénia: Leukopénia (znížený počet bielych krviniek) sa vyskytuje okolo 7. dňa po ukončení chemoterapie. Zvyčajne behom niekoľkých dní ustúpi a nevyžaduje žiadnu liečbu ani hospitalizáciu. Avšak pri pretrvávajúcej neutropénii je potrebná liečba antibiotikami. Trombocytopénia (znížený počet krvných doštičiek) sa vyskytuje spolu s leukopéniou. Znížený počet trombocytov sa najčastejšie prejavuje krvácavými stavmi (krvácanie z nosa, ďasien, výskyt modrín, krv v moči, či stolici). Tieto prejavy treba bezodkladne hlásiť ošetrujúcemu lekárovi.
- Anémia: Môže byť spôsobená útlmom kostnej drene alebo hemolýzou. Príznaky sú malátnosť, únava, podráždenosť, dušnosť.
- Mukoztitída (zápal slizníc): Zápal slizníc býva zvyčajne spojený s leukopéniou. Pre zmiernenie sa odporúča podávanie lokálnych anestetík pred jedlom.
- Alopécia (vypadávanie vlasov): Vlasy narastú za 3-4 mesiace po chemoterapii. Dôležitá je psychická podpora pacientky, predpis parochne. Vypadané vlasy by nemali byť roztrúsené po oblečení, na posteli, v kúpeľni a i.
- Kardiotoxicita: Poškodenie srdcového tkaniva. Pred každým cyklom chemoterapie je potrebný nový EKG záznam.
- Pulmonálna toxicita: Prejavuje sa ako akútna toxicita, lieková pneumonitída, neskorá pľúcna fibróza.
- Neurotoxicita, Ototoxicita, Nefrotoxicita: Môžu sa objaviť príznaky ako tinitus (hučanie v ušiach), poruchy sluchu, zmeny citlivosti alebo funkcie obličiek.
- Alergické reakcie: Môžu nastať alergické reakcie ako je šok, horúčka, exantém.
- Extravazácia: Únik cytostatika mimo cievu, ktorý vyžaduje okamžitú reakciu - zastaviť podávanie, neodstraňovať ihlu/kanylu, aspirovať čo najväčšie množstvo uniknutej látky, následne podať lokálne antidotá a lokálne aplikovať Hydrocortizon masť. Miesto podania sa musí často kontrolovať, striedať, aby sa predišlo tromboflebitíde.
Rádioterapia
Rádioterapia je lokálna liečba, ktorá môže nasledovať po operácii. Ožaruje sa lôžko tumoru s bezprostredným okolím alebo miesto existujúceho nádora. Jej trvanie je 4-5 dní, pričom zvyčajne trvá niekoľko týždňov a prebieha 5 dní v týždni. Ožarovanie pôsobí i na mazové a potné žľazy, čo môže viesť k dočasnej alebo trvalej suchosti pokožky. U pacientiek hrozí nebezpečenstvo zvýšených obáv pred ožarovaním, preto je dôležitá psychická podpora zdravotníckeho personálu.
Typy rádioterapie
- Vonkajšia rádioterapia: Zdroj žiarenia je mimo tela. Ožaruje sa do bezprostrednej blízkosti alebo do lôžka nádora.
- Brachyterapia: Zdroj žiarenia je vo vnútri tela. Zabezpečuje dodanie veľkej dávky žiarenia do malého priestoru. Aplikuje sa dočasne alebo trvalo pomocou punkcie ihlami, ktoré sú zároveň vodičmi žiarenia. Robí sa to v lokálnej anestézii. Sestra asistuje a spolupracuje s lekárom pri podávaní inštrumentov.
Ošetrovateľská starostlivosť pri rádioterapii
- Ošetrovanie kože: Miesto ožarovania sa starostlivo označí nezmývateľnou farbou. Pacientka si označené miesta nemôže zmyť, ale môže sa sprchovať. Počas rádioterapie je dôležité špeciálne ošetrovanie kože. Vyvarovať sa treba používaniu mydla, dezodorantov do podpazušia na operovanej strane. Pri svrbení môže lekár ordinovať antihistaminiká. V prípade vzniku pľuzgierov je potrebné vyhľadať lekársku pomoc. Miestami koža môže mokvať.
- Starostlivosť o sliznice: Ak praskne koža, mokvá. Pri zápale v dutine ústnej postupujeme podobne ako pri chemoterapii. Dôležité je jesť vlažné jedlo, vyhýbať sa horúcim, dráždivým jedlám. Podávať stravu tekutú alebo kašovitú.
- Liečba bolesti: Pri metastázach v kostiach sa môže objaviť pichavá a vystreľujúca bolesť.
- Lymfedém: Na operovanej strane sa môže vytvoriť tzv. lymfedém.

Psychosociálna podpora a kvalita života
Starostlivosť o pacientky s karcinómom prsníka si vyžaduje komplexný prístup, pričom sa berie do úvahy vek pacientky, jej rodinná situácia a celkový zdravotný stav. Dôležitá je psychická podpora pacientky, aby sa predišlo i nežiaducim psychickým účinkom a aby sa zvládlo prežívanie zmeny v ich telesnom obraze. Je dôležité, aby sa pacientka obrátila na sestru v prípade akýchkoľvek otázok alebo obáv. Pacientkam sa odporúča vyhľadať podporné skupiny, psychológa, psychiatra alebo aj duchovného. Príkladom je Klub žien s karcinómom prsníka „Venuša“. Ochorenie môže negatívne ovplyvniť sexualitu a celkovú pohodu, čo prispieva k zhoršovaniu jej distresu. Po operácii sa hodnotí kvalita života pacienta pomocou štandardizovaných dotazníkov, ako napríklad EORTC QLQ-C30 (European Organisation for Research and Treatment of Cancer Quality of Life Instrument) a LCSS (Lung Cancer Symptom Scale).
Výživa a životospráva po operácii nádoru
Hoci sa nasledujúce rady primárne zameriavajú na životosprávu po operácii rakoviny hrubého čreva, princípy môžu poskytnúť cenné informácie aj pre pacientov po operácii iných nádorových ochorení. Po počiatočných stravovacích pokynoch od lekára by mala nastúpiť takzvaná "terciárna prevencia". Správna výživa a životospráva má veľký význam, aby nenastal regres ochorenia a pre podporu reparačných a imunitných mechanizmov organizmu, pokiaľ zdravotný stav dovolí.
Princípy stravovania
- Udržiavanie zdravej váhy: Pacient by nemal mať nadváhu a nikdy sa nesmie prejedať.
- Nutričné desmutagény: Denne prijímať v potrave prirodzené "nutričné desmutagény", čiže výživové protirakovinové faktory (ovocie, zelenina, strukoviny, obilniny).
- Varené mäso: Nemožno zabúdať na dusené alebo varené mäso, ideálne upravované v tlakovom alebo parnom hrnci.
- Vyhýbanie sa karcinogénom: Vyhýbať sa smaženému, pácovanému, grilovanému, údenému a inak karcinogenizovanému jedlu.
- Kvasené produkty: Veľmi užitočné sú produkty čisto mliečného, vínneho, octového kvasenia (kyslé mlieko, kvasená kapusta, čalamády, bylinné a zeleninové zmesi, bez pridania konzervantov a siričitanov).
- Čerstvé šťavy: Ideálne je si odšťavovať doma citrusové plody, ovocie, či zeleninu. Vyhýbať sa umelým džúsom.
- Obmedzenie tukov: Použivanie tukov znížte na minimum, alebo ich úplne vypustite. Majú podstatný podiel na rakovine hrubého čreva a konečníka, zvlášť tie prepálené a rafinované, či údené. Tuky a oleje držte vždy v chladničke a v tme.
- Prirodzené vitamíny: Doporučené vitamíny a látky jedzte radšej v prirodzenej forme a nie ako farmaceutické extrakty.
- Sezónna strava: Chodievajte na trhy a konzumujte denne čerstvú jarnú zeleninu - hrášok, mrkvičky, šalát, jahody, cibuľku, ríbezle, čerešne a neskôr všetky letné plody.
Špecifické odporúčania pri cytostatickej liečbe a ožarovaní
Ak ste brali cytostatickú liečbu a ožarovanie, je potrebné zvlášť dodržiavať uvedené rady, pretože obidva druhy liečby síce potláčajú nádorové bunky, no zároveň škodia aj zdravým deliacim sa bunkám organizmu. Ochranná výživa a životospráva stimuluje rast zdravých buniek a chráni vás proti prípadným nežiadúcim (druhotným) následkom liečby a zvyšuje pravdepodobnosť vyliečenia a prežitia. Dobrá kondícia a regenerácia podporia reparačný a imunitný systém rovnako ako správna výživa.
Potravinové doplnky a pravidelné kontroly
Ak pri uvedenej životospráve občas vyberiete dávku potravinových doplnkov (s konzultáciou s lekárom) neurobíte chybu. No a samozrejme chodievajte na pravidelné kontroly aj keď sa budete cítiť dobre.

Kúpeľná liečba ako súčasť rekonvalescencie
Po náročnej liečbe, úraze, operácii, resp. diagnóze majú slovenskí pacienti možnosť si dopriať kúpeľný liečebný pobyt. Na rozdiel od iných ochorení je v prípade rakoviny možné požiadať o kúpeľný pobyt len do 24 mesiacov od kompletného ukončenia onkologickej liečby, a to len v prípade, že nie sú zaznamenané žiadne kontraindikácie alebo recidíva choroby, čiže ak je pacient v remisii, bez akýchkoľvek známok recidívy ochorenia. O konkrétnych liečebných procedúrach, ktoré pacient v kúpeľoch absolvuje, rozhoduje priamo lekár v kúpeľoch tak, aby bola liečba čo najúčinnejšia. V priemere pacient zvyčajne absolvuje tri procedúry denne, ale záleží to od stavu pacienta a rozhodne neplatí pravidlo, že čím viac, tým lepšie. Práve naopak.
Typy kúpeľných pobytov a ich úhrada
Kúpeľnú liečbu (typy A a B) možno absolvovať ambulantnou alebo ústavnou formou (zvyčajne v trvaní 21 alebo 28 dní). Typ A znamená, že pacient má pobyt v kúpeľoch kompletne hradený zdravotnou poisťovňou (ubytovanie, stravu i procedúry).
| Typ kúpeľnej starostlivosti | Úhrada zdravotnou poisťovňou | Doplatky klienta |
|---|---|---|
| Typ A (ústavná) | Kompletne hradený (ubytovanie, strava, procedúry) | Poplatok za deň pobytu (približne 1,70 €) |
| Typ B (ústavná/ambulantná) | Čiastočne hradený (len procedúry) | Ubytovanie, strava a kúpeľný poplatok hradí klient priamo kúpeľom |
Proces žiadosti a schvaľovania
- V zmysle zákona kúpeľnú liečbu navrhuje a vypisuje pacientov lekár (špecialista, resp. praktický lekár na základe nálezu lekára - špecialistu) na príslušnom tlačive (Návrh na kúpeľnú starostlivosť).
- Tlačivo možno vytlačiť z webovej stránky zdravotnej poisťovne (príp. kúpiť v papiernictve).
- Následne je potrebné, aby klient toto tlačivo aj s prípadnými prílohami - nálezmi doručil do sídla zdravotnej poisťovne poštou, osobne alebo cez ktorékoľvek kontaktné miesto poisťovne najneskôr šesť týždňov pred uplynutím doby platnosti indikácie.
- Poisťovňa posúdi nárok na kúpeľnú liečbu spravidla do 30 dní a zašle o tom vyrozumenie pacientovi.
- O schválení, neschválení, resp. vrátení návrhu na prepracovanie vás bude informovať vaša zdravotná poisťovňa. Ak návrh obsahuje všetky požadované náležitosti a spĺňa zákonné požiadavky na kúpeľnú liečbu, poisťovňa liečbu schvaľuje, v opačnom prípade zamieta alebo vráti návrh na prepracovanie (napr. ak je v tlačive chyba, napr. kód diagnózy).
Čo si vziať a na čo myslieť pred nástupom
Do kúpeľov je potrebné zobrať si kompletnú zdravotnú dokumentáciu, aby bolo možné okamžite začať s procedúrami. Konkrétny termín pobytu v kúpeľoch si dohaduje klient priamo s kúpeľmi. Všetky poplatky a doplatky hradí klient priamo kúpeľom, ktoré ho informujú aj o výške daných doplatkov. Pacient by si mal zistiť svoje špeciálne požiadavky na ubytovanie, stravu, resp. to, či vybrané zariadenie je schopné, resp. ochotné mu vyhovieť. Kúpele vám potvrdia termín, typ ubytovania a príp. sezóne. Ak ide s vami sprievodca, príp. je dôležité dohodnúť si vhodný termín a ubytovanie. Ak do kúpeľov v stanovenom termíne nenastúpite, nárok na úhradu kúpeľov strácate.
Praktické rady pre pobyt v kúpeľoch
- Zistiť si prípadné doplatky (napr. za 1-lôžkovú izbu).
- Doplatky, ktoré vás môžu ad hoc čakať (napr. špeciálne požiadavky na mieste).
- Vezmite si so sebou svoje lieky, zdravotné pomôcky, príp. župan, prezuvky, či nejakú tašku.
- Majte pri sebe lekára o vyhovujúcom zdravotnom stave (neinfekčnosti), t.j. nie staršie ako 14 dní.
- Nezabudnite na osobné výdaje (napr. kino, organizované výlety, vstupy na koncerty, tancovačky, konzumné).
- V prípade problémov alebo otázok sa obráťte na personál.
- Pri procedúrach treba zvyčajne byť 5 min. skôr.
- Vyhnite sa porušovaniu ubytovacieho poriadku, napr. fajčeniu na izbe, používaniu sviečok, alebo nechávaniu cenností nezabezpečených na izbe (použite trezor).
- Po návrate z kúpeľného pobytu bezpodmienečne treba navštíviť lekára.

tags: #osetrovatelska #starostlivost #po #operacii #nadoru