Zlomeniny kostí sú bežné zranenia, ktoré si vyžadujú chirurgický zákrok a následnú ošetrovateľskú starostlivosť a rekonvalescenciu. Tento článok poskytuje komplexný prehľad o starostlivosti po operácii kosti, zameraný na kľúčové aspekty rekonvalescencie, od počiatočnej rehabilitácie až po dlhodobé ciele. Cieľom je poskytnúť informácie pre pacientov, ich rodiny a zdravotníckych pracovníkov, aby sa dosiahlo optimálne zotavenie po zlomenine kosti.
Typy operácií a pooperačná starostlivosť
Ošetrovateľská starostlivosť a rehabilitácia sú nevyhnutné na zotavenie, najmä po operáciách zahŕňajúcich ortopedické, srdcové a hrudné problémy. Väčšina odborníkov na rehabilitáciu a fyzioterapiu odporúča začať s rehabilitáciou čo najskôr po operácii. Pooperačné rehabilitačné programy sú prispôsobené špecifickým potrebám pacientov, zmierňujú bolesť a riešia špecifické problémy po operácii.
Totálna endoprotéza (TEP)
Totálne endoprotézy (TEP) predstavujú operačný výkon, ktorý zabezpečí náhradu opotrebovanej alebo poškodenej časti kĺbu umelým implantátom. Je definitívnym riešením artrotického poškodenia funkcie kĺbu a prináša úľavu od bolesti a zlepšenie mobility pre pacientov s ťažkým poškodením kĺbov. Pri operácii s názvom TEP - totálna endoprotéza - sa poškodená chrupavka a kosť kĺbu nahradia implantátom vyrobeným z bio-kompatibilných materiálov, ktoré minimalizujú riziko odmietnutia organizmom.
TEP sa používajú na liečbu rôznych druhov poškodení kĺbu, najmä osteoartrózy, ktorá je najbežnejším typom degeneratívneho poškodenia kĺbu alebo pri úrazoch a zraneniach kĺbov, keď konzervatívna liečba už nie je účinná. Guľová hlavica endoprotézy je vyrobená z kovu alebo keramiky a je upevnená v stehennej kosti. Jamka náhradného kĺbu je vyrobená z kovu, plastu alebo keramiky a je upevnená v panvovej kosti.
Typy TEP
- Výmena bedrového kĺbu: pri TEP bedra sa nahrádza panvová a stehenná časť kĺbu.
- Výmena kolenného kĺbu: pri TEP kolena sa nahrádzajú koncové časti stehnovej a holennej kosti, spolu s vnútornými časťami kĺbovej štrbiny.
Priebeh operácie TEP
- Vstupné vyšetrenie: Pacient si dohodne termín vstupného vyšetrenia, kde ho čaká konzultácia so špecialistom.
- Predoperačné vyšetrenie: Po tom, čo ortopéd posúdi pacientov stav a odporučí pacientovi výmenu kĺbu a navrhne mu operačný výkon, prichádza pacient na interné predoperačné vyšetrenie, prípadne ďalšie špecializované vyšetrenia. Interné predoperačné vyšetrenie je ideálne absolvovať približne 3 týždne pred plánovaným výkonom, aby bolo možné korigovať prípadné patologické nálezy.
- Hospitalizácia: Hospitalizácia pri tomto druhu výkonu začína deň pred operáciou a zvyčajne 5 až 7 dní, v závislosti na zdravotnom stave pacienta.
- Rehabilitácia: Po prepustení z nemocnice ponúkajú niektoré zdravotnícke zariadenia možnosť pokračovať v individuálnych rehabilitáciách.
Pooperačná starostlivosť po TEP bedrového kĺbu
Ihneď po operácii budete ležať na chrbte a medzi nohami môžete mať vankúš, aby ste udržali boky zarovnané. Vo väčšine prípadov sa vás v nemocnici budú snažiť postaviť z postele v ten istý deň, ako ste boli operovaný alebo deň po. Do nemocnice musíte prísť niekoľko hodín pred operáciou. Zákrok bude trvať dve až tri hodiny a potom budete prevezený do miestnosti nazývanej jednotka intenzívnej starostlivosti (JIS), prípadne do bežnej nemocničnej izby, kde budú pozorne sledované vaše vitálne funkcie (napr. srdcová frekvencia a krvný tlak) a pomôžu vám, ak sa u vás vyskytnú akékoľvek vedľajšie účinky z anestézie, ako je vracanie. Dostanete niekoľko liekov podávaných kvapkadlom, ktoré sa zavedie do žily na ruke. Tieto lieky budú zahŕňať úľavu od bolesti, riedidlá krvi a antibiotiká na prevenciu infekcie. Platí, že čím skôr sa začnete hýbať, tým lepšie sa zotavíte. Počas vášho pobytu v nemocnici, ktorý bude pravdepodobne trvať jeden až tri dni, vás váš ošetrovateľský tím povzbudí, aby ste sa viac pohybovali. Teraz by ste mali byť schopný vstať z postele s pomocou a mali by ste byť schopný pohybovať sa s použitím pomôcky pri chôdzi, ako sú barle alebo chodítko. Pokúste sa zostať v pohybe 20 až 30 minút, ale držte sa pomalého tempa. To vám postupne pomôže posilniť svaly a zlepšiť krvný obeh, aby sa znížila pravdepodobnosť vzniku krvných zrazenín. Váš fyzioterapeut vám tiež ukáže konkrétne cvičenia, ktoré môžete denne cvičiť a ktoré zlepšia silu a rozsah pohybu vášho bedra. Do tretieho dňa by ste mohli byť schopný chodiť na toaletu sami a akákoľvek bolesť bude zvládnuteľná. Ak sa počas operácie nevyskytli žiadne komplikácie a váš ošetrujúci tím je presvedčený, že dokážete vykonať základné úlohy nezávisle, na tretí alebo štvrtý deň vás prepustia domov. Ergoterapeut vás naučí, ako zvládnuť bežné činnosti, ako je kúpanie a sprchovanie, obúvanie ponožiek a topánok, nosenie predmetov (napr. jedla a pitia) pri použití barly alebo chodítka či používanie toalety. Skúste si niekoho dohodnúť, kto vám pár dní môže asistovať, keď sa budete doma zotavovať. Fyzioterapeut vám tiež poskytne program cvičení, ktoré budete denne vykonávať. Poradí vám, akú váhu znesie operovaná noha, poskytne návod, ako spať, sedieť a/alebo sa pohodlne a bezpečne ohýbať počas niekoľkých nasledujúcich mesiacov alebo v dohľadnej budúcnosti. Počas tohto obdobia existuje značné riziko infekcie, ak nebudete postupovať podľa pokynov svojho ošetrujúceho tímu, ako sa starať o ranu. Buďte ostražitý na akékoľvek príznaky infekcie a informujte svojho lekára, ak nejaké spozorujete. Medzi príznaky infekcie patrí horúčka, začervenanie alebo výtok z rany. Keďže sa nebudete môcť sprchovať ani kúpať, kým sa neodstránia stehy, ktoré držia ranu pohromade, budete potrebovať špongiu, aby ste udržali svoje telo a ranu čisté. Uistite sa, že vaša rana zostane čistá a suchá tri týždne po operácii. Môžete sa vrátiť k ľahkým aktivitám, takisto môžete začať šoférovať. Po približne šiestich týždňoch sa môžete vrátiť aj k milostným hrátkam. Vyhýbať by ste sa však mali namáhavému sexu či polohám, ktoré zaťažia váš bok. Ak stále potrebujete pomôcku pri chôdzi alebo máte problémy so silou alebo rovnováhou, možno by ste ešte mali s touto aktivitou počkať. Po približne 6 až 12 týždňoch sa možno budete môcť vrátiť do práce v závislosti od toho, ako fyzicky náročná je vaša práca. Mali by ste pokračovať v chôdzi každý deň a vyhnúť sa dlhému sedeniu. To vám pomôže znížiť bolesť a stuhnutosť bedra. Fyzioterapeut vám poradí, aké cviky teraz môžete cvičiť denne na posilnenie a natiahnutie svalov. Aj keď je pohyb fajn, mali by ste sa vyhýbať extrémnym pohybom alebo športom s rizikom pádu (napr. lyžovaniu a jazde na koni). Môžete sa už vrátiť k väčšine svojich bežných aktivít. Úplné zotavenie však bude trvať šesť až 12 mesiacov. Vo väčšine prípadov akákoľvek bolesť zmizne po roku, hoci niektorí ľudia aj po roku pociťujú miernu bolesť alebo nepohodlie. Každá operácia je spojená s rizikom komplikácií. Aj keď je riziko komplikácií pri operácii náhrady bedrového kĺbu veľmi nízke, mali by ste byť ostražitý pri akýchkoľvek príznakoch komplikácií.
Ako dlho bude trvať moja rekonvalescencia po operácii bedrového kĺbu?
Operácia kolenného kĺbu
Operáciu kolenného kĺbu podstupujú najčastejšie pacienti nad 60 rokov. Samozrejme, niekedy sú to aj mladší ľudí, neraz športovci. Pre väčšinu ľudí je hlavnou motiváciou znovunadobudnutie samostatnosti. Veľmi sa tešia na chvíľu, keď nebudú viac odkázaní na pomoc okolia. Výhody operácie sú nespochybniteľné - väčšia pohyblivosť, chôdza bez bolesti, ako sme to nezažili už roky.
Typy operácie kolenného kĺbu
- Čiastočná (polovičná) výmena kolenného kĺbu: je to menšia operácia, keď vám nahradia len jednu stranu kĺbu. Z tejto operácie sa rýchlejšie zotavíte, ale zvyčajne je po čase nutná celková výmena kolena.
- Celková výmena kolena: vymenia vám obe strany kolenného kĺbu, takže celé koleno. Zotavenie trvá dlhšie, ale je to trvalé riešenie.
Ľudia nad 60 rokov často potrebujú výmenu celého kĺbu. Čiastočnú náhradu kolena podstupujú najmä ľudia od 55 do 64 rokov. Lekári rátajú s tým, že im kĺby upravia pri ďalšej operácii, približne po 5 - 10 rokoch. Ak má pacient nad 80 rokov, operácia kĺbov je riziková. Máloktorý lekár ju v tomto veku odporučí.
Najčastejšie dôvody pre operáciu kolena
Výmena kolenného kĺbu vás pravdepodobne neminie, ak máte poškodený alebo opotrebovaný kĺb. Prejavuje sa to bolesťami pri pohybe, ale aj počas odpočinku, resp. celkovo zníženou pohyblivosťou. Lekári odporúčajú výmenu kolenného kĺbu najmä pri osteoartróze. No existujú aj ďalšie chronické stavy, ktoré poškodzujú kolená:
- Reumatoidná artritída
- Hemofília
- Dna
- Poruchy neobvyklého rastu kostí
- Odumretie tkaniva - kvôli poškodenému zásobovaniu krvou
- Rôzne poranenia
- Deformity - spojené s bolesťou a stratou chrupavky

Kedy lekár odporučí operáciu?
Operácia nie je liečbou prvej línie, práve naopak - prichádza do úvahy až nakoniec. Lekár vám ju navrhne zvyčajne až vtedy, keď iné metódy nezaberú (fyzioterapia, steroidy a podobne). Takisto prihliada na to, ako sa cítite:
- Silnú bolesť (napríklad v spánku)
- Stuhnutosť v kolennom kĺbe, zníženú pohyblivosť
- Opuchy
- Depresiu kvôli bolesti a zníženej mobilite
V prípade, že sa vám už nedarí nakupovať, stúpať do schodoch, vystupovať z kúpeľa, pridá sa k tomu práceneschopnosť, či problémy v partnerskom alebo spoločenskom živote, operácia bude najlepším riešením.
Iné typy chirurgickej pomoci
Lekári sa snažia hľadať všetky možnosti liečby, aj vzhľadom na váš zdravotný stav. Nebuďte teda prekvapení, ak vám odporučia napríklad:
- Artroskopické vymývanie - vymývanie kolena fyziologickým roztokom
- Osteotómiu - nápravu holennej kosti, aby vaša váha nepreťažovala koleno
- Mozaikoplastiku - prenesenie zdravej chrupavky z miesta, ktoré nie je zaťažované
Príprava na operáciu kolenného kĺbu
Ešte predtým, ako pôjdete do nemocnice, zistite si čo najviac o priebehu operácie, aj liečbe po nej. Lekár vám väčšinu faktov povie automaticky, no ak si nie ste niečím istí, vždy sa pýtajte. Blížiaca sa výmena kĺbov mnohých uvedie do absolútnej pasivity. Najhoršie, čo môžete pred operáciou urobiť, keď sa vzdáte pohybu. Hoci máte bolesti, pohyb je dôležitý - posilnite si svaly v okolí kolena. Ak vám to lekár dovolí, pokračujte v miernom cvičení (napríklad chôdza, plávanie), a to aj v týždňoch pred operáciou. Odborník vám zvyčajne odporučí aj fyzioterapeuta, ten vás naučí vhodné cviky. Väčšina nemocníc má pre pacientov pripravené letáky, kde nájdete všetko potrebné. Dozviete sa tiež, čo si so sebou priniesť do nemocnice, alebo čo vás čaká v najbližších dňoch po zákroku.
Dĺžka hospitalizácie a rekonvalescencia
Väčšina pacientov nie je v nemocnici dlhšie ako týždeň. Dĺžka hospitalizácie je však individuálna, čo závisí od celkového zdravotného stavu. Pri prepúšťaní z nemocnice vám podrobne vysvetlia, ako sa starať o kĺb doma. Fyzioterapeut vás naučí cvičenia, ktoré pomáhajú pri spevňovaní kolena. Spočiatku budete používať oporné madlo alebo barly. Ak všetko pôjde dobre, po 6 až 8 týždňoch už tieto pomôcky nebudete potrebovať. Celkové uzdravenie kolena však nie je také rýchle. Kým sa zjazvené tkanivo, či svaly obnovia, prejdú aj 2 roky. No po 2 rokoch od operácie by vás nemalo už nič bolieť.
Riziká výmeny kolena
Dnes je tento zákrok bežnou operáciou. Väčšina pacientov nemá komplikácie. Nežiaduce pooperačné stavy sú zriedkavé, ale oplatí sa ich poznať.
Pooperačná starostlivosť TEP kolenného kĺbu
Od prvého dňa po operácii je najdôležitejšie plne vystierať koleno. Koleno je vystreté vtedy, keď sa dotýka podložky, na ktorej ležíte a päta je niekoľko centimetrov vo vzduchu. Vystierajte koleno od prvého pooperačného dňa. Nikdy neležte celý deň s podloženým lýtkom s miernym ohnutím v kolene. Pokiaľ je vystretie bolestivé, môžete v noci a časť dňa mať koleno pokrčené, ale vždy venujte niekoľko hodín na jeho plné vystretie. Dôležité je aj ohýbanie kolena, tam vám vie pomôcť zapožičanie motodláhy domov.
Pooperačná starostlivosť rekonštrukčnej ASK kolenného kĺbu
Hneď po operácii dostanete francúzske alebo nemecké (podpazušné) barle. Tie používajte na chôdzu podľa poučenia. Bežne sa užívajú 2 - 6 týždňov podľa typu operácie. V pooperačnom období všeobecne neodporúčame používanie žiadnej ortézy kolena. Návrat do bežných aktivít odporúčame čo najskôr, ako je to možné. Po 6 týždňoch po operácii sa môžete začať presúvať pešo aj na dlhšiu vzdialenosť, chodiť po schodoch, šoférovať.
Pooperačná starostlivosť jednoduchá ASK kolenného kĺbu
Hneď po operácii dostanete francúzske alebo nemecké (podpazušné) barle. Tie používajte na chôdzu podľa poučenia. Bežne sa užívajú 5-10 dní podľa potreby. Pokiaľ nemáte bolesti, môžete chodiť bez barlí. Jediná výnimka je zošitie menisku a návrty subchondrálnej kosti, kedy sa barle používajú 6 týždňov. O takomto stave vás ale budeme informovať v predstihu pri odchode z nemocnice.
Štepenie kostí
Štepenie kostí je chirurgický zákrok, ktorý zahŕňa transplantáciu kostného tkaniva na opravu alebo obnovu kostí, ktoré sú poškodené, chýbajú alebo sú oslabené. Tento postup je nevyhnutný v rôznych medicínskych oblastiach, najmä v ortopédii, stomatológii a rekonštrukčnej chirurgii. Štepenie kostí sa môže vykonať s použitím rôznych typov kostného materiálu, ktorý môže byť získaný od pacienta (autograft), od darcu (alograft) alebo zo syntetických materiálov (aloplast).
Štepenie kostí sa používa na liečbu rôznych ochorení. Bežne sa používa v prípadoch zlomenín, ktoré sa nehoja správne, úbytku kostnej hmoty v dôsledku traumy, infekcie, nádorov alebo vrodených chýb. Štepenie kostí sa zvyčajne odporúča, keď u pacienta dôjde k výraznému úbytku alebo poškodeniu kostnej hmoty, ktoré sa samo nezahojí. Potrebu tohto zákroku môže viesť niekoľko symptómov a stavov. Napríklad pacienti s chronickými infekciami kostí, známymi ako osteomyelitída, môžu potrebovať štepenie kostí na nahradenie infikovaného alebo nekrotického kostného tkaniva. V zubnom lekárstve je štepenie kosti často nevyhnutné u pacientov, ktorí stratili kosť v dôsledku ochorenia parodontu alebo extrakcie zuba. Po odstránení zuba sa okolitá kosť môže začať vstrebávať, čo vedie k strate hustoty kostí. Potrebu kostného štepenia môže naznačovať niekoľko klinických situácií a diagnostických nálezov. Pacienti s osteoporózou môžu mať oslabené kosti, ktoré sú náchylnejšie na zlomeniny. V každom z týchto prípadov poskytovateľ zdravotnej starostlivosti vykoná zobrazovacie vyšetrenia, ako sú röntgenové snímky alebo CT vyšetrenia, aby posúdil rozsah straty alebo poškodenia kostnej hmoty.
Typy štepenia kostí
Štepenie kostí možno rozdeliť do niekoľkých typov na základe zdroja štepiaceho materiálu a použitej techniky.
- Autograft: Tento typ zahŕňa odber kosti z vlastného tela pacienta, zvyčajne z oblastí, ako je bedrový kĺb, panva alebo rebro.
- Allograft: Alografty používajú kostné tkanivo získané od zosnulého darcu. Tento typ štepu sa spracováva a sterilizuje, aby sa znížilo riziko prenosu choroby.
- Xenoštep: Tento typ zahŕňa použitie kostného materiálu z iného druhu, zvyčajne z hovädzej (kravskej) kosti.
- Alloplast: Aloplasty sú syntetické materiály určené na napodobňovanie vlastností prirodzenej kosti.
- Kostné morfogenetické proteíny (BMP): BMP sú proteíny, ktoré podporujú rast a hojenie kostí.
Každý typ kostného štepenia má svoje výhody a nevýhody a výber materiálu štepu bude závisieť od konkrétnej klinickej situácie, zdravotného stavu pacienta a preferencií chirurga.
Kto nie je vhodný kandidát na štepenie kostí?
Štepenie kostí je cenný zákrok v rôznych medicínskych odboroch, najmä v ortopédii a stomatológii. Určité podmienky alebo faktory však môžu spôsobiť, že pacient nebude vhodný na túto liečbu:
- Aktívne infekcie: Pacienti s aktívnymi infekciami v oblasti, kam sa má kostný štep umiestniť, nemusia byť vhodnými kandidátmi.
- Celkovo zlý zdravotný stav: Jedinci so závažnými zdravotnými problémami, ako je nekontrolovaná cukrovka, kardiovaskulárne ochorenia alebo autoimunitné poruchy, môžu čeliť zvýšeným rizikám počas a po zákroku.
- Fajčenie: Fajčenie preukázateľne negatívne ovplyvňuje hojenie kostí.
- Liečenie ožiarením: Pacienti, ktorí podstúpili rádioterapiu v oblasti, kam bude umiestnený štep, mohli mať zníženú kvalitu kosti.
- Určité lieky: Niektoré lieky, najmä tie, ktoré ovplyvňujú metabolizmus kostí (ako napríklad bisfosfonáty), môžu narúšať proces hojenia.
- Nedostatočná kvalita kostí: V niektorých prípadoch nemusí mať existujúca kosť dostatočnú kvalitu alebo množstvo na to, aby podoprela štep.
Príprava na zákrok štepenia kostí
Príprava na zákrok štepenia kostí zahŕňa niekoľko dôležitých krokov na zabezpečenie čo najlepšieho výsledku.
- Konzultácie: Prvým krokom je dôkladná konzultácia s poskytovateľom zdravotnej starostlivosti. To bude zahŕňať prehľad anamnézy pacienta, aktuálnych liekov a všetkých predchádzajúcich operácií.
- Preskúmanie liekov: Pacienti by mali poskytnúť kompletný zoznam liekov vrátane voľnopredajných liekov a doplnkov výživy.
- Odvykanie od fajčenia: Ak pacient fajčí, bude mu odporučené, aby prestal fajčiť aspoň niekoľko týždňov pred zákrokom.
- Pokyny pre diétu: Pacientom môžu byť v dňoch pred zákrokom poskytnuté špecifické diétne pokyny.
- Predoperačné pokyny: Pacienti dostanú podrobné pokyny, čo robiť noc pred zákrokom a v deň zákroku.
Pochopenie postupu štepenia kostí môže pomôcť zmierniť akúkoľvek úzkosť, ktorú môžu pacienti mať.
Priebeh zákroku štepenia kostí
- Príchod: Pacienti prichádzajú na chirurgické pracovisko a registrujú sa.
- Rez: Chirurg urobí rez v koži nad oblasťou, kam bude umiestnený štep.
- Umiestnenie štepu: Kostný štep, ktorý môže byť odobratý od pacienta (autograft), od darcu (alograft) alebo zo syntetického materiálu, sa opatrne umiestni do pripravenej oblasti.
- Uzavretie: Po zavedení štepu chirurg uzavrie rez stehmi alebo sponkami.
- Recovery Izba: Pacienti sú prevezení na pooperačné oddelenie, kde sú monitorovaní, kým anestézia neustúpi.
Celý zákrok môže trvať od jednej do niekoľkých hodín v závislosti od zložitosti a množstva potrebného štepenia.
Riziká a komplikácie štepenia kostí
Tak ako každý chirurgický zákrok, aj štepenie kostí so sebou nesie určité riziká a potenciálne komplikácie.
- Infekcia: Jedným z najčastejších rizík spojených s akýmkoľvek chirurgickým zákrokom je infekcia.
- Zlyhanie štepu: V niektorých prípadoch sa kostný štep nemusí správne integrovať s existujúcou kosťou, čo vedie k zlyhaniu štepu.
- Tvorba jaziev: Tak ako pri každom reze, existuje riziko zjazvenia v mieste operácie.
Aj keď tieto riziká existujú, je dôležité mať na pamäti, že mnohí pacienti úspešne podstúpia štepenie kostí a zaznamenajú výrazné zlepšenie svojho stavu.
Rekonvalescencia po štepení kostí
Proces rekonvalescencie po kostnom štepení je kľúčový pre úspech zákroku.
- Prvý týždeň: Pacienti môžu pociťovať opuch, modriny a nepríjemné pocity v oblasti, kde bol transplantát umiestnený. Zmiernenie bolesti sa zvyčajne dosahuje predpísanými liekmi.
- Týždne 2-4: Opuch a nepohodlie by mali postupne ustupovať. Pacientom sa odporúča, aby začali s jemnými pohybmi a riadili sa radami svojho chirurga týkajúcimi sa fyzickej aktivity.
- Týždne 4-8: Väčšina pacientov sa môže vrátiť k ľahkým aktivitám, ale cvičeniam s vysokou záťažou by sa malo vyhýbať, kým to chirurg nepovolí.
- Mesiace 3-6: Úplné zotavenie môže trvať niekoľko mesiacov v závislosti od zdravotného stavu jednotlivca a zložitosti štepu. Väčšina pacientov sa môže vrátiť k svojim bežným denným aktivitám v priebehu niekoľkých týždňov, ale športy s vysokou záťažou alebo namáhavé aktivity si môžu vyžadovať dlhšie obdobie na zotavenie.
Štepenie kostí ponúka pacientom množstvo zlepšení zdravia a kvality života.
Ako dlho bude trvať moja rekonvalescencia po operácii bedrového kĺbu?
Ošetrovateľská starostlivosť po operácii zlomenín predlaktia a zápästia
Fyzioterapeutický postup je veľmi podobný ako pri zlomenine kľúčnej alebo ramennej kosti. Postupnosť krokov je rovnaká, no predsa nachádzame určite odlišnosti. Výhodou oproti zlomeninám kľúčnej a ramennej kosti je lepšia kondícia lopatky, ramena a krčnej chrbtice. Počas niekoľko týždňovej fixácie môžeme tieto časti tela zľahka precvičovať a uvoľňovať. Väčší problém nastáva v lakťovom a zápästnom kĺbe. Tieto kĺby sú zatuhnuté a málo ohybné. Avšak, poctivým cvičením a pravidelnou terapiou v domácom prostredí sa priblížime k stavu pred úrazom do pár týždňov.
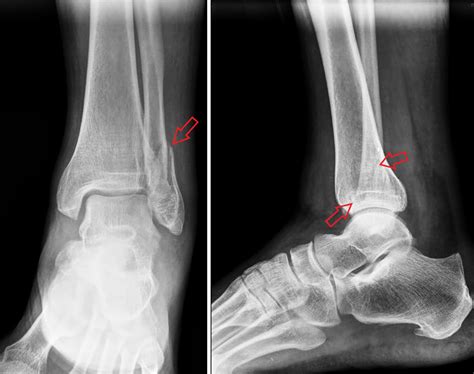
Ošetrovateľská starostlivosť po operácii zlomenín predkolenia a členkov
Rehabilitácii opäť predchádza niekoľkotýždňová fixácia sadrou alebo ortézou. Pacient na prvé terapie prichádza s barlami, ktorými postihnutú končatinu odľahčuje čiastočne alebo úplne. Ako prvé je dôležité skontrolovať všetko ostatné. To znamená, postavenie panvy, chrbticu a zdravú končatinu, ktorá je častokrát preťažená. V ďalšom kroku začíname rozhýbavať bedrový kĺb, uvoľňovať zatuhnuté štruktúry a naťahovať skrátené svalstvo, najčastejšie hamstringy (zadná časť stehna). Po tomto ošetrení prichádza najdôležitejší krok, a to zaťaženie nohy. Zaťaženie začíname trénovať v polohe ležmo, sede a na záver v stoji.
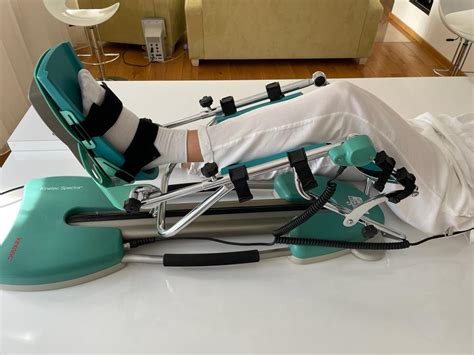
Rehabilitácia a motodlaha
Aby bola liečba účinná, závisí na vhodnom operačnom prístupe, a potom najmä na včasnosti rehabilitácie. Lekár pripraví rehabilitačný plán, na základe, ktorého chorý systematicky rehabilituje v nemocnici. Pacient musí s ošetrujúcim personálom spolupracovať, a hlavne neprestávať s rehabilitáciou aj po prepustení do domácej starostlivosti. V neposlednom rade je tiež potrebná spolupráca s najbližšou rodinou. Najvhodnejším riešením na správnu rehabilitáciu je vypožičanie motodlahy. Ak si kladiete otázku, ako rozhýbať ruku po zlomenine, ako rozcvičiť koleno po operácii alebo ako rozhýbať končatinu po operácii stehennej kosti, odpoveď je vždy rovnaká. Pasívnym cvičením na motodlahe rozhýbete postihnutú končatinu efektívnejšie a rýchlejšie.
Výhody motodlahy
- Efektívne rozhýbanie: Pasívne cvičenie na motodlahe zaisťuje správny a efektívny pohyb.
- Rýchlejšie zotavenie: Vďaka rehabilitácii na motodlahe Artromot K1 Klasik sa pacienti vrátia rýchlejšie k bežnému pohybu, na ktorý boli pred úrazom zvyknutí.
- Vhodná pre seniorov: Motodlaha pomôže práve seniorom, pre ktorých je rekonvalescencia z hľadiska vyššieho veku náročnejšia ako u mladšieho pacienta.
- Zvýšenie pohyblivosti: Prístroj pomôže zvýšiť pohyblivosť kĺbov a končatín.
- Prevencia komplikácií: Pravidelným používaním sa znižuje riziko možných komplikácií vznikajúcich pri dlhodobom znehybnení.
- Zlepšenie cirkulácie: Opuchy sa vstrebú skôr, cievna a lymfatická cirkulácia mäkkých tkanív sa zlepší.
Pacient môže na motodlahe rehabilitovať 4x denne od 30 do 60 minút. Celkovo 3 až 4 hodiny za deň.
Všeobecné rady pre pooperačnú starostlivosť
Optimalizácia hojenia je nevyhnutná na zabezpečenie rýchlejšieho zotavenia po operácii. Prijatie určitých opatrení počas zotavovania môže pomôcť optimalizovať proces hojenia. V pokoji môže zdvíhanie častí, ktoré boli operované, pomôcť zlepšiť krvný obeh, čo by následne znížilo bolesť a opuch v danej oblasti. Robotická operácia lakťa, bedrového kĺbu alebo kolena môže narušiť funkciu celej jednotky, čo vedie k bolestivosti a opuchu. Ak pacient podstúpil operáciu kĺbov, môže byť pre neho prospešné pomaly pohybovať priľahlými končatinami, ako sú ruky alebo nohy, aby sa aktivovali ostatné kĺby. Je dôležité dodržiavať zdravú výživu po operácii, aby sa zabezpečilo optimálne zdravie a dodalo telu silu. Niektorí pacienti môžu po operácii pociťovať nedostatok chuti do jedla alebo nevoľnosť. Upravte obytný priestor, aby ste optimalizovali dostupnosť do prostredia priaznivého pre obnovu.
Ako dlho bude trvať moja rekonvalescencia po operácii bedrového kĺbu?
tags: #osetrovatelska #starostlivost #po #operacii #kosti