Leukémia - slovo, ktoré vyvoláva pocity strachu a neistoty. Stovky ľudí, hlavne detí, ročne zomierajú na Slovensku a v Čechách na toto ochorenie. Tento článok si kladie za cieľ poskytnúť komplexný pohľad na leukémiu, s dôrazom na ošetrovateľskú starostlivosť a podporu pacientov v rôznych fázach ochorenia.
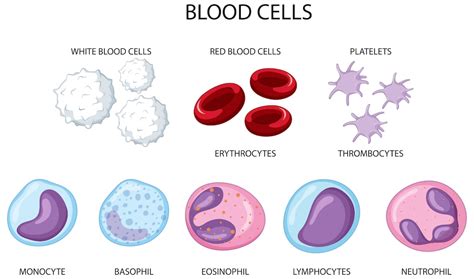
Čo je leukémia?
Leukémia predstavuje rôznorodú skupinu nádorových ochorení krvi. Akútna leukémia tvorí 33% všetkých onkologických ochorení vo svete. Podstata ochorenia spočíva v tom, že kmeňové, respektíve krvotvorné bunky, sa nádorovo zmenia a začnú nekontrolovateľne rásť a množiť sa. Tento proces narúša normálnu tvorbu krvi.
Akútna vs. Chronická Leukémia
Leukémie sa delia na akútne a chronické formy:
- Akútna leukémia: Tento typ postihuje deti aj dospelých.
- Chronická leukémia: Vyskytuje sa skôr u dospelých.
Typy Akútnej Leukémie
Aj samotná akútna leukémia sa delí na dva podtypy, podľa toho, ktoré štádium krvotvorby zasiahne:
- Akútna myeloidná (myeloblastová) leukémia (AML): Vyskytuje sa v akomkoľvek veku, no najmä u starších osôb.
- Akútna lymfoblastová leukémia (ALL): Častejšia u detí.
Príčiny Vzniku Akútnej Leukémie
Príčina leukémie u väčšiny chorých nie je známa. Sú známe rizikové faktory vzniku tohto druhu leukémie, medzi ne patrí expozícia röntgenovému žiareniu. Príčina ochorenia zatiaľ nie je známa, logické však je, že vzišla ako súhrn aspektov z doterajšieho života. Každé ochorenie má svoje fyzické, genetické, duševné príčiny.
Príznaky Akútnej Leukémie
Oba druhy akútnej leukémie (AML, ALL) môžu mať v závislosti od štádia ochorenia rôzne príznaky. Medzi najčastejšie patria:
- Časté infekcie (opakované zápaly hrdla, angíny, infekcie močových ciest a pod.)
- Únava a slabosť
- Nezvyčajné krvácanie alebo tvorba modrín
- Bolesti kostí a kĺbov
- Opuchnuté lymfatické uzliny
- Horúčka
- Nočné potenie
- Strata hmotnosti

Diagnostika Akútnej Leukémie
Diagnostika akútnej leukémie sa opiera o:
- Vyšetrenie krvného obrazu so stanovením rozpočtu bielych krviniek.
- Vyšetrenie vzorky kostnej drene. Takáto vzorka sa získava punkciou (odobratím ihlou) z hrudnej alebo z bedrovej kosti.
- Periférny krvný náter je zameraný na identifikáciu buniek leukémie vo vzorke krvi.
- Biopsia kostnej drene z oblasti bedrovej kosti sa používa na vyhľadávanie vlasatých buniek a na sledovanie koncentrácie zdravých bielych krviniek.
Liečba Akútnej Leukémie
Cieľom liečby je znížiť počet leukemických buniek na minimum, až snaha o ich úplné odstránenie. Veľmi vysoké percento pacientov umiera v dôsledku chemoterapie, rádioterapie a teda deštrukcie imunity a zdravej bunky. Len nepatrné množstvo pacientov umiera kvôli samotnej leukémii. To sa stáva len v prípade, ak bolo ochorenie zachytené v terminálnom štádiu.
- Chemoterapia: Základnou metódou liečby akútnych leukémií je chemoterapia. Chemoterapiu je nutné podstúpiť opakovane, v cykloch a presných schémach dávkovania. Cytostatikum je chemická látka, ktorá priamo útočí na rakovinové bunky, čo však môže mať vplyv aj na zdravé bunky.
- Transplantácia kostnej drene: Pri AML sú pacienti s vysokým rizikom indikovaní na transplantáciu kostnej drene od súrodencov alebo nepríbuzenských darcov.
- Rádioterapia (ožarovanie): U pacientov s ALL je po cykloch chemoterapie potrebná dlhšia udržiavacia liečba, ktorá trvá 2 až 3 roky. Podstupujú tiež rádioterapiu (ožarovanie).
- Imunoterapia: je typ liečby, ktorý podporuje imunitný systém v boji proti nádorovým bunkám. Nástup účinku imunoterapie zvyčajne trvá dlhšie, avšak tento účinok môže pretrvávať aj po ukončení liečby.
- Biologická liečba: nemá toľko vedľajších účinkov ako chemoterapia. Uplatňuje sa aj biologická liečba monoklonovými protilátkami (rituximab) a rekombinantnými imunotoxínmi.
Rozdiely v Liečbe AML a ALL
Liečba AML a ALL sa líši v závislosti od špecifických charakteristík ochorenia a rizikových faktorov. Pri AML sú pacienti s vysokým rizikom indikovaní na transplantáciu kostnej drene, zatiaľ čo u pacientov s ALL je potrebná dlhšia udržiavacia liečba a rádioterapia.
Podporná Liečba pri Akútnej Leukémii
Veľmi dôležitá v liečbe leukémií je podporná liečba. Dôležitou súčasťou je špeciálna diéta, tzv. Bezpečná Strava. Jedlo by malo prejsť bodom varu. Pacienti by sa mali vyhýbať čerstvému ovociu a zelenine, ktorá sa nedá olúpať, a tiež jedlu s aktívnymi živými kultúrami (napr. jogurty).
Prognóza Akútnej Leukémie
Jednou z častých otázok, ktorá ľudí zaujíma, je - aká je dĺžka života pri akútnej leukémii. Táto otázka sa však nedá jednoznačne zodpovedať. U každého pacienta môže byť veľmi individuálna v závislosti od typu akútnej leukémie, štádia, v ktorom bola odhalená, a od účinnosti liečby. Z tohto množstva sa úplne vylieči asi 25%, ostatné prípady leukémie sú diagnostikované v pokročilejších štádiách.
Vlasatobunková Leukémia
Leukémia z vlasatých buniek je zriedkavá a pomaly postupujúca forma rakoviny krvi, pri ktorej kostná dreň produkuje príliš veľa B lymfocytov, bielych krviniek zodpovedných za boj proti infekcii. Bunky sú abnormálne zmenené. Od zmeny ich tvaru (rozstrapatené okraje podobajúce sa na vlasy) pochádza názov ochorenia. Vlasatobunková leukémia je zriedkavý druh leukémie, pri ktorej sú v kostnej dreni, v slezine a v periférnej krvi abnormálne B-lymfocyty. Pod mikroskopom vyzerajú, akoby boli pokryté tenkými výrastkami podobnými vlasom. Leukémia vlasatých buniek postihuje viac mužov ako ženy a vyskytuje sa najčastejšie u dospelých stredného a staršieho veku. Mutácie v DNA spôsobujú, že kmeňové bunky kostnej drene začnú produkovať obrovské množstvá bielych krviniek, ktoré však neplnia svoju pôvodnú funkciu. Príčina vzniku týchto mutácií je zatiaľ neobjasnená. Choroba postupuje veľmi pomaly a niekedy sa hodnoty bielych krviniek držia na stabilných úrovniach mnoho rokov. Znížený počet zdravých bielych krviniek však predstavuje riziko vzniku pridružených infekcií. Aj znížené množstvo krvných doštičiek je potenciálnym rizikom porúch zrážanlivosti krvi. Prejavuje sa to častejším výskytom modrín vznikajúcich aj pri zanedbateľných poraneniach. Veľmi nízky počet krvných doštičiek môže spôsobiť spontánne krvácanie z nosa alebo ďasien. Nízky počet červených krviniek ovplyvňuje takisto prenos dýchacích plynov a vedie ku vzniku anémie, chudokrvnosti, ktorá sa prejavuje zvýšenou únavou. Niektoré štúdie poukazujú na fakt, že v prípade diagnostikovania vlasatobunkovej leukémie existuje zvýšené riziko vzniku inej, pridruženej formy rakoviny. Nie je však známe, či je toto riziko zapríčinené práve touto chorobou, alebo faktormi, ktoré ju spôsobujú. Niektorí ľudia nemajú žiadne symptómy ochorenia. To je diagnostikované až pri bežnom krvnom vyšetrení. V iných prípadoch sa u pacientov s diagnostikovanou vlasatobunkovou formou leukémie dostavia príznaky, ktoré nie sú špecifické a sprevádzajú mnoho iných ochorení. Patrí medzi ne pocit plnosti v bruchu (prejavujúci sa obmedzením príjmu potravy), zvýšená fyzická únava bez zjavnej príčiny, vznik podliatin bez výraznejšieho predchádzajúceho poškodenia alebo opakujúce sa infekcie. Súčasťou diagnostiky je fyzické vyšetrenie zamerané na posúdenie tvaru a veľkosti sleziny, ktorá pri hypertrofii vedie k pocitom plnosti brucha a znižuje apetít. Lekár tiež skontroluje veľkosť lymfatických uzlín a indikuje krvné testy zamerané na stanovenie krvného obrazu. Ľudia s vlasatobunkovou leukémiou majú nízke hladiny všetkých troch typov krvných buniek - červených krviniek, bielych krviniek i krvných doštičiek. Liečba sa nezačína vždy bezprostredne po diagnostikovaní ochorenia, pretože táto forma rakoviny postupuje veľmi pomaly a niekedy sa vôbec nerozvinie do onkologického ochorenia. Pacienta sleduje lekár, ktorý pravidelne kontroluje pomery krvných elementov. V súčasnosti sa táto forma rakoviny pokladá za chronické ochorenie s nemožnosťou vyliečenia, hoci liečba môže viesť k zmierneniu až vymiznutiu príznakov ochorenia. Ochorenie možno považovať za dobre liečiteľné, s dlhodobým prežívaním bez príznakov choroby. U časti pacientov je leukémia rezistentná na štandardnú liečbu alebo dochádza k relapsom po krátkom období remisie. Ako prvá forma liečby sa využíva chemoterapia s využitím kladribínu formou infúzie. Ďalším liečivom je pentostatín.
Úloha sestry v ošetrovateľskej starostlivosti
Sestry sú prvým a najčastejším kontaktom s onkologickým pacientom. Sestry, ktoré sa starajú o pacientov s touto diagnózou plnia neraz okrem zdravotnej aj funkciu poradcu, podporovateľa, nahrádzajú často aj rodinných príslušníkov. Sestry sa musia neustále vzdelávať, presne tak, ako sa medicína a ošetrovateľstvo v tejto oblasti vyvíja. Odborný seminár sa zaoberal jedinečnými úlohami sestier v ošetrovateľskej starostlivosti pri podpore sebestačnosti onkologického pacienta.
Pokrok v ošetrovateľskej starostlivosti
V posledných rokoch medicína aj ošetrovanie onkologického pacienta napredovali, zaznamenali sme výrazný pokrok v diagnostike, liečbe aj ošetrovateľských postupoch. ,,Oproti minulosti môžeme poukázať na novinku na našom pracovisku, a to zavádzanie cievnych vstupov onkologickým pacientom, ktoré sú dnes už neodmysliteľnou súčasťou nemocničnej ale aj ambulantnej starostlivosti. Ide o zavádzanie PICCu a PORTu, čo je laicky povedané obdoba centrálneho venózneho katétra, ale tieto sú zavedené do periférneho žilového riečiska. Uvedené cievne vstupy umožňujú bezpečné podávanie chemoterapie. Onkologická liečba je aplikovaná dlhodobo v pravidelných intervaloch dlhé mesiace,“ vysvetľuje Mgr. Mária Majurská, vedúca sestra oddelenia klinickej onkológie Fakultnej nemocnice s poliklinikou J. A. Reimana Prešov. ,,Okrem nežiadúcich účinkov cytostatík sme sa borili aj s rizikom chemického zápalu žíl a rizikom rozvoja nekrózy postihnutého tkaniva. Cytostatiká sú aplikované infúznou pumpou, cez uzavretý infúzny set, ktorý umožňuje bezpečné podávanie liečby pre pacienta aj sestru. V minulosti si sestra pripravovala cytostatiká sama v laminárnom boxe vo vyhradenej miestnosti, čím bola vystavená riziku, v súčasnosti už cytostatiká na pracovisko prichádzajú pripravené a nariedené podľa ordinácie lekára priamo pre určeného pacienta. Sestra je dôležitou súčasťou v procese onkologickej liečby, má za úlohu sledovanie nežiadúcich účinkov podávanej terapie a celkového stavu pacienta. V rámci semináru, ktorého školiteľkami boli odborníčky z Ligy proti rakovine, odzneli aj informácie o zmenách právnych predpisov v oblasti zdravotného a sociálneho poistenia a sociálnych služieb, riešenie praktických príkladov s návrhmi na legislatívne zmeny, možnosti poskytnutia inovatívnych spôsobov prístupu k informáciám pacientom, ktorí potrebujú riešiť ich aktuálne problémy pri onkologickej diagnóze (napr. zaradenie do pracovného procesu, podpora onkopsychológom). Onkologické diagnózy sú aj naďalej veľmi ťažkou témou, ale v súčasnosti, vďaka pokroku v medicíne onkologické ochorenia sú už liečiteľné a niektoré aj vyliečiteľné. ,,Pacienti sú sčítaní, vedia o možnostiach liečby svojho onkologického ochorenia, počas podávania terapie radi o tom komunikujú so zdravotným personálom a my sa s nimi snažíme, čo najprofesionálnejšie, dané témy rozoberať, povzbudzovať a vytvoriť príjemnú atmosféru, aby všetko zvládali a ubezpečiť ich, že nie sú v tom sami,“ hovorí PhDr. Jana Jurašeková, MBA, MPH, námestníčka riaditeľa pre ošetrovateľskú starostlivosť FNsP J. A. Hoci sa to na prvý pohľad nezdá, v procese liečby onkologického pacienta môžu sestry mať veľký význam. ,,Už toľkokrát spomínaným rozhovorom, vytvorením príjemnej pokojnej atmosféry, komunikáciou a veľakrát aj povzbudzovaním príbuzných sa dá všetko zvládnuť. Vždy však musíme mať na pamäti profesionálny prístup, zvažovať každé slovo, aby bolo naozaj povzbudzujúce a nevyvolalo u pacienta ani príbuzných žiadne pochybnosti ale skôr pocit istoty, že sa majú vždy na koho obrátiť.
Podpora Pacientov a Rodiny
Pacienti s leukémiou a ich rodiny potrebujú komplexnú podporu, ktorá zahŕňa:
- Psychologickú podporu: Pomoc pri zvládaní strachu, úzkosti a depresie. Človek s onkologickým ochorením potrebuje čas na to, aby celú situáciu a svoj stav v sebe spracoval. Mali by sme mu umožniť, aby sa mohol pravidelne porozprávať s osobou mimo svojej najbližšej rodiny, ktorej dôveruje.
- Sociálnu podporu: Pomoc pri riešení sociálnych a finančných problémov.
- Duchovnú podporu: Pomoc pri hľadaní zmyslu života a nádeje.
- Informácie a edukáciu: Poskytovanie informácií o ochorení, liečbe a starostlivosti.
Život po stanovení onkologickej diagnózy
Hematologické ochorenie, ktorým trpí pacient sa priamo dotýka celej rodiny. Najväčšiu záťaž nesie člen rodiny, ktorý sa priamo o pacienta stará. Prospievanie pacienta sa priamo úmerne odvíja od prostredia, ktoré má doma a od starostlivosti, ktorú dostáva. Opatrujúci člen rodiny by si mal vybudovať stabilné „piliere“ svojho vnútorného pokoja, ak chce dlhodobo zvládať situáciu s opatrovaním člena rodiny. Pokiaľ sa žiadnym z uvedených spôsobov alebo iným spôsobom nedá pre opatrujúceho člena rodiny zabezpečiť rovnováha a tomuto členovi rodiny dochádzajú psychické aj fyzické sily, je dôležité si to uvedomiť a prijať ako normálny životný jav. NEJDE o zlyhanie alebo vlastnú chybu, egoizmus, či lenivosť, nedostatok lásky!! Pacient po náročnej liečbe, niekedy imobilite stráca samostatnosť, ako aj celý predchádzaúci spôsob života. Preto je dôležité, prijať tieto pocity a ako opatrujúca osoba rozpustiť všetky očakávania, ktoré môžu voči chorému rodinnému príslušníkovi vznikať, napr. Pacienta do ničoho nenútime, len mu vždy vysvetlíme aká je daná situácia a možnosti jej riešenia. Postupom času je dobré pýtať sa pacienta na ďalšie ciele v živote. Platí známe, že „cesta je cieľ“ a preto nie je dôležité sa vždy do toho cieľa dostať, ale pracovať na ňom a pokúšať sa. Ideálne dávať si mále a dosiahnuteľné ciele, napr. trénovať samostatnosť (v jedení, hygiene, prezliekaní sa, podávaní si veci..ak je to možné samozrejme, chodení, ciele v sebarealizácii.
Reakcie okolia a komunikácia
I keď rakovina postihla už takme každú rodinu na Slovensku, stále tu zostávajú určité tabu témy a otázky. Reakcie okolia bývajú rôzne, no skúsenosti pacientov a ich rodín stále hovoria, že okolie NEVIE ako pristúpiť k pacientovi a jeho rodine, nemajú informácie čo je to za ochorenie, čím sa prejavuje a pod. sú neistí a majú strach, či nepovedia niečo nevhodné. Zo stránivých reakcii okolia potom pacientova rodina môže mať dojem, že ich ohovárajú alebo s nimi už nechcú mať nič spoločné, nemajú ich radi. Najvhodnejší prístup v takomto prípade je, keď samotný pacient alebo rodina začnú ako prví otvorene o ochorení a situácii v rodine rozprávať.
Starostlivosť o Zomierajúcich Pacientov
Čas umierania je pre všetkých zúčastnených časom krízy, kde dominuje fenomén strachu a neistoty. Smrť je jedinečná udalosť a každý zomiera svojou smrťou. Ľudský život nesmie byť definovaný bez smrti, tá k nemu patrí od začiatku až do konca. Proces umierania znamená dekompenzáciu, postupné slabnutie a emocionálne súženie. Hranica medzi životom a smrťou sa nám zdá veľmi vzdialená ale len do okamihu než sa smrť priblíži. Väčšina ľudí, ak by si mohla vybrať, priala by si zomrieť čo najneskôr, ale hlavne čo najrýchlejšie a pokiaľ možno, v spánku. Dlhšia choroba máva i svoju veľmi významnú pozitívnu stránku. Vážna choroba spravidla vedie človeka k prehodnoteniu jeho doterajšieho rebríčka hodnôt. Ak je táto príležitosť správne pochopená a zúročená, choroba môže byť tým najplodnejším a najcennejším úsekom života. Zomierajúci môže byť pre nás niekto, kto nám dal príležitosť hlbšie sa zamyslieť nad vlastným životom, nad skutočnými hodnotami. Niekto, kto nás naučil byť citlivými na potreby iných a okrem seba vidieť i o krok ďalej.

Prevencia Onkologických Ochorení
Faktom je, že počet onkologických ochorení každý rok pribúda. A tiež, že čoraz častejšie postihuje mladšiu generáciu. Podľa mňa je to životným štýlom. Tým, čo jeme, tým, čo dýchame, a hlavne tým, že sa neustále za niečím naháňame a prežívame stresy. Žiaľ, tomu sa nevyhneme. Mnohí ľudia (aj zdravotníci) nechodia na preventívne prehliadky. Ja chodím na všetky každoročne. Vtedy sa zachytí onkologické, ale i každé iné ochorenie v počiatočnom štádiu. Všetko sa dá liečiť, len treba prísť včas. Potom sa človek môže tešiť zo života ďalších 20 - 30 rokov.
tags: #osetrovatelska #starostlivost #o #pacienta #s #leukemoiu