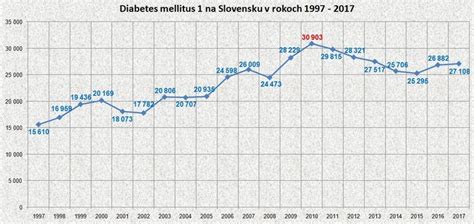
Diabetes mellitus, známy aj ako cukrovka, patrí medzi najčastejšie chronické ochorenia, ktoré postihujú stovky miliónov obyvateľov po celom svete, vrátane Slovenska. Je to závažné ochorenie, ktoré vzniká poruchou tvorby alebo nedostatkom hormónu inzulínu, produkovaného Langerhansovými ostrovčekmi podžalúdkovej žľazy (pankreasu). Hlavnou funkciou inzulínu je regulácia hladiny cukru v krvi tým, že umožňuje glukóze z potravy dostať sa do vnútra buniek, kde je uchovávaná a premenená na energiu. Jeho šírenie súvisí predovšetkým s civilizačnými faktormi a zlou životosprávou.
Choroba sprevádza človeka spravidla do konca života a predstavuje dlhotrvajúci stresor v jeho živote. Podľa mnohých odborníkov je diabetes mellitus považovaný za ochorenie 21. storočia, ktoré patrí medzi medicínsky závažné, vysoko nákladové chronické ochorenia s mnohými sociálno-ekonomickými problémami. V roku 1980 bolo na Slovensku liečených na diabetes 122 197 pacientov, v roku 2000 sa toto číslo zvýšilo na 256 138 pacientov a najnovšie dáta hovoria o vyše 370 000 evidovaných pacientoch s cukrovkou.
Diabetes mellitus (type 1, type 2) & diabetic ketoacidosis (DKA)
Príznaky a diagnostika diabetu
V začiatkoch ochorenia zvyknú byť príznaky menej výrazné, niektoré sa môžu prejaviť až v neskorších štádiách. Prejavy cukrovky prvého typu (autoimúnne ochorenie) sa zvyknú rozvíjať rýchlejšie a sú aj výraznejšie. Príznaky cukrovky druhého typu sa vyvíjajú dlhodobo a organizmus si na ne zvykne, preto majú pacienti často pocit, že ochorenie prebieha bez prejavov. Práve preto sú veľmi dôležité preventívne kontroly hladiny cukru v krvi.
Typické príznaky diabetu:
- Kolísanie hmotnosti (nekontrolovateľné chudnutie alebo priberanie).
- Väčší smäd a hlad.
- Častejšie močenie (aj v noci).
- Pocity únavy, zrakové problémy (problém zaostriť, prípadne rozmazané videnie).
- Náladovosť, časté infekcie a zápaly.
- Kožné problémy (svrbenie) a ťažšie hojenie rán a dekubitov.
Diagnostické metódy:
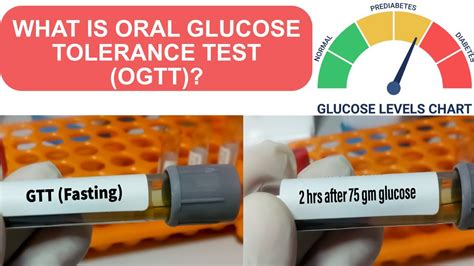
Pre každého človeka je potrebná kontrola cukru v krvi, preto sú dôležité a nevyhnutné preventívne prehliadky u všeobecného lekára. Test, ktorým sa zisťuje správne fungovanie organizmu s nárastom hladiny glukózy, sa nazýva glukózo-tolerančný test - OGTT. Absolvujú ho všetky tehotné ženy medzi 24. a 28. týždňom tehotenstva a tiež pacienti, u ktorých je podozrenie na cukrovku.
Test prebieha v dvoch fázach. V prvej sa odoberie krv a zistí sa hladina samotnej glukózy v krvi, ktorá by nalačno nemala presiahnuť 5,6 mmol/l. V druhej fáze sa zisťuje hodnota cukru v krvi po jedle, kedy pacient vypije roztok zmiešaný s obsahom 75 gramov glukózy a 250 až 300 ml vody a následne, po 2 hodinách je vykonaný opakovaný odber, po ktorom by sa u zdravého človeka organizmus mal vysporiadať s nárastom hladiny glukózy a hladina cukru v krvi by nemala presiahnuť hodnotu 7,8 mmol/l.
Dôvodom, aby sa predchádzalo komplikáciám pri diabetes mellitus, bolo vynájdenie merania hodnoty glykovaného hemoglobínu, takzvaného dlhodobého cukru. Ten je ukazovateľom, ako pacient skutočne dodržuje sebakontrolu cukru. Dá sa z neho vyčítať hladinu cukru v krvi za posledných 6 až 10 týždňov života pacienta a tento výsledok sa nedá oklamať, pretože je považovaný za najdôležitejší parameter kompenzácie cukrovky.
Akútne a chronické komplikácie diabetu
Diabetes môže viesť k rôznym akútnym a chronickým komplikáciám, ktoré vážne ohrozujú zdravie a kvalitu života pacienta.
Akútne komplikácie:
- Hypoglykémia: je stav, ku ktorému dochádza pri extrémnom znížení hladiny glukózy v krvi, väčšinou ak hodnota glykémie klesne pod 3,3 mmol/l. Príčinou môže byť podanie nadmerného množstva inzulínu alebo tabliet, väčšia fyzická záťaž, málo jedla, požitie alkoholu, zmeny v dávkovaní inzulínu, prípadne aplikácia inzulínu do namáhanej končatiny. Nebezpečenstvo hypoglykémie spočíva v zhoršení mozgovej činnosti, ktoré sa môže prejaviť spomaleným alebo neúplným vnímaním okolia a rozmazaným videním. Pri ťažkej hypoglykémii môže nastať situácia, že si pacient nie je schopný pomôcť sám. Je nesmierne dôležité, aby každá osoba, ktorá trpí cukrovkou, nosila pri sebe súpravu s glukagónom (hormón, ktorý zvyšuje hodnotu cukru v krvi) pripravenú na rýchle použitie. NIKDY NEAPLIKUJTE DIABETIKOM V HYPOGLYKEMICKEJ KÓME INZULÍN!
- Hyperglykémia: Ak je pacient dehydratovaný, má nízky krvný tlak, pocity nevoľnosti, prípadne môže vracať alebo byť unavený a slabý, môže byť naopak hladina cukru v krvi príliš vysoká. Veľmi vysoká glykémia môže viesť k strate vedomia, záchvatom až kóme a môže vážne ohroziť život pacienta.
Chronické komplikácie:
- Srdcovocievne ochorenia: Vyskytujú sa 2 až 4 krát častejšie ako u zdravých ľudí a asi 70 % úmrtí u pacientov starších ako 65 rokov súvisí práve s poškodením srdca. Najčastejšou príčinou je postihnutie väčších tepien procesom aterosklerózy, ktorý vedie k zúženiu tepien a následne k nedokrveniu orgánov.
- Cievna mozgová príhoda: Keďže ateroskleróza často postihuje aj tepny vyživujúce mozog, hrozí cievna mozgová príhoda („porážka“). Pacienti s diabetom by mali poznať varovné príznaky a v prípade objavenia okamžite vyhľadať lekára.
- Diabetická neuropatia (poškodenie nervov): Je u diabetikov veľmi častá, prejavuje sa stratou citlivosti. Obyčajne sa začína necitlivosťou končatín, strnulosťou, pocitom pálenia i bolesťou, avšak má za následok aj poškodenie nervov, ktoré vedú do srdca, žalúdka močového mechúra a pohlavných orgánov, čím spôsobuje ťažkosti s trávením, vyprázdňovaním, či problémy v intímnom živote.
- Syndróm diabetickej nohy: Je jednou z najčastejších komplikácií diabetu. Je definovaný ako infekcia, ulcerácia (tvorba vredov) alebo deštrukcia hlbokých tkanív nohy spojená s neurologickými abnormalitami a s rôznym stupňom ischemickej choroby dolnej končatiny. V najhorších prípadoch môže viesť ku amputácii končatín. Prevencia kladie dôraz na odľahčenie nohy, vhodnú obuv a starostlivosť o kožu.
- Diabetická nefropatia (ochorenie obličiek): Obličky strácajú svoju filtračnú schopnosť, keďže vysoké hladiny cukru poškodzujú ich bunky, často vedie k úplnému zlyhávaniu obličiek s potrebou dialyzačnej liečby alebo transplantácie.
- Diabetická retinopatia (poškodenie zraku): Postihuje v počiatočných štádiách iba perifériu sietnice, pacient má často pocit, že vidí perfektne. Keď sa však príznaky objavia, zvyčajne je už neskoro. Diabetici by mali chodiť pravidelne aspoň raz za rok na očné vyšetrenie.
- Diabetická gastroparéza (ochrnutie žalúdka): Je veľmi nepríjemná porucha vyprázdňovania žalúdka, ktorému trvá veľmi dlho, kým sa vyprázdni a spracuje svoj obsah, čím komplikuje udržiavanie správnych hladín glukózy.
- Erektilná dysfunkcia (impotencia): V niektorých prípadoch vznikne niekoľko rokov po zistení diabetu, ale môže byť aj prvým prejavom nepoznaného diabetu.
- Infekčné ochorenia: U diabetikov najčastejšie napádajú močový mechúr, obličky, pošvu, ďasná, chodidlá a kožu.
- Diabetická dermopatia (kožné problémy): Vyskytuje sa až u tretiny pacientov trpiacich diabetom. Vysoká hladinu cukru v krvi narúša ozdravovacie procesy kože a je živnou pôdou pre baktérie, hubové, vírusové a kvasinkové infekcie.

Diabetes a tehotenstvo
Každý organizmus je jedinečný a na každý organizmus tehotenstvo vplýva inak. V prípade ochorenia diabetes mellitus si gravidita vo väčšine prípadov nevyžaduje hospitalizáciu a až 95 % detí sa narodí zdravých, avšak na tehotenstvo je dobré sa dopredu pripraviť a neodkladať ho. V prvom trimestri totiž hrozí matkám hypoglykémia, v druhom trimestri sa inzulín postupne zvyšuje. V poslednom trimestri hladina inzulínu zvyčajne kolíše a krátko pred pôrodom je jeho spotreba výrazne nižšia.
Matky by mali byť upozornené na komplikácie, ktoré sa v gravidite vyskytujú. Medzi ne patrí: oslabenie funkcie obličiek, poškodenie sietnice, či infekcie močových ciest. Častá návšteva odborného lekára a sledovanie stravy je dokonca nutnosť, pretože potreba inzulínu sa bude počas tehotenstva a pôrode meniť.
Tehotenská cukrovka (Gestačný diabetes)
Tehotenská cukrovka je intolerancia glukózy rôzneho stupňa závažnosti, ktorá sa prejavuje hyperglykémiou (zvýšenou hladinou cukru v krvi) a je charakterizovaná vznikom a vývinom v priebehu tehotenstva a ústupom po pôrode. Medzi 24. až 30. týždňom sa vykonáva glukózo-tolerančný test, ktorého vykonávanie je počas tehotenstva povinné, nevykonáva sa však, ak už bola počas tehotenstva zistená glykémia nalačno nad 7 mmol/l, vtedy sa stav ihneď diagnostikuje ako gestačný diabetes.
Ak je po 2 hodinách po vypití glukózy hodnota cukru v krvi nad 7,8 mmol/l, ide o pozitívny výsledok a jedná sa o tehotenskú cukrovku, ktorá postihuje až 15 % tehotných žien. Pri hodnotách medzi 6,1 až 6,9 mmol/l ženy zostávajú sledované diabetológom, pretože hrozí riziko rozvoja cukrovky. Sú však ešte iné skupiny žien, ktoré by mali byť starostlivejšie sledované. Patria medzi ne ženy, u ktorých už bola zaznamenaná prítomnosť cukrovky alebo preeklampsia.
Vplyv gestačného diabetu na dieťa
Zvýšené množstvo glukózy v krvi prestupuje placentou do krvného obehu dieťaťa. Dieťa zvýši tvorbu vlastného inzulínu, lebo v čase, keď sa tehotenská cukrovka objavuje, má vyvinutú vlastnú podžalúdkovú žľazu. Zvýšená hladina inzulínu udržuje jeho hladinu cukru v norme. Cukor je zdrojom energie a inzulín je rastový hormón, preto dieťa rýchlejšie rastie a priberá na váhe. Zväčšujú sa jeho zásoby tuku, rastú svaly a kosti. Pôrodná váha takýchto detí býva viac než 4,0 kg.
Počas tehotenstva je možné sledovať veľkosť dieťaťa pomocou ultrasonografického vyšetrenia. Pri normálne vedenom pôrode takéhoto dieťaťa hrozí poranenie ramienok, zlomenina kľúčnej kosti a u matky väčšie pôrodné poranenie hrádze. V týchto prípadoch sa odporúča pôrod cisárskym rezom. Po pôrode sa u dieťaťa môžu objaviť problémy s dýchaním, poruchy srdcového rytmu, horší priebeh novorodeneckej žltačky. Bábätko je v prvých dňoch po pôrode tiež ohrozené hypoglykémiou.
Najzávažnejšou komplikáciou nedostatočne liečenej cukrovky je úmrtie plodu v maternici. Do budúcnosti môžu byť tieto deti ohrozené ďalšími komplikáciami - napr. majú vyššie riziko poruchy mozgových funkcií, syndrómu poruchy pozornosti a hyperaktivity, detskej obezity a v dospelosti tiež cukrovky 2. typu. Pravá cukrovka zistená počas tehotenstva sa skončí pôrodom, ale predstavuje zvýšené riziko rozvoja cukrovky 2. typu neskôr. Riziko je pomerne významné, ale ochorenie nie je nevyhnutné - veľmi záleží na spôsobe života.
Liečba diabetu
Cieľom liečby diabetu je udržiavať hodnoty krvného cukru čo najbližšie k normálnym hodnotám a predchádzať komplikáciám. To možno dosiahnuť kombináciou diétnych opatrení, fyzickej aktivity a v prípade potreby aj farmakologickej liečby.
Diétne stravovanie
Základom diéty je úprava príjmu cukrov, ktoré majú vplyv na hladinu krvného cukru (glykémiu). Diéta vyžaduje vylúčenie všetkých potravín a nápojov obsahujúcich jednoduché cukry (monosacharidy), ako sú biely a hnedý cukor, med a hroznový cukor. Neodporúča sa konzumovať sacharózu, glukózu ani fruktózu, ktoré sa často pridávajú do potravín, preto treba čítať etikety výrobkov. Čerstvé ovocie sa môže konzumovať v primeranom množstve, aj keď obsahuje voľné cukry. Neodporúčajú sa umelé sladidlá.
Škroby (polysacharidy) sú obsiahnuté predovšetkým v pečive a ďalších prílohách (zemiaky, ryža, cestoviny atď). Z čreva sa vstrebávajú pomalšie a nezvyšujú glykémiu v takom rozsahu a tak rýchlo ako jednoduché cukry. Odporúčaný príjem cukrov vo všetkých skonzumovaných potravinách za deň je medzi 200 až 250 g. Súčasťou každého hlavného jedla by mala byť zelenina. Veľmi dôležitá je pravidelnosť a nevynechávanie jedál (odporúča sa 5 až 6 krát denne). Diéta nesmie viesť k hladovaniu a chudnutiu.
Odporúčajú sa neochutené vody, minerálky, nesladené čaje, aj ovocné čaje z vrecúšok. Fľašu vody si môžete dochutiť šťavou z jedného citróna. Nie sú vhodné ovocné sypané čaje pre vyšší obsah sušeného ovocia. Džúsy nie sú vhodné. Mlieko sa počíta do celkového príjmu sacharidov. Káva sa môže piť.
Inzulínová terapia a iné lieky
Pri diabetes mellitus 1. typu je dôležité pochopiť, že inzulín je potrebný k tomu, aby nahradil nedostatok vlastnej tvorby tejto látky. Dlhodobá terapia bude prebiehať formou podkožných injekcií inzulínu vo viacnásobných denných dávkach (k aplikácii inzulínu sa používa inzulínová striekačka, inzulínové pero alebo inzulínová pumpa).
Dávka a frekvencia podávania budú upravené podľa pacientovho životného štýlu a potrieb. Pacient sa stravuje ako obvykle, ale odporúča sa jesť často a obmedziť príjem jednoduchých cukrov. Pri diabetes mellitus 2. typu je najúčelnejšie udržiavať hodnoty krvného cukru čo najbližšie k normálnym hodnotám. To možno dosiahnuť znížením telesnej hmotnosti a zvýšením fyzickej aktivity, keďže najčastejšou príčinou vzniku cukrovky 2. typu je obezita. Odporúčame obmedziť príjem jednoduchých cukrov, mastných jedál a pitie alkoholických nápojov.
Čoraz modernejšou sa stáva liečba diabetu pomocou glukózového senzora v kombinácii s vysielačom, ktoré môžu komunikovať s inzulínovou pumpou alebo s inteligentnými smart zaradeniami. Senzor v pravidelných krátkych intervaloch kontroluje hladinu glykémie, ktorú pomocou vysielača odosiela do inzulínovej pumpy alebo do inteligentného zariadenia. Inzulínová pumpa je vhodná pre pacientov, u ktorých nie je možné ani na intenzifikovanom inzulínovom režime dosiahnuť inzulínom plnú kompenzáciu ochorenia.
Význam vitamínov a minerálov
Pre diabetikov je dôležitý dostatočný príjem vitamínov a minerálov, ktoré podporujú správny metabolizmus a pomáhajú predchádzať komplikáciám.
- Chróm: Prítomnosť trojmocného chrómu (Cr+3) sa vyžaduje na udržanie normálneho glukózového metabolizmu. Chróm zvyšuje a zosilňuje pôsobenie inzulínu.
- Zinok: Je druhým najviac zastúpeným stopovým prvkom v ľudskom tele. Podporuje hojenie rán a delenie buniek a priaznivo ovplyvňuje organizmus pri kožných ochoreniach. Podporuje správnu funkciu inzulínu a znižuje hladinu cholesterolu v krvi. Chráni pred infekciami.
- Vitamín E: Jeho hlavná funkcia je antioxidačné pôsobenie. Predpokladá sa, že môže pôsobiť ako ochrana pred poškodením obličiek, nervov a ako prevencia srdcovocievnych ochorení.
- Vitamíny skupiny B: Sú nevyhnuté pre správny metabolizmus homocysteínu, ktorého zvýšené hladiny sa spájajú s koronárnou chorobou srdca a ochoreniami ciev. Vitamíny B-komplexu majú priaznivé účinky na zápalové a degeneratívne ochorenia nervov a pohybového systému.
- Betakarotén: V ľudskom tele funguje ako antioxidant. Pri jeho nedostatku sa zvyšuje riziko rakoviny a klesá celková obranyschopnosť organizmu.
- Vitamín C: Podáva sa dospelým a deťom na prevenciu alebo terapiu stavov nedostatku kyseliny askorbovej v organizme, najmä v období zvýšených nárokov.

Nároky na kompenzácie a sociálne začlenenie diabetikov
Diabetes mellitus je civilizačným, chronickým, heterogénnym a nevyliečiteľným ochorením, negatívne ovplyvňujúcim a ohrozujúcim našu spoločnosť. Podstata poskytovania kompenzácie ŤZP je podpora sociálneho začlenenia fyzickej osoby s ťažkým zdravotným postihnutím (ďalej ŤZP) do spoločnosti za jej aktívnej účasti, pri zachovaní jej ľudskej dôstojnosti.
Každý diabetik má nárok na preukaz FO s ŤZP. Preukaz fyzickej osoby s ŤZP, preukaz fyzickej osoby s ŤZP so sprievodcom a parkovací preukaz pre fyzickú osobu so zdravotným postihnutím sú vyhotovované podľa Zákona č. 447/2008 Z. z.
Peňažný príspevok na diétne stravovanie
Peňažný príspevok na diétne stravovanie je kompenzáciou ŤZP, pri ktorom ide o zvýšené výdavky na diétne stravovanie, čo sú opakované výdavky na obstaranie potravín spojených s dodržiavaním diétneho režimu v dôsledku choroby a poruchy. Jeho priznanie je pri oboch typoch diabetu. FO s diabetes mellitus 1. typu má nárok na poberanie tohto príspevku odhliadnuc od iných podmienok. V prípade diabetes mellitus 2. typu to je podmienené - liečený inzulínom s komplikáciami (Zákon č. 447/2008 Z. z. príloha č. 5).
Poberanie príspevku je podmienené príjmom FO, kedy jej príjem nesmie presiahnuť 3 násobok životného minima (do úvahy sa berie príjem osoby s výnimkou rodinných prídavkov a kompenzácií). Ak hodnota majetku zdravotne postihnutej osoby presahuje 39 833 eur, príspevok sa neposkytne. Žiadosť o priznanie peňažného príspevku na kompenzáciu zvýšených výdavkov na diétne stravovanie sa podáva písomne na úrade práce, sociálnych vecí a rodiny podľa miesta trvalého pobytu. Lehota na rozhodnutie o peňažnom príspevku na kompenzáciu je 30 dní od začatia konania. Ak je podkladom na rozhodnutie komplexný posudok, lehota na jeho vypracovanie je 60 dní od začatia konania a lehota na vyhotovenie rozhodnutia je 30 dní od vyhotovenia posudku.
Výška príspevku na diétne stravovanie:
| Skupina | Diagnóza | Výška príspevku (suma životného minima) | Výška príspevku (€) |
|---|---|---|---|
| I | Fenylketonúria, cystická fibróza, celiakia | 18,56 % | 52,74 € |
| II | Diabetes mellitus typ I., diabetes mellitus typ II. inzulidependentný s komplikáciami | 9,28 % | 26,37 € |
| III | Ostatné diagnózy | 5,57 % | 15,83 € |
Ďalšie peňažné príspevky
Ďalšie peňažné príspevky sú podmienené pridruženými komplikáciami tohto ochorenia, a tým i zhoršeného zdravotného stavu diabetika. K opakovaným peňažným príspevkom patria príspevky na diétne stravovanie, hygienu, opotrebovanie bielizne, obuvi a šatstva, prevádzku osobného motorového vozidla, starostlivosť o psa, prepravu, opatrovanie, osobnú asistenciu. K jednorazovým peňažným príspevkom patrí príspevok na kúpu auta, na kúpu, úpravu a výcvik používania pomôcky, na kúpu zdvíhacieho zariadenia, na opravu pomôcky, na úpravu bývania a garáže.
- Peňažný príspevok na kompenzáciu zvýšených výdavkov súvisiacich s hygienou alebo opotrebovaním šatstva, bielizne, obuvi a bytového zariadenia. Opotrebovanie bielizne priznáva ťažko zdravotne postihnutým, ležiacim v ťažkých stavoch, bežný diabetik ho nedostane.
- Zvýšené výdavky súvisiace so zabezpečovaním prevádzky osobného motorového vozidla: Výška peňažného príspevku je 16,70 % sumy životného minima. Auto je potrebné na to, aby ste zvládali bežný život, na odvoz do práce, na kultúru a podobne. Diagnóza DM u dieťaťa nie je dôvodom na pridelenie príspevku na auto.
- Peňažný príspevok na opatrovanie: Je zabezpečovaná pomoc fyzickej osobe s ŤZP pri úkonoch sebaobsluhy, starostlivosti o domácnosť a realizovaní sociálnych aktivít s cieľom zotrvania v domácom prostredí. Výška peňažného príspevku na opatrovanie je 111,32 % sumy životného minima.
- Peňažný príspevok na osobnú asistenciu: Zabezpečovaná aktivizácia, nezávislosť, podpora v rozhodovaní sa, sociálne začlenenie, vykonávanie pracovnej činnosti, rodinného života a trávenie voľného času fyzickej osoby s ŤZP. Výška peňažného príspevku na osobnú asistenciu je 1,39 % sumy životného minima za jednu hodinu, maximálne 7 300 hodín ročne.
- Peňažný príspevok na prepravu: Je určený na zabezpečenie občianskych, pracovných, rodinných alebo vzdelávacích aktivít fyzickej osoby s ŤZP. Výška peňažného príspevku na prepravu je najviac 51,02 % sumy životného minima.
- Peňažný príspevok na kúpu osobného motorového vozidla: Jednorazový príspevok poskytovaný fyzickej osobe s ŤZP, ktorá je odkázaná na individuálnu prepravu a spĺňa frekvenciu používania najmenej dvakrát do týždňa. Maximálna výška príspevku je 6 638,79 € (pre auto s automatickou prevodovkou 8 298,48 €).
- Jednorazový peňažný príspevok na kúpu, úpravu a výcvik používania pomôcky: Poskytovaný na technologické zariadenie alebo jeho časti, ktoré sprostredkujú alebo umožňujú fyzickej osobe s ŤZP vykonávanie činností, ktoré by bez ich použitia nemohla vykonávať sama. Za pomôcku sa považuje aj pes so špeciálnym výcvikom. Maximálna výška príspevku je 8 630,42 €.
Zdravotnícke pomôcky pre diabetikov
Zdravotnícke pomôcky pre diabetikov predpisuje diabetológ na lekársky poukaz, ktorý je platný 30 dní odo dňa vystavenia. Kategorizácia zdravotníckych pomôcok rozlišuje konvenčnú a intenzifikovanú inzulínovú liečbu. Konvenčná liečba predstavuje aplikáciu inzulínu jeden až dva krát denne. Intenzifikovaná inzulínová liečba je podávanie inzulínu tri a viackrát denne, alebo podávanie inzulínu inzulínovou pumpou.
Počet predpísaných testovacích prúžkov na stanovenie glukózy v krvi glukomerom u dospelých a detských pacientov s DM 1.typu od 1.1.2022 sa mení v závislosti od počtu predpísaných glukózových senzorov. Pretože počas doby používania CGM je stanovený limit maximálne 2 prúžky na deň pre potreby kalibrácie senzora.
Prepočet prúžkov na stanovenie glukózy v krvi glukometrom podľa skupín:
- V dobe používania CGM je nárok na 2 ks prúžkov denne.
- V dobe bez používania systému CGM je denný nárok:
- Dospelý pacient s DM 1. typu - 2,47 prúžkov denne.
- Deti do 19 rokov - 4,93 prúžkov denne.
- Tehotné diabetičky - 3,29 prúžkov denne.
Celkový ročný nárok na počet prúžkov získame spočítaním počtu prúžkov počas používania CGM a počtu prúžkov mimo používania CGM. Výsledný súčet zaokrúhlime na celé číslo smerom nahor a dostaneme celkový ročný počet prúžkov. Pri prepočte na počet balení delíme číslom 50 (počet prúžkov v jednom balení) a zaokrúhlime na celé balenie.
Detský diabetik má dnes nárok na úhradu 21 až 42 ks glukózových senzorov za rok, dospelému diabetikovi, u ktorého je vysoké riziko neuvedomovania si hypoglykémie alebo kardiovaskulárne riziko, poisťovňa v súčasnosti uhradí 11 až 26 kusov glukózových senzorov ročne, vždy v závislosti od jeho životnosti. Glukózový senzor je umiestnený v podkoží a monitoruje glykémiu počas celého dňa aj noci, 24 hodín denne. Informácie za pomoci vysielača bezdrôtovo prenáša do monitorovacej aplikácie alebo inzulínovej pumpy.
Diabetici v pracovnoprávnych vzťahoch
Zamestnanec trpiaci poruchou metabolizmu cukrov, diabetik, nemôže byť v pracovnoprávnych vzťahoch z dôvodu svojej choroby diskriminovaný. Zamestnanec nemá povinnosť oznamovať zamestnávateľovi alebo budúcemu zamestnávateľovi, akou chorobou trpí. V čase neschopnosti zamestnanca na prácu z dôvodov choroby nie je možné ukončiť pracovný pomer výpoveďou zo strany zamestnávateľa počas tzv. ochrannej doby - PN zamestnanca.
V prípade, keď zamestnanec počas zamestnania stratí schopnosť vykonávať svoje zamestnanie (miera poškodenia 40 % a uvedený stav trvá dlhšie ako 1 rok), zamestnanec by mal, v záujme ochrany vlastného zdravia, takúto skutočnosť zamestnávateľovi oznámiť. Zamestnávateľ je povinný preradiť zamestnanca na inú prácu, ktorá musí zodpovedať aktuálnej zdravotnej spôsobilosti zamestnanca. Zamestnávateľ nesmie rozviazať pracovný pomer so zamestnancom-diabetikom len z toho dôvodu, že zamestnanec má cukrovku; je oprávnený mu dať výpoveď len z konkrétnych dôvodov pevne zakotvených v Zákonníku práce. Výnimku tvorí prípad, keď sa na prácu, ktorú má zamestnanec vykonávať, vyžaduje určitá zdravotná spôsobilosť.
KONTRAINDIKÁCIE na výkon pracovnej činnosti osoby zaradenej do zmyslovej skupiny 1 až 3 sú uvedené v dokumente Príloha č. 6 k vyhláške č. 245/2010 Zb. z. v časti 3 b): „diabetes mellitus vyžadujúci liečbu diétou a inzulínom“. Výkon pracovnej činnosti sa nedovoľuje osobe zaradenej do zmyslovej skupiny 1 až 3 v zmysle citovaného dokumentu, ak daná osoba má „diabetes mellitus vyžadujúci liečbu inzulínom“. Pracovné činnosti na železnici sa podľa požiadaviek zaraďujú do zmyslovej skupiny 1 až 4. Osoba, ktorá vykonáva práce pri posune železničného vozidla, musí mať zmyslovú skupinu 2 bez korekčných okuliarov alebo kontaktných šošoviek.