Problémy s kĺbmi predstavujú významný zdravotný problém, ktorý často vedie k invalidite. Ochorenia kostí a kĺbov sú civilizačnými chorobami, ktoré postihujú čoraz mladšiu populáciu. Ak sa konzervatívna liečba ukáže ako neúčinná, riešením môže byť implantácia umelého kĺbu. Tento článok poskytuje komplexný pohľad na problematiku umelých kĺbov, od indikácií a predoperačnej prípravy až po pooperačnú starostlivosť a rehabilitáciu.
Čo je totálna endoprotéza (TEP)?
Totálne endoprotézy kĺbov sa robia vo svete vyše 50 rokov, na Slovensku už viac ako štyri desaťročia. Hoci je to stále náročný operačný zákrok, dnes už pre nikoho nemusia byť takým strašiakom ako kedysi. TEP je špeciálny implantát, ktorým sa nahrádzajú kĺbové povrchy, neodvratne poškodené opotrebením vekom, úrazom, zápalom, nádorom alebo inými ochoreniami. Najčastejšie sa aplikuje namiesto bedrových a kolenných kĺbov, ale používa sa aj ako náhrada kĺbov členka, ramena, lakťa, zápästia a prstov. K operácii sa pristupuje, keď už konzervatívne a nechirurgické metódy liečby nezaberajú a nevedú k potlačeniu intenzívnej bolesti a zlepšeniu pohyblivosti či stability daného kĺbu.
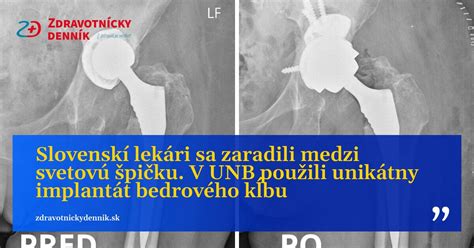
Prečo sa rozhodnúť pre TEP?
Kvalita života sa po úspešnej endoprotetickej operácii zmení k lepšiemu doslova dramaticky. Pacienti prichádzajú do nemocnice s neznesiteľnými bolesťami a s výraznými obmedzeniami funkčnosti kĺbu, resp. kĺbov. Bolí ich každý pohyb, nevedia vystrieť ani zohnúť končatinu, nedokážu udržať stabilitu, sú odkázaní na pomoc príbuzných. Aj keď lekári odporúčajú pacientom s poškodenými kĺbmi totálnu endoprotézu už v skorších štádiách, nie každý je ochotný ísť pod skalpel, pokiaľ to nie je kritické. Ale ak už sa bolesti nedajú vydržať, nikoho netreba dvakrát presviedčať, aby sa nechal operovať. Poškodený kĺb mu to povie sám.
Zdravotný stav slovenskej populácie a TEP
Zdravotný stav slovenskej populácie v oblasti kĺbových ochorení je porovnateľný s inými krajinami Európskej únie. Týkajú sa hlavne ľudí vo vyššom veku, ktorých opotrebovanie kĺbov limituje v pohybe a trpia chronickými bolesťami. Podľa štatistík je priemerný vek operovaných okolo 65 rokov, takže väčšinou ide o pacientov v dôchodkovom veku. Totálne endoprotézy nie sú obmedzené žiadnou hornou vekovou hranicou. Dôležitý je biologický vek pacienta.
Artróza: Častá príčina TEP
Artróza je degeneratívne ochorenie spôsobené poškodením kĺbovej chrupavky. Časom sa chrupavka opotrebuje, stratí svoju pôvodnú pružnosť a kĺb sa nemôže pohybovať tak hladko ako u zdravého človeka. Výsledkom je bolesť, opuch a iné nepríjemné pocity. Artróza prináša bolesť a rôzne obmedzenia v živote. Hoci termín artróza znie podobne ako artritída, nejde o rovnakú diagnózu. Artritída je zápalové ochorenie a do tejto skupiny patrí napríklad reumatoidná artritída alebo ankylozujúca spondylartritída (Bechterevova choroba). Artróza má niekoľko štádií v závislosti od jej závažnosti. Na posúdenie závažnosti ochorenia sa používa označenie artróza 1. až 4. stupňa. Artróza 4. stupňa je najzávažnejším štádiom, ktoré je sprevádzané silnou bolesťou.
Typy artrózy:
- Artróza kolena (gonartróza): Poškodenie chrupavky v kolene je bolestivý stav a okrem typickej rannej stuhnutosti kĺbu sa pacienti sťažujú aj na opuch a pocit trhania kolena.
- Artróza bedrového kĺbu (koxartróza): K jej vzniku prispieva vyšší vek, úrazy alebo nadmerná hmotnosť. Pacienti pozorujú zhoršenú pohyblivosť bedrového kĺbu.
- Artróza ramena (omartróza): Poškodená chrupavka v ramennom kĺbe spôsobuje bolesť a obmedzenú pohyblivosť, rovnako ako iné typy artrózy.
- Artróza malých kĺbov: Artróza môže postihnúť aj malé kĺby rúk a prstov. Typickým prejavom je bolesť postihnutých kĺbov a ťažkosti s pohyblivosťou. Artróza palca ruky má svoj vlastný názov - rizartróza.
- Artróza chrbtice: Degeneratívne ochorenie, pri ktorom sú postihnuté telá stavcov, sa nazýva spondylóza. Ak sa opotrebovanie týka medzistavcových kĺbov, diagnóza je spondylartróza.
Prevencia problémov s kĺbmi
Aby sa nám problémy s kĺbmi vyhli čo najdlhšie, šport by mal byť súčasťou nášho každodenného života. Fyzická aktivita by mala byť úmerná veku, zdravotnému stavu a pohlaviu. Dôležité je nielen hýbať sa, ale aj vedieť, ako to robiť správne. Na menej náročnú fyzickú aktivitu trvajúcu aspoň pol hodiny by sme si mali nájsť čas minimálne päťkrát do týždňa. Optimálny typ športu je taký, ktorý zodpovedá zdravotnému stavu. Najvhodnejší je nordic walking, bicyklovanie a najmä chôdza. Denne by sme mali prejsť aspoň desaťtisíc krokov. Preťažovanie kĺbov, šliach a svalov sa môže prejaviť zápalom.
Predoperačné vyšetrenia a príprava
Pri tomto zákroku sa robia jednak štandardné predoperačné vyšetrenia, ktoré sa vyžadujú pred každým operačným výkonom v anestézii, ale aj špeciálne. V prvom prípade ide o základné rozbory krvi, moču, elektrokardiografiu a podobne, ktoré sú ukončené interným predoperačným a predanestetickým vyšetrením. Renomované zdravotnícke zariadenia však odporúčajú, aby sa pri plánovaných operáciách v rámci predoperačnej prípravy vykonávali aj ďalšie vyšetrenia za účelom eliminácie potenciálnych komplikácií. Týkajú sa hlavne zmapovania imunitného systému a infekčných rizík. Je dôležité, aby sa v močových, pohlavných orgánoch, dýchacom ústrojenstve a zuboch pacienta nenachádzali zápalové ložiská, ktoré by mohli skomplikovať pooperačný priebeh. Preto sa robia aj ďalšie, špecifické vyšetrenia a odbery biologických vzoriek.

Príklady špecifických vyšetrení:
- Konzultácia prostredníctvom elektronickej pošty alebo mobilom: Cielená anamnéza, popis ťažkostí, diagnostický záver, poučenie.
- Konzultácia prostredníctvom rozšírenej elektronickej komunikácie: Zhodnotenie výsledkov, vypísanie receptov, poučenie pacienta, diagnostický záver.
- Komplexné vyšetrenie pacienta: Kompletná anamnéza, vyšetrenie orgánových systémov, založenie dokumentácie, diagnostický záver, liečebný plán.
- Predoperačné vyšetrenie u VLD: Základné vyšetrenie krvi, zhodnotenie laboratórnych a zobrazovacích vyšetrení, zaradenie do rizikovej skupiny ASA.
- Opätovné lekárske vystavenie receptov a/alebo poukazov: Na základe požiadavky pacienta prostredníctvom elektronickej pošty, SMS alebo telefónu.
- Základná preventívna prehliadka: Komplexné vyšetrenie v rámci základnej preventívnej prehliadky vrátane prehliadky v rámci prevencie kardiovaskulárnych chorôb.
- Delegovaný odber biologického materiálu: Na základe písomnej žiadosti ŠAS pri návšteve poistenca v ambulancii VLD.
- Kompletný dôkaz základných patologických súčastí moču: Za každú vzorku od pacienta.
- Stanovenie sedimentačnej rýchlosti krviniek.
- Glukóza: Stanovenie glukózy.
- Stanovenie D-diméru: Pri potrebe rýchlej diagnostiky a terapie predovšetkým tromboembolickej choroby.
- Stanovenie Troponínu: Za účelom stanovenia kardiálneho troponínu v ambulancii poskytovateľa pre potreby urýchlenej a spresnenej diferenciálnej diagnostiky bolestí na hrudníku a stanovenia diagnózy akútneho infarktu myokardu za neprítomnosti zmien v EKG obraze.
- USG vyšetrenie hornej časti brucha: Pečeň, žlčník, žlčové cesty, pankreas, obličky, slezina, retroperitoneálne LU, aorta, prípadne aj chorobne zmenena.
- Vyšetrenie jedného orgánu alebo orgánového systému: Nemôže sa vykazovať s výkonmi pod kódmi 5300, 5302 až 5312.
- Elektrokardiografické (EKG) vyšetrenie: Štandardné 12-zvodové zosnímanie.
- EKG pri predoperačnom vyšetrení u VLD: Elektrokardiografické (EKG) vyšetrenie, štandardné 12-zvodové zosnímanie aspoň s 10 QRS komplexami ako súčasť predoperačného vyšetrenia; vykazuje sa s výkonom 60b.
- N-terminálny fragment (NT-proBNP): Za účelom vylúčenia akútneho srdcového zlyhania pri náhle vzniknutej dýchavičnosti a pri diagnostike včasného štádia chronického srdcového zlyhávania ako aj na spresnenie a monitorovanie účinku liečby srdcového zlyhávania.
- Iniciálne vyšetrenie poistenca s arteriálnou hypertenziou, dyslipidémiou a/alebo obezitou: Výkon sa uhrádza nad rámec kap.
Pre dobrý priebeh rekonvalescencie je dôležité, aby ste boli pred operáciou v čo možno najlepšej kondícii. Mali by ste sa snažiť zostať aktívny, aby vaše svaly dolnej končatiny zostali silné. Mobilite pomôže aj spevňovanie hornej časti tela. Pred operáciou je dôležité sa zbytočne fyzicky ani psychicky nepreťažovať. Operácia kolennej náhrady je pomerne bežná a nekomplikovaná.
Priebeh operácie
Totálne endoprotézy TEP vykonávame na superaseptických operačných sálach. Pacient je privezený zhruba hodinu pred zákrokom. Zavedú sa mu kanyly a monitorovacie zariadenia a uvedie sa do anestézie. V závislosti od výsledkov predoperačných vyšetrení sa používa buď celková, spinálna alebo epidurálna anestézia. Dĺžka samotného operačného výkonu je ovplyvnená tým, či ide o bežný alebo revízny zákrok. V priemere samotná implantácia umelého bedrového kĺbu trvá asi 60 minút, v prípade kolena 90 minút. Celkovo vrátane zobúdzania strávi pacient na operačnej sále dve až tri hodiny. Operácia zahŕňa odstránenie poškodenej alebo opotrebovanej chrupavky z povrchu kostí kolena alebo odstránenie samotného kĺbu.
Typy kĺbových náhrad
Používajú sa moderné implantáty z kovových zliatin, väčšinou titánových. Ako kĺbové povrchy sa dnes najčastejšie uplatňujú špeciálne polyetylénové alebo keramické materiály. Rozdiely sú však v spôsobe fixácie implantátov na kosť. U vyšších vekových kategórií preferujeme cementované endoprotézy, pri ktorých sa komponenty umelej kĺbovej náhrady lepia na kosť. Výhodou je, že toto riešenie umožňuje prenášať váhu tela na operovanú končatinu bezprostredne po operácii. Starší ľudia sa totiž veľakrát nevedia naučiť používať podpazušné barly tak, aby pri chôdzi dostatočne odľahčovali končatinu a nedošľapovali plnou váhou na operovaný kĺb. V prípade mladších pacientov, u ktorých je predpoklad, že dokážu lepšie odľahčovať operovanú končatinu, sa častejšie používajú necementované endoprotézy, ktoré sa na kosť nefixujú, ale vkladajú sa do kostného lôžka, pričom kosť v rámci rekonvalescenčného procesu postupne prerastie do implantátu. Súčasné endoprotézy sú zhotovené z oveľa kvalitnejších materiálov, vďaka čomu sú sto až tisíc krát odolnejšie a trvácnejšie ako implantáty, ktoré sa používali pred dvoma dekádami.
Pooperačná starostlivosť a rehabilitácia
S rehabilitáciou začíname hneď na druhý deň po operačnom zákroku. Pacientov spravidla najprv posádzame na posteli, no tých, ktorí sú v lepšej kondícii, „nútime“, aby sa postavili na nohy a začali s nácvikom chôdze na barlách, hoci ich to ešte bolí. Nie je to také strašné, ako by sa na prvý pohľad mohlo zdať. Všetci pacienti prvé dva až tri dni po zákroku dostávajú lieky proti bolesti pravidelne. Ak to nestačí, predpíšeme im ďalšiu medikamentóznu liečbu. Je to individuálne, pretože každý má iný prah bolesti. Po dvoch až troch dňoch nepretržitej analgetickej liečby ťažkosti väčšinou ustúpia do takej miery, že pacienti už nepotrebujú pravidelnú analgetickú liečbu. Ďalšie analgetiká im ordinujeme iba na požiadanie, napríklad ak pre bolesť nevedia zaspať alebo rehabilitovať. Pri totálnych endoprotézach je s operovaným kĺbom potrebné začať čo najskôr hýbať. V drvivej väčšine prípadov pacienti v priebehu dvoch týždňov od operácie už nepotrebujú žiadne lieky proti bolesti. To však neznamená, že by operovaný kĺb necítili. Ako sa však kosť a operačná rana hojí, ustupujú aj bolesti. Najdlhšie je cítiť bolesť v krajných polohách pohybu kĺbu. Krátko po operácii začnete s rehabilitáciou ušitou na mieru vašim potrebám. Fyzioterapeut vás naučí zostavu cvikov, ktoré vám pomôžu obnoviť kondíciu a pevnosť vášho kolena, čo je kľúčové pre vašu rekonvalescenciu. Úspešná operácia umelého kĺbu vám uľaví od bolesti a stuhnutosti kĺbu a väčšina operovaných môže počítať s návratom k normálnym denným aktivitám, vrátane vedenia vozidla, v priebehu 6 týždňov po operácii. Tak, ako sa bude hojiť jazva na koži a ako sa budú obnovovať vaše svaly cvičením, tak sa bude regenerovať aj vaše nové koleno počas dvoch rokov po operácii.

Hospitalizácia
Pacient sa prijíma na hospitalizáciu deň pred operáciou. Po zákroku zostáva päť až šesť dní na ortopedickom oddelení. Za tento čas sa za asistencie fyzioterapeutov naučí samostatne fungovať s barlami, čiže vstávať z postele, posadiť sa, použiť toaletu a podobne. Následne ho prekladáme na rehabilitačné oddelenie, kde strávi zvyčajne ešte jeden týždeň. Naučia ho tam cviky na rozhýbanie operovaného kĺbu. Aj keď nie všade na Slovensku je to pravidlom, u nás na rehabilitáciu posielame automaticky všetkých pacientov po endoprotetických operáciách, keďže je to absolútne kľúčové pre celkový úspech operačného zákroku. Nájdu sa pacienti, ktorí to odmietnu, ale nie je ich veľa, odhadom asi dve percentá. Vzhľadom na to, že v Michalovciach nemáme lôžkové fyziatricko-rehabilitačné oddelenie, pacientov podľa spádovej príslušnosti presúvame do susedných nemocníc v Trebišove a Vranove nad Topľou, kam trvá cesta sanitkou asi pol hodiny. Ide o zariadenia, ktoré sú súčasťou siete Svet zdravia ako my.
Kúpeľná liečba po výmene kĺbu
Po výmene kolenného či bedrového kĺbu má pacient nárok na kúpeľnú liečbu plne hradenú jeho poisťovňou do roka od operačného zákroku (kategória „A“). Následne raz za 2 roky má nárok na kúpeľnú liečbu s čiastočnou úhradou (kategória „B“). Ideálne je absolvovať kúpeľnú liečbu aj v rámci prevencie.
Procedúry vhodné po endoprotéze:
Vedúca fyzioterapeutka kúpeľov Mgr. Kinezioterapia: Liečebná telesná výchova má nezastupiteľné miesto počas kúpeľnej liečby. Jej úlohou je pokračovať v zlepšovaní rozsahu pohyblivosti v operovanom kĺbe, uvoľnenie skrátených a posilnenie oslabených svalov, upraviť svalovú dysbalanciu. V Kúpeľoch Dudince volia vždy individuálny prístup.
Fyzikálna terapia: Jej možnosti sú limitované prítomnosťou kovových častí. S ohľadom aj na ostatné diagnózy pacienta je po implantácii bedrového alebo kolenného kĺbu možné počas kúpeľnej liečby v Dudinciach absolvovať nasledovné procedúry (na oblasť operovaného kĺbu):
- Magnetoterapia: Má analgetický (znižovanie bolesti), protizápalový, vazodilatačný, myorelaxačný, antiedematózny účinok. Urýchľuje hojenie mäkkých tkanív a kostného tkaniva.
- Kryoterapia (lokálna aplikácia): Má analgetický, antiflogistický a myorelaxačný účinok.
- Hydrokinezioterapia: Pohybová liečba vo vode, kde využívame hydrostatický vztlak, tlak a tepelnú energiu vody. Jej cieľom je zmiernenie bolesti, zlepšenie alebo udržanie pohybu v kĺbe, zlepšenie cirkulácie, udržanie a zlepšenie rovnováhy, koordinácie a postoja.
- Vírivý kúpeľ na dolné končatiny: Pri dodržaní teplotných parametrov vody má antiedematózny, analgetický, myorelaxačný účinok.
- Fototerapia: Ide o biostimul a laser, ktoré priaznivo ovplyvňujú hojivé procesy v tkanivách v oblasti operovaného kĺbu.
- Kneippov kúpeľ.
Procedúry, ktoré nie sú vhodné po implantácii endoprotézy:
- Lokálna aplikácia pozitívnej termoterapie - parafín, parafango, rašelina.
- Aplikácia elektroliečebných procedúr (vysoko, stredno, nízkofrekvenčné prúdy, galvanoterapia, diadynamické prúdy, ultrazvuk).
- Podvodná masáž.
- Trakcie bedrového a kolenného kĺbu.
Dôležité informácie po výmene kĺbu:
- Pravidelne vykonávať pohybové aktivity - denne cvičiť, bicyklovanie, plávanie (nie prsia), chôdza alebo turistika v nenáročnom teréne, Nordic Walking.
- Nevhodné pohybové aktivity - beh, skákanie, tenis, loptové hry, atletika, hokej, jazdectvo.
- Sledovať svoju váhu.
- Vyvarovať sa ťažkej fyzickej námahe, ale nebáť sa zaradiť do aktivít bežného denného života.
- Dávať pozor na „zakázané pohyby“.
Komplikácie
V rámci Európskej únie sa pri operáciách tohto typu vyskytujú komplikácie približne v piatich percentách prípadov. Naše pracovisko je hlboko pod týmto priemerom. Vykazujeme ani nie jedno percento komplikácií. Mnohé ani nesúvisia so samotným ortopedickým zákrokom, ale vznikajú v dôsledku anestézie, resp. imobilizácie pacienta, ako je povedzme žilová trombóza alebo embólia. Existujú štandardizované schémy, ako im predchádzať. Pacienti dostávajú injekcie na riedenie krvi, používajú kompresné pančuchy a podobne. Z času na čas sa však komplikácie môžu objaviť, niektoré veci totiž nedokážeme ovplyvniť.
Reoperácie
Celosvetovo reoperácie tvoria zhruba dve až tri percentá zo všetkých endoprotetických zákrokov. Spravidla k nim dochádza až s odstupom dlhého času v dôsledku zlyhania, zlomenia alebo uvoľnenia umelej kĺbovej náhrady. V Michalovciach aktuálne robíme reimplantácie pacientom, ktorí boli operovaní pred desiatimi, dvadsiatimi i viac rokmi. Mesačne je to štyri až päť zákrokov, takže pomer medzi primoimplantáciami a reoperáciami je zhruba desať ku jednej. Súčasné endoprotézy sú zhotovené z oveľa kvalitnejších materiálov, vďaka čomu sú sto až tisíc krát odolnejšie a trvácnejšie ako implantáty, ktoré sa používali pred dvoma dekádami. Dá sa teda predpokladať, že počty reoperácií z dôvodu zlyhania implantátu budú postupne klesať. Samozrejme, iná vec je, ak sa rana zapáli a začne hnisať. To závisí predovšetkým od imunity samotného pacienta.
Čakacie lehoty na operáciu
Reálne sú však stále dlhé čakacie lehoty na operáciu, na ktoré sa sťažuje mnoho čakateľov na umelý kĺb. Dĺžku čakacej lehoty ovplyvňujú aj kapacitné možnosti zariadenia a personálne zabezpečenie. Na tzv. čakaciu listinu je pacient zaradený, ak mu poskytovateľ nemôže poskytnúť potrebnú zdravotnú starostlivosť do troch mesiacov. Čakacie listiny s uvedením priemernej dĺžky čakania na zákrok sú zverejnené na webových stránkach zdravotných poisťovní. Pokiaľ je pre pacienta čakanie neakceptovateľné, môže sa obrátiť na iné zdravotnícke zariadenie na Slovensku alebo v Európskej únii v rámci práva na tzv. cezhraničnú zdravotnú starostlivosť. Pacienti majú od januára 2025 nárok na maximálnu čakaciu lehotu pri plánovaných operáciách. Ak predpokladaný dátum operácie prekračuje lehotu časovej dostupnosti podľa zákona a pacient nesúhlasí s ponúknutým termínom, zdravotná poisťovňa mu ponúkne zákrok v inej nemocnici, s ktorou má zmluvu. Ak takýto poskytovateľ na Slovensku nie je, zdravotná poisťovňa je povinná zaplatiť svojmu poistencovi zákrok u nezmluvného poskytovateľa na Slovensku podľa výberu poistenca. Ak takýto poskytovateľ na Slovensku nie je dostupný, poisťovňa musí poistencovi uhradiť operáciu u poskytovateľa v inom členskom štáte Európskej únie. Takýto nárok pacientov na včasnú plánovanú operáciu má priniesť lepšiu dostupnosť zdravotnej starostlivosti či rovnaké zaobchádzanie, aby poistenci nečakali na operácie či vyšetrenia neprimerane dlho.

Štatistiky čakacích lehôt
Úrad pre dohľad nad zdravotnou starostlivosťou sa pozrel na to, ako zdravotné poisťovne plnia svoje povinnosti pri dodržiavaní zákona. Podľa sumárnych dát, ktoré sú dostupné ku koncu februára 2025, čakalo na plánované operácie viac než 83-tisíc pacientov na Slovensku. Najviac poistencov na čakacích listinách má štátna Všeobecná zdravotná poisťovňa (VšZP), a to aj po zohľadnení veľkosti jej poistného kmeňa. Na výkony čaká viac než 50-tisíc jej klientov. Po nej nasleduje zdravotná poisťovňa Dôvera s viac než 25-tisíc poistencami a napokon Union, ktorý eviduje viac než 8 300 svojich klientov, ktorých čaká plánovaná operácia. Najviac pacientov, takmer 6 500, čaká na operáciu kolenného kĺbu. Takmer štyritisíc pacientov čaká na operáciu bedrového kĺbu a takmer 300 na operáciu katarakty, respektíve sivého zákalu. „Bez ohľadu na prevádzkovateľa nemocnice a zdravotnú poisťovňu sa na totálnu endoprotézu kolenného alebo bedrového kĺbu čaká priemerne okolo desať mesiacov a na operáciu katarakty necelé dva mesiace,“ uvádza úrad.
| Operácia | Priemerná čakacia lehota (mesiace) |
|---|---|
| Totálna endoprotéza kolenného kĺbu | 10 |
| Totálna endoprotéza bedrového kĺbu | 10 |
| Operácia katarakty | 2 |
Nezáujem o skorší termín
Dôvodom, prečo pacienti nemajú záujem o skoršie termíny, je podľa odborníčky P. Ištokovičovej okrem územnej dostupnosti aj dôvera pacientov v lekárov. Z pohľadu zdravotníckeho personálu zasa lekári v praxi môžu odmietnuť starostlivosť o pacienta, ktorý absolvoval operáciu v inej nemocnici. Od začiatku roka 2025 bolo na Slovensku celkovo 300-tisíc návrhov na operácie. „Podľa dostupných dát zhruba len 50 pacientov nesúhlasilo s dlhým čakaním na operáciu a dožadovali sa skoršieho termínu. Z našich doterajších skúseností tak hovoríme iba o jednotkách prípadov, keď pacienti chceli byť odoperovaní skôr,“ dodala P. Ištokovičová. „Nemôžeme tvrdiť, že by Slovensko bolo na tom výrazne horšie než iné krajiny. Samozrejme, sú krajiny, za ktorými zaostávame, ale sú aj krajiny, oproti ktorým sme výrazne popredu,“ podotkla P. Ištokovičová.
Výber lekára a zdravotníckeho zariadenia
Pacient má právo na slobodný výber poskytovateľa zdravotnej starostlivosti, teda zdravotníckeho zariadenia ako nemocnica, poliklinika alebo súkromná ambulancia. Nemôže si však vybrať konkrétneho lekára alebo sestru, ktorých určuje zariadenie. Výnimkou je pôrodník, s jeho súhlasom a za poplatok. Zariadenie si môže vyhradiť právo odmietnuť pacienta z dôvodov ako neúnosné pracovné zaťaženie (okrem všeobecného lekára s pacientom v jeho obvode), osobný vzťah lekára k pacientovi alebo výhrada vo svedomí (pri interrupcii, sterilizácii a umelom oplodnení). Špecialista môže odmietnuť pacienta bez odporúčania od všeobecného lekára. Ak sa pacient domnieva, že bol odmietnutý neodôvodnene, môže sa obrátiť na VÚC alebo zdravotnú poisťovňu, aby mu určili poskytovateľa zdravotnej starostlivosti.

Zmena lekára a odporúčanie na vyšetrenia
Všeobecného lekára môže pacient zmeniť odstúpením od dohody o poskytovaní zdravotnej starostlivosti, pričom dohoda zanikne prvým dňom mesiaca nasledujúceho po mesiaci, kedy bolo odstúpenie doručené. Špecialistu môže pacient zmeniť kedykoľvek bez oznamovania, ale na vyšetrenie u nového špecialistu bude potrebovať odporúčanie od všeobecného lekára. Na vyšetrenie u špecialistu je potrebné odporúčanie všeobecného lekára, tzv. výmenný lístok, inak zdravotná poisťovňa neuhradí vyšetrenie. Výmenný lístok nie je potrebný u psychiatra, kožného lekára a očného lekára pri predpísaní okuliarov, u špecialistu, ktorý pacienta opäť objednal, do 24 hodín od úrazu, v prípade ochranného ambulantného liečenia a v rámci dispenzarizácie. Na zobrazovacie vyšetrenie (CT, RTG, MR, mamografia, PET scan) je potrebné odporúčanie od lekára špecialistu.
Nadštandardné služby pre poistencov
Niektoré zdravotné poisťovne ponúkajú svojim poistencom nadštandardné služby pri výmene bedrového alebo kolenného kĺbu. Medzi tieto služby patrí napríklad konzultácia s odborníkom na výmenu kĺbov a nadštandardná včasná rehabilitačná starostlivosť. Po prepustení z nemocnice je kľúčové pravidelne chodiť na ambulantnú rehabilitáciu. Vybrané zariadenia poskytujú prednostné ambulantné hodiny na rehabilitáciu. Niektoré nemocnice ponúkajú zľavy na pobyt na nadštandardnom lôžku alebo zabezpečenie bezplatnej dopravy pacienta pri prevoze na operáciu alebo pri prepustení domov. Úspešným príkladom je spolupráca s Clinica Orthopedica, v ktorej majú aj v roku 2022 poistenky a poistenci nárok na 100 % zľavu z poplatku za nadštandard pri operácii bedrového alebo kolenného kĺbu. Bratislavská Clinica Orthopedica má v oblasti výmeny kĺbov množstvo skúseností a zároveň funguje ako referenčné špecializované pracovisko pre slovenských operatérov. To znamená, že jej lekárky a lekári patria k slovenskej špičke v odbore. Veľkou výhodou pre pacientov a pacientky zároveň je, že klinika operuje svojich pacientov a pacientky priebežne. Po výmene kĺbu môžu poistenci a poistenky využiť intenzívny rehabilitačný pobyt v zariadení Spine Clinic. Ak vám lekár či lekárka odporučí výmenu kolenného alebo bedrového kĺbu, stačí sa objednať na predoperačné vyšetrenie priamo v Clinica Orthopedica. Netreba pritom vypĺňať žiadnu žiadosť, ani čakať na schválenie od Union zdravotnej poisťovne. Všetky administratívne úkony zabezpečuje klinika priamo s poisťovňou.