V posledných desaťročiach sme svedkami dynamického rozvoja technológií, ktoré menia spôsob poskytovania zdravotnej starostlivosti. Ošetrovateľstvo, ako integrálna súčasť zdravotníckeho systému, stojí pred novými výzvami, ale zároveň aj príležitosťami na zefektívnenie a zlepšenie svojej praxe. Ošetrovateľská starostlivosť prešla zásadnou transformáciou - od tradične vnímaného pomocného povolania k plnohodnotnému samostatnému odboru, ktorý je základným pilierom zdravotného systému.
Súčasní ošetrovatelia zohrávajú aktívnu úlohu v manažmente pacientov, participujú na rozhodovacích procesoch a sú čoraz viac zodpovední za presnosť, rýchlosť a kvalitu poskytovanej starostlivosti. Tento článok sa zameriava na využitie umelej inteligencie (AI) v ošetrovateľstve, pričom sa skúmajú jej aplikácie v klinickom rozhodovaní, monitorovaní pacientov a optimalizácii administratívnych procesov. Okrem toho sa analyzujú aj etické, právne a technologické výzvy, ktoré sprevádzajú implementáciu AI do ošetrovateľskej praxe, ako aj potrebné vzdelávacie programy pre zdravotnícky personál.

Klinické rozhodovanie a výzvy v ošetrovateľstve
Klinické rozhodovanie je kľúčovou súčasťou práce sestier a lekárov. Zahŕňa schopnosť hodnotiť zdravotný stav pacienta, plánovať a vykonávať adekvátne ošetrovateľské intervencie a zároveň flexibilne reagovať na meniaci sa klinický obraz. Tento proces je dynamický, závisí od aktuálneho zdravotného stavu pacienta, jeho anamnézy, výsledkov vyšetrení a mnohých ďalších premenných. Ošetrovatelia musia často reagovať v reálnom čase, rozhodovať sa na základe nedokonalých informácií a pod tlakom.
V prostredí so zvýšeným pracovným tlakom, nedostatkom personálu a zvyšujúcim sa počtom pacientov s komplexnými diagnózami sa však zdravotnícke a ošetrovateľské rozhodovanie môže stať náročným a rizikovým. Kľúčové výzvy, ktoré ovplyvňujú kvalitu rozhodovania, zahŕňajú:
- Nedostatok kvalifikovaného ošetrovateľského personálu, čo vedie k preťaženiu zamestnancov.
- Zvýšená záťaž administratívou, ktorá znižuje čas venovaný priamo pacientovi.
- Komplexnosť prípadov, najmä v oblasti geriatrie, intenzívnej starostlivosti a chronických ochorení.
- Tlaky na kvalitu a efektivitu, ktoré nútia nemocnice zavádzať systémy na meranie výkonu a výsledkov.
- Technologický pokrok, ktorý si vyžaduje neustále vzdelávanie personálu.
Výskumy ukazujú, že chyby v ošetrovateľskom rozhodovaní môžu viesť k zhoršeniu zdravotného stavu pacienta, predĺženiu hospitalizácie, zvýšeniu nákladov na liečbu a v niektorých prípadoch až k úmrtiu. Umelá inteligencia sa v tomto kontexte javí ako potenciálne veľmi prínosný nástroj. Vďaka schopnosti spracovávať veľké objemy dát v reálnom čase, identifikovať vzory a ponúkať odporúčania na základe analytických modelov, môže AI poskytnúť cennú podporu pre klinické rozhodovanie.
Umelá inteligencia v ošetrovateľstve
Umelá inteligencia (AI) je odvetvím informatiky, ktoré sa zaoberá vývojom algoritmov a systémov schopných vykonávať úlohy, ktoré by inak vyžadovali ľudskú inteligenciu. Zahŕňa široké spektrum technológií ako strojové učenie (machine learning), hlboké učenie (deep learning), neurónové siete, spracovanie prirodzeného jazyka (NLP) a expertízne systémy. V kontexte ošetrovateľstva je dôležité pochopiť, že AI nenahrádza ľudský prístup, ale dopĺňa ho. Hlavným cieľom aplikácie AI je podpora rýchlejšieho a presnejšieho rozhodovania, zníženie chýb a optimalizácia starostlivosti o pacienta. Na rozdiel od bežných softvérových riešení, ktoré fungujú na základe pevných pravidiel, AI sa učí z dát.

Aplikácie AI v ošetrovateľstve:
- Diagnostické algoritmy: Rozpoznajú patológiu na zobrazovacích snímkach (napr. AI rozpozná pneumóniu na RTG snímke pľúc).
- Prediktívne modely: Identifikujú pacientov s vysokým rizikom zlyhania orgánov, infekcií alebo komplikácií.
- Systémy na manažment liekov: Upozorňujú na možné kontraindikácie alebo chyby v dávkovaní.
- Virtuálni asistenti pre pacientov: Odpovedajú na otázky týkajúce sa liečby a plánovania starostlivosti.
- AI systémy na hodnotenie bolesti: Hodnotia skóre bolesti na základe výrazu tváre pacienta (napr. u pacientov s demenciou).
- Monitorovacie nástroje: Využívajú senzory, ktoré zbierajú vitálne funkcie a upozorňujú ošetrovateľa na abnormality.
- Ošetrovateľské plánovacie nástroje: Automaticky generujú návrhy intervencií podľa údajov v elektronickej zdravotnej dokumentácii.
Zásadnou výhodou AI je jej schopnosť neustále sa učiť a zlepšovať. To však zároveň kladie vysoké nároky na kvalitu vstupných dát, transparentnosť algoritmov a ich validáciu v reálnom prostredí.
Prínosy AI pre klinické rozhodovanie a kvalitu starostlivosti
Zavedenie umelej inteligencie do ošetrovateľskej praxe predstavuje jednu z najvýznamnejších technologických inovácií posledných rokov. AI nenahrádza profesionálny úsudok ošetrovateľa, ale ho posilňuje, čím zvyšuje kvalitu, bezpečnosť a efektivitu starostlivosti.
Kľúčové prínosy zahŕňajú:
- Podpora presnejšieho a rýchlejšieho rozhodovania: AI systémy dokážu v reálnom čase spracovať obrovské množstvo dát - od laboratórnych výsledkov, cez vitálne funkcie až po anamnestické údaje. Na základe identifikovaných vzorcov poskytujú odporúčania, ktoré pomáhajú ošetrovateľovi rozhodnúť sa efektívnejšie.
- Zníženie rizika chýb: V hektickom nemocničnom prostredí sú chyby, ako zle podaná medikácia či prehliadnutie dôležitého symptómu, pomerne časté. AI pomáha tým, že upozorňuje na odchýlky od štandardov, nesprávne kombinácie liekov alebo zmeny v stave pacienta, ktoré by mohli byť ľahko prehliadnuté.
- Automatizácia administratívnych úloh: Ošetrovatelia trávia značnú časť pracovného dňa zaznamenávaním údajov, vypĺňaním dokumentácie a reportovaním. Inteligentné systémy dokážu automatizovať mnohé z týchto úloh - napríklad diktovanie zápisov do zdravotnej dokumentácie pomocou rozpoznávania hlasu, automatické vyhodnocovanie skórovacích systémov (napr. Glasgow, Braden) či generovanie individuálnych plánov starostlivosti.
- Zlepšenie spokojnosti pacientov: Presnejšia a rýchlejšia starostlivosť sa priamo premieta do väčšej spokojnosti pacientov. Vďaka personalizovanejšiemu prístupu, včasnejším zásahom a lepšej komunikácii medzi ošetrovateľmi a pacientmi dochádza k budovaniu dôvery a spokojnosti.
- Podpora pre začiatočníkov a študentov: Začiatočníci a študenti často nemajú ešte dostatočne vybudovaný klinický úsudok. AI im môže poskytnúť istotu a usmernenie v náročných situáciách, čím sa znižuje stres a zvyšuje kvalita starostlivosti.
- Optimalizácia manažmentu personálu: Manažment ošetrovateľskej starostlivosti je zložitý proces, najmä pri veľkom počte pacientov a obmedzenom personálnom pokrytí. AI nástroje môžu pomôcť predikovať potrebu personálu, optimalizovať rozvrh služieb alebo odhadnúť dĺžku hospitalizácie.
Umelá inteligencia v zdravotníctve: príležitosti a výzvy | Navid Toosi Saidy | TEDxQUT
Príklady implementácie AI v praxi
Implementácia AI v klinickej praxi už nie je otázkou budúcnosti - mnohé nemocnice na celom svete už dnes využívajú pokročilé technológie na podporu rozhodovania, monitorovania a manažmentu pacientov.
- Systém Sepsis Watch (Nemocnica Duke University): Pomáha identifikovať skoré príznaky sepsy. AI analyzuje vitálne funkcie, laboratórne výsledky a elektronické zdravotné záznamy v reálnom čase. Ošetrovateľ je upozornený, ak existuje riziko, že pacient rozvíja sepsu, čo umožňuje okamžitý zásah a zníženie mortality.
- Predikcia rizika pádu (Nemocnica Mount Sinai): Implementovala AI algoritmus, ktorý na základe pohybových senzorov, záznamov o chôdzi a medikácie predpovedá riziko pádu pacientov. Ak systém identifikuje vysoké riziko, ošetrovateľský tím dostane upozornenie a sú prijaté preventívne opatrenia.
- Automatické generovanie plánov starostlivosti (Helsinky): Bola testovaná AI platforma, ktorá na základe anamnézy, vitálnych znakov a stavu pacienta automaticky generuje návrhy individuálneho plánu ošetrovateľskej starostlivosti. Ošetrovateľ má možnosť návrh upraviť, doplniť alebo zamietnuť.

Manažment bolesti a hnacích síl postihnutia (PDDM)
V oblasti rehabilitácie predstavuje riešenie chronickej bolesti súvisiacej s ochoreniami pohybového aparátu, najmä s bolesťami chrbta, pre zdravotníckych pracovníkov významnú výzvu. Tradičný prístup k diagnostike a liečbe nešpecifických bolestí chrbta často zanechával pacientov a lekárov s nedostatkom informatívnych pokynov. Ako odpoveď na túto výzvu vyvinul kanadský výskumník Yannick Tousignant-Laflamme model riadenia bolesti a hnacích síl postihnutia (Pain and Disability Drivers Management - PDDM), ktorý poskytuje štruktúrovaný rámec na identifikáciu a riešenie viacerých hnacích síl bolesti a postihnutia u pacientov s muskuloskeletálnymi ochoreniami.
Model PDDM bol koncipovaný ako diagnostický rámec na riešenie komplexnosti chronickej bolesti a zdravotného postihnutia, najmä v kontexte bolesti chrbta. Model zahŕňa tri základné dimenzie: faktory bolesti, faktory bolesti a postihnutia a faktory postihnutia. V rámci každej dimenzie model identifikuje päť kľúčových oblastí: nociceptívne faktory, faktory dysfunkcie nervového systému, faktory komorbidity, kognitívno-emocionálne faktory a kontextové faktory. Cieľom týchto oblastí je zachytiť mnohostrannú povahu muskuloskeletálnej bolesti tým, že sa zaoberajú biologickými, psychologickými a sociálnymi faktormi, ktoré prispievajú k stavu pacienta.
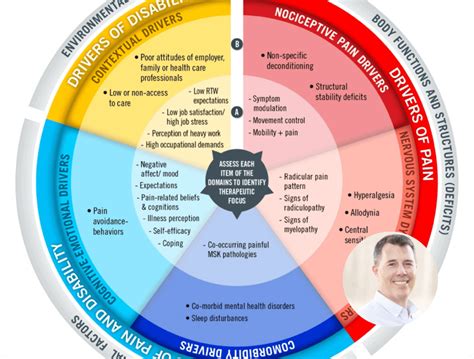
Aplikácia modelu PDDM sa začína štruktúrovaným procesom hodnotenia, ktorý zahŕňa použitie meraní výsledkov hlásených pacientom (PROM) vo forme dotazníkov a klinickej argumentácie na vyhodnotenie profilu pacienta v piatich oblastiach. Tento model zdôrazňuje význam individuálneho rehabilitačného manažmentu, ktorý prispôsobuje liečebné plány tak, aby riešili špecifické príčiny bolesti a postihnutia identifikované u každého pacienta. Hoci model PDDM ponúka štruktúrovaný rámec na riešenie komplexnosti muskuloskeletálnej bolesti, jeho implementácia predstavuje pre zdravotníckych pracovníkov výzvy aj príležitosti.
Jedna z kľúčových výziev spočíva v potrebe ďalšieho vzdelávania a rozvoja klinických zručností, aby bolo možné účinne riešiť kognitívno-afektívne a kontextové faktory. Okrem toho si začlenenie PROM a interpretácia výsledkov hodnotenia vyžaduje komplexné pochopenie psychometrických vlastností a klinickej užitočnosti týchto opatrení. Napriek týmto výzvam predstavuje model PDDM príležitosť na zvýšenie kvality starostlivosti poskytovanej pacientom s muskuloskeletálnymi poruchami. Prijatím komplexnejšieho a individuálnejšieho prístupu k manažmentu rehabilitácie môžu zdravotnícki pracovníci zlepšiť výsledky a spokojnosť pacientov.
Etické a právne aspekty implementácie AI
Zavádzanie umelej inteligencie (AI) do zdravotnej starostlivosti prináša okrem technických a praktických prínosov aj dôležité etické a právne výzvy. Ošetrovateľská profesia je postavená na hodnotách ako dôvera, rešpekt k autonómii pacienta, empatia a profesionálna zodpovednosť.
Kľúčové etické a právne otázky:
- Zodpovednosť za chyby: Kto je zodpovedný za chybu, ak rozhodnutie bolo ovplyvnené alebo navrhnuté AI systémom? Je to ošetrovateľ, ktorý konal na základe odporúčania? Výrobca softvéru? Zdravotnícke zariadenie? Tieto otázky zatiaľ nemajú jednoznačné odpovede a sú predmetom právnych diskusií.
- Ochrana osobných údajov: Systémy umelej inteligencie pracujú s obrovským množstvom citlivých dát - zdravotné záznamy, anamnézy, genetické informácie, správanie pacienta. Zabezpečenie týchto údajov pred zneužitím, únikom alebo neoprávneným sprístupnením je nevyhnutné. Legislatíva, ako napríklad GDPR v Európskej únii, stanovuje prísne pravidlá spracovania zdravotných údajov.
- Zachovanie ľudského kontaktu: Jedným z hlavných rizík zavádzania technológií do starostlivosti je strata ľudského kontaktu. Ošetrovateľstvo je však odbor, ktorý je postavený na vzťahu s pacientom, empatii a komunikácii. Preto je nevyhnutné, aby AI bola používaná ako nástroj na zefektívnenie práce, nie ako náhrada medziľudskej interakcie.
- Algoritmická zaujatosť a spravodlivosť: Algoritmy AI sa učia na základe historických dát. Ak sú tieto dáta neúplné alebo obsahujú systematické odchýlky (napr. nedostatočné zastúpenie menšín), môžu byť aj samotné rozhodovania AI zaujaté. V praxi to môže znamenať, že systém bude menej presne predikovať riziká u určitých skupín pacientov.
- Potreba vzdelávania a digitálnych kompetencií: Zavedenie AI do praxe vyžaduje, aby ošetrovatelia rozumeli, ako tieto systémy fungujú, aké majú limity a ako ich správne používať. Odborná príprava a kontinuálne vzdelávanie v oblasti digitálnych kompetencií sa tak stávajú nevyhnutnou súčasťou profesijného rastu.
Umelá inteligencia v zdravotníctve: príležitosti a výzvy | Navid Toosi Saidy | TEDxQUT
Digitálne kompetencie a vzdelávanie zdravotníckych pracovníkov
Zavádzanie umelej inteligencie (AI) do klinickej praxe je neoddeliteľne spojené s potrebou rozvíjať digitálne kompetencie zdravotníckych pracovníkov. Pre ošetrovateľov to znamená nielen schopnosť používať nové technológie, ale aj rozumieť ich princípom, limitom a dopadom na prax.
- Rozšírená digitálna gramotnosť: Digitálna gramotnosť v ošetrovateľstve už dávno neznamená len schopnosť pracovať s počítačom či elektronickými záznamami. V kontexte AI ide o schopnosť porozumieť základným princípom fungovania algoritmov, identifikovať ich limity, vedieť ich správne interpretovať a integrovať výstupy do klinického rozhodovania.
- Vzdelávacie programy na vysokých školách: Vysoké školy ošetrovateľstva by mali do svojich študijných plánov zaradiť kurzy zamerané na základy umelej inteligencie, dátovú analytiku, digitálnu bezpečnosť a etické aspekty využívania technológií. Takéto predmety môžu byť vedené formou interdisciplinárnej výučby v spolupráci s odborníkmi z oblasti informatiky či biomedicíny.
- Kontinuálne vzdelávanie v zdravotníckych zariadeniach: Aj v prostredí zdravotníckych zariadení je potrebné zabezpečiť priebežné školenia pre personál. Zavádzanie nových technológií by malo byť vždy sprevádzané jasnou edukáciou, školeniami a podporou používateľov.
- Rozvoj kritického myslenia: Vzdelávanie ošetrovateľov v oblasti AI by nemalo byť len technické, ale aj hodnotové. Cieľom je rozvíjať schopnosť kriticky analyzovať odporúčania systému, klásť otázky, preverovať ich relevantnosť a rozhodovať sa zodpovedne.
Niektoré krajiny už systematicky zaraďujú výučbu AI do zdravotníckych profesií. V Holandsku, Dánsku či Kanade sa študenti ošetrovateľstva učia nielen používať zdravotnícke informačné systémy, ale aj základy algoritmického rozhodovania a interpretácie dát. Pre Slovensko a Českú republiku predstavuje integrácia AI do vzdelávacích plánov významnú príležitosť modernizovať kurikulum a pripraviť budúcich lekárov a sestier na prax 21. storočia.

Manažment pacienta a legislatívny rámec na Slovensku
Manažment pacienta je proces, ktorý zahŕňa rôzne aspekty starostlivosti o pacienta od diagnózy a liečby až po prevenciu a sledovanie ich zdravotného stavu. Moderné technológie, ako je digitálna medicína, telemedicína a inteligentné systémy sledovania stavu pacienta, majú významný vplyv na manažment pacienta. Tieto nástroje umožňujú poskytovateľom zdravotnej starostlivosti monitorovať zdravotný stav pacientov v reálnom čase a poskytovať im lepšiu a efektívnejšiu starostlivosť. Manažment pacienta sa tiež zaoberá sociálnymi a ekonomickými faktormi, ktoré ovplyvňujú zdravie pacientov. Tieto faktory môžu zahŕňať prístup k zdravotnej starostlivosti, životné podmienky, zamestnanie a sociálnu podporu. Celkovo je manažment pacienta dôležitým prvkom moderného zdravotníctva a jeho význam bude v budúcnosti stále rásť.
V kontexte Slovenska sa často diskutuje o otázke manažmentu zdravotnej starostlivosti a s tým súvisiacich poplatkov. Návrh novely zákona o úhradách (z. č. 577/2004 Z. z.) navrhuje jasne upraviť tzv. manažment zdravotnej starostlivosti, teda objednávanie pacientov a súvisiace služby. Cieľom predmetného návrhu má byť eliminácia nezákonných poplatkov za objednávanie termínov, zabezpečenie ich bezplatnosť pre pacienta aj v prípade, ak ich robí externá osoba.
Podľa dôvodovej správy sa v ambulantných zariadeniach v posledných rokoch stále častejšie objavujú poplatky tzv. „manažmentu“ zdravotnej starostlivosti. Ide o poplatky, ktoré pacienti platia ambulanciám, tretím stranám či portálom za objednanie sa na konkrétny termín vyšetrenia či iné doplnkové služby. Preto sa niektorí poslanci parlamentu rozhodli predložiť návrh novely zákona o úhradách, ktorý by mal priniesť viacero zmien zameraných práve na bezplatné manažovanie pacientov.
Paradoxom je, že aj napriek množstvu dát, ktoré hovoria o tom, kde, koľko lekárov, v akom veku pracuje, aké majú ordinačné hodiny, čakacie doby, nikto na Slovensku nie je schopný plošne nastaviť cestu pacienta a zefektívniť jeho manažment. „Manažment a cesta pacienta musia mať svoje pravidlá, pružne regulované a efektívne dostupné mechanizmy. Je dôležité, aby sa v prvom rade riadne legislatívne ukotvili, až následne sa môžu aplikovať na jednotlivých úrovniach,“ vysvetľuje 1. viceprezidentka AOPP Elena Marušáková. Cieľom konferencií je nájsť prienik v očakávaniach, problémoch a riešeniach manažmentu a cesty pacienta na všetkých úrovniach v systéme.

Kvalita zdravotnej starostlivosti
Cieľom úsilia o kvalitu každej služby v zdravotníctve je zlepšenie kvality života každého pacienta, ktorý sa na dané zdravotnícke zariadenie obráti. Kvalita zdravotnej starostlivosti by mala byť merateľná a spĺňať atribúty účinnosti, profesionalizmu, efektívnosti, bezpečnosti, primeranosti, prijateľnosti a spravodlivosti. Kvalita sa týka celej sústavy zdravotníctva a to zákonodarných a exekutívnych orgánov, ktoré do veľkej miery vytvárajú všeobecný rámec pre dosiahnuteľnú úroveň poskytovanej zdravotnej starostlivosti, ako aj všetkých poskytovateľov zdravotnej starostlivosti, zdravotníckych pracovníkov, zdravotníckych zariadení, poskytujúcich svoje služby konkrétnym pacientom a zákazníkom.
Dôležitým predpokladom zabezpečenia a zlepšenia kvality zdravotnej starostlivosti na Slovensku sú rozvoj národnej zdravotnej politiky, ktorá by rešpektovala princípy procesu rozvoja kvality, definovanie kritérií hodnotenia kvality, vypracovanie postupov monitoringu zhody zdravotnej starostlivosti, zvyšovanie povedomia kvality, legislatívne zakotvenie princípov kvality v zdravotníctve a implementácia systémov manažérstva kvality v zdravotníckych zariadeniach.
Kvalita vždy bola súčasťou profesionálnej zdravotníckej praxe, ale bola chápaná dlho len v rovine intuitívnej. Nové konkrétne rysy pojmu kvalita zdravotnej starostlivosti sú dané tým, že sú formulované a prijímané definované ciele kvality, sú merané miery ich plnenia a spätnou väzbou je dosahované postupné a trvalé zlepšovanie všetkého, čo do komplexnosti pojmu kvalita patrí. Kvalita sa stáva rozhodujúcou pri posudzovaní úrovne zdravotnej starostlivosti. Pojem kvalita sa v bežnej zdravotníckej praxi väčšinou vzťahuje na medicínsko-technologickú stránku procesu alebo na úspešnosť liečebného zásahu. Kvalitná zdravotná starostlivosť však okrem týchto hľadísk zahŕňa aj psychologické, etické, organizačné a ekonomické aspekty.
Garantovanie kvality znamená získanie dôvery ľudí v zdravotný systém. Ľudia chcú vedieť, že zdravotná starostlivosť, ktorá sa im dostáva, je založená na dôkazoch a spĺňa osvedčené a certifikované štandardy.
Dimenzie kvality zdravotnej starostlivosti:
Svetová zdravotnícka organizácia definuje kvalitu ako celkový súhrn znakov produktu alebo služby, ktoré ovplyvňujú schopnosť uspokojovať stanovené alebo predpokladané potreby. Komplexnosť tohto termínu naznačuje, že okrem vlastného úžitku, ktorý je poskytovaný vlastnosťami finálneho produktu alebo služby, patrí do obsahu termínu kvalita aj úroveň doprovodných služieb. V zdravotníctve je úroveň doprovodných služieb daná hlavne interpersonálnym vzťahom zdravotníckeho pracovníka a pacienta, prostredím, atmosférou atď.
Norma ISO 9000:2005 (Systémy manažérstva kvality. Základy a slovník) definuje kvalitu ako mieru, s akou súbor vlastných charakteristík spĺňa požiadavky. Požiadavkou v zmysle tejto normy je potreba alebo očakávanie, ktoré sa určia, všeobecne sa predpokladajú alebo sú povinné. Určená požiadavka je napríklad taká, ktorá sa uvádza v dokumente. Spojenie „všeobecne sa predpokladajú“ znamená, že pre organizáciu, jej zákazníkov a ďalšie zainteresované strany je zvyčajné alebo bežnou praxou zahrnutie uvažovanej potreby alebo očakávania. Požiadavky povinné sú definované záväznými predpismi v podobe zákonov, vyhlášok, noriem. Zákazník a jeho požiadavky na výrobok či službu sú tým hlavným hodnotiteľom kvality.
Pri každom produkte alebo službe môžu byť identifikované určité znaky kvality, ktoré sú pre ten ktorý druh typické - charakteristické. Tieto znaky môžeme členiť na znaky kvantitatívne (merateľné) a znaky kvalitatívne - ktoré môžu byť pre spokojnosť zákazníkov rozhodujúce. Totálna kvalita je 100% plnenie reálnych i skrytých potrieb zákazníkov.
Prehlbujúca sa konkurencia núti výrobcov a poskytovateľov služieb venovať zvýšenú pozornosť kvalite. Veľmi im záleží na tom, aby zákazník mal dôveru v to, že práve tento výrobok a táto služba spĺňajú jeho predstavy a požiadavky na kvalitu. Tie sa v mnohých prípadoch môžu časom meniť, a preto je treba požiadavky na kvalitu periodicky preskúmavať. Požiadavky môžu obsahovať napr. hľadisko funkcie, využiteľnosti, spoľahlivosti, bezpečnosti, prostredia, hospodárnosti, estetiky, kvality života, uspokojovania základných potrieb atď.
Služba je produkt v nehmotnej podobe. Je to činnosť odohrávajúca sa medzi zákazníkom a poskytovateľom. Pre väčšinu služieb je charakteristická prítomnosť zákazníka priamo v hlavnom procese. Zákazník je ten, kto predovšetkým formuluje požiadavky na službu. Služba má oproti výrobku jednu nevýhodu. Omnoho ťažšie sa požiadavky zákazníkov plnia a hlavne sa horšie stanovujú merateľné kritéria služby. V oblasti služieb dramaticky rastie úloha ľudského faktora. Takzvaná mäkká kvalita tak môže byť pre celkové posudzovanie služby zákazníkom dôležitejšia ako jej technická stránka.
Zdravotná starostlivosť je špecifická služba založená na etických princípoch. Podľa prof. Donabediana považovaného za priekopníka v oblasti kvality zdravotnej starostlivosti existuje niekoľko definícií kvality zdravotnej starostlivosti, ktoré sa po prvé menia v súlade s rôznym vnímaním zdravia z pohľadu poskytovateľov, pacienta a spoločnosti a po druhé definícia kvality zdravotnej starostlivosti je ovplyvnená samotnou definíciou zdravia a kvality zdravia.
Dimenzie kvality zdravotnej starostlivosti sú jej definované, merateľné, ovplyvniteľné atribúty, ktoré prispievajú k dosiahnutiu, udržiavaniu a zlepšeniu zdravia:
- Spoločenská akceptovateľnosť (social acceptability): miera splnenia potrieb a očakávaní pacienta a príbuzných. Často sa používa v súčasnosti aj termín pacient v centre záujmu - do akej miery kladie systém pacienta do centra poskytovania zdravotnej starostlivosti.
- Efektívnosť (efficiency): miera, v ktorej sa starostlivosť poskytuje správnym spôsobom, s ohľadom na aktuálny stav, dostupné zdroje, s cieľom dosiahnuť u pacienta želateľný/očakávaný výsledok.
- Včasnosť (timeliness): miera, v akej sa pacientovi poskytuje starostlivosť v najvhodnejšom a v najnevyhnutnejšom čase.

Legislatívny rámec podpory kvality zdravotnej starostlivosti na Slovensku:
Problematika kvality presiahla výlučne odborný aspekt medicíny, ale stáva sa čoraz vo väčšom rozsahu súčasťou národných zdravotných politík.
- Prijatie programu SZO „Zdravie pre všetkých v r. 2000“, ktorý vláda SR prijala uznesením č. 659/1991. V tomto programe je cieľ č. 31 priamo adresovaný rozvoju kvality na národnej úrovni. Uvádza sa v ňom, že vo všetkých členských krajinách by mali byť vytvorené štruktúry a procesy zabezpečujúce sústavné zlepšovanie kvality zdravotnej starostlivosti, ako aj príslušný rozvoj a použitie zdravotníckych technológií. Aj v nadväzujúcom novom dokumente SZO „Zdravie v 21. storočí“ sa kvalite venuje cieľ č. 33.
- Prijatie uznesenia č. 866/1993, ktorým vláda schválila vytvorenie Slovenského národného akreditačného systému (SNAS), ktorý sa v roku 1998 pretransformoval na Slovenskú národnú akreditačnú službu. SNAS je jedinou inštitúciou v SR pre akreditáciu subjektov (fyzických i právnických osôb) zabezpečujúcich činnosti súvisiace s akreditáciou a certifikáciou. Sama nevyvoláva povinnosť akreditácie, nezasahuje do právomocí a zodpovedností orgánov plniacich úlohy zo zákona a je otvorená pre akýkoľvek právny subjekt.
- Prijatie materiálu uznesením vlády č. 436/1996 „Koncepcia národnej politiky rozvoja kvality zdravotnej starostlivosti“, ktorý korešpondoval v podstatných častiach s draftom SZO „Continuous Quality Development. A Proposes National Policy“ (structural framework, 1995).
- Prijatie uznesenia č. 673/1998 vládou SR ktorým schválila Národný program kvality SR do roku 2003.
- Prijatie reformných zákonov zdravotníctva v roku 2004 a legislatívne zakotvenie povinnosti zabezpečovať systéme kvality u všetkých poskytovateľoch zdravotnej starostlivosti. V súlade s poslednou novelizáciou zákona č. 578/2004 Z.z. o poskytovateľoch zdravotnej starostlivosti (PZS), zdravotníckych pracovníkoch, stavovských organizáciách v zdravotníctve z roku 2007 (zákon č. 653 Z.z.) je podľa §9 povinnosťou každého PZS zabezpečovať systém kvality na dodržiavanie a zvyšovanie kvality tak, aby sa vzťahoval na všetky činnosti, ktoré môžu v zdravotníckom zariadení ovplyvniť zdravie osoby alebo priebeh jej liečby a aby personálne zabezpečenie a materiálno-technické vybavenie zdravotníckeho zariadenia bolo v súlade s jeho odborným zameraním a spĺňalo minimálne požiadavky ustanovené príslušným právnym predpisom.
Systém kvality je písomne dokumentovaný systém, ktorého základným cieľom je znižovanie nedostatkov v poskytovaní zdravotnej starostlivosti pri súčasnom zvyšovaní spokojnosti pacientov a pri zachovaní ekonomickej efektívnosti poskytovateľa. Legislatíva vyžaduje v súčasnosti od PZS zabezpečovanie a zdokumentovanie systému kvality, ale nie sú stanovené príslušným právnym predpisom podrobnosti o zabezpečovaní systému kvality ani o spôsobe jeho kontroly. Od roku 2004 bol zákon č. 578 Z.z. o poskytovateľoch zdravotnej starostlivosti niekoľkokrát novelizovaný a predtým existujúce právne predpisy určujúce podrobnosti ohľadom zabezpečovania, dokumentovania a kontroly systému kvality boli poslednou novelou zrušené.
Poskytovatelia zdravotnej starostlivosti boli povinní v súlade s predchádzajúcimi legislatívnymi požiadavkami predložiť na posúdenie príslušnej stavovskej komore dokument „Plán zabezpečovania systému kvality“, a v prípade splnenia požiadaviek zdokumentovaných v tomto pláne komora vydala PZS osvedčenie o zabezpečovaní systému kvality. Legislatívny tlak nútil PZS do stanoveného termínu v krátkom časovom období nielen zorientovať sa v tejto problematike, ale aj v praxi zaviesť systém kvality a zdokumentovať ho. Povinnosť zavádzať systém kvality je zakotvená v legislatíve mnohých krajín EÚ, zároveň sú však stanovené kritéria ich hodnotenia a zavádzania. Čím naliehavejšie sú legislatívne požiadavky, tým skôr poskytovatelia zdravotnej starostlivosti zavádzajú a rozvíjajú systémy kvality.
Modely hodnotenia kvality v zdravotníckych zariadeniach:
Zdravotnícke zariadenia na Slovensku v súčasnosti môžu oficiálne deklarovať kvalitu jedine na báze dobrovoľnosti a to prostredníctvom využitia niektorých medzinárodných modelov hodnotenia kvality. Najčastejšie ako kritéria na hodnotenia kvality sú diskutované tri smery:
- Medzinárodné normy ISO radu 9000: Možno predpokladať, že minimálne časť týchto kritérií, aj keď ide o technickú normu, môže byť prospešná aj pre služby v zdravotníctve. Na Slovensku je certifikácia zdravotníckych zariadení podľa požiadaviek normy ISO 9001 v súčasnosti pomerne rozšírenou a takmer jedinou oficiálnou formou potvrdenia zavedeného systému kvality.
- Akreditačné systémy pre zdravotnícke organizácie: Príkladom sú postupy Komisie pre akreditáciu zdravotníckych zariadení v USA (JCAHO) a jej medzinárodnej dcérskej spoločnosti Spojenej medzinárodnej komisie (JCI). Na Slovensku zatiaľ nie je žiadne zdravotnícke zariadenie akreditované podľa kritérií JCI, v oblasti akreditačného procesu je u nás aktuálna len akreditácia medicínskych laboratórií Slovenskou národnou akreditačnou službou.
- Model výnimočnosti Európskej nadácie pre kvalitu (EFQM): Je smerom, ktorý našiel široké uplatnenie v zdravotníckych zariadeniach mnohých európskych krajín a na rozdiel od predchádzajúcich dvoch smeroch ide o nekomerčný systém, založený na metodike sebahodnotenia a kontinuálneho zlepšovania.
tags: #implantovat #riadenu #starostlivost #o #pacienta