Infekčná endokarditída (IE), známa aj ako bakteriálna endokarditída alebo latinsky endocarditis lenta, je závažné zápalové ochorenie vnútornej výstelky srdca, endokardu, a priľahlých štruktúr. Hoci vo väčšine prípadov je spôsobená infekciou, existujú aj neinfekčné príčiny. Zápalový proces najčastejšie postihuje srdcové chlopne, čo môže viesť k ich poškodeniu a následnej poruche funkcie srdca. Medzi závažné komplikácie patrí srdcové zlyhávanie a riziko embolizácie krvných zrazenín do iných častí tela.
Infekčná endokarditída je mikrobiálna infekcia kardiovaskulárnych štruktúr, ako sú natívne chlopne, endokard komory alebo predsiene, a zahŕňa aj endarteritídu veľkých intratorakálnych ciev. Mikroorganizmy s nízkou virulenciou, napríklad streptokoky ústnej dutiny, typicky spôsobujú subakútnu formu ochorenia.
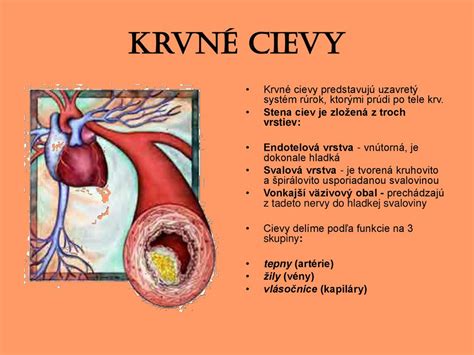
Anatómia srdca a endokardu
Srdce funguje ako pumpa, ktorá nepretržite pumpuje krv do celého tela, zabezpečujúc tak prežitie všetkých buniek. Hlavnou funkčnou jednotkou srdca je srdcový sval, odborne nazývaný myokard. Endokard je vnútorná výstelka srdca, ktorá pozostáva z niekoľkých vrstiev: endotelu (tvorený endotelovými bunkami), subendotelu (kolagénne väzivo), elasticko-muskulárnej vrstvy (kolagénne a elastické tkanivo s bunkami hladkej svaloviny) a subendokardu (riedke väzivo, v ktorom sú uložené štruktúry prevodového systému srdca).
Hrúbka endokardu sa líši v závislosti od lokality, pričom najhrubší je v predsieňach a v miestach, kde zo srdca vystupujú veľké cievy. Srdcové chlopne nemajú vlastné cievy a sú vyživované difúziou z okolitej krvi. Prítomnosť ciev v endokarde chlopní je zvyčajne znakom patologického procesu, ako je endokarditída. Srdce sa skladá zo štyroch dutín: dvoch predsiení a dvoch komôr. Pravá strana srdca obsahuje pravú predsieň a pravú komoru, zatiaľ čo ľavá strana obsahuje ľavú predsieň a ľavú komoru.
Odkysličená krv z tela prichádza cez veľké žily do pravej predsiene. Z pravej predsiene krv prechádza do pravej komory a následne do pľúc cez pľúcnu artériu, kde sa obohacuje kyslíkom. Okysličená krv sa potom vracia do ľavej predsiene, prechádza do ľavej komory a je vypudená do aorty, odkiaľ putuje do celého tela. Krvný obeh sa delí na malý (pľúcny) a veľký (telový) krvný obeh. Prečerpávanie krvi zabezpečujú dve fázy: systola (stiahnutie srdca a vypudenie krvi) a diastola (uvoľnenie srdca a nasávanie krvi).
Endokarditída je zápal vnútornej výstelky srdca, najčastejšie postihujúci endokard na srdcových chlopniach. Zápal vedie k poškodeniu chlopní, čo môže spôsobiť poruchu ich funkcie a viesť k postupnému zlyhávaniu srdca. Ďalšou komplikáciou je tvorba krvných zrazenín (trombusov) na poškodenom endokarde. Tieto zrazeniny sa môžu odtrhnúť a putovať krvným obehom ako emboly, čím upchávajú cievy v rôznych častiach tela a spôsobujú ischémiu (nedokrvenie). Napríklad, upchatie cievy v srdci môže viesť k srdcovému infarktu, v mozgu k cievnej mozgovej príhode, v črevách k ischémii čreva a v obličkách k infarktu obličky.
Príčiny a rizikové faktory
Infekčná endokarditída sa zvyčajne nerozvinie u zdravých jedincov. Na jej vznik je potrebná súhra viacerých faktorov. Zdravé chlopne a tkanivo srdca sú voči nasadaniu baktérií, vírusov alebo húb odolné a tie bývajú zneškodnené imunitným systémom skôr, ako stihnú spôsobiť poškodenie srdca. Ak má už pacient tkanivo poškodené, ľahšie sa na také miesto zachytí infekcia z krvného obehu a vznikne endokarditída.
Medzi rizikové faktory patria:
- Znížená imunita (imunokompromitovaní pacienti): Onkologickí pacienti užívajúci chemoterapeutiká, pacienti po transplantáciách užívajúci imunosupresíva a pacienti s ochoreniami postihujúcimi obranyschopnosť tela (AIDS).
- Poškodenie srdcových chlopní: Vrodené chyby srdca, umelé chlopňové náhrady a chlopne poškodené v dôsledku prekonanej reumatickej horúčky. Stav po náhrade chlopne, vrodené srdcové defekty a predošlá infekčná endokarditída sú významnými rizikovými faktormi.
- Prítomnosť mikroorganizmov: Najčastejšími pôvodcami sú baktérie ako Staphylococcus aureus, Streptococcus pyogenes, Streptococcus viridans a Klebsiella. Pôvodcami však môžu byť aj chlamýdie a plesne.
- Zdroje infekcie: Infekcie močového traktu, kožné infekcie a gastroenterologické infekcie. Dôležitý je aj stav chrupu, pretože neliečená infekcia periodontu sa môže preniesť až na srdce.
- Lekárske zákroky: Cievkovanie, chirurgické zákroky v oblasti tráviaceho traktu, pôrod a potrat môžu byť cestou vstupu pre mikroorganizmy. K bakteriémii dochádza aj v súvislosti s rôznymi diagnostickými alebo liečebnými zákrokmi. K prechodným bakteriémiám môže dochádzať aj pri čistení zubov alebo kousaní tuhých potravín.
Mikroorganizmy sa bežne vyskytujú na koži, v ústach, v dýchacom, močovom a pohlavnom systéme. Ak sa dostanú do krvného riečiska a vnútorná výstelka srdca je poškodená, baktérie sa na ňu začnú prichytávať a vytvárať kolónie. Tieto kolónie produkujú toxíny a enzýmy, ktoré narúšajú tkanivo chlopní a spôsobujú ich prederavenie. Časti týchto kolónií sa môžu odtrhnúť a putovať krvným riečiskom, infikujúc aj iné orgány. Oslabené obranné mechanizmy hostiteľa zohrávajú doplnkovú úlohu. V poškodenom endoteli sa vytvára shluk destičiek a fibrínu, ktorý je následne kolonizován infekčným agens.
Otázky a odpovede chirurga: Ako sa vyhnúť infekciám bakteriálnej endokarditídy u zubára?
Priebeh ochorenia a typy endokarditíd
Oproti starším klasifikáciám, ktoré rozlišujú akútnu, subakútnu a chronickú IE, súčasná klasifikácia posudzuje aktivitu ochorenia a recidívy, diagnostický stav, patogenézu, lokalizáciu a mikrobiologickú stránku. Dôležitý je druh vyvolávajúceho organizmu. Podstatné je rozdelenie na endokarditídy natívnej (vlastnej pacientovej) chlopne (NVE - native valve endocarditis), chlopňovej protézy (PVE - prosthetic valve endocarditis) - skorej do 1 roka a neskorej a IE postihujúcej narkomanov. Najčastejšie postihnuté chlopne sú aortálna a mitrálna, u narkomanov chlopne pravého srdca.
Podľa pôvodcu a priebehu sa rozlišujú dve formy infekčnej endokarditídy:
- Akútna forma: Je závažná, má rýchly priebeh a prejavuje sa ťažkými klinickými príznakmi (vysoké horúčky a komplikácie ohrozujúce život). Najčastejšie ju vyvolávajú baktérie S. aureus alebo S. pyogenes.
- Subakútna forma: Prebieha miernejšie, s príznakmi podobnými chrípke, a je spôsobená baktériami, ktoré sa bežne vyskytujú na pokožke alebo v ústnej dutine, ako sú S. viridans a S. epidermidis.
Osobitným typom je reumatická endokarditída, ktorá vzniká ako následok reumatickej horúčky. Reumatická horúčka je abnormálna imunitná reakcia na infekciu vyvolanú streptokokom skupiny A (napr. Streptococcus pyogenes).
Patogenéza
Včasnou charakteristickou léziou IE je útvar, nasadajúci na postihnutú štruktúru srdca - vegetácia rôznej veľkosti, obsahujúca trombocyty, erytrocyty, fibrín, zápalové bunky a mikroorganizmy. Sterilné mikrotromby na poškodenom endokarde, napríklad na línii uzáveru chlopne, sa považujú za primárne miesta bakteriálnej adhézie. Hlavným makroskopickým nálezom sú vegetácie na endokarde. Obsahujú mikroby a sú pokryté vrstvou tvorenou fibrínom a leukocytmi. Priľahlá postihnutá tkáň je edematózna, s bunkovou infiltráciou a málo vaskularizovaná, čo zhoršuje prienik antibiotík. Fragilnosť vegetácií je príčinou opakovaných bakteriémií a embolizácií do pľúc alebo systémového riečiska, podľa miesta postihnutia srdca a prítomnosti intrakardiálnych skratov.
Príznaky infekčnej endokarditídy
Príznaky infekčnej endokarditídy nie sú špecifické pre toto ochorenie. Pravidelne sa objavuje horúčka, únava, slabosť a malátnosť, strata hmotnosti. Vyskytujú sa bolesti svalov a kĺbov, kašeľ, dýchavičnosť, ťažkosti s trávením. Pri dlhšom trvaní choroby nachádzame splenomegaliu, koža má farbu s nádychom bielej kávy (caffé au lait).
Medzi bežné príznaky endokarditídy patria:
- Horúčka a zimnica
- Únava a slabosť
- Nočné potenie
- Bolesti svalov a kĺbov
- Dýchavičnosť
- Kašeľ
- Opuchy nôh, chodidiel alebo brucha
- Nové alebo zhoršujúce sa srdcové šelesty
Ďalšie príznaky už súvisia s komplikáciami ochorenia, väčšinou septickej embolizácie - odplavením uvoľnených úlomkov z vegetácií na rôzne miesta v organizme. Medzi neskoré príznaky patria embolizačné prejavy na periférii:
- Petechie (drobné červené alebo fialové škvrny na koži alebo subkonjunktiválne)
- Splinter hemorrhages (tenké, tmavé čiary pod nechtami)
- Janewayove lézie (malé, nebolestivé červené škvrny na dlaniach a chodidlách)
- Oslerove uzlíky (malé, bolestivé červené uzlíky na prstoch rúk a nôh)
Embolizácia môže odhaliť vyšetrenie očného pozadia (hemoragické lézie na sietnici = Rothove škvrny) alebo hematúria. Až u 30 % pacientov môže byť prvým klinickým príznakom IE akútna embolická príčina. Najčastejšie je postihnuté povodie a. carotis interna. Klinickými príznakmi sú hemiplegia, afázia, mentálne poruchy, zriedkavo slepota pri postihnutí retinálnych artérií. Z obecného hľadiska IE ľavého srdca spôsobuje embolizáciu do periférie s následnou ischémiou, infarktom pri sterilných embolech, abscesy pri infekčných embolech alebo mykotické aneuryzmy. Niekedy môže byť až obraz Löhleinovej nefritídy s hematúriou, proteinúriou a poklesom glomerulárnej filtrácie. Ide o prejav mikroembolizácie do obličiek alebo dôsledok fokálnej či difúznej glomerulonefritídy, ktorá spôsobuje depozita imunokomplexov v glomeruloch. Významnými nálezmi sú novo vzniknutý alebo zmenený srdcový šelest v dôsledku postihnutia chlopne, zriedkavejšie môže zápalový proces postihnúť prevodný systém srdca a spôsobiť AV blokádu. Podozrenie na IE máme vždy u rizikových pacientov pri febrilnom stave. Vždy je potrebné mať na pamäti mitigované formy IE pri perorálnej liečbe antibiotikami, ktorá bola podaná z rozpakov; febrilie potom môžu aj ustúpiť.

Diagnostika
Ochorenie diagnostikuje lekár na základe posúdenia prítomných symptómov, fyzikálneho vyšetrenia a výsledkov laboratórnych testov a zobrazovacích metód. Súčasťou laboratórneho vyšetrenia je opakovaná mikrobiologická kultivácia krvi, vďaka ktorej je možné určiť pôvodcu endokarditídy.
Pre diagnózu a liečbu IE je rozhodujúci správny odber hemokultúr. Počas 24 hodín odoberáme 3 hemokultúry a v prípade negatívnych nálezov v druhom dni inkubácie sú odobraté ďalšie 2 hemokultúry. Pri klinickom podozrení na IE odoberáme hemokultúry aj u subfebrilných alebo afebrilných pacientov. Negativita hemokultúry môže byť spôsobená predchádzajúcou antibiotickou liečbou, IE spôsobenou rickettsiami, chlamýdiami, vírusmi alebo pomaly rastúcimi organizmami. Treba odobrať niekoľko vzoriek krvi na hemokultiváciu za deň pred nasadením antibiotickej liečby (alebo, ak bola nasadená, po jej prerušení), z osobitných vpichov (nie zo zavedenej kanyly) pri prísnom zachovaní sterility. Výsledok kultivačného vyšetrenia je smerodajný, ak sa vo väčšine vzoriek vykultivuje rovnaký mikroorganizmus. Alternatívou sú modernejšie postupy, napr. polymerázová reťazová reakcia (PCR). Falošná pozitivita hemokultúr je spôsobená kontamináciou pri nesterilne vykonanom odbere.
K diagnostike sa využíva aj echokardiogram (sonografické vyšetrenie srdca), prostredníctvom ktorého je možné pozorovať prítomnosť vegetácií na srdcových chlopniach, ich prederavenie alebo iné poškodenie. Pri echokardiografickom vyšetrení sa nachádzajú vegetácie na chlopniach, poškodenie chlopní a ich závesného aparátu, abscesy, poškodenie alebo porucha funkcie implantovanej chlopňovej protézy. Ak zobrazenie pri TTE (transthorakálnom echokardiografickom) vyšetrení nie je dostatočne kvalitné, treba vykonať vyšetrenie sondou, zavedenou cez pažerák za zadnú stenu srdca (transezofageálna echokardiografia, TEE). Veľmi cennou metódou pre potvrdenie IE je echokardiografia. Toto vyšetrenie spoľahlivo odhalí vegetácie na endokarde a chlopniach a má význam aj pri sledovaní vývoja prípadných chlopňových regurgitácií či iných srdcových nálezov. U nejasných nálezov využívame aj transezofageálnu echokardiografiu. Vždy konzultujeme stomatológa alebo ORL lekára k vylúčeniu ložiskovej infekcie.
Pozitívny nález pri echokardiografickom vyšetrení a preukázaná prítomnosť infekčného mikroorganizmu v krvi sú hlavné kritériá pre stanovenie istej diagnózy infekčnej endokarditídy a poskytujú najlepšiu oporu pre vedenie jej liečby. Inak treba zvážiť iné príznaky - vedľajšie kritériá, uvážiť pravdepodobnosť IE, iné alternatívne diagnózy, celkový stav pacienta a podľa toho sa rozhodnúť o ďalšom liečebnom postupe. Podkladom pre diagnostiku sú tiež laboratórne vyšetrenia stupňa zápalovej aktivity (najmä CRP - C-reaktívny proteín, prokalcitonín), krvný obraz, biochemické vyšetrenia, ale aj príznaky septickej embolizácie z vegetácií. Z bežných laboratórnych nálezov svedčí pre diagnózu IE vysoká sedimentácia, leukocytóza, mikroskopická hematúria, proteinúria, pozitívny reumatoidný faktor, zvýšené hodnoty CIK. Často nachádzame anemizáciu a hypergamaglobulinémiu. V súčasnej dobe sú odporúčané pre diagnostiku IE kritériá navrhnuté Durackom z Duke univerzity v USA (tzv. Duke kritériá), ktoré vychádzajú z kombinácie klinických, laboratórnych a echokardiografických nálezov.
Duke kritériá pre diagnostiku infekčnej endokarditídy
Pre stanovenie definitívnej diagnózy infekčnej endokarditídy sú potrebné dve hlavné kritériá, jedno hlavné a tri vedľajšie kritériá alebo päť vedľajších kritérií.
| Kategória | Kritérium |
|---|---|
| Hlavné kritériá |
|
| Vedľajšie kritériá |
|
Liečba infekčnej endokarditídy
Liečba endokarditídy musí začať bezodkladne, aby sa predišlo možnému poškodeniu srdcových chlopní alebo iným závažnejším komplikáciám, vrátane smrti. Základnou liečbou IE je dlhodobé podávanie antibiotík na základe identifikácie vyvolávajúceho mikroorganizmu a stanovenia jeho citlivosti na antibiotiká. Bez tejto informácie je voľba antibiotika obťažná a nemusí byť správna.
Na základe laboratórnych výsledkov z vyšetrenia krvi sa podávajú antibiotiká, zvyčajne intravenózne (kvôli rýchlejšiemu nástupu účinku). Podávajú sa v kombináciách, nakoľko baktérie spôsobujúce ochorenie sú väčšinou veľmi odolné. Antibiotická liečba pretrváva po dobu 4 až 6 týždňov, pričom pacientova krv je počas terapie pravidelne kontrolovaná, aby sa zistilo, či je stanovená liečba účinná. Účinnosť liečby sa kontroluje opakovanými klinickými, laboratórnymi a echokardiografickými vyšetreniami, sleduje sa prípadný výskyt komplikácií ochorenia aj nežiadúcich účinkov liečby. Účinnosť ATB terapie prekazujeme eradikáciou bakteriémie v hemokultúre. Pre zotavenie pacienta je tiež dôležitý oddych na lôžku a obmedzenie fyzickej aktivity. Okrem toho je dôležitá liečba primárneho ochorenia a podávanie vitamínov.
Otázky a odpovede chirurga: Ako sa vyhnúť infekciám bakteriálnej endokarditídy u zubára?
Antimikrobiálna terapia
- Pri empirickej liečbe alebo pri negativite hemokultúry volíme kombináciu oxacilín 200 mg/kg/d á 4 hod. + gentamicín 3 mg/kg/d á 12 hod. i.v., pacientom alergickým na penicilíny potom vankomycín 40 mg/kg/d á 6 hod. + gentamicín 3 mg/kg/d á 12 hod.
- Pri pozitívnej hemokultúre berieme v úvahu typ preukázaného mikroba, jeho citlivosť a MIC. Zpravidla pri preukaze streptokokov citlivých na penicilín podávame Penicilín G 200 000-400 000 I.U./kg/d i.v. á 4 hod., ev. + gentamicín.
- Pri preukaze enterokokov a ostatných rezistentných streptokokov podávame ampicilín 200-300 mg/kg/d á 6 hod. i.v + gentamicín.
- Gram negatívne IE (HACEK) liečime kombináciou cefalosporínov III. generácie, napr. ceftriaxón 100 mg/kg/d á 12 hod. i.v. alebo ampicilín 200-300 mg/kg/d á 6 hod. i.v + gentamicín 3 mg/kg/d á 12 hod. i.v.
- Mykotickú IE liečime amfotericín B: testovacia iniciálna dávka je 0,1 mg/kg, pri dobrej znášanlivosti zvýšime dávku na 0,5 mg/kg na 1 deň a ďalej pokračujeme minimálne 6-8 týždňov udržiavacou dávkou 1 mg/kg/d i.v.
Obecne volíme vždy baktericídne ATB, pri ich kombinácii dbáme, aby sme dosiahli synergický účinok. Dôležité je periodické stanovenie baktericídnej aktivity séra a monitoring sérovej koncentrácie hlavne pri potenciálne toxických antibiotikách (gentamicín, vankomycín).
Chirurgická liečba
Chirurgická liečba sa zvolí po dôkladnom zhodnotení. Indikáciou je poškodenie chlopne s následným zlyhávaním srdcovej činnosti, aortálna alebo mitrálna insuficiencia, pretrvávanie infekcie po 7-10 dňoch antibiotickej liečby, niektoré infekcie špecifickými mikroorganizmami (huby, Coxiella, Staphylococcus, Brucella) a opakované embolizácie. Cieľom chirurgie je odstránenie infikovanej vegetácie a poškodenej chlopne a jej náhrada za umelú protézu. Pri neúspechu antibiotickej liečby je poslednou možnosťou operácia. Naliehavá je pri vzniku zlyhania srdca (napr. následkom deštrukcie chlopne), vysokom riziku septickej embolizácie a tiež v prípade, ak je pôvodca ochorenia pravdepodobne rezistentný na antibiotickú liečbu. Pri operácii sa odstraňuje infikované tkanivo a často sa musí implantovať alebo vymeniť chlopňová protéza. Obvykle je nutnosťou doplniť aj chirurgický výkon (výmena infikovanej chlopne, excízia infikovanej tkane).
Zdôraznenie dôležitosti dodržiavania liečebného režimu a pravidelných kontrol u lekára, podpora psychickej pohody a starostlivosť o ústnu hygienu.
Ošetrovateľská starostlivosť
Ošetrovateľská starostlivosť pri infekčnej endokarditíde je komplexná a zameriava sa na podporu liečby, prevenciu komplikácií a zabezpečenie komfortu pacienta.
- Monitorovanie vitálnych funkcií: Pravidelné meranie teploty, pulzu, krvného tlaku a dýchania na včasné odhalenie zhoršenia stavu.
- Podávanie liekov: Zabezpečenie správneho podávania antibiotík podľa predpisu, monitorovanie nežiaducich účinkov a reakcií na lieky.
- Manažment bolesti: Hodnotenie bolesti a podávanie analgetík na zmiernenie nepríjemných pocitov.
- Hydratácia a výživa: Zabezpečenie dostatočného príjmu tekutín a vyváženej stravy, v prípade potreby podávanie výživy parenterálne alebo enterálne.
- Starostlivosť o kožu: Prevencia dekubitov a iných kožných problémov, najmä u ležiacich pacientov.
- Hygienická starostlivosť: Pomoc pri osobnej hygiene, vrátane ústnej hygieny, ktorá je kľúčová pre prevenciu šírenia infekcie.
- Mobilizácia: Podpora miernej fyzickej aktivity podľa tolerancie pacienta, prevencia imobilizačného syndrómu.
- Edukácia pacienta: Poskytovanie informácií o ochorení, liečbe, prevencii a dôležitosti dodržiavania lekárskych odporúčaní.
- Psychologická podpora: Poskytovanie emocionálnej podpory a povzbudzovania pacienta, manažment úzkosti a strachu.
Komplikácie a prognóza
Samotné ochorenie spôsobuje septickú embolizáciu s dôsledkami, ktoré môžu byť veľmi vážne - náhla cievna mozgová príhoda, druhotné zápalové ložiská, prípadne až sepsa, zlyhanie obličiek alebo dýchania. Dôsledkom poškodenia chlopní sú chlopňové chyby, čo spôsobuje srdcové zlyhanie, prípadne arytmie. Embolizácia do pľúc imituje pneumóniu, nepoznaný pľúcny absces môže perforovať do cievneho systému s následným fatálnym krvácaním. Pri embolizácii do systémového riečiska sú najčastejšie postihnuté koža, obličky, slezina a mozog. Pri dlhšie trvajúcom ochorení sú deštruované srdcové chlopne. Virulentné baktérie (Staphylococcus aureus) spôsobujú rýchlu deštrukciu chlopne alebo inváziou do myokardu dochádza k tvorbe abscesov. Častým nálezom sú aj septické embolizácie do koronárnych artérií.
Medzi potenciálne komplikácie endokarditídy patria:
- Srdcové zlyhávanie
- Infarkt myokardu
- Cievna mozgová príhoda
- Zlyhávanie obličiek
- Embolizácia
- Smrť
Prognóza závisí od skorého diagnostikovania a včasnej liečby endokarditídy, ako aj od vyvolávajúcej príčiny. Aj napriek primeranej liečbe dosahuje úmrtnosť pacientov s bakteriálnou endokarditídou desiatky percent.
Prevencia
U pacientov, ktorí patria do rizikovej skupiny pre vznik endokarditídy (napr. imunokompromitovaní alebo pacienti s chlopňovými chybami), sa odporúča v prípade rôznych plánovaných zákrokov (napr. stomatologických) užívať preventívne antibiotiká, ktoré určí lekár. Pred akýmkoľvek chirurgickým zákrokom na srdci predchádza vyšetrenie u zubného lekára. Prevencia IE spočíva v cielenom podaní antibiotík všetkým ohrozeným osobám pred chirurgickými alebo diagnostickými výkonmi, o ktorých je známe alebo u ktorých možno predpokladať, že spôsobujú prechodnú bakteriémiu. Zpravidla sa jedná o výkony v dutine ústnej, v nosohltane, tráviacom alebo urogenitálnom trakte. Prevencia IE znížila po svojom zavedení významne výskyt tejto devastujúcej infekcie.
Zredukovať šancu pre vznik endokarditídy pomáha dodržiavanie každodennej domácej ústnej hygieny, pravidelná kontrola u zubára a tiež profesionálna dentálna hygiena. Nejdôležitejšie je u detí so štrukturálnym srdcovým postihnutím bakteriémii predchádzať. Dbajte najmä o včasné ošetrenie všetkých zubných afekcií vrátane málo významných zubných kazov, dokonca aj prvej dentície, o zvýšenú hygienu ústnej dutiny, energickú terapiu hnisavých afekcií kože a respiračných bakteriálnych infekcií. Prevencia IE však neznamená paušálnu liečbu všetkých aj nebakteriálnych infektov antibiotikami ani trvalé podávanie antibiotík. Kardiologickí pacienti sú vybavení legitimáciou so stanovenými zásadami.
Dôležitá je prevencia rôznych kožných infekcií. Rizikovým pacientom sa neodporúča piercing, tetovanie a iné výkony, narúšajúce kožnú celistvosť. Odporúča sa, aby rizikoví pacienti, najmä tí, ktorí prekonali endokarditídu alebo majú umelú srdcovú chlopňu, boli pravidelne vakcinovaní proti sezónnej chrípke. U pacientov ohrozených infekčnou endokarditídou je potrebné odstraňovanie všetkých ložísk infekcie v organizme (napríklad chronicky zapálené mandle, hnis v okolí zubných koreňov...). Profylaxia je teraz odporúčaná len pre pacientov s chlopňovou protézou, po prekonanej IE, pri niektorých typoch vrodenej srdcovej chyby a po jej korekcii, tiež po transplantácii srdca s valvulopatiou. Stomatologické výkony, pri ktorých nedochádza ku krvácaniu z ďasien alebo slizníc, napr. lokálne anestézie v neinfikovaných tkanivách, ošetrenie povrchových kazov nad úrovňou ďasna, sú bez rizika.
tags: #ifekcna #endokarditida #osetrovatelska #starostlivost