Placenta je orgán, ktorý sa vyvíja v maternici, keď sú ženy tehotné. Zohráva kľúčovú úlohu v transporte plynov, kyslíka a živín medzi materskou a fetálnou cirkuláciou. Niekedy však placenta nerastie tak, ako má, alebo sa môže zraniť. Výsledkom môže byť zdravotný stav známy ako placentárna nedostatočnosť alebo insuficiencia placenty.
Placentárna nedostatočnosť sa nazýva aj placentárna dysfunkcia, zlyhávanie placenty či uteroplacentárna vaskulárna nedostatočnosť. Je to stav, keď placenta nie je schopná dostatočne vyživovať dieťa a zásobovať ho kyslíkom. Dieťatko rastúce v maternici má teda obmedzené podmienky pre svoj rast a vývoj, čo vedie k celému spektru problémov.
Čo je to chorangióza placenty?
Chorangióza je vaskulárna zmena placenty s nejasnou etiológiou. Definovaná je nálezom minimálne 10 cievnych lúmenov v 10 klkoch v 10 neinfarktových plochách placenty hodnotených pri zväčšení objektívu 10x v 3 a viacerých kotyledónoch.
Za fyziologických okolností zachytíme na reze terminálnym klkom placenty 2 - 5 cievnych priestorov. Za fyziologických okolností obsahujú zrelé terminálne klky placenty zvyčajne 2 - 5 kapilár, ktoré sú dilatované a vypĺňajú časť klku. Vilózna hypervaskularita je charakterizovaná zvýšeným počtom cievnych priestorov, nesúvisiacich s ich dilatáciou ani venostázou.
Incidencia chorangiózy stúpa so zvyšujúcim sa štádiom gravidity, s maximom výskytu v neskorších štádiách tehotenstva. Celková vaskularizácia klkov placenty stúpa so štádiom gravidity.
Mechanizmy tvorby kapilár v placente
Formovanie a vznik nových kapilár v placente prebieha dvoma mechanizmami v závislosti od gestačného veku plodu:
- V skorom štádiu prvého trimestra vznikajú kapiláry vaskulogenézou, vytvorením endotelových progenitorových buniek - angioblastov v extraembryonálnom mezoderme.
- V neskorších štádiách tehotnosti vznikajú kapiláry angiogenézou z už existujúcich ciev.
Spustenie obidvoch procesov novotvorby ciev závisí od pôsobenia viacerých rastových faktorov, s nenahraditeľnou úlohou rastového faktora pre endotel (VEGF), ktorý sa uvoľňuje z mezenchymálnych aj trofoblastových buniek vplyvom rôznych stimulov vrátane hypoxie.
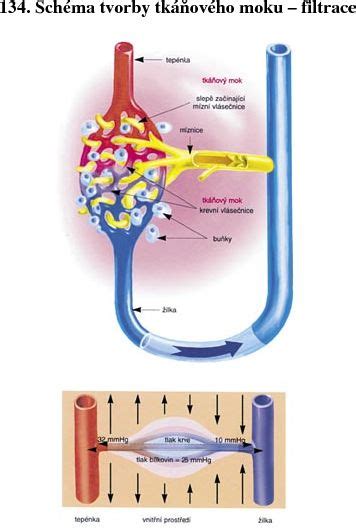
Príčiny placentárnej nedostatočnosti
Dôvodov môže byť mnoho, pričom nie vždy sa samotnú príčinu podarí aj spätne odhaliť. Najčastejšie však za nedostatočnosť placenty môžu tieto príčiny:
Problémy s placentou
- Abrupcia placenty: Predčasné odlúčenie placenty od steny maternice spôsobí, že placenta viac nie je schopná vyživovať dieťa. Môže byť zapríčinená vysokým krvným tlakom, úrazom alebo myómami na maternici.
- Infarkt placenty: Laicky povedané, infarkt placenty predstavuje prerušenie ciev v placente, dôsledkom čoho jej časť odumiera. Hoci sú infarkty placenty v tehotenstve úplne bežné, problém nastáva vtedy, ak ide o rozsiahly alebo opakovaný jav. Placenta, ktorej podstatná časť odumrela, nemôže vykonávať svoju funkciu naplno.
- Nedostatočné vyvinutie placenty: Výnimočne sa stáva, že sa placenta úplne nevyvinie, a preto nedokáže v plnej miere zabezpečovať kyslík a živiny pre dieťatko. Lekári môžu tento stav nazvať aj ako tzv. mikroplacenta.
- Chorobne priľnavá placenta: Patria sem placenta accreta, increta alebo percreta.
Problémy v organizme ženy
- Vysoký krvný tlak: Vyšší tlak v cievach môže spôsobiť ich narušenie a zvýšiť tak riziko vzniku napríklad abrupcie či infarktu placenty.
- Preeklampsia: Ide o tehotenské ochorenie, ktoré súvisí práve s vysokým krvným tlakom. Preeklampsia sama osebe môže vyústiť do množstva komplikácií, ktoré majú za následok aj nedostatočnosť placenty.
- Porucha zrážanlivosti krvi: Ak sa v cieve placenty vytvorí zrazenina, zablokuje sa dostatočné prúdenie krvi, čo vedie napríklad k infarktu placenty a následnej placentárnej nedostatočnosti.
- Cukrovka: Cukrovka sa považuje za nesmierne rizikový faktor vedúci k problémom s placentou.
- Fajčenie a zneužívanie drog/alkoholu: Tieto faktory tiež zvyšujú riziko.
Etiológia chorangiózy
Napriek všetkým teóriám ostáva príčina vzniku chorangiózy neznáma. Predpokladá sa, že placenta má schopnosť adaptácie na nepriaznivé okolnosti prostredia a je schopná zvýšiť kapacitu výmeny plynov dôležitú pre vývoj plodu. Etiologicky sa preto uvažuje najmä o význame hypoxie v etiológii chorangiózy. Toto tvrdenie by mohli podporovať práve poznatky o patofyziológii tvorby placentárnych ciev. Táto hypotéza však nebola nikdy jednoznačne potvrdená. V súlade s touto hypotézou je vyššia incidencia chorangiózy u žien žijúcich vo vyšších nadmorských polohách a u žien s ťažkými anemickými poruchami. Iné štúdie však signifikantnú spojitosť medzi hypoxiou a vznikom chorangiózy nenašli.
Chorangióza je často asociovaná s rôznymi fetálno-maternálnymi a placentárnymi zmenami, ako sú nálezy pupočníkových abnormalít vrátane prítomnosti len jednej umbilikálnej artérie, aj vrodených vývojových chýb srdca plodu. Častejšie sa vyskytuje v súvislosti s preeklampsiou, hypertenziou alebo diabetom mellitom u matky, kde sa dáva do súvislosti so zmenami produkcie VEGF. Tieto stavy sú spojené so zvyšujúcou sa fetálnou a neonatálnou morbiditou aj mortalitou. Zdá sa však, že chorangióza tu predstavuje skôr vedľajší nález, ktorý vzniká ako následok choroby matky. Rizikovým faktorom je aj fajčenie. Jedna z ďalších príčin vzniku chorangiózy môže byť aj hyperkapilarizácia spojená so vzostupom tlaku ako následok obštrukcie pupočníkovej žily. Možný je aj genetický alebo environmentálne získaný nesúlad medzi rastovými faktormi.
Príznaky placentárnej nedostatočnosti
Príznaky sú závislé od samotnej príčiny a v drvivej väčšine prípadov nie sú ihneď viditeľné. Pri postupnom zlyhávaní placenty totiž žena nekrváca ani nepociťuje žiadne iné symptómy, ktoré by ju mohli naviesť k skoršiemu vyhľadaniu pomoci. Často sa teda tento problém odhalí až počas bežného či screeningového vyšetrenia v tehotenstve. Placentárna insuficiencia je náročná na identifikáciu, najmä pri prvom tehotenstve. Vo všeobecnosti existuje len málo alebo žiadne príznaky, ktoré súvisia s placentárnou insuficienciou. Niektoré stopy však môžu viesť k včasnej diagnostike tohto stavu. Ženy môžu pozorovať, že veľkosť ich maternice je menšia ako v predchádzajúcich tehotenstvách a plod môže byť tiež menej aktívny, ako sa očakávalo. Veľmi dôležité sú pravidelné predpôrodné prehliadky v pravidelných intervaloch.
Typy zlyhania placenty
Insuficienciu placenty delíme na akútnu a chronickú:
- Akútne zlyhanie placenty: Nastáva väčšinou pri jej predčasnom odlúčení - tzv. abrupcii placenty. Ide o interval niekoľkých minút alebo hodín, počas ktorého majú lekári možnosť zasiahnuť a zachrániť život nielen dieťaťu, ale aj matke. V tomto prípade sa však primárny problém, teda abrupcia placenty, prejavuje masívnym krvácaním.
- Chronické zlyhávanie placenty: Prebieha bez príznakov, respektíve žena môže vnímať len akési „všeobecné“ symptómy - bolesť hlavy alebo opuchy dolných končatín. V takom prípade sú však príznaky, ktoré pociťuje, vyvolané primárnym problémom, ktorý za chronickým zlyhávaním placenty stojí.
Diagnostika nedostatočnosti placenty
Podozrenie na chronické zlyhávanie placenty sa dnes môže zistiť na screeningových vyšetreniach v tehotenstve. Z toho dôvodu je dôležité, aby tehotná žena podstúpila screeningy prvého, druhého a tretieho trimestra, a to aj v prípade, že sa dovtedy v tehotenstve nevyskytli žiadne podozrenia na vývojové vady plodu alebo problémy na strane ženy.
Na insuficienciu placenty môže poukázať súbor týchto znakov/vyšetrení:
- veľkosť dieťaťa, ktorá je pre daný týždeň tehotenstva netypická - ide o tzv. zaostávanie v raste,
- nedostatočný prietok krvi v pupočníku alebo v niektorých orgánoch dieťaťa,
- množstvo plodovej vody - nízka hladina alebo tzv. oligohydramnion,
- abnormálna hrúbka placenty,
- vyšetrenie krvi tehotnej ženy - skúmajú sa v nej konkrétne parametre,
- zníženie oziev dieťaťa - srdcová akcia, teda ozvy, sa merajú pomocou CTG prístroja.

Diferenciálna diagnostika chorangiózy
Problém v diferenciálnej diagnostike môže predstavovať venostáza placenty spojená s dilatáciou ciev bez zvýšenia ich počtu. Samotná ischémia tkaniva taktiež môže viesť k zmenám klkov v podobe ich „zošúverenia“ (shrinkage), ktoré sťažujú hodnotenie vaskularizácie a môžu viesť k jej nadhodnoteniu.
Imunohistochemické farbenie endotelových markerov CD31 a CD34 umožňuje lepšie a presnejšie hodnotenie počtu kapilár v porovnaní so štandardným farbením hematoxylínom a eozínom. Dôležité je aj odlíšenie chorangiózy od chorangiómu a chorangiomatózy.
- Chorangióm: Predstavuje dobre ohraničené ložisko vyrastajúce z kmeňového klku, podobajúce sa kapilárnemu hemangiómu. V postihnutých klkoch dochádza k proliferácii kapilárnych štruktúr, prítomné sú endotelové bunky, pericyty aj myofibroblastové stromálne bunky.
- Chorangiomatóza: Cievne štruktúry majú hrubú stenu obsahujúcu hladkosvalové bunky pozitívne na aktín s podporným tkanivom tvoreným zvýšeným množstvom kolagénu, pričom nie sú viazané len na terminálne klky, ale obklopujú aj väčšie cievy v kmeňových klkoch. Kapiláry sú taktiež ohraničené kontinuálnou vrstvou pericytov pozitívnych na špecifický svalový aktín, na rozdiel od chorangiózy, kde pericyty netvoria kontinuálnu vrstvu okolo kapilár.
Opisuje sa, že chorangióm a fokálna alebo segmentálna chorangiomatóza sú častejšie prítomné v 32. - 36. týždni tehotnosti. Multifokálnu chorangiomatózu pozorujeme už v gestačnom veku nižšom ako 32. týždeň. Incidencia chorangiózy je nízka v 2. trimestri a stúpa v 3. trimestri, s maximom výskytu v neskorších štádiách tehotenstva.
Dôsledky a riešenia nedostatočnosti placenty
Keď placenta nefunguje dobre, nemôže dodávať dostatok kyslíka a živín dieťaťu z krvného obehu matky. Bez tejto základnej podpory dieťa nemôže rásť a prosperovať. To môže spôsobiť predčasný pôrod, nízku pôrodnú hmotnosť, ako aj vrodené chyby a môžu tiež zvýšiť riziko komplikácií pre matku. Ak placenta zlyhá, nedokáže poskytnúť dieťaťu dostatok kyslíka a živín z krvného obehu ženy. Bez tejto kritickej podpory nemôže dieťa dobre rásť a rozvíjať sa. Môže to mať za následok predčasný pôrod, nízku pôrodnú hmotnosť a vrodené postihnutia. Zvyšuje tiež riziko komplikácií u žien.
Nedostatočnosť placenty vo väčšine prípadov vedie k predčasnému pôrodu cisárskym rezom. Skoršie týždne tehotenstva - konkrétne pred 24. týždňom tehotenstva, sa, žiaľ, mnohokrát končia aj spontánnym potratom. Placentárna nedostatočnosť sa zvyčajne nepovažuje za život ohrozujúcu pre ženy. Riziko pre ich zdravie však nastáva v dôsledku predisponujúcich príčin placentárnej insuficiencie ako je hypertenzia, resp. cukrovka. Keď sa placentárna insuficiencia objaví skôr v tehotenstve, zdravotné problémy dieťaťa môžu byť vážnejšie.
Manažment a liečba
Všetko závisí od aktuálneho stavu dieťatka a tehotnej ženy. Pri nedostatočnosti placenty je niekedy možné nasadiť tzv. podpornú liečbu, ktorá dokáže zlepšiť prietoky krvi v placente smerom k bábätku, no vo väčšine prípadov sa vyčkávací postup zvoliť nedá. Preto sa mnoho tehotenstiev, pri ktorých bola zistená placentárna nedostatočnosť, končí predčasným pôrodom cisárskym rezom. Lekár alebo pôrodník môže odložiť pôrod, keď sú ženy tehotné menej ako šesť mesiacov a vyšetrenia naznačujú, že dieťa je mimo ohrozenia života. Lekár môže vyvolať pôrod, keď tehotenstvo pokročilo po tridsiatom siedmom týždni alebo ak je dieťa v nebezpečenstve. V súčasnosti lekári nedokážu účinne liečiť placentárnu nedostatočnosť. Avšak liečba iných stavov, ako je cukrovka alebo vysoký krvný tlak, môže pomôcť pri raste dieťaťa. V takýchto prípadoch môže lekár odporučiť pokoj na lôžku alebo poslať pacienta k špecialistovi, ktorý môže predpísať určité steroidy, ktoré môžu pomôcť zvýšiť vývoj pľúc dieťaťa. Môže zvýšiť šance dieťaťa na prežitie pri predčasnom pôrode. Lekár môže tiež predpísať nízke dávky aspirínu a vitamínové doplnky, ktoré pomôžu placente pripojiť sa k maternici. Včasná detekcia je nevyhnutná pri zvládaní placentárnej insuficiencie.
Prevencia
Ženy sa musia vyhýbať zneužívaniu drog, fajčeniu a konzumácii alkoholu. Musia zabezpečiť, aby dostali všetku požadovanú prenatálnu starostlivosť. Lekár môže vykonať testy na zistenie placentárnej nedostatočnosti.
Predčasný pôrod – Čo potrebujete vedieť o deťoch narodených predčasne a hospitalizácii na JIS
tags: #chorangioza #placenty #postihnutie #placenty #nejasnej #etiologie