Paliatívna medicína je odvetvie medicíny, ktoré sa zaoberá paliatívnou liečbou. Pojem paliatívna liečba možno chápať ako starostlivosť o pacientov, ktorí trpia nevyliečiteľným ochorením. V minulosti sa jednalo najmä o ochorenia nádorového charakteru, dnes má paliatívna medicína oveľa širší záber. Poskytuje sa mnohým pacientom s rôznymi typmi chronických ochorení ako napríklad demencia, niektoré neurodegeneratívne ochorenia či ischemická choroba srdca. Tento trend sa nazýva paliatívny prístup. Paliatívna medicína sa zaoberá liečbou a starostlivosťou o pacientov s aktívnym, progredujúcim, pokročilým ochorením.
Paliatívna medicína je celková liečba a starostlivosť o pacientov, u ktorých ochorenie nereaguje na kuratívnu liečbu. Najdôležitejšia je liečba bolesti a ďalších symptómov, rovnako ako riešenie psychologických, sociálnych a duchovných problémov pacientov. Život s vážnym ochorením môže byť náročný pre pacientov aj ich blízkych. Paliatívna starostlivosť je špecializovaný medicínsky prístup, ktorý sa zameriava na poskytovanie úľavy od symptómov a stresu závažných ochorení.
Paliatívna starostlivosť je špecializovaná lekárska starostlivosť o ľudí žijúcich s vážnymi chorobami. Zameriava sa na poskytovanie úľavy od symptómov, bolesti a stresu vážneho ochorenia - bez ohľadu na diagnózu. Cieľom je zlepšiť kvalitu života pacienta aj jeho rodiny. Paliatívna starostlivosť je poskytovaná tímom lekárov, zdravotných sestier a iných špecialistov, ktorí spolupracujú s ostatnými lekármi pacienta, aby poskytli ďalšiu vrstvu podpory.

Paliatívna starostlivosť vs. hospicová starostlivosť
Kým paliatívna starostlivosť a hospicová starostlivosť majú spoločné podobnosti, nie sú to isté. Paliatívna starostlivosť sa neobmedzuje len na situácie na konci života. Paliatívnu starostlivosť je možné poskytovať v akejkoľvek fáze závažného ochorenia, dokonca aj vtedy, keď ešte podstupujete liečbu zameranú na vyliečenie vášho stavu.
Hospicová starostlivosť je na druhej strane určená špeciálne pre ľudí, u ktorých sa očakáva, že budú žiť šesť mesiacov alebo menej a ktorí sa rozhodli zamerať na pohodlie namiesto vyliečenia. Hospic je v skutočnosti typ paliatívnej starostlivosti, ale paliatívna starostlivosť je oveľa širšia. Paliatívnu starostlivosť môžete dostávať v nemocniciach, ambulanciách alebo doma, pričom pokračujete v bežnej liečbe. Mnoho ľudí dostáva paliatívnu starostlivosť mesiace alebo dokonca roky pri zvládaní svojho chronického ochorenia.
Ciele a prínosy paliatívnej starostlivosti
Cieľom paliatívnej starostlivosti je zmierniť utrpenie a dosiahnuť čo najvyššiu kvalitu života nevyliečiteľne chorých pacientov a ich rodín. Paliatívna starostlivosť pomáha zvládať náročné príznaky a vedľajšie účinky, ktoré prichádzajú s vážnymi ochoreniami. Odporúča sa, keď sa stretávate s ochoreniami, ako je rakovina, zlyhanie srdca, ochorenie obličiek, demencia alebo iné život obmedzujúce ochorenia. Primárnym účelom je zlepšiť kvalitu vášho života riešením bolesti, nevoľnosti, únavy, problémov s dýchaním, depresie a úzkosti.
Paliatívna starostlivosť ponúka množstvo výhod, ktoré môžu výrazne zlepšiť vašu skúsenosť so závažným ochorením. Tieto výhody sa rozširujú nad rámec riadenia fyzických príznakov a zahŕňajú vašu celkovú pohodu a pohodu vašej rodiny. Najbezprostrednejšie výhody často zahŕňajú lepšiu kontrolu bolesti a zvládanie symptómov. Váš tím používa rôzne prístupy, aby vám pomohol cítiť sa pohodlnejšie, vrátane liekov, terapií a úprav životného štýlu.
Fyzické výhody, ktoré môžete zažiť, zahŕňajú:
- Zníženie bolesti a nepohodlia
- Lepšie zvládanie nevoľnosti a vracania
- Zlepšená kvalita spánku
- Menšia únava a slabosť
- Lepšie dýchanie a znížená dýchavičnosť
- Zlepšená chuť do jedla a výživa
Emocionálne a psychologické výhody sú rovnako dôležité. Mnohí ľudia uvádzajú, že sa cítia menej úzkostlivo a depresívne po začatí paliatívnej starostlivosti. Podpora vám pomáha vyrovnať sa s obavami z vašej choroby a budúcnosti. Vaša rodina tiež profituje, často sa cíti pripravenejšia a podporovaná počas vašej cesty s ochorením. Dostávajú vzdelávanie o vašom stave a usmernenia, ako vám pomôcť doma.
Ošetrovateľská paliatívna starostlivosť v nemocniciach
Ošetrovateľská paliatívna starostlivosť v nemocniciach nie je obmedzená iba na liečbu symptómov, ale zahŕňa komplexnú starostlivosť, ktorá vyžaduje citlivý a individuálny prístup k potrebám každého pacienta. Napriek tomu, že význam paliatívnej starostlivosti je široko uznávaný, prax v nemocničnom prostredí čelí viacerým špecifickým výzvam.
Manažment symptómov
Manažment symptómov predstavuje základný kameň ošetrovateľskej paliatívnej starostlivosti. Pacienti v terminálnom štádiu často čelia mnohým fyziologickým ťažkostiam, ktoré negatívne ovplyvňujú ich kvalitu života a dôstojnosť v záverečnej fáze života. Medzi najčastejšie sa vyskytujúce symptómy patria intenzívna bolesť, dýchavičnosť, nevoľnosť, zvracanie, zápcha, slabosť, únavu a poruchy spánku. Odborný personál je v prvej línii, ktorý realizuje systematické sledovanie symptómov pomocou štandardizovaných nástrojov a škál, ktoré umožňujú objektívne vyhodnotiť intenzitu a dynamiku symptómov. Na základe týchto informácií je možné upraviť medikamentóznu liečbu, napríklad dávkovanie analgetík (vrátane opioidov), antiemetík či anxiolytík, a zároveň aplikovať nefarmakologické postupy, ktoré môžu zmierniť nepohodlie. Individuálny prístup je kľúčový, pretože symptómy sa u každého pacienta prejavujú odlišne, a ich intenzita i dopad na psychiku a celkový stav sa môžu výrazne líšiť.
Psychosociálna podpora
Paliatívna starostlivosť nie je len o fyzickej úľave od bolesti, ale aj o podpore celistvosti človeka. Pacienti a ich rodiny čelia mnohým psychosociálnym výzvam - existenciálnej úzkosti, strachu zo smrti a neznámeho, depresiám, pocitom osamelosti a zmenám v sociálnych či rodinných vzťahoch. Zdravotnícky personál zohráva nenahraditeľnú úlohu pri identifikovaní psychosociálnych potrieb pacientov, pričom často slúži ako prvý kontakt, ktorý odhalí známky psychického utrpenia. Dôležitou súčasťou psychosociálnej starostlivosti je koordinácia kontaktu so špecialistami - psychológmi, sociálnymi pracovníkmi a duchovnými poradcami, ktorí dokážu poskytnúť odbornú podporu pri zvládaní stresu, úzkosti a existenciálnych otázok. Psychosociálna podpora je nevyhnutná aj pre rodiny, ktoré sa často cítia bezmocné, vystresované a emocionálne vyčerpané.
Multidisciplinárna spolupráca
Úspešnosť paliatívnej starostlivosti výrazne závisí od dobrej koordinácie a spolupráce medzi všetkými členmi zdravotníckeho tímu. V nemocničnom prostredí je zdravotnícky personál často spojovacím článkom medzi pacientom, rodinou a rôznymi odborníkmi. Multidisciplinárny tím, ktorý okrem sestier zahŕňa lekárov špecialistov paliatívnej medicíny, internistov, psychológov, sociálnych pracovníkov, fyzioterapeutov a duchovných poradcov, umožňuje komplexný prístup k pacientovi a jeho rodine. Sestra má pritom aj organizačnú rolu - koordinuje vykonávanie liečebných plánov, zúčastňuje sa tímových konzílií, zabezpečuje hladký prenos informácií, rieši prípadné nezhody či konflikty a monitoruje dodržiavanie individuálnych potrieb pacienta.
Výzvy v paliatívnej starostlivosti na Slovensku
Napriek rastúcemu globálnemu uznaniu významu paliatívnej starostlivosti ako neoddeliteľnej súčasti zdravotnej starostlivosti pre pacientov s nevyliečiteľnými ochoreniami, mnohé nemocnice čelia zásadným výzvam spojeným s nedostatkom kvalifikovaného a špecializovaného personálu sestier. Slovensko v starostlivosti o terminálne chorých pacientov výrazne zaostáva za vyspelým svetom. Paliatívna starostlivosť je na chvoste záujmu zdravotných poisťovní a štátnych inštitúcií. Problémom nie je len dostupnosť, ale aj kvalita a edukácia.
Nedostatok kvalifikovaného personálu a vzdelávania
V mnohých zdravotníckych zariadeniach absentujú systematické a štandardizované vzdelávacie programy, ktoré by cielene pripravovali sestry na špecifické nároky paliatívnej starostlivosti. Okrem nedostatočného vzdelávania sú sestry často vystavené vysokému pracovného zaťaženiu, nedostatku času a emocionálnej náročnosti práce, ktorá je sprevádzaná častým kontaktom so smrťou a utrpením. Paliatívna medicína sa na Slovensku študuje na Slovenskej zdravotníckej univerzite v Bratislave a na Lekárskej fakulte v Martine ako nadstavba na špecializáciu v oboroch vnútorné lekárstvo, klinická onkológia, pediatria, geriatria, anesteziológia a resuscitácia a všeobecné lekárstvo. Vzdelávanie trvá tri roky. Rovnako je súčasťou postgraduálnej prípravy pre onkológov, geriatrov a internistov na Univerzite Komenského a Slovenskej zdravotníckej univerzite v Bratislave. Záujem o odbor paliatívna medicína je veľmi nízky. Na slovenských lekárskych fakultách neexistuje pregraduálna príprava medikov. Podľa vyjadrenia hlavnej odborníčky na paliatívnu medicínu - MUDr. Križanovej, v súčasnosti na Slovensku pôsobí len 7 lekárov s atestáciou v odbore paliatívna medicína.

Nedostatočná integrácia paliatívnej starostlivosti
Nemocničné prostredie je charakteristické svojou dynamikou a orientáciou na rýchle diagnostické procesy a urgentné lekárske intervencie, ktoré sú nevyhnutné pre zvládanie akútnych stavov pacientov. Paliatívna starostlivosť vyžaduje naopak holistický prístup, ktorý zahŕňa nielen fyzické ošetrenie, ale aj psychosociálnu a duchovnú podporu pacienta a jeho rodiny. Vysoký pomer pacientov na jednu sestru znamená, že jedna sestra má na starosti veľký počet pacientov s rôznymi a často veľmi náročnými potrebami. Nedostatok času na rozhovory a emocionálnu podporu, ktorá je nevyhnutná pre správne pochopenie potrieb, obáv a preferencií pacientov a ich rodín, je často obmedzená len na základné informovanie a rýchle odpovede na otázky.
Fragmentácia starostlivosti
Fragmentácia starostlivosti predstavuje jednu z najvýznamnejších výziev v kontexte paliatívnej starostlivosti v nemocničnom prostredí. Pacienti s nevyliečiteľnými a pokročilými ochoreniami často vyžadujú komplexnú liečbu, ktorá zahŕňa viaceré špecializované oddelenia alebo dokonca rôzne zdravotnícke zariadenia. Nedostatočná komunikácia medzi oddeleniami často vedie k situáciám, keď informácie o aktuálnom stave pacienta, liečebných plánoch, alergiách alebo psychosociálnych potrebách nie sú dostatočne alebo presne prenášané medzi jednotlivými tímami. Strata kontinuity starostlivosti je pre pacienta s terminálnym ochorením zásadná pre zabezpečenie pocitu bezpečia a dôvery. Nárast chýb a nezrovnalostí v liečbe: Fragmentácia zvyšuje riziko chýb v podávaní liekov, nezvládnutia kritických symptómov alebo nesprávneho nastavenia liečby. Psychosociálne dopady na pacienta a rodinu: Neustále presuny pacienta medzi rôznymi miestami starostlivosti môžu viesť k pocitu dezorientácie a zneistenia. Rodina je často vystavená potrebe opakovane vysvetľovať zdravotný stav, liečebné ciele a osobné preferencie, čo zvyšuje ich stres a úzkosť. Sestry často zastávajú kľúčovú úlohu v zabezpečovaní kontinuity starostlivosti. Sú to oni, ktorí sú v najbližšom kontakte s pacientom, monitorujú jeho stav, zhromažďujú a aktualizujú informácie a sprostredkúvajú komunikáciu medzi jednotlivými odborníkmi.
Nedostatočné financovanie
Paliatívna starostlivosť je na chvoste záujmu zdravotných poisťovní a štátnych inštitúcií. Podľa vyjadrenia doktorky Križanovej sú platby zdravotných poisťovní za špecializovanú paliatívnu starostlivosť v nemocniciach obmedzené a nepokrývajú vynaložené náklady. Financovanie špecializovaných hospicových zariadení je v porovnaní s nemocnicami ešte viac limitované a približne 60 - 70 % nákladov sa musí hradiť z alternatívnych zdrojov. Veľkú časť nákladov si pacienti musia platiť sami (12-20 € za jeden deň).
Nedostatočná legislatíva a povedomie
Paliatívna medicína stále nie je implementovaná v systéme zdravotnej starostlivosti SR. Ministerstvo zdravotníctva vydalo v roku 2006 koncepciu zdravotnej starostlivosti v odbore paliatívna medicína vrátane hospicovej starostlivosti, v ktorej zadefinovalo základné ciele a štruktúru medicínskeho odboru. Paliatívna dovolenka by mohla byť účinným riešením problému starostlivosti o dlhodobo chorých v domácom prostredí. Je to možnosť vziať si dlhodobé platené voľno za účelom starostlivosti o ťažko chorého či zomierajúceho blízkeho rodinného príslušníka. Táto možnosť je dostupná aj na Slovensku. Je potrebné podporiť a rozšíriť možnosti primeraného informovania širokej verejnosti o problematike paliatívnej, hospicovej a dlhodobej starostlivosti, vrátane podpory vhodne motivovaného dobrovoľníctva a filantropie.
Stav paliatívnej starostlivosti na Slovensku
V roku 2010 zverejnil The Economist Intelligence Unit medzinárodné hodnotenie starostlivosti o pacientov na konci života. Toto porovnanie zahŕňa aj Slovenskú republiku, ktorá spomedzi 40 sledovaných krajín obsadila nelichotivé 27 miesto. Pri stanovovaní indexu kvality starostlivosti o umierajúcich sa brali do úvahy tieto parametre: kvalita (40%), dostupnosť (25%), vynaložené prostriedky (15%) a celkové zázemie danej problematiky (20%). Slovensko dosiahlo v celkovom hodnotení index 4.2 a zaostalo tak aj medzi krajinami regiónu.
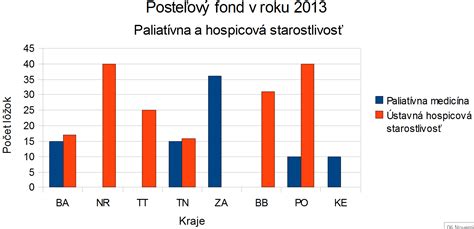
Podľa dostupných informácií bolo na Slovensku v roku 2013 7 oddelení paliatívnej medicíny s celkovým počtom 86 postelí a 10 zariadení ústavnej hospicovej starostlivosti s celkovým počtom 169 postelí. Stanoviť adekvátnu potrebu paliatívnych lôžok je obtiažne. Zohľadniť sa musia demografické a epidemiologické parametre, preferencie pacientov, priemerná doba hospitalizácie a dostupnosť služieb. Variabilita počtu paliatívnych postelí na 1 milión obyvateľov v Európe je výrazná. Rozdiely sú predovšetkým medzi východnou a západnou Európou.
Kým v krajinách západnej Európy je v priemere 31 paliatívnych lôžok na 1 milión obyvateľov, vo východnej Európe je ich len 17. Primeraný fond paliatívnych postelí (v hospicoch a oddeleniach paliatívnej medicíny) sa odhaduje na 50-75 miest na 1 milión obyvateľov. Slovensko by malo mať podľa týchto prepočtov okolo 135-189 postelí na oddeleniach paliatívnej medicíny (skutočný stav je 86) a 135-189 lôžok ústavnej hospicovej starostlivosti, čo približne zodpovedá súčasnému stavu s 169 lôžkami. Z ročnej štatistiky vyplýva, že na Slovensku chýbajú predovšetkým nemocničné paliatívne lôžka a pretrvávajú výrazné regionálne rozdiely. Národné centrum zdravotníckych informácií evidovalo v roku 2013 15 zariadení poskytujúcich mobilné hospicové služby umožňujúce starostlivosť o umierajúcich v domácom prostredí. Ich rovnomerná dostupnosť na celom území Slovenska nie je zabezpečená. O detských zomierajúcich pacientov sa stará mobilný hospic Plamienok v Stupave, a Svetielko nádeje v Banskej Bystrici a Košiciach.
Starnutie populácie a jeho dopad
Starnutie obyvateľstva je dlhodobým globálnym trendom a Slovenská republika je súčasťou tohto demografického vývoja už niekoľko rokov. ŠÚ SR v máji 2019 zverejnil informáciu, že index starnutia za rok 2018 prvý raz v dejinách SR prekročil hodnotu 100, t.j. počet detí (≤ 14 rokov) je menší ako počet seniorov (65 +). Podľa ministerstva zdravotníctva SR je príprava celej spoločnosti na tento stav nedostatočná. Dôsledky tohto trendu majú najväčší dopad na rezort práce, sociálnych vecí a rodiny a na rezort zdravotníctva. Na túto situáciu v blízkej budúcnosti by sa mala spoločnosť pripravovať osobitnými programami zameranými na podporu sociálnej integrácie ľudí vo vyššom veku, programami zameranými na zvyšovanie povedomia o potrebách tejto generácie a na jej ochranu pred nežiaducimi spoločenskými javmi. Tieto programy by mali byť rozpracované až na lokálnu úroveň, keďže individuálne prežívanie jednotlivca sa vždy deje na konkrétnom mieste.
Odporúčania pre zlepšenie paliatívnej starostlivosti
Efektívne zvládnutie výziev, ktorým čelia sestry poskytujúci paliatívnu starostlivosť v nemocničnom prostredí, si vyžaduje komplexný a systematický prístup. Paliatívna starostlivosť o pacientov na konci života sa nesmie vnímať ako nadštandard. Je neoddeliteľnou súčasťou starostlivosti o pacienta. Dôstojné zaobchádzanie s akcentom na kvalitu života, cielená symptomatická terapia a holistický prístup k potrebám patrí k základným právam pacienta. Je našou povinnosťou takýto systém starostlivosti zabezpečiť.
- Investície do kontinuálneho vzdelávania personálu: Školenia by mali byť zahrnuté na všetkých úrovniach vzdelávania - od vysokoškolského štúdia až po postgraduálne kurzy a pravidelné odborné semináre v praxi. Významné sú najmä zručnosti v komunikácii o konci života, manažmente ťažkých symptómov, psychosociálnej a duchovnej podpore.
- Podpora multidisciplinárnej spolupráce: Multidisciplinárny tím, kde sestra plní nielen starostlivú, ale často aj koordinačnú úlohu, je nevyhnutný pre komplexné zvládnutie potrieb pacienta. V nemocničnom prostredí je potrebné systematicky budovať prostredie podporujúce spoluprácu medzi lekármi, sestrami, psychológmi, sociálnymi pracovníkmi a duchovnými poradcami.
- Organizačné opatrenia na podporu psychosociálnej podpory a komunikácie: Nemocničné pracovisko by malo prijať organizačné opatrenia, ktoré umožnia personálu venovať dostatočný čas psychosociálnej podpore a komunikácii s pacientmi a ich rodinami. Tento holistický prístup je kľúčový pre zmiernenie utrpenia a zlepšenie kvality života v záverečnej fáze ochorenia.
- Zavedenie efektívnej výmeny informácií: Efektívna výmena informácií medzi oddeleniami a zdravotníckymi zariadeniami je nevyhnutná pre zabezpečenie plynulého priebehu liečby a starostlivosti o pacientov. Zavedenie moderných technológií, ako sú elektronické zdravotné záznamy s možnosťou zdieľania dát medzi tímami, a využívanie štandardizovaných komunikačných protokolov môžu výrazne eliminovať fragmentáciu starostlivosti.
- Zvýšenie počtu paliatívnych oddelení a hospicov: Jednou z najdôležitejších výziev je potreba vytvorenia ďalších akútnych alebo chronických, t.j. hospicových oddelení paliatívnej starostlivosti, ktoré sú súčasťou nemocnice.
- Legislatívne zmeny: Je potrebné novelizovať zákon o dlhodobej zdravotnej starostlivosti a implementovať paliatívnu medicínu do systému zdravotnej starostlivosti SR. Zadefinovať nárok pacientov na bezplatnú hospicovú starostlivosť v rozsahu maximálne tri mesiace. Zadefinovať kritériá na prijatie do hospicového zariadenia.
- Podpora vzdelávania a informovanosti verejnosti: Podporiť a rozšíriť možnosti primeraného informovania širokej verejnosti o problematike paliatívnej, hospicovej a dlhodobej starostlivosti, vrátane podpory vhodne motivovaného dobrovoľníctva a filantropie. Zabezpečiť štandardy základnej paliatívnej starostlivosti pre zomierajúcich v ústavných zariadeniach.
Príklady dobrej praxe na Slovensku
Už tri desaťročia poskytuje Národný onkologický ústav (NOÚ) komplexnú paliatívnu starostlivosť pacientom s onkologickými ochoreniami. Prvé a doposiaľ jediné akútne Oddelenie paliatívnej medicíny (OPM) na Slovensku vzniklo vo februári 1995 v NOÚ. Od svojho vzniku pomohlo tisícom pacientov a ich rodinám zvládnuť náročné obdobie nevyliečiteľnej choroby. Dnes poskytuje starostlivosť približne 600 hospitalizovaným pacientom ročne.
V roku 2020 vznikol v NOÚ prvý nemocničný mobilný hospic na Slovensku - Mobilný hospic Klenová NOÚ. Tento model umožňuje pacientom stráviť posledné dni života v domácom prostredí so svojimi blízkymi, pričom zdravotníci im poskytujú potrebnú odbornú starostlivosť. Oddelenie paliatívnej medicíny NOÚ a Mobilný hospic Klenová NOÚ tvorí 11 lekárov, 18 sestier a 9 sanitárov, ako aj psychológ a duchovný. Spoločne vytvárajú atmosféru plnú podpory a pochopenia aj v najťažších chvíľach. MUDr. Kristína Križanová, zakladateľka OPM v NOÚ, zohrala kľúčovú úlohu v rozvoji paliatívnej medicíny na Slovensku. V roku 2006 presadila jej zaradenie medzi špecializačné odbory. Od roku 2014 vedie toto oddelenie MUDr. Andrea Škripeková, PhD., ktorá pôsobí tiež ako vedúca Katedry paliatívnej medicíny LF SZU a NOÚ a je zakladajúcou členkou Slovenskej spoločnosti paliatívnej medicíny pri SLS. Je spoluautorkou prelomovej reformy paliatívnej starostlivosti, ktorú sa aj vďaka jej angažovanosti podarilo v roku 2022 implementovať do zákona o zdravotnej starostlivosti SR.
Vzhľadom na dlhodobé podceňovanie problematiky paliatívnej starostlivosti, ktorej dôsledky v aktuálnej epidemiologickej situácii spoločnosť pociťuje, stojí za to spomenúť podporu paliatívnej zdravotnej starostlivosti v Hospici Matky Terezy v Bardejovskej Novej Vsi. V roku 2020, vďaka finančnej podpore Prešovského samosprávneho kraja mohli zlepšiť poskytovanie starostlivosti.
tags: #vyskum #paliativna #starostlivost