Vrodené chyby srdca predstavujú širokú škálu abnormalít, ktoré ovplyvňujú štruktúru a funkciu srdca už od narodenia. Posudzovanie invalidity u osôb s vrodenými chybami srdca je komplexný proces, ktorý zohľadňuje mieru funkčnej poruchy a jej dopad na kvalitu života. Tento článok poskytuje prehľad o kritériách a postupoch používaných pri posudzovaní invalidity v kontexte vrodených a získaných srdcových ochorení.
Vrodené vývinové chyby vznikajú - už napovedajúc podľa ich názvu - v období vnútromaternicového vývinu dieťatka. „Kritické obdobie vývinu je 3. - 10. týždeň, kedy sa vytvárajú základy pre jednotlivé orgány a orgánové systémy. Zásah v tomto období môže mať štruktúrový, alebo funkčný charakter. V prvom prípade dochádza, keď je narušený alebo neúplný vývin orgánu, doslova malformácia (znetvorenie), alebo orgán úplne chýba, funkčný charakter chyby sa nemusí prejaviť hneď po narodení, ale odhalí sa až neskôr, keď sa u detí začnú prejavovať závažné a, často nezvratné, príznaky (symptómy),“ opisuje dr. Krč-Turbová.
Ročne sa s vývinovými chybami celosvetovo rodí takmer 8 mil. detí, na Slovensku je to vyše 2 percent detí. Najčastejšie sa tieto chyby týkajú detského srdiečka, avšak podľa slov odborníčky vďaka pokroku súčasnej medicíny mnohé z detí s vývinovými chybami srdca tešia plnohodnotnému životu bez väčších či menších obmedzení. Dôležitá je prevencia, ale aj aktívne vyhľadávanie ochorení - skríning (prenatálny - počas tehotenstva pred narodením dieťatka, postnatálny - po narodení, celoplošný - u každého novorodenca, selektívny - u bábätiek so zvýšeným predpokladom určitej poruchy alebo choroby).
Vrodené chyby srdca sa zúčastňujú približne v 35% na všetkých vývojových anomáliách narodených detí. „Vrodené chyby srdca sú tak extrémne variabilné, že takmer nijaké dve chyby nie sú úplne rovnaké. Predstavujú pestrú paletu od jednoduchých chýb, po kombináciu rôznych anatomických anomálií jednotlivých štruktúr srdca a odstupujúcich ciev. Ako sme uviedli, vývoj normálnych štruktúr srdca sa môže narušiť hlavne v prvých týždňoch tehotenstva genetickými faktormi a vonkajšími vplyvmi, ako fajčenie, lieky, návykové látky, nezdravý životný štýl a pod. Až v 80% vznikajú z neznámych príčin,“ vysvetľuje skúsená kardiologička.
Článok bol spracovaný na základe rozhovoru Vývinové chyby detských sŕdc (Mama a ja - viď nižšie)

Miera funkčnej poruchy pri postihnutí srdca
Pri posudzovaní invalidity sa berie do úvahy postihnutie srdca, vrodené alebo získané srdcové chyby a postihnutie veľkých srdcových ciev, ischemická choroba srdca, stavy pri infarkte myokardu, chronické reumatické choroby srdca, stavy po operáciách, kardiomyopatie, stavy pri myokarditídach a pod. Miera funkčnej poruchy sa určuje na základe závažnosti obmedzenia výkonnosti.
Chronické zlyhávanie srdca prebieha postupne, dlhodobo. Jeho výskyt je v porovnaní s náhlym srdcovým zlyhaním častejší. Srdce stráca schopnosť pumpovať krv dostatočne. Vyčerpáva sa a slabne. Pumpuje do tela menej krvi. Keďže sa snaží množstvo krvi, ktoré by malo vypudiť, dohnať, pracuje rýchlejšie a preto sa zvýši srdcová frekvencia a pulz, čo srdce opäť oslabuje.
Akútne zlyhanie srdca nastáva v priebehu niekoľkých minút, hodín alebo dní. Je sprevádzané závažnými príznakmi a ohrozuje život pacienta. Krv sa totiž hromadí v pľúcach alebo v tele a orgány sú nedostatočne vyživované. Príčinou môže byť iné srdcovo - cievne ochorenia, napr. arytmie, infarkt myokardu či náhla zástava srdca. Pacient by mal mať v takom prípade totálny fyzický aj psychický pokoj a mala by byť privolaná lekárska pomoc.
Príznaky chronického srdcového zlyhávania sú spočiatku nešpecifické. Často sa pripisujú starobe alebo nadváhe. Dýchavičnosť je spôsobená opuchom pľúc. Najskôr sa prejaví iba pri vyššej fyzickej aktivite, neskôr aj pri menšej námahe, napríklad chôdzi. V najťažších prípadoch má pacient dýchavičnosť aj pri ležaní a naopak, úľavu pociťuje pri sedení. Je to spôsobené tým, že v ľahu sa zvýši tlak v pľúcach, čo prispieva ku tvorbe opuchu a sťažuje dýchanie.
Výskyt opuchov závisí od toho, či ide o zlyhávanie ľavej alebo pravej strany srdca. Pri zlyhaní ľavej strany opuchnú pľúca, čo sa prejaví dýchavičnosťou. Neskôr môžu opuchnúť aj iné časti tela. Pri zlyhaní pravej strany najskôr opúchajú členky, potom predkolenia. Po zatlačení na pokožku ostávajú jamky, ktoré miznú veľmi pomaly. Dôležité je ale to, že opúchajú obe nohy naraz. Ak opuchne iba jedna noha, príčinou nie je srdcové zlyhanie. Ak sa ochorenie nelieči, opuch postupuje na brucho a pečeň, čo sa môže prejaviť bolesťou. Opuchnúť môžu aj horné končatiny a dokonca aj celé telo.
Pocit únavy a vyčerpania je spôsobený nedostatočným prekrvením svalov. Kašeľ a sipot je spôsobený opuchom pľúc, pri ktorom sa v nich hromadí tekutina. Lekár najprv zachytí tekutinu iba fonendoskopom, no pri vážnejšom stave opuch postupuje rýchlo a bublanie vody počuť aj po priložení ucha. Prítomnosť tekutiny v pľúcach sa prejaví kašľom, neskôr vykašliavaním ružových spenených hlienov, zafarbených krvou.
Náhly prírastok váhy môže byť prejavom zadržiavania vody v tele, jedného z častých príznakov srdcového zlyhávania. Nárast hmotnosti o viac ako 2 kg za 2 dni môže spôsobiť výrazné zhoršenie zdravotného stavu. V takom prípade je nutné ihneď kontaktovať lekára.
Ak ste pacient s ischemickou chorobou srdca, prekonali ste infarkt alebo máte problémy s tlakom a v poslednom čase sa viac zadýchate, opúchajú vám nohy alebo v noci nemôžete spať v ľahu, buďte ostražitý a kontaktujte svojho lekára. Príznaky zlyhávania srdca (dýchavičnosť, slabá výkonnosť) sa totiž často pripisujú na vrub starobe či nadváhe, aj keď sa môže jednať o zlyhávanie srdca.
Po diagnostike nasleduje odhalenie jeho príčiny. Lekár pri vyšetrení zisťuje anamnézu a popočúva srdce pacienta. V prípade, že bude mať podozrenie na srdcové zlyhávanie, pre jeho potvrdenie alebo vyvrátenie môže vykonať viacero vyšetrení (krvné vyšetrenie, EKG, ECHO, angiografiu,...). Tieto vyšetrenia môžu byť predpísané aj pacientom s už potvrdeným srdcovým zlyhávaním ako kontrola postupujúceho ochorenia.
Za vznikom srdcového zlyhania môže stáť aj nedodržaná liečba alebo príliš vysoký príjem tekutín u ľudí so slabým srdcom. Riziko srdcového zlyhávania zvyšuje : srdcový infarkt vysoký krvný tlak cukrovka obezita zväčšenie srdca genetické predispozície užívanie drog nadmerný príjem alkoholu.
Z interných dát Dôvery vyplýva, že u ľudí s cukrovkou je výskyt srdcového zlyhávania 6,4 x vyšší ako u ľudí bez cukrovky. Až tretinu novo zistených pacientov so zlyhávaním srdca tvoria ľudia s cukrovkou. Cukrovka taktiež znižuje šancu na prežitie do 3 rokov od zistenia diagnózy zlyhania srdca.
Príčinou vzniku srdcového zlyhávania môže byť aj: zápal srdcového svalu vírusové ochorenie srdca abnormálny rytmus srdca vrodené a dedičné ochorenia a deformity poškodenie srdcových chlopní.
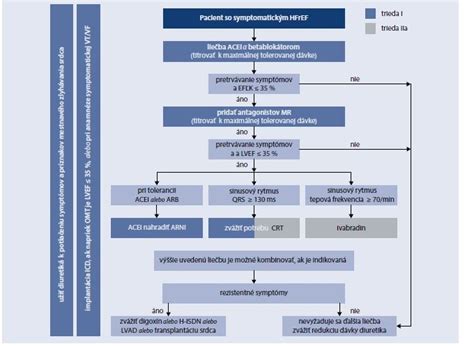
Stupne funkčnej poruchy srdca podľa NYHA
Podľa New York Heart Association rozlišujeme pri srdcovom zlyhávaní 4 stupne:
- NYHA I - výsledky vyšetrení nie sú v norme, no pacient aj napriek tomu nepociťuje ťažkosti
- NYHA II - pacient pociťuje ťažkosti pri väčšej fyzickej námahe
- NYHA III - ťažkosti sa objavia už pri malej námahe, v pokoji ustúpia
- NYHA IV - pacientovi je ťažko aj v úplnom pokoji
Kritériá pre posudzovanie miery funkčnej poruchy srdca
- a) Bez podstatného zníženia výkonnosti: Žiadne prejavy nedostatočnosti ako dýchavičnosť, anginózne bolesti i pri obvyklom silnejšom telesnom zaťažení (napr. rýchla chôdza 7-8 km/hod., ťažká telesná práca, maximálna záťaž 100 W). Miera funkčnej poruchy: 0-10 %.
- b) Stavy zodpovedajúce NYHA II stupeň: Postihnutie zodpovedá poklesu výkonnosti pri stredne ťažkom zaťažení (napr. chôdza 5-6 km/hod., ťažkosti pri stredne ťažkej telesnej práci a rekreačných aktivitách, maximálna záťaž 75 W). Miera funkčnej poruchy: 20-40 %.
- c) Stavy zodpovedajúce NYHA III stupeň: Postihnutie zodpovedá podstatnému obmedzeniu bežnej fyzickej aktivity (napr. prechádzka 3-4 km/hod., stúpanie po schodoch na 1. poschodie, ľahká telesná práca, maximálna záťaž 50 W).
- d) Stavy zodpovedajúce NYHA IV: Zjavné prejavy srdcového zlyhania v pokoji, dlhodobotrvajúce dekompenzácie, neschopnosť akejkoľvek fyzickej aktivity (max. 25 W).
Špecifické stavy a miera funkčnej poruchy
- Chronické cor pulmonale: Miera funkčnej poruchy sa určí podľa porúch výkonnosti srdca a pľúc s prihliadnutím na stupeň hromadenia krvi v pľúcach a pľúcnej hypertenzie. Miera funkčnej poruchy: 50-70 %.
- Transplantácia srdca: Do piatich rokov od transplantácie podľa funkcie a liečby: Miera funkčnej poruchy: 40-60 %.
Miera funkčnej poruchy pri postihnutí ciev
Pri posudzovaní invalidity sa berie do úvahy aj postihnutie ciev.
Artériovenózne píšťaly
- a) Bez hemodynamického účinku alebo porúch periférneho prekrvenia: Miera funkčnej poruchy: 0-10 %.
- b) S nepatrnými hemodynamickými vplyvmi alebo s poruchami periférneho prekrvenia: Miera funkčnej poruchy: 20-30 %.
- c) S manifestnými prejavmi: Miera funkčnej poruchy: 0-50 %.
Aneurysmy (podľa polohy a veľkosti)
- a) Bez funkčnej poruchy, bez obmedzenia výkonnosti: Miera funkčnej poruchy: 0-10 %.
- b) Malé periférne výdute: Miera funkčnej poruchy: 0-10 %.
- c) Iné: Miera funkčnej poruchy: 20-30 %.
- d) Disekujúce aneuryzmy aorty, veľké aneuryzmy abdominálnej aorty a veľkých panvových tepien s obmedzením výkonnosti: Miera funkčnej poruchy: 40-60 %.
Tepnové uzáverové choroby - uzávery tepien dolných končatín
- a) štádium I. podľa Fontainea na jednej dolnej končatine alebo na obidvoch končatinách: Miera funkčnej poruchy: 0-10 %.
- b) štádium II. podľa Fontainea s obmedzením kolaterálneho obehu, klaudikácie po 300 m až 500 m (Doppler na nohe 80-100 mm Hg): Miera funkčnej poruchy: 20-30 %.
- c) štádium III. podľa Fontainea klaudikácie po 50 m-300 m (Doppler na nohe 60-80 mm Hg): Miera funkčnej poruchy: 40-50 %.
- d) štádium IV. podľa Fontainea s bolesťami v pokoji a trofickými zmenami: Miera funkčnej poruchy: 50-70 %.
Kŕčové žily
- a) S nepatrným opuchom na končatine s minimálnymi trofickými zmenami na koži bez ťažkostí, jedna alebo obidve končatiny: Miera funkčnej poruchy: 0-10 %.
- b) S výraznými ťažkosťami z hromadenia krvi v žilách, prítomnými recidívami zápalu - jedna alebo obidve končatiny: Miera funkčnej poruchy: 10-20 %.
- c) S chronickými recidivujúcimi defektmi podľa rozsahu a výskytu na jednej alebo na obidvoch končatinách: Miera funkčnej poruchy: 30-50 %.
- d) Chronická venózna insuficiencia:
- jedna dolná končatina: Miera funkčnej poruchy: 30-40 %.
- obidve dolné končatiny: Miera funkčnej poruchy: 40-60 %.
- e) Posttrombotický syndróm v oblasti panvy alebo dutých žíl - prichádza do úvahy vyššie hodnotenie.
Lymfedém na jednej alebo na obidvoch končatinách
- a) So zväčšením obvodu končatiny do 5 cm: Miera funkčnej poruchy: 0-10 %.
- b) So zväčšením obvodu nad 5 cm, s obmedzením pohybu končatiny pre väčšiu hmotnosť a pre ovplyvnenie kĺbových funkcií: Miera funkčnej poruchy: 20-30 %.
- c) Pri neschopnosti používať postihnutú končatinu: Miera funkčnej poruchy: 40-60 %.
Poruchy krvného tlaku
- a) 1. stupeň - mierna forma: Miera funkčnej poruchy: 0-20 %.
- b) 2. stupeň - stredná forma: Miera funkčnej poruchy: 20-30 %.
- c) 3. stupeň - ťažká forma: Miera funkčnej poruchy: 50-70 %.
Srdce - zázračný orgán a jeho vývoj
Srdce je akousi pumpou, vďaka ktorej dokáže organizmus fungovať. Bije po celý život, neustále a permanentne a zastaví sa len raz. Tento životne dôležitý orgán zabezpečuje krvný obeh, ktorý sa ale líši v období vnútromaternicového vývoju plodu a neskôr, po príchode bábätka na svet a v dospelosti.
„Kardiovaskulárny systém patrí medzi tie systémy v organizme, ktoré musia fungovať už vo včasnom embryonálnom štádiu. Budúce srdiečko sa začína rytmicky sťahovať už koncom tretieho týždňa vnútromaternicového vývoja. Od piateho týždňa funguje tzv. primitívny obeh, bez ktorého by embryo nemohlo ďalej rásť a vyvíjať sa. Definitívne usporiadanie krvného obehu plodu končí začiatkom 3. mesiaca tehotenstva,“ opisuje fungovanie srdiečka plodu dr. Krč-Turbová.
Dodáva, že podstatné v tejto súvislosti je, že počas vnútromaternicového vývoja plod nedýcha pľúcami, lebo je vo vode a výmenu kyslíka zabezpečuje placenta. Cez pľúca preteká len 10% krvi, toto množstvo je potrebné na ich rast a vývoj. Okysličená krv podľa slov doktorky priteká z placenty do plodu pupočnou žilou do brušnej dutiny, kde sa jej prúd rozdelí: časť prúdi do pečene a časť do dolnej dutej žily a do pravej predsiene. „Práve z pravej predsiene obchádza pľúca otvorom v predsieňovej priehradke - oválnym okienkom (foramen ovale) a tepnovým spojom (duktus) medzi veľkými cievami a pľúcnicou, najčastejšie jej ľavým ramenom. Tento typ cirkulácie nazývame fetálny typ cirkulácie a skraty, ktorými krv pľúca obchádza, voláme fetálne skraty. Prostredníctvom nich prúdi okysličená krv ku všetkým orgánom vyvíjajúceho sa plodu. Stiahnuté cievy v nevzdušných pľúcach kladú veľký odpor pravej komore, ktorá tak pracuje proti veľkému tlaku a stáva sa dominantnou pri práci srdca ako pumpy,“ vysvetľuje tento, priam zázračný, mechanizmus detská kardiologička.
Pôrodom sa následne životné podmienky plodu prudko menia. Najdramatickejšie zmeny sa odohrávajú v dýchacom systéme a v krvnom obehu a to v dôsledku začiatku dýchania a prebratím tejto funkcie z placenty na pľúca. „Otvorí sa cirkulácia pľúcami tým, že sa pľúcne cievy roztiahnu a klesne tlak v pľúcnom riečisku. Nastane v strebanie tekutiny z pľúcnych lalôčikov, ktoré sa prevzdušnia a stúpne v nich tlak kyslíka. Súčasne končí funkcia tepnového spoja a oválneho okienka. Duktus sa po narodení pod vplyvom kyslíka rýchle stiahne, avšak v prvom dni života môže byť čiastočne priechodný, čo sa prejaví posluchovým nálezom charakteristického šelestu. K úplnému funkčnému uzáveru dochádza v 2. týždni života, anatomické uzatvorenie predpokladáme do troch mesiacov života. Ak sa do tejto doby duktus neuzatvorí, považujeme ho za srdcovú chybu. Oválne okienko umiestnené v strede predsieňovej priehradky sa funkčne uzavrie chlopničkou už v prvých minútach po narodení, avšak ostáva priechodné prvé tri mesiace, často až do jedného roka života,“ približuje detaily týchto mimoriadne dôležitých procesov dr. Krč-Turbová.
Zároveň dopĺňa výsledky výskumov, ktoré potvrdili, že u 20% detí sa neuzatvorí vôbec. Tento zázrak prírody - začiatok dýchania s prestavbou cirkulácie sú, podľa slov kardiologičky, bezprostredne po narodení najdôležitejšie zmeny. „Je to obdobie prechodnej cirkulácie a zohráva kľúčové miesto v adaptácii dieťaťa po narodení. Porušenie tohto procesu ohrozuje život novorodenca. U zdravých novorodencov toto obdobie trvá od dvoch do šesť hodín po pôrode. Adaptácia ostatných orgánov je menej dramatická a spája sa s ich funkčným dozrievaním.“

Srdce predčasne narodeného dieťaťa
Nedonosený novorodenec, narodený pred ukončeným 37. gestačným týždňom, je podľa slov špecialistky na detské srdcia vo veľkej nevýhode oproti donosenému novorodencovi. U predčasne narodeného novorodenca je totiž najčastejšou a najzávažnejšou poruchou dýchania tzv. syndróm dychovej nedostatočnosti. „Príčinou respiračného zlyhania je nedostatok surfaktantu, látky tukového charakteru tvorenej hlavne fosfolipidmi. Tvorí sa v špecializovaných bunkách pľúcnych mechúrikov tzv. pneumocytoch II. typu. Znižuje povrchové napätie týchto mechúrikov tak, že po uvoľnení z týchto buniek vytvára na ich stene tenkú vrstvu, ktorá bráni ich úplnému vyprázdneniu (kolapsu), ktorý hrozí na konci každého výdychu. Jednoducho povedané, pri nedostatku surfaktantu dochádza k neúplnej ventilácii pľúc, kedy väčšina pľúcnych mechúrikov (alveolov) zostane na konci výdychu nevzdušná,“ popisuje dr. Krč-Turbová procesy po predčasnom pôrode.
Tvorba surfaktantu začína v pľúcach plodu okolo 20. gestačného týždňa. V plodovej vode sa objavuje medzi 28. až 32. gestačným týždňom. Až po 35. týždni je ho už dostatok a pľúca sú pripravené na výmenu krvných plynov (O2 a CO2) mimo maternicu. „Incidencia syndrómu dychovej nedostatočnosti sa zvyšuje s klesajúcim gestačným vekom a nízkou pôrodnou hmotnosťou. Deti s veľmi a extrémne nízkou pôrodnou hmotnosťou narodené pred 32. týždňom tehotenstva majú klinické príznaky respiračnej insuficiencie spôsobenú práve nezrelosťou a nedostatkom surfaktantu. V súčasnej dobe vieme výskyt významne ovplyvniť podávaním kortikosteroidov matke, ak hrozí predčasný pôrod. Tie urýchľujú zrelosť pľúc a tým tvorbu surfaktantu v pneumocytoch pľúcnych mechúrikov,“ dopĺňa k téme doktorka.
So syndrómom respiračnej nedostatočnosti u nedonosených detí úzko súvisí aj otvorený artériový duktus, termín, s ktorým sa často rodičia predčasne narodených detí stretávajú v ambulanciách. „U detí narodených pred 32. gestačným týždňom má približne polovica otvorenú spojku na 7. deň života. U novorodencov s extrémne nízkou pôrodnou hmotnosťou pod 1000 g je to až 65% a u novorodencov narodených pred 28. týždňom je to až 75%. Otvorený duktus vedie k veľkému zaťaženiu ľavej komory a ľavej predsiene s pľúcnym edémom, čo vedie k rýchlemu kardiálnemu zlyhaniu. Takto významne zhoršuje respiračnú nedostatočnosť, novorodenec potrebuje komplexnú liečbu na jednotke intenzívnej starostlivosti s umelou pľúcnou ventiláciou so špeciálnym ventilačným režimom so zvýšeným pozitívnym tlakom na konci výdychu. Na zmiernenie veľkosti skratu robíme reštrikciu tekutín. V istých prípadoch podávame na uzatváranie lieky (Paracetamol. Ibuprofen). Operatívne riešenie tzv. ligáciu - podviazanie, indikujeme u pacientov, ktorí nereagujú na konzervatívnu a medikamentóznu liečbu, len ak to klinický stav skutočne vyžaduje. V poslednej dobe kladieme dôraz na konzervatívny postup s dôkladným klinickým a echokardiografickým sledovaním,“ vymenúva jednotlivé zákroky a procesy v prípade srdiečok predčasniatok.
Prevencia a život s vrodenými chybami srdca
Ako zdôrazňuje dr. Krč-Turbová, aj v prípade vrodených vývinových chýb zohráva významnú úlohu aj prevencia ohrozenia plodu počas vnútromaternicového vývoja a odstraňovanie faktorov, ktoré môžu negatívne ovplyvniť jeho vývoj. „Rizikový novorodenec má práve veľké riziko v poruche adaptácie, v ktorej zohráva kľúčovú úlohu obdobie prechodnej cirkulácie, ktoré sa môže vplyvom už vyššie uvedených patologických príčin neuveriteľne rýchle destabilizovať a ohroziť život novorodenca,“ vysvetľuje kardiologička.
Na záver dodáva, že aj napriek skorému príchodu detí na svet, vrodeným vývojovým chybám srdiečka, mnohé z nich dokážu vďaka pokročilej medicíne a ich bojovnosti žiť plnohodnotný život bez následkov. „Pretože deti sú veľkí bojovníci.“
tags: #vrodene #vady #srdca #a #invalidita