Bolesť kolena pri chôdzi, športe alebo po dlhšom sedení môže byť spôsobená rôznymi problémami, ako sú poškodenie menisku, väzov alebo artróza. Tento článok je určený pre rekreačných bežcov, športovcov, ľudí po úrazoch alebo s dlhodobou bolesťou kolena. Cieľom je poskytnúť komplexný pohľad na včasnú rehabilitáciu po totálnej endoprotéze (TEP) kolena, zdôrazniť dôležitosť správneho postupu a podeliť sa o skúsenosti pacientov a odborníkov.
Čo je totálna endoprotéza kolena?
Totálna endoprotéza kolena (TEP) je chirurgický zákrok, ktorý predstavuje náhradu poškodeného kolenného kĺbu umelým implantátom. Tento výkon je definitívnym riešením artrotického poškodenia funkcie kĺbu, prinášajúc úľavu od bolesti a zlepšenie mobility pre pacientov s ťažkým poškodením kolenného kĺbu. Pri operácii s názvom TEP kolena sa poškodená chrupavka a kosť kolenného kĺbu nahradia implantátom vyrobeným z bio-kompatibilných materiálov, ktoré minimalizujú riziko odmietnutia organizmom.
TEP sa používa na liečbu rôznych druhov poškodení kolenného kĺbu, najmä osteoartrózy, ktorá je najbežnejším typom degeneratívneho poškodenia kĺbu, pri úrazoch a zraneniach kolenných kĺbov, keď konzervatívna liečba už nie je účinná, alebo pri reumatoidnej artritíde (zápalové ochorenie kĺbov).
Dôvody pre TEP kolena
Dôvodov na operáciu / výmenu kolenného kĺbu tzv. TEP môže byť veľa a lekár sa nerozhoduje len na základe jedného röntgenového snímku, ale posudzuje prípad komplexne. Medzi hlavné dôvody patria:
- Gonartróza: Degeneratívne ochorenie kolenného kĺbu, pri ktorom dochádza k postupnej degradácii chrupavky kolenného kĺbu, až k jej úplnej strate.
- Reumatoidná artritída: Zápalové ochorenie kĺbov, ktoré môže viesť k poškodeniu kolenného kĺbu.
- Úrazy a zlomeniny: Závažné úrazy a zlomeniny kolenného kĺbu, ktoré vedú k nezvratnému poškodeniu.
- Osteonekróza: Odumieranie kostného tkaniva v kolennom kĺbe.
- Poruchy spánku: Nespavosť spôsobená bolesťou kolena.
- Obmedzená pohyblivosť: Neschopnosť vykonávať bežné denné aktivity kvôli bolesti a obmedzenej pohyblivosti kolena.
Endoprotéza sa všeobecne odporúča v prípadoch, keď je chrupavka v danom kĺbe natoľko poškodená, že kĺb nemôže plniť svoju funkciu. Ide o chirurgické riešenie pokročilej artrózy kolena.
Príprava pred operáciou
Operácia bedra - totálna endoprotéza a ďalšie chirurgické zákroky s umelým kĺbom si žiadajú prípravu. Predoperačné vyšetrenie zahŕňa okrem iného krvné testy a röntgenové vyšetrenie. V nemocnici pacienti zvyčajne absolvujú konzultáciu s chirurgom, ktorý ich bude operovať. Bezprostredne pred operáciou je nutné dodržiavať predpísaný režim (jedlo a pitie v deň operácie, prípadné vysadenie niektorých liekov). Pred operáciou musí pacient absolvovať kardiovaskulárne vyšetrenie, ako aj komplexné laboratórne vyšetrenie a liečia sa infekčné ložiská (močové cesty, zuby, gynekologické problémy). V indikovaných prípadoch sa odoberá krv (tzv. autotransfúzia). Formu anestézie určí anestéziológ na základe rozhovoru s pacientom.
Keďže je operácia väčšinou plánovaná v dostatočnom predstihu, neoddeliteľnou súčasťou prípravy pacienta na operáciu by mala byť i predoperačná rehabilitácia, ktorá spočíva v:
- Zväčšenie rozsahu kĺbovej pohyblivosti.
- Zmiernenie svalovej dysbalancie - posilnenie oslabených svalov a uvoľnenie skrátených.
- Zlepšovanie fyzickej zdatnosti.
- V prípade nadváhy jej redukcii.
- Nácviku chôdze s barlami.
- Nácviku sebaobsluhy bez zaťažovania nohy, ktorá má byť operovaná.
- Úprava domáceho prostredia po návrate z nemocnice pre bezpečný pohyb.
Vďaka predoperačnej rehabilitácii je urýchlená fáza hojenia po operácii. Pripravení pacienti lepšie spolupracujú s fyzioterapeutom a vďaka tomu môže byť proces návratu k bežným činnostiam pre nich fyzicky a hlavne psychicky jednoduchší.
Priebeh operácie
Totálna endoprotéza bedra a ďalšie operácie, pri ktorých sa do tela vkladá umelý kĺb, trvá obvykle niekoľko hodín. Chirurg pri operácii odstraňuje poškodené časti kĺbu (chrupavka, kosť) a nahrádza ich umelými materiálmi. Využívajú sa kovy, plasty aj keramika. Kolenný aj ramenný kĺb sa obvykle operuje v celkovej anestézii. Dĺžka hospitalizácie závisí od typu operácie a celkového stavu pacienta. Pohybuje sa v rade dní.
Pred začatím operácie je pacient napojený na prístroje, ktoré monitorujú činnosť srdca, krvný tlak, dýchanie a teplotu. Odstráni sa chorá časť stehennej a holennej kosti, vyrovná sa osová deformita končatiny a vyrovná sa väzivová nerovnováha kolenného kĺbu. Do opracovaných koncov stehenných kostí sa umiestnia testovacie komponenty, pripraví sa patella a lekári otestujú stabilitu kĺbu a rozsah pohybu. Ak všetko sedí, namontujú sa pôvodné komponenty.

Priebeh hospitalizácie a skorá rehabilitácia po TEP kolena
Pacient zvyčajne zostáva v nemocnici 6 až 10 dní po implantácii TEP bedrového kĺbu. Po odstránení stehov nasleduje domáca starostlivosť alebo prevoz do rehabilitačného centra. Rehabilitácia sa začína okamžite, už v prvý pooperačný deň. Intenzívna rehabilitácia trvá približne dva mesiace po operácii, ale posilňovanie a pohyb kolena sú potrebné viac ako 6 mesiacov. Účinná rehabilitácia je kľúčová pre chôdzu bez barlí už po 6 týždňoch.
Rehabilitácia začína už od prvého dňa po operácii. Končatina sa vhodne polohuje, vykonáva sa ľahké cvičenie, nácvik otáčania na lôžku a pod vedením fyzioterapeuta sa prvý krát posadíte. Ak bude Váš krvný obeh stabilný, skúsite sa i postaviť. Je veľmi dôležité, aby ste sa čo najskôr postavili na nohy, preto už v prvý deň urobíte svoje prvé kroky s novým kĺbom. Včasná mobilizácia stimuluje metabolizmus, rozhýbe tzv. svalovú pumpu, ktorá stimuluje prietok krvi cievami a znižuje tak opuch dolných končatín. Postupne sa naučíte ako operovanú končatinu zaťažovať a odľahčovať, to závisí od zvolenej chirurgickej techniky, o čom Vás informuje fyzioterapeut v ďalších dňoch.
Cieľom operačného zásahu, ako aj pooperačnej rehabilitácie je zlepšiť kvalitu života. Ide o redukciu bolesti, zosilnenie svalového aparátu panvy a dolných končatín, zlepšenie funkcie kĺbu, zlepšenie celkovej mobility, o nezávislosť od pomôcok, ako aj od pomoci druhých ľudí, zlepšenie zaťaženosti kolenného kĺbu v „bežnom“ dni, v práci a v športe. Z tohto hľadiska začína pacient mobilizáciou už v deň operácie. Prebieha najprv na posteli, neskôr je pacient mobilizovaný na 2 francúzskych barlách na rovine. Zaťaženie kolenného kĺbu určí operatér. Ešte počas hospitalizácie v nemocnici skúša pacient chôdzu po schodoch (len s prísunom končatiny ku končatine). Dosiahnutá pohyblivosť kolena je istená pasívnymi pohybmi na motorovej dlahe. Dôležitú rolu pri tom hrá aplikácia analgetík a kryoterapie. Nesmieme zabudnúť ani na tromboprofylakčnú liečbu (medikamentóznu, fyzikálnu).
Rehabilitácia v nasledujúcich dňoch po TEP kolena
Pod dohľadom fyzioterapeuta pacient začína cvičiť cvičebnú jednotku, ktorá je individuálna a odvíja sa od jednotlivých potrieb pacienta. Podľa rýchlosti Vášho pokroku fyzioterapeut zaraďuje nové cviky, zvyšuje frekvenciu ich opakovaní v rôznych polohách ako ľah na boku, sed či stoj.
Príklad cvičebnej jednotky:
- IZOMETRICKÉ CVIČENIE stehenných svalov: špičku pritiahnite do hora k sebe, koleno zatlačte do podložky, najlepšie keď je mierne podložené. Napnite sval stehna a vydržte 3-5 sekúnd, následne uvoľnite aspoň na 5 sekúnd.
- OHÝBANIE bedrového kĺbu v ľahu na chrbte I.: suňte pätu po podložke smerom k zadku a ohýbajte pritom koleno i bedrový kĺb. Pomaly vracajte späť do natiahnutia.
- OHÝBANIE bedrového kĺbu v ľahu na chrbte II.: obe kolena sú pokrčené, položené na šírku bedrových kĺbov. Dvihajte operovanú nohu tak, aby koleno smerovalo k stropu, nepresahujte pritom uhol väčší ako 90 stupňov.
- UNOŽOVANIE v ľahu na chrbte: pritiahnite špičku, nohu suňte po podložke smerom od tela. Behom pohybu si strážte špičku, prsty musia smerovať rovno k stropu.
- PANVOVÝ MOST: kolená sú pokrčené, chodidlá na šírku bedrových kĺbov. Kolená a chodidlá sú na oboch stranách v jednej rovine. Zatlačte oboma chodidlami mierne do podložky a dvíhajte panvu smerom nahor k stropu. Kolená sa nesmú dotýkať.
- UNOŽOVANIE bedrového kĺbu v ľahu na zdravom boku: špička operovanej nohy smeruje dopredu, medzi kolenami je vsunutý vankúš, dávame pozor na prekríženie nôh! Dvihajte nohu nahor a následne ju pomaly vráťte späť do východiskovej polohy. Panva je spevnená, neprehýba sa dopredu ani dozadu.
- ZANOŽOVANIE bedrového kĺbu v ľahu na bruchu: hlava je opretá o ruky, prepnite nohu jemne za pätou a dvihnite ju nahor k stropu. Špička pritom smeruje nadol k podložke. Toto cvičenie môžete vykonávať aj s pokrčeným kolenom.
- UNOŽOVANIE v stoji: postavte sa čelom k stene, dívajte sa pred seba a oboma rukami sa oprite o stenu alebo inú pevnú oporu. Pohybujte nohou do strany a späť, špička pritom smeruje k stene.
Pri prijímacom, ako aj prepúšťacom vyšetrení sa urobilo posúdenie podľa Staffelstein-Score (SS, max. 120 bodov). Cieľom operačného zásahu, ako aj pooperačnej rehabilitácie je zlepšiť kvalitu života.
Rehabilitácia po TEP kolena: Prečo NAOZAJ musíte riešit jazvu (a ako nato)
Nácvik chôdze po TEP kolena
Trojbodovú chôdzu prevádzame za pomoci bariel, ktoré sa naučíte správne používať.
Dôležité zásady pri chôdzi s barlami:
- Dôležité je nastavenie správnej výšky bariel.
- Keď stojíte, obe barle majte opreté o zem mierne pred telom.
- Operovanú nohu nevytáčajte smerom von, špička smeruje dopredu.
- Pri používaní bariel opierajte svoju váhu do rúk, nie do podpazušia.
- Odľahčujte operovanú končatinu podľa pokynov lekára.
Schodolezectvo:
- Chôdza hore schodmi: zdravá noha - operovaná noha a barle naraz.
- Chôdza dole schodmi: barle - operovaná noha - zdravá noha.
Vzdialenosť, ktorú prejdete, sa bude každým dňom postupne zvyšovať, naučíte sa chôdzu po schodoch, aby ste sa cítili isto a mohli chôdzu vykonávať samostatne, pretože práve tá je najvhodnejšou formou rehabilitácie. Po operácii môžete pociťovať svalovú slabosť, ktorá môže ovplyvňovať stabilitu vašich bedrových kĺbov dlhšiu dobu.
Odporúčania po TEP bedrového kĺbu
Aby sa už v nemocnici dosiahnuté výsledky zlepšili, je pacient zaradený do následného stacionárneho liečebného procesu v rehabilitačnej klinike. V optimálnom prípade je to hneď po zhojení rany a po vytiahnutí „šijacieho“ materiálu.
Pre pacientov po implantácii kolennej endoprotézy sa spracoval koncept na dosiahnutie optimálnych pooperačných výsledkov:
- zníženie bolesti,
- zlepšenie svalovej sily v oblasti panvových svalov a svalov dolnej končatiny,
- zlepšenie mobility operovaného kolena,
- zlepšenie a stabilizácia chôdze,
- zníženie nervosvalových dysbalancií,
- zlepšenie koordinačných schopností,
- zníženie event.
K liečbe zameranej na miestne nálezy patrí mobilizácia jazvy, pately, redukcia edému, eventuálne hojenie jazvy. Zameranie na zníženie hmotnosti, stabilizáciu krvného obehu a látkovej výmeny má zmysel.
- Vyvarujte sa sedeniu v hlbokých kreslách - dbajte na to, aby nebol uhol v bedrovom kĺbe vyšší ako 90 stupňov.
- Pri sadaní si predsuňte operovanú končatinu pred seba.
- Vaša operovaná noha by sa nemala dostať mimo stred tela - neprekladajte nohu cez nohu.
- Nepretáčajte sa na lôžku bez vankúša medzi nohami, ležte na neoperovanej strane.
- Buďte opatrní pri obliekaní ponožiek a obúvaní sa, použite obuvák s dlhou rúčkou.
- Na chôdzu používajte pevné topánky a vyvarujte sa šmykľavému nerovnému povrchu.
- Prvých 6 týždňov nešoférujte.
- Používajte doporučené pomôcky - nadstavec na WC, protišmykové podložky do sprchy, valce medzi kolená.
- Cvičte si naučené cviky pravidelne každý deň, avšak príliš nepreťažujte operovanú končatinu.
- Absolvujte naplánované kontroly u svojho ošetrujúceho lekára.
Rehabilitácia po prepustení z nemocnice po TEP kolena
Je nevyhnutné, aby pacient i naďalej pokračoval vo cvičení i v domácom prostredí aspoň 2x denne. Cvičenia by mali byť zamerané na postupné zlepšenie pohyblivosti a stability bedrového kĺbu, svalovej sily ostatných častí tela a zvyšovanie fyzickej kondície za pomoci chôdze. Ideálne je pokiaľ na nemocničnú rehabilitáciu nadväzuje ambulantná, ktorá pomáha udržiavať správne pohybové stereotypy a kontrolovať cvičenie.
Pacient 3. až 6. mesiacov od operácie môže podstúpiť komplexnú kúpeľnú liečbu a po 6. mesiacoch je v bežných prípadoch schopný návratu do každodenného života. Môže začať plne zaťažovať operovanú končatinu a venovať sa ľahkému rekreačnému športu.
Ortopedické a traumatologické ochorenia a pooperačné doliečovanie
Ortopedické a traumatologické ochorenia, ktoré sú indikované na operačnú liečbu, vykazujú často také patologicko-anatomické zmeny rôzneho stupňa, ktoré sú často ireverzibilné s trvalými následkami (napr. poúrazové stavy, degeneratívne ochorenia - artróza). Preto na základe súčasného vedeckého poznania a liečebných možností nie je restitutio ad integrum v plnej miere reálne. Hlavne pri degeneratívnych zmenách je liečebný úspech, ak progresiu ochorenia zastavíme alebo spomalíme. Na základe operačného nálezu stanovujeme individuálny pooperačný liečebný plán. Pooperačné doliečovanie zastáva veľmi podstatnú časť liečebného procesu. Nakoľko ochorenia a patologické zmeny sa často vyvíjajú aj dlhšie obdobie (niekedy až roky), samotnou operáciou korigujeme chorobný stav, obnovujeme statiku a biomechaniku kĺbu. Avšak ďalší prestavbový proces pohybového aparátu (napr. hojenie kosti, trofika svalstva, proprocepcia) trvá určité obdobie, teda aj návrat funkčného stavu vyžaduje určitý čas.
Pooperačný monitoring
Pooperačný monitoring na ortopedickej ambulancii zameriavame podľa operačného nálezu so zameraním na monitoring sanačný, artrologický, osteologický, neuromuskulárny, kineziologický, biomechanický a statický. Termín monitoringu: čas od operácie: 1 týždeň, 2 týždne, 6 týždňov, 4 mesiace, 6 mesiacov, 1 rok, potom v ročných intervaloch, pokiaľ lekár, operatér neurčí inak.
Tak ako každý pacient je informovaný o benefitoch operačnej resp. konzervatívnej liečbe svojho ochorenia, takisto musí byť informovaný aj o rizikách operačnej liečby. Žiadny operačný zákrok nie je bez rizika. Každý liečebný alebo operačný zákrok nesie so sebou určité riziká, nakoľko procedúry sú vykonávané na ľudskom organizme. Výsledok liečby ovplyvňuje množstvo vnútorných a vonkajších faktorov, napr. východiskový stav patologicko-anatomických zmien a stupňa poškodenia tkanív, exaktná predoperačná príprava (anamnéza, klinická diagnostika, laboratórna diagnostika, zobrazovacie metódy), adekvátne prevedenie operácie (prepracované operačné postupy, kvalita použitých materiálov, skúsenosti operačného tímu), vhodné pooperačné sledovania, doliečovanie, rehabilitácie a v neposlednom rade aj prístup pacienta samého k svojmu zdravotnému stavu. Sériou spomenutých postup sa snažíme tieto riziká eliminovať na minimum. Nakoľko v medicíne nevieme všetky riziká na 100% eliminovať, je dôležité riziká predvídať a terapeuticky zasiahnuť v skorých štádiách. Okrem samotného liečebného procesu, dostatočná erudícia pacienta (požiadavky a očakávania pacienta) a individuálny prístup k ochoreniu vedú k úspešnému zvládnutiu zdravotného stavu.
Možné komplikácie po operácii
Tak ako každý pacient je informovaný o benefitoch operačnej resp. konzervatívnej liečbe svojho ochorenia takisto musí byť informovaný aj o rizikách operačnej liečby. Žiadny operačný zákrok nie je bez rizika. Každý liečebný alebo operačný zákrok nesie so sebou určité riziká nakoľko procedúry sú vykonávané na ľudskom organizme. Výsledok liečby ovplyvňuje množstvo vnútorných a vonkajších faktorov napr. východiskový stav patologicko-anatomických zmien a stupňa poškodenia tkanív, exaktná predoperačná príprava (anamnéza, klinická diagnostika, laboratórna diagnostika, zobrazovacie metódy), adekvátne prevedenie operácie (prepracované operačné postupy, kvalita použitých materiálov, skúsenosti operačného tímu), vhodné pooperačné sledovania, doliečovanie, rehabilitácie a v neposlednom rade aj prístup pacient samého k svojmu zdravotnému stavu. Sériou spomenutých postup sa snažíme tieto riziká eliminovať na minimum. Nakoľko v medicíne nevieme všetky riziká na 100% eliminovať je dôležité riziká predvídať a terapeuticky zasiahnuť v skorých štádiách. Okrem samotného liečebného procesu, dostatočná erudícia pacienta (požiadavky a očakávania pacienta) a individuálny prístup k ochoreniu vedú k úspešnému zvládnutiu zdravotného stavu.
Medzi možné komplikácie patria:
- Periférny a centrálny nervový systémom: poranenie mozgu; poranenie miechy; poranenia nervových koreňov; poranenia periférnych nervov (napr. n. ichiadicus, n. femoralis, n. radialis, n. unalaris, n.
- Iné orgány: gastrointestinálne krvácanie; vredová choroba; akútna cholecystitída; poranenie pľúc; poranenie orgánov v panvy a malej panvy (napr. uro-genitálny trakt); zhoršenie psychického stavu (napr. depresia); záchvaty dny; aktivácia reumatického procesu; progresia základného ochorenia (napr.
- Svaly, kĺby a iné mäkké tkanivá: svalová atrofia a dystrofia; myositis ossificans; postraumatické edémy; poškodenie šliach a svalov; ischemická Volkmannova kontraktúra; kompartment syndróm; fibrózna ankylóza; kontraktúra kĺbov a svalov; laxicita a instabilita kĺbov, poškodenie vnútrokĺbnych štruktúr (napr.
- Operácie s použitím špeciálneho materiálu (umelý kĺb, osteosyntetický materiál): alergia na špeciálny materiál; rozdielna dĺžka končatín; zmena osi končatiny alebo kosti (hypokorekcia alebo prekorigovanie); kontraktúra kĺbu (znížený rozsah hybnosti); laxicita a instabilita kĺbov (zvýšený rozsah hybnosti); malpozíacia kosti a kĺbov; zmeny biomechanicky kĺbov (napr. maltreking pately, impingement syndrom m. iliopsoas); poškodenie neriférnych nervov (m ischiadicus); heterotopické osifikácie; osteolýza; osteodystrofia; pseudotumor; pseudoartróza kostní (napr.
- Iné nešpecifické komplikácie: komplikácie, ktoré nesúvisia s operačným postupom; nedoržiavanie pooperačného liečebneho protokolu vrátane medikácie (antibiotika, tromboprofylaxia, analgetika, iné lieky); nedodržiavanie odľahčovania a šetrenia končatiny; nedodržiavanie imobilizácie a rehabilitácie; vynechanie pravideľných kontrol; nesplnený očakáv...
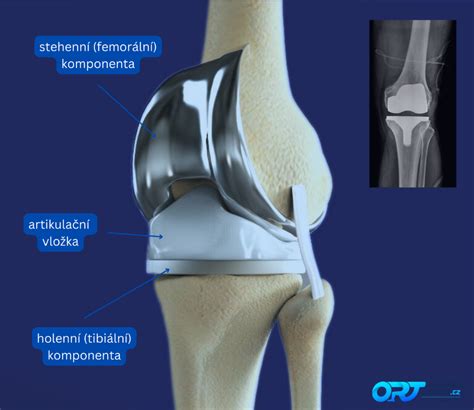
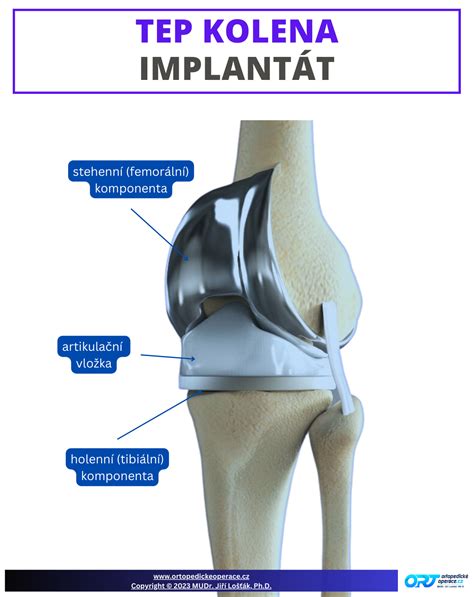
Priemerná životnosť kolennej náhrady je približne 15 rokov. Záleží na tom, ako kĺb zaťažíte. Pacient zostáva v nemocnici desať až štrnásť dní. Po odstránení stehov je pacient prepustený do domácej starostlivosti alebo nasleduje prevoz do rehabilitačného centra. Pacient musí byť sebestačný. Mal by sedieť na stoličke, pomaly chodiť po rovine a po schodoch. Veľmi záleží na tom, ako účinne rehabilitujete. Pri správnej a účinnej rehabilitácii môžete po TEP kolena chodiť bez barlí už 6. Rehabilitácia sa začína okamžite v prvý pooperačný deň. Intenzívna rehabilitácia trvá dva mesiace po operácii, ale koleno je potrebné posilňovať a hýbať viac ako 6 mesiacov po operácii. Návrat k bežným aktivitám závisí od toho, ako účinne budete rehabilitovať, a tiež od toho, ako sa koleno zahojí. S kolennou náhradou môžete športovať, ale mali by ste sa vyhýbať športom, ktoré nadmerne zaťažujú kolenné kĺby. Mali by ste sa vyhýbať kontaktným športom. Medzi vhodné športy patrí plávanie alebo bicyklovanie v primeranom rozsahu.
tags: #vcasna #rehabilitacia #po #implantacii #totalnej #endoprotezy