Koronárna choroba srdca, odborne nazývaná aj ischemická choroba srdca, predstavuje závažný zdravotný problém, ktorý patrí medzi hlavné príčiny úmrtnosti na celom svete. Takmer polovica populácie vo vyspelých krajinách zomiera v dôsledku kardiovaskulárnych ochorení, pričom ochorenie koronárnych artérií má významný podiel na týchto štatistikách. Je dôsledkom nadmerného prísunu cholesterolu v potrave, ktorý podmieňuje vznik plaku na stenách ciev. Koronárne ochorenie sa často vyvíja v priebehu desaťročí a na jeho prítomnosť upozorní až infarkt myokardu.
Choroby srdca sú v súčasnosti čoraz bežnejšie, pričom ich obeťou je mnoho mladších dospelých. Za posledné dve desaťročia došlo k alarmujúcemu nárastu výskytu mŕtvice a infarktu o viac ako 50 %. Prevencia vzniku koronárnej choroby srdca si vyžaduje najmä pravidelné návštevy lekára a dodržiavanie prípadnej liečby.
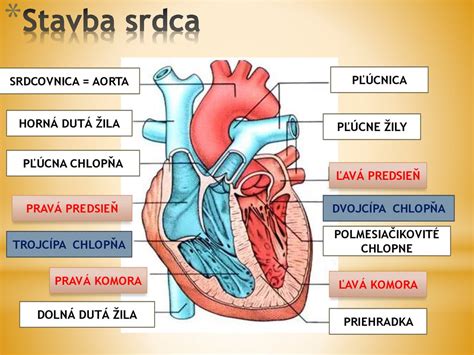
Čo je koronárna choroba?
Ochorenie koronárnych artérií postihuje cievy (tepny), ktoré zásobujú srdce kyslíkom. Tieto tepny, nazývané koronárne artérie, sú nevyhnutné pre správnu funkciu srdcového svalu. Ochorenie koronárnych artérií je stav, keď dôležité krvné cievy (koronárne tepny), ktoré zásobujú krvou a živinami v nej obsiahnutými srdcový sval, sú patologicky poškodené a prestávajú plniť svoju funkciu.
Vznik a príčiny koronárnej choroby srdca
Princípom vzniku a rozvoja koronárnej choroby srdca je tvorba aterosklerotických plátov v koronárnych artériách. Najčastejšou príčinou sú usadeniny (depozície) s obsahom cholesterolu, ktoré vytvárajú plak na stenách ciev. Aterosklerotické pláty vznikajú v miestach poškodenia vnútornej výstelky ciev (endotelu), kde dochádza k zachytávaniu zoxidovaného LDL cholesterolu, vápnika a rôznych iných molekúl cirkulujúcich krvným obehom. Postupné zväčšovanie aterosklerotického plátu môže viesť k obmedzeniu prietoku krvi cievou a prípadne aj k úplnému upchatiu (uzáveru). Plak uložený v lumene ciev zužuje koronárne tepny a znižuje prietok krvi do srdcového svalu.
Úplný uzáver cievy aterosklerotickým plátom alebo krvnou zrazeninou následne spôsobuje úplné nedokrvenie a odkysličenie tej časti srdcového svalu, ktorú daná cieva zásobuje. Takéto blokády v tepnách môžu viesť k zníženiu množstva krvi pretekajúcej srdcom, čím sa zníži množstvo kyslíka, ktoré sa dostane do srdca pre jeho vlastnú potrebu. Zníženie prietoku krvi sa prejaví nedostatkom živín a kyslíka, to spôsobí vznik bolesti v hrudi (angina pectoris) a dýchavičnosť.
Proces aterosklerózy môže postihnúť prakticky všetky tepny v tele, a tým ovplyvniť výživu a funkčnosť mnohých orgánov. K tvorbe aterosklerotických plátov môže dochádzať nielen v srdcových tepnách, ale aj v tepnách zásobujúcich ostatné orgány tela - napríklad v mozgu či tepnách dolných končatín. Uzáver cievy v mozgu sa nazýva mozgový infarkt (odborne ischemická cievna mozgová príhoda alebo ľudovo porážka či mŕtvica). Ateroskleróza v tepnách dolných končatín sa označuje pojmom ischemická choroba dolných končatín. Proces aterosklerózy postihujúcich viaceré cievne riečiská (viaceré orgány) nazývame generalizovaná ateroskleróza a má zlú prognózu.
Čo je ateroskleróza?
Rizikové faktory
Niektoré rizikové faktory zvyšujú pravdepodobnosť rozvoja aterosklerózy a ochorenia koronárnych artérií. Ochorenie patrí sčasti medzi prirodzené známky starnutia organizmu.
- Vek: Riziko komplikácií, ktoré vznikajú v dôsledku aterosklerózy ciev, rastie s vekom, pretože aj pláty v cievach sa zväčšujú postupne. Riziko infarktu, a ostatných aterotrombotických príhod, je preto vyššie u ľudí nad 55 rokov.
- Pohlavie: Ženám pred menopauzou poskytujú určitú ochranu estrogény, ktoré svojim ochranným účinkom na cievnu výstelku výrazne spomaľujú - až zabraňujú rastu aterosklerotických plátov. Po menopauze sa však riziko rozvoja koronárnej choroby srdca u žien behom 5 až 7 rokov vyrovnáva s kardiovaskulárnym rizikom mužov.
- Strava: Je vhodné obmedziť nezdravé tuky v strave a snažiť sa o udržanie sérových hladín cholesterolu a triacylglycerolov v norme. Nezdravá strava s vysokým obsahom nasýtených tukov, transmastných kyselín, soli a cukru môže zvýšiť riziko ischemickej choroby srdca.
- Fajčenie: Vo vyššom riziku sú preto aj fajčiari, keďže chemikálie v cigaretách znižujú hladinu HDL cholesterolu (tzv. dobrého cholesterolu) a zvyšujú hladinu LDL cholesterolu (tj. zlého cholesterolu).
- Cukrovka: Pacienti s cukrovkou majú až dvojnásobne vyššie riziko ochorenia koronárnych artérií. Je preto nevyhnutné pravidelne užívať lieky, ktoré kontrolujú hladiny cukru (glykémie) a znižujú vysoký krvný tlak.
- Ochorenie obličiek: Pacienti s chronickým obličkovým ochorením sú vo vyššom riziku úmrtia na srdcovocievne ochorenie, čo by malo byť hlavným dôvodom pravidelnej kontroly laboratórnych a klinických parametrov - a to najmä tlaku krvi, glykémie a koncentrácie tukov v krvi.
- Vysoký krvný tlak: Vysoký krvný tlak môže poškodiť tepny a zhoršiť ďalšie rizikové faktory.
- Nadváha a obezita: Rizikové faktory sa často vyskytujú v zhlukoch, napríklad obezita vedúca k cukrovke 2. typu a vysokému krvnému tlaku alebo metabolický syndróm.
- Stres: Vysoká miera stresu môže poškodiť tepny a zhoršiť ďalšie rizikové faktory koronárnej artérie.
- Spánkové apnoe: Opakované vynechanie dýchania počas spánku zvyšuje krvný tlak a tak deformuje kardiovaskulárny systém - môže to viesť k ochoreniu koronárnych artérií.
- Vysoké hladiny hs-CRP: C-reaktívny proteín, ktorý sa v tele zvyšuje počas zápalov. Vysoké hladiny hs-CRP môžu byť rizikovým faktorom srdcových ochorení.
- Vysoké hladiny triglyceridov: Zvyšujú riziko ochorenia koronárnych artérií, najmä u žien.
- Homocysteín: Aminokyselina, ktorú telo používa na produkciu bielkovín, môže pri zvýšených koncentráciách zvýšiť riziko koronárnych ochorení.
- Preeklampsia: Stav vyvíjajúci sa počas tehotenstva, ktorý spôsobuje vysoký krvný tlak a vyššie množstvo bielkovín v moči. Tieto faktory neskôr v živote ženy vedú k vyššiemu riziku srdcových ochorení.
- Alkohol: Nadmerná konzumácia alkoholu spôsobuje poškodenie srdcového svalu.
Príznaky koronárnej choroby srdca
Koronárna choroba srdca sa najčastejšie prejavuje bolesťou na hrudi (angina pectoris). Angina pectoris je typická svojím tupým charakterom bolesti. Znamená to, že miesto bolesti sa nedá presne lokalizovať. Tým sa odlišuje od presne lokalizovateľnej bolesti podmienenej bolesťou chrbtice. Anginózna bolesť často ako obruč zviera celý hrudník a niekedy môže vyžarovať do ľavého ramena a predlaktia (poprípade krku a brady).
- Stabilná angina pectoris: Ak bolesť vzniká pri námahe, označuje sa ako námahová resp. stabilná angina pectoris. Bolesti, ktoré sa objavujú len pri námahe, sú znakom toho, že koronárne cievy ešte dokážu zabezpečiť dostatočný prietok krvi srdcom v pokoji. Táto bolesť zvyčajne zmizne v priebehu niekoľkých minút po zastavení stresovej aktivity.
- Nestabilná angina pectoris: Ak vznikne náhle v kľude, alebo vzniká pri stále menšej a menšej námahe, hovoríme o nestabilnej angine pectoris.
Zúženie koronárnych artérií sa spočiatku prejaví pri nadmernej záťaži organizmu, napríklad pri cvičení, chôdzi do schodov a podobne prostredníctvom pocitu búšenia srdca. Vzhľadom na to, že sa plaky i naďalej ukladajú na steny koronárnych artérií, môžu sa neskôr objaviť príznaky ako bolesť v hrudníku, pocity tlaku alebo tesnosti v hrudi v strede hrudníka alebo na jeho ľavej strane. U niektorých ľudí, najmä žien, môže byť táto bolesť krátka alebo ostrá a okrem hrudníka sa môže lokalizovať aj na krku, ramene alebo chrbte. Dýchavičnosť a extrémna únava sú pomerne časté príznaky tohto ochorenia.
Obmedzenie prietoku krvi v končatinách vyvoláva vznik bolesti pri chôdzi a v pokročilejších štádiách aj v kľude. Končatina býva bolestivá, bledá a opuchnutá s bolestivou reakciou na každý tlak, čiže aj na chôdzu.
Ak dôjde k úplnej blokácii tepny, vznikne infarkt myokardu, prejavujúci sa drvivým tlakom v hrudi a bolesťou v ramene a sánke, niekedy sprevádzaný dýchavičnosťou a potením. Je dôležité poznamenať, že príznaky infarktu srdca sa nemusia objaviť náhle alebo sa prejaviť intenzívnou bolesťou na hrudníku. Môžu sa líšiť od pacienta k pacientovi. Infarkt myokardu môže prebiehať aj bez akýchkoľvek príznakov.
Diagnostika koronárnej choroby srdca
Diagnostika ochorenia koronárnych artérií je väčšinou spojená s prítomnosťou typických príznakov a iných ťažkostí pacienta. Okrem anamnézy lekár realizuje fyzické vyšetrenie a objedná rutinné krvné testy. Medzi diagnostické metódy patrí:
- Elektrokardiogram (EKG): Zaznamenáva elektrické signály srdca a môže odhaliť dôkazy o predchádzajúcom alebo prebiehajúcom infarkte.
- Holter monitoring: Pacient nosí prenosný monitor EKG 24 hodín.
- Echokardiografia: Používa zvukové vlny na vytváranie obrazov srdca a pomáha diagnostikovať poruchy v prečerpávaní krvi srdcom.
- Záťažový test: Informuje o zvládaní záťaže, respektíve o zaťažení srdcového svalu fyzickou aktivitou.
- Koronarografia: Umožňuje priamo zobraziť koronárne cievy pomocou špeciálnej látky vstrekovanej do koronárnych artérií.
- Srdcová katetrizácia a angiogram: Používajú špeciálne farbivo vstrekované do koronárnych artérií na vykreslenie blokád v tepnách. Katetrizačné laboratórium Krajskej nemocnice Tomáša Baťu je vybavené moderným RTG angiografickým prístrojom s plochým digitálnym detektorom a integrovanou hemodynamikou, prístrojmi na intravaskulárne ultrazvukové vyšetrenie (IVUS), meranie frakčnej prietokovej rezervy (FFR) a optickú koherentnú tomografiu (OCT), ktoré umožňujú kvalitnejšie, respektíve funkčné zhodnotenie.

Liečba koronárnej choroby srdca
Cieľom liečby je zmiernenie príznakov, zníženie rizika vzniku srdcovej príhody a srdcového zlyhania. Liečba sa sústreďuje na miernenie príznakov bolesti v hrudi, dýchavičnosti a na znižovanie rizika vzniku srdcovej príhody a srdcového zlyhania.
Medikamentózna liečba
Jedným z hlavných cieľov medikamentóznej liečby (liečba pomocou liekov) je obmedzenie tvorby a zväčšovania aterosklerotických plátov. Za týmto účelom sa využívajú hypolipidemiká, najčastejšie statíny, ktoré znižujú hladiny LDL cholesterolu v krvi. Ďalším dôležitým cieľom je obmedzenie komplikácií spojených so vznikom krvných zrazenín. K tomu sa využívajú lieky, ktorých cieľom je zabrániť zhlukovaniu (agregácii) krvných doštičiek (antiagreganciá) a tiež lieky, ktoré okrem obmedzenia aktivácie krvných doštičiek obmedzujú tvorbu krvných zrazenín (antikoagulanciá).
V liečbe koronárnej choroby srdca je zároveň dôležitá kontrola krvného tlaku u hypertonikov a hladín cukru v krvi u pacientov s diabetom.
Invazívne metódy liečby
V prípade nálezu výrazného zúženia (alebo uzáveru koronárnej tepny) pri koronarografii je potrebné spriechodnenie takejto tepny. Samotná koronárna intervencia je šetrný invazívny výkon. Hlavnou náplňou je vyšetrovanie koronárnych tepien - koronarografia - s prípadnými nadväzujúcimi intervenciami (PCI - perkutánna koronárna intervencia). V súčasnosti sa používajú aj invazívne metódy liečby, ako napríklad:
- Percutaneous transluminal coronary angioplasty (PTCA): Rozšírenie zúženej cievy pomocou balónika.
- Coronary artery bypass grafting (CABG): Chirurgické premostenie zúženej cievy pomocou štepu. Chorí, ktorých nález vyžaduje operáciu, by-pass, prípadne indikovaní na operáciu srdcových chlopní alebo iným srdcovým operáciám, sú riešení v spolupráci s kardiochirurgickými pracoviskami v Brne (Centrum kardiovaskulárnej a transplantačnej chirurgie) av Olomouci (Kardiochirurgická klinika Fakultnej nemocnice).

Prevencia koronárnej choroby srdca
Prevencia vzniku koronárnej choroby srdca si vyžaduje najmä pravidelné návštevy lekára a dodržiavanie prípadnej liečby. Okrem medikamentóznej liečby je v rámci prevencie a liečby dôležitá aj zmena životného štýlu s cieľom obmedziť vplyv rizikových faktorov.
Základom je preto vyvážená strava s obmedzením tukov, jednoduchých cukrov a soli, dostatočná fyzická aktivita s prípadnou redukciou hmotnosti, obmedzenie fajčenia a v neposlednom rade udržiavanie psychickej pohody. Zdravý životný štýl môže pomôcť udržať tepny silné a zamedziť tvorbe plaku.
Aj v prípade, že pacientovi už bolo diagnostikované kardiovaskulárne ochorenie, vie podniknúť kroky, ktoré zabezpečia zníženie rizika vzniku infarktu myokardu. V prípade pacientov po infarkte myokardu môže lekár v rámci prevencie odporučiť aj rehabilitačný program pre srdce. Vďaka dodržiavaniu týchto zásad pacienti znižujú nielen riziko opätovného vzniku infarktu, ale dokážu si udržiavať pod kontrolou aj iné komplikácie, ktoré súvisia s infarktom.
tags: #trojcievne #koronarne #postihnutie