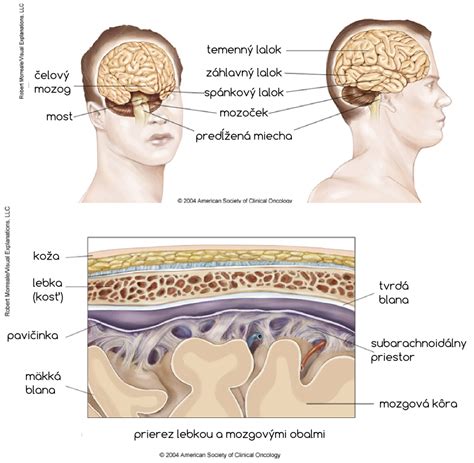
Nádory mozgu predstavujú komplexnú skupinu ochorení, ktoré si vyžadujú špecializovanú a komplexnú ošetrovateľskú starostlivosť. Táto starostlivosť sa zameriava na zmiernenie symptómov, zlepšenie kvality života pacientov a podporu ich rodín.
Vysoký stupeň technického rozvoja a civilizácie, ktorým sa vyznačuje naša súčasnosť, prináša so sebou popri mnohých dobre známych kladoch aj viaceré negatívne prejavy. Patria k nim aj onkologické ochorenia, ktoré sa rozhodujúcou mierou podielajú na chorobnosti a úmrtnosti obyvateľstva. Zhubné a nezhubné nádory môžu postihovať všetky časti ľudského tela, aj nervovú sústavu, ktorá zabezpečuje organizovaný priebeh dlhších životných dejov. Prítomnosť takéhoto závažného ochorenia je hroznou skutočnosťou pre postihnutého jedinca, avšak z odborného hľadiska, mozgové nádory predstavujú pri dnešnom rozvoji neurochirurgii jeden z najvďačnejších a terapeuticky najefektívnejších oborov neurológie.
Ošetrovateľská starostlivosť o pacientov s nádormi mozgu je multidisciplinárna a zameriava sa na uspokojovanie ich individuálnych potrieb. Nádory mozgu môžu mať rôznorodé prejavy a dopady na život pacienta, preto je dôležité, aby ošetrovatelia boli dobre informovaní a pripravení poskytovať komplexnú starostlivosť.
Diagnostika a plánovanie starostlivosti
Po stanovení diagnózy nádoru mozgu je nevyhnutné dôkladné zhodnotenie stavu pacienta. Toto zhodnotenie zahŕňa:
- Anamnézu: Získanie informácií o pacientovej anamnéze, symptómoch a doterajšej liečbe.
- Fyzikálne vyšetrenie: Zamerané na neurologické funkcie, motorické schopnosti, senzitivitu a kognitívne funkcie.
- Psychosociálne zhodnotenie: Posúdenie emocionálneho stavu pacienta, jeho schopnosti zvládať stres a dostupnosť sociálnej podpory.
Na základe zhodnotenia sa vypracuje individuálny plán ošetrovateľskej starostlivosti, ktorý zohľadňuje špecifické potreby pacienta.
Zmierňovanie symptómov
Pacienti s nádormi mozgu môžu trpieť rôznymi symptómami, ktoré si vyžadujú adekvátnu ošetrovateľskú intervenciu. Medzi najčastejšie patria:
- Bolesť hlavy: Ošetrovatelia monitorujú intenzitu bolesti a podávajú analgetiká podľa lekárskeho predpisu. Dôležité je sledovať účinnosť liekov a vedľajšie účinky.
- Nauzea a vracanie: Podávajú sa antiemetiká a pacientovi sa odporúča jesť menšie porcie jedla častejšie.
- Záchvaty: Ošetrovatelia musia byť pripravení na zvládnutie záchvatov a zabezpečiť bezpečnosť pacienta. Podávajú sa antikonvulzíva a monitoruje sa ich účinok.
- Poruchy videnia: Pacientovi sa zabezpečuje dostatočné osvetlenie a pomoc pri orientácii v priestore.
- Motorické deficity: Ošetrovatelia pomáhajú pacientovi s pohybom a poskytujú rehabilitačnú starostlivosť.
- Kognitívne poruchy: Ošetrovatelia prispôsobujú komunikáciu a poskytujú pacientovi pomoc pri orientácii a pamäti.
- Únava: Pacientovi sa odporúča odpočinok a plánovanie aktivít s ohľadom na jeho energetické rezervy.
Podpora výživy
U pacientov s nádormi mozgu je často narušený príjem potravy z dôvodu nauzey, vracania, ťažkostí s prehĺtaním alebo kognitívnych porúch. Ošetrovatelia sa zameriavajú na zabezpečenie adekvátnej výživy:
- Monitorovanie príjmu potravy a tekutín: Sledovanie, či pacient prijíma dostatočné množstvo živín.
- Úprava stravy: Podávanie ľahko stráviteľnej stravy, ktorá je bohatá na živiny.
- Nutričná podpora: V prípade potreby podávanie nutričných doplnkov alebo enterálnej výživy.
- Hydratácia: Zabezpečenie dostatočného príjmu tekutín.
Bolestivé polykanie pri príjme stravy si vyžaduje špeciálny prístup k podávaniu jedla a tekutín. Dôležité je zabezpečiť vhodnú konzistenciu stravy a podávať ju v menších porciách. V prípade potreby sa používajú špeciálne prípravky na zvlhčenie ústnej dutiny (napr. Gelclair, Prokanazol). Zabezpečenie fyziologickej cesty príjmu potravin je prioritou.
Starostlivosť o kožu a prevencia dekubitov
Pacienti s obmedzenou pohyblivosťou sú ohrození vznikom dekubitov. Ošetrovatelia sa zameriavajú na:
- Pravidelnú zmenu polohy: Presúvanie pacienta každé dve hodiny.
- Používanie antidekubitných pomôcok: Matrace, vankúše a podložky.
- Starostlivosť o kožu: Udržiavanie kože čistú a suchú.
- Monitorovanie stavu kože: Sledovanie príznakov začínajúceho dekubitu.
Je dôležité venovať pozornosť aj koži, predchádzať deskvamatóznym zmenám a zabezpečiť vhodnú starostlivosť.
Psychosociálna podpora
Diagnóza nádoru mozgu a s ňou spojená liečba predstavujú pre pacienta a jeho rodinu veľkú psychickú záťaž. Ošetrovatelia poskytujú:
- Emocionálnu podporu: Vytváranie bezpečného prostredia, kde môže pacient vyjadriť svoje pocity a obavy.
- Informácie o ochorení a liečbe: Poskytovanie zrozumiteľných informácií o diagnóze, liečebných možnostiach a prognóze.
- Podporu rodiny: Pomoc rodine pri zvládaní stresu a poskytovanie informácií o dostupných zdrojoch podpory.
- Spoluprácu s psychológom alebo psychiatrom: V prípade potreby zabezpečenie odbornej psychologickej alebo psychiatrickej pomoci.
Je kľúčové zabezpečiť jeho získanie pre spoluprácu a dodržovanie preventívnych zásad, ako aj poskytnúť emocionálnu podporu v jeho neľahkej situácii.

Edukácia pacienta a rodiny
Edukácia pacienta a jeho rodiny je dôležitou súčasťou ošetrovateľskej starostlivosti. Zahŕňa informácie o:
- Monitorovaní intrakraniálneho tlaku: U pacientov s edémom mozgu sa monitoruje intrakraniálny tlak a podávajú sa lieky na jeho zníženie.
- Starostlivosti o tracheostómiu a ventilátor: U pacientov s poruchami dýchania sa zabezpečuje starostlivosť o tracheostómiu a ventilátor.
- Starostlivosti o PEG sondu: U pacientov s ťažkosťami s prehĺtaním sa zabezpečuje starostlivosť o perkutánnu endoskopickú gastrostómiu (PEG).
- Rehabilitácii: Pacientom sa poskytuje rehabilitačná starostlivosť na zlepšenie motorických, kognitívnych a rečových funkcií.
Je zajištění vhodné péče o pacienty s tracheostomií, ktorá je nevyhnutnou súčasťou komplexnej starostlivosti.
Ošetrovateľská starostlivosť v terminálnom štádiu
V terminálnom štádiu ochorenia sa ošetrovateľská starostlivosť zameriava na zmiernenie bolesti a utrpenia pacienta, zabezpečenie jeho komfortu a podporu jeho rodiny. Dôležitá je paliatívna starostlivosť, ktorá zahŕňa:
- Kontrolu bolesti: Podávanie analgetík podľa potreby.
- Zmierňovanie ostatných symptómov: Liečba nauzey, vracania, dýchavičnosti a iných symptómov.
- Psychosociálnu podporu: Poskytovanie emocionálnej podpory pacientovi a jeho rodine.
- Duchovnú podporu: Zabezpečenie duchovnej podpory podľa potrieb pacienta.
Etické aspekty ošetrovateľskej starostlivosti
Pri ošetrovaní pacientov s nádormi mozgu je dôležité rešpektovať ich autonómiu a právo na informovaný súhlas. Každá intervencia by mala byť vykonaná s ohľadom na stav pacienta a s cieľom maximalizovať jeho komfort a kvalitu života.
Multidisciplinárny prístup k liečbe mozgových nádorov
Na Slovensku každý rok pribudne približne 400 pacientov so zhubným nádorom mozgu, tzv. gliómom. Hoci ide o zriedkavé ochorenie, jeho dopad na život pacientov a ich rodín býva zásadný. Starostlivosť o pacienta s gliómom si vyžaduje spoluprácu viacerých odborností - neurológa, neurochirurga, rádiológa, klinického onkológa, radiačného onkológa, patológa, ale často aj psychológa, logopéda či rehabilitačného lekára. Skúsenosti pacientov ukazujú, že po úvodnom CT vyšetrení, magnetickej rezonancii a stanovení diagnózy mnohí nevedia, čo ich čaká ďalej, na ktoré pracovisko sa obrátiť a kto bude koordinovať ich ďalšiu liečbu. Priebeh ochorenia aj vyhliadky pacientov sa pri gliómoch výrazne líšia. Najagresívnejšia forma, glioblastóm, tvorí takmer polovicu všetkých gliómov a medián prežívania sa pri nej pohybuje len okolo 10 až 15 mesiacov. Pri gliómoch s nízkym stupňom malignity môžu pacienti žiť desiatky rokov a majú šancu postupne sa vrátiť späť do života. „Aj pacienti s priaznivejšou prognózou však pri gliómoch čelia dlhej a náročnej liečbe. Keďže na Slovensku stále chýba cielená liečba nádoru, starostlivosť je postavená najmä na operácii, chemoterapii či rádioterapii. Ide o proces, ktorý pacienta zaťažuje fyzicky aj psychicky, o to dôležitejšie preto je, aby presne vedel, čo ho čaká v ďalších krokoch a mal u lekára a vo svojom okolí podporu,“ hovorí MUDr. Andrea Kopániová, neurologička z II. Prvé príznaky ochorenia môžu byť nenápadné, no často zahŕňajú bolesti hlavy, poruchy reči, pamäti či hybnosti, zmeny správania alebo zraku a v mnohých prípadoch sa glióm prvýkrát prejaví epileptickým záchvatom. Nádor zmení fyzický stav pacienta, ale aj jeho rodinný a pracovný život, obmedzí jeho nezávislosť, naruší finančnú istotu a sociálne vzťahy. „Práve pri takejto závažnej diagnóze by pacient nemal zostať sám. Na Slovensku sa však často deje opak - po potvrdení diagnózy blúdi medzi ambulanciami, nevie, čo nasleduje, a nemá dostatok zrozumiteľných informácií. Aj preto vznikla Slovenská neuroonkologická aliancia pacientov, ktorá chce pacientom a ich rodinám pomôcť zorientovať sa v systéme, nájsť overené informácie a oporu v komunite ľudí s podobnou skúsenosťou,“ hovorí MUDr. Paradoxom je, že ani medicínske vzdelanie ešte neznamená, že sa človek po stanovení takejto diagnózy vie v systéme automaticky zorientovať. MUDr. Tereza Zemešová, ktorá stojí za vznikom SNAP, je sama lekárkou a zároveň pacientkou s gliómom. „Keď človek počuje diagnózu gliómu, nečelí len medicínskym faktom, ale aj strachu, neistote a množstvu otázok. Ani ako lekárka som po stanovení diagnózy nemala pocit, že viem. Pacient často naraz rieši liečbu, obavy o budúcnosť, výpadok z práce, psychickú záťaž a netuší na čo má z hľadiska sociálneho zabezpečenia nárok,“ hovorí MUDr. Tereza Zemešová. SNAP už v rámci svojich aktivít vytvoril webovú stránku www.neuroonko.sk.
Cievna mozgová príhoda patrí k popredným príčinám invalidity s bohatou symptomatológiou bez ohľadu na príčinu poruchy cievneho zásobenia mozgu. V rámci komplexnej ošetrovateľskej starostlivosti identifikujeme niektoré významné oblasti, ktoré môžeme u pacienta postihnutého cievnou mozgovou príhodou pokladať za špecifické. Ide napríklad o špecifiká v oblasti interpretácie vitálnych funkcií, v starostlivosti o stravovanie, komunikáciu a prístup k pacientovi. Cievne mozgové príhody (CMP) sú na celom svete jednou z najčastejších príčin morbidity a mortality, ale tiež dlhodobej invalidity (Herzig, 2014). Ide o ochorenie mozgu spôsobené náhle vzniknutou poruchou cievneho zásobenia (Tomek, 2021). Svetová zdravotnícka organizácia (podľa Herziga, 2014, s. Klinický obraz náhlej cievnej mozgovej príhody je variabilný a je závislý od typu poruchy mozgovej cirkulácie, jej lokalizácie a rozsahu postihnutia mozgového tkaniva (Kožuchová, 2022). V mnohých prípadoch je rozpoznanie ischemického a hemoragického iktu podľa klinických príznakov nemožné (Fiksa, 2016). Podľa Mesárošovej (2013) sú najčastejšími príznakmi CMP porucha hybnosti končatín na jednej polovici tela (no poruchy hybnosti môžu byť aj na všetkých končatinách), porucha citlivosti, porucha tvorby a porozumenia reči a porucha schopnosti čítať, písať a počítať. Môžu sa pripojiť aj poruchy zraku, poruchy hlavových nervov, poruchy prehĺtania, výslovnosti a poruchy pamäti a správania. V závislosti od miesta a rozsahu postihnutia sa môže objaviť rôzny stupeň kvantitatívnej poruchy vedomia. Fiksa (2016) uvádza, že len subarachnoidálne krvácanie má špecifický klinický obraz. V úvode môže byť krátka porucha vedomia, takmer vždy nastupuje prudká bolesť hlavy, často so zvracaním. Pri ischemických cievnych mozgových príhodách dochádza v prvých dňoch k zvýšeniu tlaku krvi (TK), ktorý môže po niekoľkých dňoch klesať spontánne na pôvodné hodnoty (Widimský, 2015). U väčšiny pacientov v akútnej fáze mozgového infarktu zisťujeme vzostup TK nad 160/90 mmHg (Aulický, Mikulík, 2009, s. 247). Pokiaľ nie sú hodnoty tlaku krvi enormne vysoké (viac ako 200/120 mmHg), alebo pokiaľ nie je iktus sprevádzaný ďalšími závažnými stavmi (aortálna disekcia, zlyhanie srdca, akútny koronárny syndróm), s antihypertenznou liečbou sa radšej vyčkáva. Liečba je indikovaná v prípade plánovanej trombolytickej liečby pri tlaku krvi viac ako 180/110 mmHg (Fiksa, 2016). Podľa Kočí (2021) je cieľom liečby udržať u pacienta miernu hypertenziu, ktorá je vhodná pre zachovanie náležitej perfúzie pri zvýšenom intrakraniálnom tlaku spôsobenom edémom v okolí mozgového infarktu. Ako uvádza Fiksa (2016) príliš razantné znižovanie tlaku krvi pri akútnej ischemickej cievnej príhode nie je prospešné. Podľa Kalitu (2004, s. 161) sa terapeutické zníženie tlaku krvi bezprostredne po ikte považuje za škodlivé a jeho výrazné zníženie môže byť príčinou nielen tichých infarktov, ale aj symptomatických ischemických príhod. Pri mozgovom krvácaní znižujeme tlak krvi už od hodnôt 180/105 mmHg (Widimský, 2015). Vysoké hodnoty krvného tlaku sprevádzajú väčšinu hemorágií a ich normalizácia je jedným z hlavných problémov akútneho štádia. Cieľom je zníženie hodnoty systolického TK pod 140 mmHg, s dlhodobým cieľom udržať hodnoty do 130/80 mmHg (Šrámek, 2017, s. 95). Ojedinele sa u pacientov s ložiskovou ischémiou alebo krvácaním vyskytuje hypotenzia, prakticky výlučne v rámci iných komplikácií (hypovolémia, kardiálne zlyhanie) (Šrámek, 2017, s. 95; Vestenická, 2002, s. Za neuroprotektívny postup je považované udržiavanie normotermie (Kalina a kol., 2008). Zvýšená telesná teplota pravdepodobne zväčšuje rozsah mozgovej ischémie a zhoršuje výsledný stav pacienta (Aulický, Mikulík, 2009, s. 248). Cieľom sú hodnoty telesnej teploty do 37,5 °C (Fiksa, 2016), pri teplote nad 38,5 °C je na mieste fyzikálne chladenie (Kalina, 2008). U pacientov s mozgovým infarktom je potrebné zaistenie adekvátnej oxygenácie. Oxygenoterapia je indikovaná pri saturácii krvi kyslíkom pod 95 % (Aulický, Mikulík, 2009, s. Častým problémom pacientov s CMP býva dysfágia, ktorá znemožňuje orálnu výživu (Aulický, Mikulík, 2009, s. 248). Prvé jedlá musia byť vlhké, musia mať takú konzistenciu, aby sa nemuseli hrýzť, a mohli byť pomaly a hladko transportované, najlepšie kašovité pokrmy (Lippertová-Grünerová, 2015). Z hľadiska prevencie aspirácie je potrebné pred podávaním stravy a tekutín zvýšiť polohu pacienta, zaistiť neutrálnu pozíciu hlavy, podávať stravu do nepostihnutej strany úst, slovne stimulovať pacienta k prehĺtaniu, podávať stravu po malých sústach, skontrolovať dutinu ústnu pred ďalším podaním sústa, nerozvíjať s pacientom počas stravovania rozhovor (Kožuchová a kol., 2022; Kočí, 2021). Podľa Aulického a Mikulíka (2009, s. 248) sa dysfágia obvykle do týždňa upravuje, no toto obdobie je niekedy potrebné preklenúť zavedením nazogastrickej sondy. U pacientov s hemiparézou je potrebné venovať pozornosť umiestneniu postele a usporiadaniu predmetov pacientovho záujmu v miestnosti tak, aby sa nachádzali na postihnutej strane (Komačeková, 2006). K pacientovi čo najviac pristupujeme z paretickej strany, čím ho stimulujeme. Stolík pacienta umiestňujeme z paretickej strany, pretože na paretickú stranu je ľahšie sa otočiť. Oblasť zo zdravej strany by bola pre účely sebaobsluhy nevyhovujúca (Křižová, 2021). Pri obliekaní sa dáva do rukáva najprv postihnutá končatina a následne zdravá, ktorá sa lepšie prispôsobí pohybu (Křížová, 2021). Pri zobliekaní postupujeme spôsobom opačným (Kachlová, Plevová, 2023). Pri všetkých činnostiach je potrebné sa vyvarovať ťahu za postihnuté končatiny (Křížová, 2021). Pri podozrení na mozgový edém uložíme pacienta na lôžko s podhlavníkom zdvihnutým o 30° s hlavou a krkom v neutrálnej polohe, čo podporuje návrat žilovej krvi z oblasti hlavy (Kočí, 2021). Pacienti sú náchylní na vznik komplikácií spojených s inaktivitou. Z hľadiska ich prevencie sestra realizuje ošetrovateľskú rehabilitáciu, ktorá zahŕňa aj polohovanie pacienta s dôrazom na správne (fyziologické) postavenie kĺbov na končatinách (Kožuchová, 2021). Podľa Křížovej (2021) sa snažíme o tzv. antispastické polohy. Komačeková (2006) uvádza, že najvýhodnejšou polohou pre pacienta, v ktorej by mal zotrvávať čo najviac času počas 24 hodín, je ľah na paretickom boku, ktorý povzbudzuje vnímanie ochrnutej polovice tela. Najmenej žiadúca je poloha v ľahu na chrbte, v ktorej sa zvyšuje spasticita a riziko vzniku dekubitov. Křížová (2021) ďalej uvádza, že niektorí pacienti po CMP vykazujú zvláštne motorické správanie prejavujúce sa aktívnym odtláčaním tela na paretickú stranu, čo vedie k posturálnej nerovnováhe (pusher syndróm). Pacienti sú v dôsledku prítomnosti motorických, senzitívnych a senzorických deficitov náchylní k pádom, preto je potrebné realizovať opatrenia na ich prevenciu (Kožuchová, 2021). Podľa Kožuchovej (2021) podporu sebestačnosti v oblasti pohybu je možné docieliť používaním kompenzačných pomôcok (členkovo-nožná ortéza, palica, chodúľka, G-aparát, rolátor, vozík). Ich používanie je jednou z intervencií v rámci prevencie pádov. Poruchy reči sú u pacientov po cievnej príhode veľmi časté a komunikácia s okolím má už od rannej fázy ochorenia pre pacienta vysokú prioritu. Strata možnosti komunikácie znamená stratu kontaktov, životnej kvality a narastajúcu sociálnu izoláciu. Najčastejšími poruchami sú rôzne typy afázie (Lippertová-Grünerová, 2015). Z pohľadu ošetrujúceho personálu je najmenším obmedzením pri starostlivosti motorická forma, pretože pacient rozumie, vyhovie a môže spolupracovať, no nedokáže vyjadriť svoje požiadavky a neporozumenie personálom často vedie k stavom hnevu až agresivity (Křížová, 2021). V prístupe k pacientovi s fatickou poruchou by si mala sestra uvedomiť, že v mnohých prípadoch pacient počuje, rozumie, aj keď sám nerozpráva. Musí kontrolovať svoje správanie a konanie, neviesť rozhovor o ňom bez neho (Kristová, 2009). Dôležité je, aby sme hovorili pomaly, jasne a zrozumiteľne vyslovovali slová, hovorili v krátkych vetách a eliminovali rušivé faktory prostredia počas rozhovoru. Dbať na to, aby sme nehovorili s pacientom infantilne. Pacientovi je potrebné dopriať čas na porozumenie hovorenému, robiť medzi vetami krátke prestávky a monitorovať spätnú väzbu. Pri hovorení nie je vhodné pacienta prerušovať a komentovať hovorené slovo (Kožuchová a kol., 2022). Možnosťou je aj písomná príprava zoznamu slov, slovných fráz a spojení, ktoré súvisia s komunikáciou a okolím (Kožuchová a kol., 2022). Vhodné je hľadať akúkoľvek formu porozumenia, zaviesť tzv. V akútnej fáze počas intravenóznej trombolytickej terapie a do 60 minút po jej ukončení nezavádzame permanentný močový katéter, neaplikujeme intramuskulárne injekcie, nezavádzame nazogastrickú sondu ani centrálny žilový katéter. Nerealizujeme arteriálnu punkciu počas intravenóznej trombolýzy, a to až do doby normalizácie koagulačných parametrov (Kočí, 2021). Kováč a kol. (2021) neodporúča odoberanie krvi z paretickej končatiny. Cievna mozgová príhoda vzhľadom na svoju variabilitu v množstve a intenzite symptómov vyžaduje od ošetrujúceho personálu komplexný a multidisciplinárny prístup. Na tieto špecifické oblasti v starostlivosti je potrebné myslieť naprieč všetkými krokmi ošetrovateľského procesu, či už v rámci cieleného posúdenia potrieb pacienta, diagnostiky aktuálnych a potenciálnych problémov v potrebách, plánu starostlivosti, realizácie nezávislých, súčinných a závislých ošetrovateľských intervencií a v neposlednom rade v rámci vyhodnotenia cieľov ošetrovateľskej starostlivosti. Na súpis menovaných špecifík v rámci komplexnej ošetrovateľskej starostlivosti je nutné prihliadať v kontexte individualizovaného prístupu ku každému pacientovi, pretože nie pri každom je vyhovujúce alebo realizovateľné všetko. PhDr. Matej Csisko, Vladimír Lux Neurologické oddelenie, NsP sv. Barbory Rožňava, a. s.
tags: #specialna #osetrovatelska #starostlivost #o #pacienta #s