Paracentéza, známa aj ako punkcia ascitu, je invazívny medicínsky zákrok, pri ktorom sa pomocou ihly alebo katétra odoberá tekutina z peritoneálnej dutiny. Tento výkon môže mať diagnostický alebo terapeutický účel a patrí medzi rutinné postupy v gastroenterológii, hepatológii a urgentnej medicíne. Primárnym účelom paracentézy je dvojaký: zmierniť príznaky spôsobené tlakom prebytočnej tekutiny v brušnej dutine a odobrať vzorky tekutiny na diagnostické testovanie.
Čo je ascites?
Ascites (hydroperitoneum alebo abdominálna kvapavka) je nahromadenie tekutiny v brušnej dutine. V Medzinárodnej klasifikácii chorôb (MKCH-10) je ascites kódovaný ako R18. Za bežných okolností sa v peritoneálnej dutine nachádza len malé množstvo tekutiny (do 150 ml), ktoré zabezpečuje lubrikáciu orgánov. Zvýšené množstvo tekutiny je vždy príznakom iného ochorenia a vyžaduje si adekvátnu diagnostiku a liečbu.
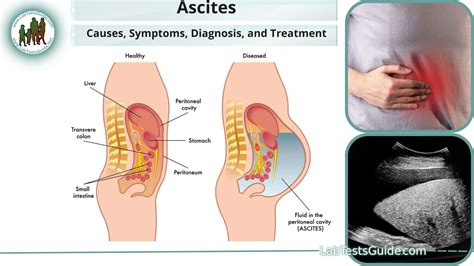
Prečo vzniká ascites?
Ascites sa môže vyskytnúť na pozadí dekompenzovanej cirhózy, pri ktorej zjazvené tkanivo blokuje prietok krvi portálnou žilou, ktorá transportuje krv z tráviacich orgánov do pečene. Porucha funkcie pečene v kombinácii s portálnou hypertenziou (zvýšený tlak v portálnej žile) vedie k vytláčaniu tekutiny cez cievne steny do brucha. Brucho sa zväčšuje (nafukuje).
Ďalšie príčiny ascitu:
- Konzumácia alkoholu, tuková choroba pečene, hepatitída B alebo C, obštrukcia (upchatie) pečeňových žíl, genetické ochorenia pečene (napr. hemochromatóza alebo Wilsonova choroba).
- Infekčná peritonitída, nádory brucha alebo panvy (napr. rakovina vaječníkov), tuberkulóza, únik žlče v dôsledku operácie.
- Autoimunitné ochorenia (napr. systémový lupus erythematosus), dialýza obličiek, ochorenia pankreasu (napr. pankreatitída).
- Obezita, cukrovka 2. typu.
- Zlyhanie srdca alebo obličiek.
- Cushingov syndróm, endokrinná porucha, ktorá vzniká v dôsledku nadmernej produkcie hormónu kortizolu.
Mechanizmus vzniku ascitu je komplexný a zahŕňa nerovnováhu medzi hydrostatickým a onkotickým tlakom v cievach a tkanivách. Starlingove sily, ktoré regulujú pohyb tekutiny medzi cievami a tkanivami, sú narušené, čo vedie k úniku tekutiny do brušnej dutiny.
Klasifikácia ascitu
Pri klasifikácii ascitu sa zohľadňuje klinický obraz. Rozlišujeme tiež nekomplikované a refraktérne formy ochorenia. Refraktérny ascites môže spôsobiť komplikácie alebo recidívy aj pri diéte (zníženie príjmu sodíka) a užívaní diuretík (močopudných liekov).
Štádiá (stupne) ascitu:
- Mierne: nahromadenie vody v bruchu bez vonkajších prejavov, zistené ultrazvukom.
- Stredné: mierne symetrické nafukovanie brucha.
- Ťažké: výrazné nadúvanie brucha.
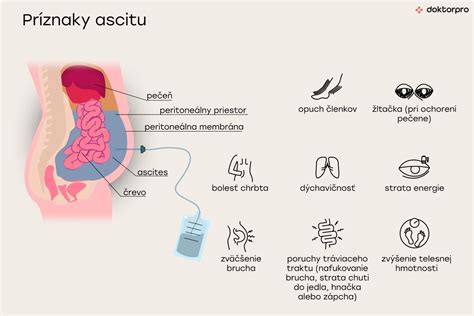
Príznaky ascitu
Hlavnými prejavmi ascitu sú zväčšenie brucha a zvýšenie telesnej hmotnosti. Množstvo vody nahromadenej v bruchu sa môže pohybovať od niekoľkých mililitrov až po niekoľko desiatok litrov.
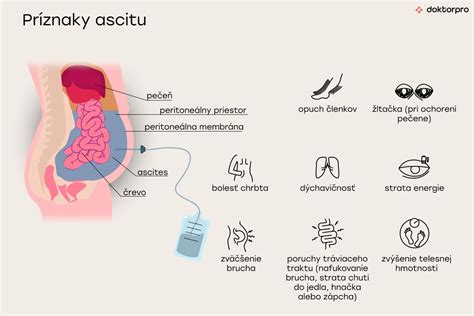
Ďalšie príznaky ascitu:
- Dýchavičnosť, poruchy trávenia (napr. nafukovanie, strata chuti do jedla, hnačka alebo zápcha), opuch členkov.
- Bolesť chrbta (môže byť horšia pri sedení), strata energie, žltačka a svalová atrofia (pri ochorení pečene).
- Zvýšená telesná teplota až horúčka: Prítomnosť horúčky môže signalizovať bakteriálnu infekciu ascitu (spontánna bakteriálna peritonitída).
Medzi komplikácie ascitu patrí bakteriálna peritonitída (sprevádzaná nepríjemnými pocitmi a bolesťami brucha, horúčkou a zmätenosťou), hepatálny hydrotorax (naplnenie pľúc brušnou tekutinou) a zlyhanie obličiek. Ascites môže tiež spôsobiť nerovnováhu elektrolytov, vnútorné krvácanie, poškodenie obličiek a perforáciu čreva. Pri jednorázovom veľkom a rýchlom vypustení tekutiny (napr. pri prasknutí ascitu) dochádza k presunu tekutín z krvných ciev do brušnej dutiny, aby bola zachovaná rovnováha, ktorá vznikala postupným formovaním ascitu. Tento rýchly presun tekutín z ciev môže mať za následok chýbanie tekutiny v obehu a rozvoj hypovolemického šoku.
Diagnostika ascitu
Diagnostika ascitu zahŕňa fyzikálne vyšetrenie, zobrazovacie metódy a laboratórne vyšetrenia. Ak sa zistia príznaky hromadenia tekutiny v brušnej dutine, je potrebné sa objednať na konzultáciu s chirurgom.
Metódy diagnostiky ascitu:
- Vyšetrenie a odobratie anamnézy: Lekár vyšetrí brucho pohľadom, pohmatom a poklepom. Pri ascite je brucho zväčšené, napäté a pri poklepe sa zisťuje tekutina. Lekár tiež zmeria obvod pása a telesnú hmotnosť.
- Krvné testy: Krvné testy (napr. pečeňové testy, albumín, elektrolyty, krvný obraz, koagulačné testy) pomáhajú zistiť príčinu ascitu a posúdiť funkciu orgánov.
- Zobrazovacie vyšetrenia:
- Ultrazvuk brucha (USG): USG je najrýchlejšia a najdostupnejšia metóda na potvrdenie prítomnosti tekutiny v brušnej dutine. USG zobrazí ascites ako anechogénnu tekutinu a umožní posúdiť aj stav orgánov v brušnej dutine.
- Počítačová tomografia (CT): CT vyšetrenie poskytuje detailnejší obraz brušnej dutiny a umožňuje zistiť príčinu ascitu (napr. nádor, cirhóza).
- RTG hrudníka: RTG hrudníka môže odhaliť prítomnosť pleurálneho výpotku (tekutina v okolí pľúc).
- Diagnostická laparocentéza (punkcia brucha): Počas laparocentézy sa pomocou ihly zavedenej cez brušnú stenu odoberie ascitická tekutina z brušnej dutiny na laboratórne vyšetrenie. Vyšetrenie ascitickej tekutiny (napr. cytológia, mikrobiológia, biochemické vyšetrenie) pomáha zistiť príčinu ascitu, vylúčiť infekciu a nádorové ochorenie.
Diferenciálna diagnostika ascitu umožňuje vylúčiť hepatitídu, rakovinu a alkoholové ochorenie pečene, ochorenie žlčových ciest, nefrotický syndróm a dilatačnú kardiomyopatiu (ochorenie myokardu sprevádzané roztiahnutím srdcových dutín).
Laparocentéza - punkcia ascitu
Laparocentéza (paracentéza alebo punkcia brucha) je postup, ktorý je indikovaný pri ascite na diagnostické (odber tekutiny na analýzu) alebo terapeutické (liečebné) účely. Na diagnostické účely stačí získať 25 ml tekutiny. Počas terapeutickej laparocentézy pri ascite sa môže prostredníctvom brušnej punkcie odstrániť niekoľko litrov alebo desiatok litrov prebytočnej tekutiny. Je vykonávaná najmä u pacientov s veľkým ascitesom.
Indikácie na vykonanie laparocentézy
Laparocentéza sa vykonáva na objasnenie klinického obrazu pri ascite, cirhóze pečene a v prípadoch, keď konzervatívne liečebné metódy (napr. diuretiká alebo nutričná liečba) nezmiernili príznaky ascitu.
Diagnostické indikácie:
- Podozrenie na spontánnu bakteriálnu peritonitídu.
- Vyšetrenie etiológie ascitu (exsudát vs. transsudát).
- Zisťovanie prítomnosti malignít, krvácania alebo pankreatického ascitu.
- Akýkoľvek novodiagnostikovaný ascites, ako aj v prípadoch zhoršenia stavu, podozrenia na infekciu alebo hospitalizácie pacienta s cirhózou.
Terapeutické indikácie:
- Úľava od symptómov pri masívnom ascite.
- Kontrola refraktérneho ascitu nereagujúceho na diuretiká.
- Symptomatické indikácie zahŕňajú tvrdé brucho v blízkosti pupka, nafukovanie, bolesť alebo nepríjemný pocit (tlak) v bruchu, dýchavičnosť, zápcha a žalúdočná nevoľnosť.
Kontraindikácie vykonania laparocentézy
Zákrok sa nesmie vykonávať pri ochoreniach, ktoré sú sprevádzané poruchami zrážania krvi (napr. trombocytopénia, hemofília). Väčšina stavov tradične považovaných za prekážky je relatívna a podlieha individuálnemu posúdeniu rizika a prínosu.
Iné kontraindikácie laparocentézy:
- Akútne „chirurgické“ ochorenie brucha.
- Závažná infekcia v mieste plánovanej punkcie.
- Nekontrolovaná diseminovaná intravaskulárna koagulácia.
- Črevná obštrukcia, zjazvenie v mieste vpichu, vnútrobrušné zrasty.
- Distenzia močového mechúra alebo črevných kličiek a celulitída brušnej steny.
Počas tehotenstva sa laparocentéza vykonáva pod ultrazvukovou kontrolou. Osobitnú opatrnosť treba zachovať pri ťažkých formách portálnej hypertenzie vzhľadom na riziko poškodenia žíl brušnej steny ihlou. Riziko krvácania sa minimalizuje ultrazvukovou navigáciou, výberom správneho prístupu laterálne od priameho brušného svalu a vyhýbaním sa dolnej epigastrickej tepne. Ultrazvuk znižuje výskyt krvácania a náklady, a preto sa odporúča ako štandardný postup.
Príprava na laparocentézu
Laparocentéza sa vykonáva len v zdravotníckom centre (punkcia brucha doma nie je možná). Pacientovi je vysvetlený postup a je od neho získaný informovaný súhlas.
Príprava na laparocentézu:
- Prehľad anamnézy: Poskytovateľ zdravotnej starostlivosti preskúma vašu anamnézu vrátane akýchkoľvek predchádzajúcich operácií brucha, súčasných liekov a akýchkoľvek porúch krvácania.
- Fyzikálne vyšetrenie: Vykoná sa dôkladné fyzikálne vyšetrenie na vyhodnotenie brucha a určenie najlepšieho prístupu k zákroku.
- Laboratórne testy: Na kontrolu stavu koagulácie, funkcie pečene a obličiek pacienta môžu byť nariadené krvné testy.
- Zobrazovacie vyšetrenia: V niektorých prípadoch sa môžu vykonať zobrazovacie vyšetrenia, ako je ultrazvuk alebo CT, na vizualizáciu tekutiny a usmernenie postupu. Ak existuje zvýšené riziko poškodenia črevnej steny alebo močového mechúra, zákrok sa môže vykonať pod ultrazvukovou kontrolou.
- Pokyny nalačno: Pacient nemusí byť nalačno, avšak lekár vás môže požiadať, aby ste sa niekoľko hodín pred zákrokom vyhli jedeniu.
- Prehľad liekov: Pacienti by mali informovať svojho lekára o všetkých liekoch, ktoré užívajú, vrátane voľnopredajných liekov a doplnkov výživy. Možno bude potrebné vysadiť lieky na riedenie krvi.
- Vyprázdnenie čriev a močového mechúra.
- Plánovanie po zákroku: Pacienti by si mali zabezpečiť sprevádzanie domov po zákroku, najmä ak sa používa sedácia.
Zoznam nástrojov potrebných na laparocentézu zahŕňa trokar (pozostávajúci z kovovej trubice a do nej vloženej trojšpicovej ihly), polychlorovinylovú trubicu dlhú až 1 meter, svorku a injekčné striekačky. Technika laparocentézy zahŕňa aj použitie lokálnych anestetík, nádobu na odber tekutín, sterilných skúmaviek a obväzov.
Ako sa vykonáva laparocentéza?
Zákrok sa vykonáva vleže na lôžku u pacienta vo vodorovnej polohe či s mierne zvýšenou hlavou alebo v polosediacej polohe. Oblasť punkcie sa dôkladne vydezinfikuje.
Algoritmus laparocentézy:
- Antiseptické ošetrenie miesta vpichu: Najčastejšie sa punkcia realizuje v pravom alebo ľavom dolnom kvadrante brucha, typicky 2-3 cm pod pupkom v medioklavikulárnej línii. Pri výbere miesta vpichu by sme sa mali vyhnúť miestam v blízkosti jaziev, pretože v tejto oblasti je zvýšené riziko poranenia čreva adherujúceho k jazve. Na väčšine pracovísk sa provádza zaměřenie miesta vpichu ultrazvukom. Zaměření ultrazvukom je vhodné najmä v prípade diagnostickej punkcie u malého ascitu. U tenzného ascitu zaměření ultrazvukom niekedy nie je potrebné.
- Lokálna anestézia: Používa sa lokálne anestetikum na zmiernenie bolesti a diskomfortu počas zákroku. Ihlu nasadenú na striekačku s 1% Mesocainom prenikáme do peritoneálnej dutiny. Pri prieniku brušnou stenou aplikujeme anestetikum.
- Zavedenie ihly alebo katétra: Jemným tlakom sa prenikne cez brušnú stenu do peritoneálnej dutiny, kde sa následne odoberie požadované množstvo tekutiny. Zároveň prerušovane aspirujeme, kým nenasajeme ascites. Po dosiahnutí peritoneálnej dutiny vymeníme ihlu a injekčnú striekačku a odoberieme ascites do striekačky k ďalšiemu vyšetreniu.
- Odstránenie tekutiny: Pri diagnostických punkciách postačuje 20-50 ml tekutiny. V prípade terapeutickej punkcie napojíme ihlu po odobratí vzorku k vyšetreniu na spojovaciu hadičku. Tú vložíme do nádoby na ascites pod úroveň pacienta (na zem vedľa lôžka) či napojíme na zberný sáčok. Pri terapeutických sa odstraňuje väčšie množstvo, až niekoľko litrov tekutiny, pričom sa môže aplikovať albumín na prevenciu komplikácií. Veľkoobjemová paracentéza je definovaná ako vypustenie viac ako 5 litrov ascitu. U tenzného ascitu je možno vypustiť 8-10 litrov ascitu. Pocit tlaku a nepríjemné pocity sú normálnymi príznakmi počas drenáže brucha.
- Odstránenie nástrojov.
- Zošitie (ak je potrebné) a sterilný obväz na zastavenie krvácania.
Laparocentéza trvá 30 až 60 minút. Presný čas závisí od objemu odobratej tekutiny, ktorý je v priemere 3-10 litrov. V prípade potreby sa tekutina odošle do laboratória na vyšetrenia na objasnenie príčin ascitu a na zistenie súvisiacich patologických stavov.
Zotavenie po laparocentéze
Po absolvovaní paracentézy môžu pacienti očakávať relatívne jednoduchý proces rekonvalescencie. Samotný zákrok je minimálne invazívny a väčšina ľudí sa môže vrátiť domov v ten istý deň. V závislosti od stavu pacienta chirurg rozhodne o dĺžke jeho pobytu v nemocnici (vo väčšine prípadov nie dlhšie ako jeden deň).
Charakteristika rehabilitácie po laparocentéze:
- Vyhýbanie sa kúpaniu a sprchovaniu (kým sa rana nezahojí).
- Diéta s nízkym obsahom sodíka.
- Užívanie diuretík (na prevenciu opakovania).
- Kontrola krvného tlaku.
- Hygiena, pravidelná výmena obväzov.
Bezprostredne po zákroku môžu pacienti pociťovať mierne nepohodlie alebo miernu bolesť v mieste vpichu. Toto sa zvyčajne dá zvládnuť voľnopredajnými liekmi proti bolesti. Väčšina pacientov sa môže vrátiť k ľahkým aktivitám do 24 hodín. Odporúča sa však vyhýbať sa namáhavým aktivitám, zdvíhaniu ťažkých bremien alebo intenzívnemu cvičeniu aspoň týždeň. V priebehu niekoľkých dní by mal akýkoľvek opuch alebo modrina v mieste vpichu ustúpiť. Väčšina pacientov sa môže vrátiť k svojim bežným denným aktivitám v priebehu niekoľkých dní. Je však nevyhnutné počúvať svoje telo. Ak sa cítite unavení alebo zle, doprajte si viac času na odpočinok.
Možné komplikácie po laparocentéze
Hoci sa paracentéza vo všeobecnosti považuje za bezpečný zákrok, je dôležité si byť vedomý potenciálnych rizík a komplikácií. Celkový výskyt závažných komplikácií pri laparocentéze je nízky.
Hlavné komplikácie laparocentézy:
- Krvácanie: Mierne krvácanie v mieste zavedenia je bežné, ale zvyčajne rýchlo ustúpi. Krvácanie je najčastejšie spojené s poškodením vetiev dolnej epigastrickej tepny v prednej brušnej stene.
- Infekcia: Existuje malé riziko zavlečenia baktérií do brušnej dutiny, čo môže viesť k peritonitíde. Príznaky infekcie sa nemusia objaviť okamžite a môžu sa vyvinúť niekoľko dní po zákroku.
- Poranenie orgánov: Existuje riziko neúmyselného prepichnutia blízkych orgánov, ako je močový mechúr, črevá alebo cievy. Riziko perforácie čreva je pri ultrazvukovom navádzaní nízke, ale zvyšuje sa pri závažných zrastoch a po viacerých operáciách.
- Hypotenzia (nízky krvný tlak): Rýchle odstránenie veľkých objemov tekutín môže viesť k poklesu krvného tlaku, najmä u pacientov s už existujúcimi ochoreniami.
- Syndróm obehovej dysfunkcie: Po veľkoobjemovej drenáži je charakterizovaný slabosťou, hypotenziou, zhoršením funkcie obličiek a hyponatriémiou. Odstránenie veľkých objemov ascitickej tekutiny je spojené s rizikom postprocedurálnej cirkulačnej dysfunkcie, hyponatrémie a zhoršenia funkcie obličiek.
- Dlhý únik tekutiny z miesta vpichu.
- Podkožný hematóm, trombóza.
Riziko komplikácií je veľmi nízke. Riziko komplikácií sa zvyšuje pri trombocytopénii a alkoholovej cirhóze. Ďalším rizikovým faktorom je bakteriálna peritonitída.

Starostlivosť o pacienta s ascitom
Starostlivosť o pacienta s ascitom je komplexná a zahŕňa:
- Monitorovanie: Pravidelné monitorovanie telesnej hmotnosti, obvodu brucha, príjmu a výdaja tekutín, krvného tlaku a elektrolytov.
- Diétne opatrenia: Dodržiavanie diéty s nízkym obsahom sodíka (menej ako 2 gramy denne) a obmedzenie príjmu tekutín podľa odporúčania lekára.
- Hygienické opatrenia: Dôkladná hygiena kože, najmä v oblasti opuchov, na prevenciu infekcií.
- Polohovanie: Polohovanie pacienta v polosediacej polohe na uľahčenie dýchania.
- Podpora dýchania: V prípade dýchavičnosti podávanie kyslíka.
- Psychologická podpora: Poskytovanie psychologickej podpory pacientovi a jeho rodine, nakoľko ascites môže mať negatívny vplyv na psychickú pohodu.
- Edukácia: Informovanie pacienta a jeho rodiny o ascitu, jeho príčinách, liečbe a komplikáciách.
- Prevencia a liečba ochorení pečene: Vyhýbanie sa nadmernému užívaniu alkoholu, očkovanie proti hepatitíde B, liečba chronickej hepatitídy C.
- Kontrola srdcových ochorení: Liečba vysokého krvného tlaku, ischemickej choroby srdca a srdcového zlyhávania.
- Zdravý životný štýl: Dodržiavanie zdravej stravy, pravidelná fyzická aktivita, udržiavanie zdravej telesnej hmotnosti.
- Vyhýbanie sa toxickým látkam: Vyhýbanie sa nadmernému užívaniu liekov, fajčeniu a iným toxickým látkam, ktoré môžu poškodiť pečeň.
Vypustenie velkého množstva ascitu môže spôsobiť hypovolémiu, poruchu prekrvenia ledvín a v ťažších prípadoch aj šokový stav. Aby sa predišlo komplikáciám, odporúča sa intravenózna infúzia albumínu pri evakuácii viac ako 5 litrov. Optimálny režim je 8 g albumínu na liter odstránenej tekutiny, zvyčajne s použitím koncentrovaného roztoku s koncentráciou 20 - 25 %.
Liečba ascitu doma
Diuretiká predpísané lekárom sa môžu užívať na liečbu ascitu doma. Aby ste rýchlejšie odstránili tekutinu z brucha, mali by ste sa vyhýbať alkoholu, nekontrolovanému užívaniu nesteroidných protizápalových liekov a dodržiavať diétu s nízkym príjmom soli. Na sledovanie dynamiky telesnej hmotnosti pri domácej liečbe ascitu sa odporúča každodenné váženie. V prípade prudkého nárastu brucha a prírastku hmotnosti (viac ako 4 kilogramy za deň alebo viac ako 1 kilogram za deň počas 3 po sebe nasledujúcich dní) je potrebné vyhľadať lekára.
tags: #punkcia #ascitu #starostlivost #o #pacienta