Rakovina hrubého čreva je závažné ochorenie, ktoré začína v hrubom čreve, konečnej časti tráviaceho traktu. Zvyčajne postihuje starších dospelých, hoci sa môže vyskytnúť v akomkoľvek veku. Vo väčšine prípadov sa najprv tvoria malé, nezhubné zhluky buniek nazývané polypy. Z polypov sa však môže po čase vyvinúť zhubný kolorektálny karcinóm.
Moderná medicína ponúka rôzne možnosti liečby, ale nie vždy je možné dosiahnuť úplné vyliečenie. V takýchto prípadoch prichádza do úvahy paliatívna liečba, ktorá sa zameriava na zmiernenie príznakov, zlepšenie kvality života a poskytnutie podpory pacientovi a jeho rodine.
Čo je paliatívna starostlivosť?
Paliatívna medicína je medicínsky odbor, ktorý sa zaoberá diagnostikou a liečbou pacientov s chronickou nevyliečiteľnou, pokročilou a aktívne progredujúcou chorobou s časovo obmedzeným prežívaním. V roku 2002 definovala Svetová zdravotnícka organizácia paliatívnu starostlivosť ako prístup, ktorý zlepšuje kvalitu života pacientov a ich rodín zoči-voči život ohrozujúcemu ochoreniu tak, že včas identifikuje a neodkladne diagnostikuje a lieči bolesť a iné fyzické, psychosociálne a duchovné problémy a tým predchádza utrpeniu alebo ho zmierňuje.
Paliatívna starostlivosť zahŕňa zdravotnú starostlivosť poskytovanú lekárom (diagnostiku a liečbu), ošetrovateľskú starostlivosť, rehabilitáciu, psychologickú starostlivosť, liečebno - pedagogickú starostlivosť (u detí), duchovnú starostlivosť a sociálne poradenstvo. V klinických štúdiách je dokázané, že ak sa pacientom s generalizovaným nádorovým ochorením poskytne včasná a pravidelná konzultácia paliatívneho špecialistu, tak pacienti majú lepšie kontrolované symptómy, viac rozumejú chorobe a podávanej liečbe aj napriek tomu, že majú menej invazívnych a agresívnych procedúr v priebehu svojej choroby. Hlavne žijú dlhšie a majú lepšiu kvalitu života.
Paliatívna medicína dostáva iný zmysel. Prestáva byť pacientom a lekármi vnímaná ako „pasívna“ a „defenzívna“. To, že sa venuje pozornosť pacientovým ťažkostiam (symptómom) je aktívny prístup. Bez medicínskych znalostí a lekára nie je možné eliminovať fyzické ľudské utrpenie. Bez eliminácie fyzického ľudského utrpenia nemožno adekvátne riešiť psychologický distres, spirituálne potreby alebo problém ľudskej dôstojnosti.
Kedy sa pristupuje k paliatívnej liečbe?
K paliatívnej liečbe sa pristupuje vtedy, ak je úplne vyliečenie veľmi nepravdepodobné alebo ak kuratívna protinádorová liečba prináša viac komplikácií ako úžitku. Vtedy by mal lekár prehodnotiť jej ďalšie podávanie a uvažovať o liečbe paliatívnej. Paliatívna starostlivosť neznamená ukončenie liečby. Pacient môže ďalej dostávať protinádorovú liečbu, bude však zameraná na zmiernenie príznakov ochorenia a zlepšenie celkovej kvality života, nie na vyliečenie. Mali by ste sa porozprávať so svojím lekárom o možnostiach paliatívnej liečby, ak užívate kuratívnu liečbu, ktorej vedľajšie účinky vám prinášajú veľa utrpenia a žiaden či len veľmi sporný efekt.
Paliatívna liečba ochorenia a zmierňovanie nepríjemných telesných symptómov je len jednou zo zložiek komplexnej paliatívnej starostlivosti. Mala by pacientovi poskytnúť aj sociálnu, psychickú a duchovnú opateru, pretože nie len to, ako sa cíti vaše telo, ale aj to, ako sa cíti vaša duša je dôležité.

Ciele paliatívnej liečby
Paliatívna liečba má za cieľ zmiernenie bolesti a iných symptómov. Zameriava sa na zmiernenie bolesti, nevoľnosti, vracania, únavy, dýchavičnosti a ďalších nepríjemných symptómov, ktoré môžu sprevádzať rakovinu hrubého čreva. Jej hlavným cieľom je zlepšenie kvality života, umožniť pacientovi viesť čo najplnohodnotnejší život aj napriek ochoreniu. Zahŕňa tiež psychologickú a emocionálnu podporu pre pacienta a jeho rodinu, ktorí sa vyrovnávajú s ťažkou diagnózou a jej dôsledkami. Okrem toho poskytuje sociálnu podporu (pomoc pri riešení finančných ťažkostí, problémov s bývaním alebo starostlivosťou o deti) a spirituálnu podporu (poskytnutie podpory pri hľadaní zmyslu života a vyrovnávaní sa s existenciálnymi otázkami).
Úľava od bolesti zlepšuje kvalitu života pacientov s rakovinou
Tím paliatívnej starostlivosti
Paliatívnu starostlivosť poskytuje tím odborníkov, ktorí spolupracujú na zabezpečení komplexnej starostlivosti o pacienta. Do tímu patrí:
- Lekár: Zodpovedný za medicínsku starostlivosť a predpisovanie liekov.
- Sestra: Poskytuje ošetrovateľskú starostlivosť, monitoruje symptómy a edukuje pacienta a jeho rodinu.
- Psychológ/psychiater: Poskytuje psychologickú a emocionálnu podporu.
- Sociálny pracovník: Pomáha pri riešení sociálnych problémov.
- Duchovný: Poskytuje spirituálnu podporu.
- Fyzioterapeut: Pomáha pri zlepšovaní fyzickej kondície a mobility.
- Nutričný terapeut: Poskytuje poradenstvo v oblasti výživy.
Na Slovensku je k dispozícii len 13 špecialistov v paliatívnej medicíne, čo je žalostne málo. Funguje jediné akútne paliatívne oddelenie v Národnom onkologickom ústave v Bratislave, ktoré má kapacitu 19 lôžok. Pacient sa nastaví na symptomatickú liečbu a ďalšia starostlivosť je manažovaná v domácom prostredí alebo v zariadení pre dlhodobú opatrovateľsko-ošetrovateľskú starostlivosť.
Možnosti liečby kolorektálneho karcinómu
Liečba rakoviny hrubého čreva a konečníka sa všeobecne delí do štyroch hlavných kategórií: operácie, ožarovanie, chemoterapia a biologická liečba. Väčšina typov rakoviny sa lieči kombináciou týchto postupov. Malé lokálne nádory, u ktorých je vylúčená možnosť metastázovania, možno liečiť aj pomocou jediného prístupu. Pri diagnostike a liečbe rakoviny lekári rôznych typov často spolupracujú na vytvorení celkového liečebného plánu, ktorý zvyčajne zahŕňa alebo kombinuje pacientov s rôznymi typmi liečby. Tomu sa hovorí multidisciplinárny tím. V prípade kolorektálneho karcinómu sem obvykle patria chirurgovia, onkológovia, radiační onkológovia a gastroenterológovia.
Chirurgická liečba
Chirurgia je základnou metódou liečby zhubného nádoru hrubého čreva a súčasne najstaršou formou liečby rakoviny. Chirurgická liečba je jedinou liečebnou modalitou pre lokalizovaný karcinóm hrubého čreva (štádium I-III) a potenciálne poskytuje jedinú liečebnú možnosť pre pacientov s obmedzeným metastatickým ochorením pečene a/alebo pľúc (štádium IV ochorenia). Hlavným cieľom operácie je odstrániť primárny nádor s primeranými okrajmi vrátane oblastí lymfatickej drenáže. Pred chirurgickou liečbou je potrebná dobrá predoperačná diagnostika ochorenia, adekvátna predoperačná príprava pacienta (vrátane vyčistenia čreva), správne načasovanie operácie a správne zvolený operačný postup. Samozrejmosťou je dobrá pooperačná starostlivosť.
Niekedy je počas operácie potrebné realizovať stómiu - vyvedenie čreva na brušnú stenu, aby sa vytvorená anastomóza (spojenie odrezaných zdravých častí čreva) mohla zahojiť. Býva dočasná a po pár týždňoch sa pri ďalšej krátkej operácii zruší. Trvalá stómia sa vykonáva, ak je potrebné odstránenie celej koncovej časti hrubého čreva s konečníkom. Kolostómia je chirurgicky vytvorený otvor na hrubom čreve. Črevo je vyvedené cez brušnú stenu a prišité ku koži. Stómia je červená a vlhká, nie sú tu nervové zakončenia a preto nie je citlivá.
Typy chirurgických zákrokov:
- Pravostranná hemikolektómia: Pri náleze nádoru v slepom čreve a pravom hrubom čreve. Odstráni sa celá pravá časť hrubého čreva s cievnym zásobením.
- Rozšírená pravostranná hemikolektómia: Pre nádory v začiatočnej a strednej časti priečneho hrubého čreva. Odstráni sa celá časť pravého hrubého čreva s časťou priečneho hrubého čreva.
- Ľavostranná hemikolektómia: Nádory v slezinnom ohybe a ľavom hrubom čreve.
- Sigmoidokolektómia: Nádory v esovitom hrubom čreve.
- Amputácia rekta: Pri náleze v rekte s cieľom zachovania zvierača rekta.
- Totálna kolektómia: (odstránenie celého hrubého čreva) s vytvorením spojky medzi tenkým črevom a konečníkom (ileorektálna anastomóza). Vykonáva sa pri Lynchovom syndróme, familiárnej polypóze alebo pri súčasnom náleze nádorov v rôznych častiach hrubého čreva.
- Laparoskopická chirurgia: Niektorí pacienti môžu podstúpiť laparoskopickú operáciu kolorektálneho karcinómu. Pri tejto technike je rez menší a čas na zotavenie je zvyčajne kratší ako pri štandardnej operácii hrubého čreva.
Vedľajšie účinky chirurgického zákroku:
Vedľajšie účinky chirurgického zákroku zahŕňajú bolesť a citlivosť v chirurgickej oblasti. Chirurgický zákrok môže tiež spôsobiť zápchu alebo hnačku, ktoré zvyčajne vymiznú. Ľudia s kolostómiou môžu mať podráždenie okolo stómie. Ak potrebujete podstúpiť kolostómiu, lekár alebo zdravotná sestra, ktorá je špecialistkou na liečbu kolostómie, vás naučí, ako vyčistiť oblasť a zabrániť infekcii.

Onkologická liečba
Chemoterapia
Chemoterapia využíva lieky na ničenie rakovinových buniek, zvyčajne tak, že bráni rakovinovým bunkám v množení a delení. Chemoterapiu zvyčajne podáva lekár-onkológ. Lieky systémovej chemoterapie vstupujú do krvi a dostávajú sa k rakovinovým bunkám v tele. Medzi bežné spôsoby podávania chemoterapie patrí intravenózne podanie alebo prehltnutie (perorálnych) piluliek alebo kapsúl.
Chemoterapia na rakovinu hrubého čreva sa zvyčajne podáva po operácii, ak je rakovina väčšia alebo sa rozšírila do lymfatických uzlín. Týmto spôsobom môže chemoterapia zabiť všetky rakovinové bunky, ktoré zostanú v tele, a pomôcť znížiť riziko recidívy rakoviny. Chemoterapia sa môže použiť aj na zmiernenie príznakov rakoviny hrubého čreva, ktoré sa nedajú odstrániť chirurgicky, alebo ktoré sa rozšírili do iných oblastí tela. Niekedy sa kombinuje s rádioterapiou.
Typy chemoterapie:
- Neoadjuvantná chemoterapia: Používa sa pred operáciou na zmenšenie nádoru, aby ho chirurg mohol úplne odstrániť s menším počtom komplikácií.
- Adjuvantná chemoterapia: Podáva sa po chirurgickom odstránení nádoru na zničenie prípadných zvyšných rakovinových buniek.
- Paliatívna chemoterapia: Podáva sa pri metastatickom rozšírení, kedy operáciou nie je možné úplné odstránenie rakovinových buniek. Chemoterapeutické lieky môžu zmenšiť nádory, zmierniť príznaky a predĺžiť prežívanie. Chemoembolizácia pečeňovej artérie sa môže použiť na liečbu rakoviny, ktorá sa rozšírila do pečene - na liečbu pečeňových metastáz.
Liečivá využívané v chemoterapii hrubého čreva:
5-fluorouracil, kapecitabín, leukovorin, irinotekán, oxaliplatina, trifluridín a tipiracil.
Vedľajšie účinky chemoterapie:
Chemoterapia účinkuje tak, že rôznymi spôsobmi mení životné procesy a funkcie rakovinotvorných buniek, pôsobí však aj na normálne, zdravé bunky. Medzi závažné vedľajšie účinky chemoterapie patrí porucha krvotvorby spôsobenej zníženým počtom bielych krviniek a krvných doštičiek. Ďalšie nepríjemné účinky zahŕňajú stratu vlasov, nevoľnosť, zvracanie, hnačky.
Rádioterapia
Radiačná terapia využíva silné zdroje energie, ako sú röntgenové lúče a protóny, na zabíjanie rakovinových buniek. Bežne sa používa na liečbu rakoviny konečníka, pretože tento nádor má tendenciu k recidíve na mieste, kde pôvodne začal. Môže sa použiť na zmenšenie veľkého nádoru pred operáciou, aby sa dal ľahšie odstrániť. Ak operácia nie je možná, radiačná terapia sa môže použiť na zmiernenie symptómov, ako je bolesť. Niekedy sa ožarovanie kombinuje s chemoterapiou. Samotné ožiarenie je krátky, nezaťažujúce proces, ktorý trvá rádovo niekoľko minút. Rakovinové bunky umierajú v dôsledku ničivých účinkov, ktoré má radiácia na molekuly bunkovej DNA. Ožarovanie však usmrcuje aj normálne bunky, čo vyvoláva nežiaduce vedľajšie účinky. Na rozdiel od chemoterapie sú účinky ožarovania kumulatívne, to znamená, že výraznejšie vedľajšie účinky sa objavujú po prvých šiestich mesiacoch liečby.
Typy rádioterapie:
- Vonkajšia radiačná terapia: Využíva prístroj na vyžarovanie röntgenového žiarenia na miesto, kde je rakovina. Zvyčajne trvá 5 dní v týždni niekoľko týždňov.
- Stereotaktická rádioterapia: Exogénna rádioterapia, ktorá sa môže použiť, ak sa nádor rozšíril do pečene alebo pľúc. Poskytuje veľkú a presnú dávku žiarenia na malú oblasť ohniska.
- Intraoperačná rádioterapia: Používa počas operácie jednu vysokodávkovú rádioterapiu.
- Brachyterapia: Využíva rádioaktívne „semená“ umiestnené v tele. Pri brachyterapii sa produkt s názvom SIR-Spheres vstrekuje do pečene malé množstvo rádioaktívneho materiálu nazývaného ytrium-90 na liečbu kolorektálneho karcinómu, ktorý sa rozšíril do pečene.
- Neoadjuvantná rádioterapia: Pri rakovine konečníka sa môže použiť pred chirurgickým zákrokom na zmenšenie nádoru a uľahčenie jeho odstránenia.
Vedľajšie účinky rádioterapie:
Medzi najbežnejšie vedľajšie účinky patrí únava, menšie kožné reakcie, žalúdočné ťažkosti a ťažkosti s vyprázdňovaním. Môže tiež spôsobiť krvavé stolice v dôsledku rektálneho krvácania alebo črevnej obštrukcie. Po liečbe väčšina vedľajších účinkov zmizne.
Cielená lieková terapia
Cielená terapia využíva lieky alebo iné látky na identifikáciu a napadnutie špecifických rakovinových buniek. Cielené terapie zvyčajne spôsobujú menšie poškodenie normálnych buniek ako chemoterapia alebo rádioterapia. Biologické liečivá sú molekuly, ktoré cielene blokujú určité procesy, ktoré sa podieľajú na priebehu ochorenia. Takáto cielená liečba sa uplatňuje aj v liečbe kolorektálneho karcinómu.
Typy cielených terapií:
- Monoklonálne protilátky: Proteíny imunitného systému vyrábané v laboratóriu na liečbu mnohých chorôb vrátane rakoviny. Protilátky sú schopné zabiť rakovinové bunky, blokovať ich rast alebo zabrániť ich šíreniu. Monoklonálne protilátky sa podávajú infúziou a môžu byť použité samostatne alebo prenášajú lieky, toxíny alebo rádioaktívny materiál priamo do rakovinových buniek.
- Inhibítor vaskulárneho endotelového rastového faktora (VEGF) - bevacizumab a ramucirumab.
- Inhibítor receptora epidermálneho rastového faktora (EGFR) - cetuximab a panitumumab.
- Inhibítory angiogenézy: Zastavujú rast nových krvných ciev, ktoré nádory potrebujú na svoj rast - regorafenib, aflibercept.
- Inhibítor proteínkinázy: Blokuje proteín potrebný na delenie rakovinových buniek. Zahŕňajú inhibítory BRAF (napr. encorafenib), ktoré blokujú aktivitu proteínov tvorených mutantnými génmi BRAF.
Imunoterapia
Imunoterapia je liečba, ktorá využíva imunitný systém pacienta v boji proti rakovine. Látky vyrobené telom alebo vyrobené v laboratóriu sa používajú na posilnenie, nasmerovanie alebo obnovenie prirodzenej obranyschopnosti tela proti rakovine. Imunoterapia je nová forma liečby, ktorá aktivuje imunitný systém pacienta, aby našiel a zabil rakovinové bunky.
Staging rakoviny hrubého čreva a konečníka
Jedným z nástrojov, ktorý lekári používajú na opis štádia rakoviny, je systém TNM. Lekári používajú výsledky diagnostických testov a skenov na zodpovedanie nasledujúcich otázok:
- Nádor (T): Rastie nádor na stene hrubého čreva alebo konečníka? Koľko vrstiev je porušených?
- Lymfatické uzliny (N): Rozšíril sa nádor do lymfatických uzlín? Ak áno, kde a koľko?
- Metastáza (M): Rozšírila sa rakovina do iných častí tela? Ak áno, kde a koľko?
Skombinovaním vyššie uvedených výsledkov sa určí štádium rakoviny. Existuje päť stupňov: stupeň 0 (nula) a stupeň I až IV (1 až 4). Toto štádium poskytuje bežný spôsob popisu rakoviny, takže lekári môžu pri plánovaní najlepšej liečby spolupracovať.
Nádor (T)
Pomocou systému TNM sa použije „T“ plus písmeno alebo číslo (0 až 4) na opísanie toho, ako primárny nádor preniká do čreva. Špecifické informácie o nádore sú nasledujúce:
- TX: Primárny nádor nie je možné vyhodnotiť.
- T0: Nie sú dôkazy o rakovine v hrubom čreve alebo konečníku.
- Tis: Karcinóm in situ (rakovinové bunky sú iba v epiteli alebo primárnej vrstve).
- T1: Nádor prerástol do submukózy.
- T2: Nádor sa vyvinul do svalovej vrstvy.
- T3: Nádor rastie cez muscularis a vstupuje do serózy alebo prerástol do tkaniva okolo hrubého čreva alebo konečníka.
- T4a: Nádor dorástol na povrch viscerálneho pobrušnice.
- T4b: Nádor vyrástol alebo sa pripojil k iným orgánom alebo štruktúram.
Lymfatická uzlina (N)
„N“ v systéme TNM znamená lymfatické uzliny. Lymfatické uzliny v blízkosti hrubého čreva a konečníka sa nazývajú miestne lymfatické uzliny. Všetky ostatné sú vzdialené lymfatické uzliny nachádzajúce sa v iných častiach tela.
- NX: Regionálne lymfatické uzliny nemožno vyhodnotiť.
- N0: Žiadne rozšírenie do regionálnych lymfatických uzlín.
- N1a: V 1 oblasti lymfatických uzlín sú nádorové bunky.
- N1b: Existujú nádorové bunky v 2 až 3 regionálnych lymfatických uzlinách.
- N1c: Uzly nádorových buniek nachádzajúce sa v štruktúrach v blízkosti hrubého čreva sa nejavia ako lymfatické uzliny, ale ako uzliny.
- N2a: Existujú nádorové bunky v 4 až 6 regionálnych lymfatických uzlinách.
- N2b: Nádorové bunky sú v 7 alebo viacerých regionálnych lymfatických uzlinách.
Prevod (M)
„M“ v systéme TNM popisuje rakovinu, ktorá sa rozšírila do ďalších častí tela, ako sú pečeň alebo pľúca. Tento proces nazývame metastázovanie (MTS).
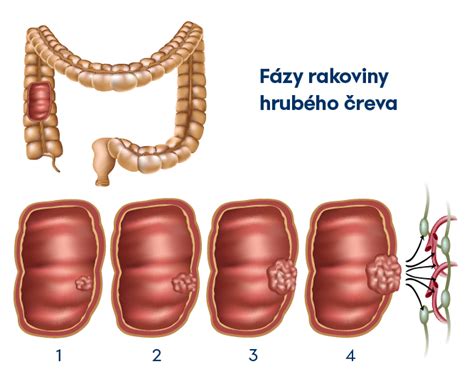
Stupne rakoviny hrubého čreva:
- Fáza 0: Karcinóm in situ. Rakovinové bunky sú iba v sliznici alebo výstelke hrubého čreva alebo konečníka.
- Fáza I: Rakovina prerástla cez sliznicu a napadla muscularis hrubého čreva alebo konečníka. Nešíril sa do blízkych tkanív alebo lymfatických uzlín (T1 alebo T2, N0, M0).
- Štádium IIA: Rakovina prerástla cez hrubé črevo alebo stenu konečníka a nerozšírila sa do blízkych tkanív alebo blízkych lymfatických uzlín (T3, N0, M0).
- Štádium IIB: Rakovina prerástla cez svalovú vrstvu do brucha, nazývaného viscerálne pobrušnice. Nešíril sa do blízkych lymfatických uzlín alebo na iné miesta (T4a, N0, M0).
- Štádium IIC: Nádor sa rozšíril cez stenu hrubého čreva alebo konečníka a prerástol do blízkych štruktúr. Nešíril sa do blízkych lymfatických uzlín alebo na iné miesta (T4b, N0, M0).
- Štádium IIIA: Rakovina prerástla cez svalovú vrstvu vnútornej vrstvy alebo čreva a rozšírila sa do tkanív okolo hrubého čreva alebo konečníka. Okolo kolorekta sa objavujú 1 až 3 lymfatické uzliny alebo uzliny nádoru, ale nedochádza k ich bujneniu do iných častí tela (T1 alebo T2, N1 alebo N1c, MO alebo T0, N1a, MO).
- Štádium IIIB: Rakovina prerástla cez črevnú stenu alebo okolité orgány a prerástla do 1 až 3 lymfatických uzlín alebo nádorových uzlín v tkanive okolo hrubého čreva alebo konečníka. Nešíril sa do iných častí tela (T3 alebo T4a, N1 alebo N1c, M0; T2 alebo T3, N2a, M0; alebo T1 alebo T2, N2b, M0).
- Etapa IIIC: Rakovina hrubého čreva, bez ohľadu na to, ako hlboko rastie, rozšírila sa do 4 alebo viacerých lymfatických uzlín, ale nerozšírila sa do iných vzdialených častí tela (T4a, N2a,M0; T3 alebo T4a, N2b, MO; alebo T0b, N4, N1, MO).
- Štádium IVA: Rakovina sa rozšírila do jednej vzdialenejšej časti tela, ako sú pečeň alebo pľúca (akýkoľvek T, akýkoľvek N, M1a).
- Štádium IVB: Rakovina sa rozšírila do viac ako jednej časti tela (akýkoľvek T, akýkoľvek N, M1b).
Životný štýl a prevencia
Rakovina hrubého čreva a rakovina konečníka môžu byť spojené s typickou západnou stravou, ktorá má nízky obsah vlákniny a vysoký obsah tuku a kalórií. Ľudia, ktorí sú neaktívni, majú väčšiu pravdepodobnosť vzniku rakoviny hrubého čreva. Vznik kolorektálneho karcinómu nemožno prisudzovať len genetickej predispozícii. Veľa z týchto faktorov vieme ovplyvniť zmenou životosprávy.
Správna výživa a celkové životné návyky môžu hrať kľúčovú úlohu ako v prevencii, tak v podpore liečby rakoviny hrubého čreva:
- Vyvážená strava: Strava by mala byť bohatá na vlákninu, ktorá podporuje zdravie tráviaceho traktu. Odporúčajú sa celozrnné produkty, ovocie, zelenina a strukoviny.
- Omega-3 mastné kyseliny: Niektoré štúdie naznačujú, že omega-3 mastné kyseliny môžu pôsobiť protizápalovo a mať pozitívny vplyv na zdravie čriev.
- Pravidelný pohyb: Fyzická aktivita prispieva k zdravému metabolizmu, čo je dôležité tak pre prevenciu, ako aj pri zotavovaní z choroby.
- Dostatok tekutín: Hydratácia pomáha správnemu fungovaniu tráviaceho systému.
- Zníženie stresu a kvalitný spánok: Dlhodobý stres a nedostatok spánku oslabujú imunitný systém.

Doplnková starostlivosť
Penoxal je prírodný doplnok stravy obsahujúci biologicky aktívne látky, ktoré majú priaznivý vplyv na imunitný systém. Jeho hlavnou zložkou je látka Biocol, čo je extrakt z huby Talaromyces Purpurogenus. Táto látka bola starostlivo študovaná pre svoje potenciálne protinádorové účinky a schopnosť podporiť obranyschopnosť organizmu. Hlavný prínos Penoxalu pri liečbe rakoviny hrubého čreva spočíva v posilňovaní imunitného systému. Ľudský imunitný systém zohráva kľúčovú úlohu v boji proti rakovinovým bunkám, pretože je schopný rozpoznať a zničiť tieto bunky ešte predtým, než sa rozšíri do ďalších tkanív. Napriek tomu, že Penoxal nie je liekom, jeho prírodné zloženie a imunostimulačné účinky z neho robia vhodný doplnok pri liečbe rakoviny. Odporúča sa ho užívať v konzultácii s lekárom, aby sa dosiahli čo najlepšie výsledky pri podpore imunitného systému.
tags: #paliativna #liecba #rakoviny #hrubeho #creva