Diabetes mellitus, známy aj ako cukrovka, je vážne metabolické ochorenie, ktoré postihuje obe pohlavia a všetky vekové kategórie. Pri cukrovke I. typu sa v tele netvorí dostatok inzulínu a človek je nútený si do konca života podávať inzulín umelo. Inzulínová pumpa predstavuje modernú liečebnú metódu pre pacientov s diabetom, najmä pre tých, u ktorých nie je možné dosiahnuť kompenzáciu ochorenia intenzifikovaným inzulínovým režimom (podávanie inzulínu tri a viackrát denne).
Cieľom tohto článku je poskytnúť komplexný prehľad o podmienkach a nárokoch na výmenu inzulínovej pumpy na Slovensku, s ohľadom na platnú legislatívu a kategorizáciu zdravotníckych pomôcok.
Čo je inzulínová pumpa?
Inzulínová pumpa je digitálne zariadenie, ktoré sleduje stav cukru a inzulínu v krvi. Pumpu je možné pripevniť na opasok alebo umiestniť si ju do vrecka či do špeciálnej ľadvinky, púzdra. Jej súčasťou je plastová kanyla (hadička), ktorá sa zavádza do prednej časti brucha. Cez ňu sa do tela dostávajú rýchle a presné dávky inzulínu, čo je pri cukrovke I. typu veľmi dôležité.
Cieľom pumpy je pracovať, resp. nahrádzať funkciu pankreasu, pri tvorbe inzulínu. Zastupuje ho po celý deň i v noci. Telu poskytuje vždy toľko inzulínu, koľko potrebuje. Inzulínová pumpa je teda veľmi inteligentné zariadenie, na ktorom vám lekár naprogramuje viacero nastavení bazálnej a krátkodobej dávky. Potom už sama uvoľňuje do tela toľko inzulínu, koľko bude vaše telo potrebovať.
Rozlišujeme dva typy inzulínu, ktoré pumpa dávkuje:
- Bolusová dávka: Dávkuje sa podľa aktuálnej situácie, ktorá je nad rámec diabetického režimu, teda pri väčšom prijme potravy alebo pri športovej aktivite. Inzulín sa vylúči vtedy, ak zjete viac jedla ako ste mali v plánovacom režime a je potrebné znížiť vysokú glykémiu (cukor v krvi) pomocou inzulínu. Ak cukor nie je spracovaný inzulínom, cukor sa hromadí v krvi a dochádza k hyperglykémii.
- Bazálny inzulín: Vylučuje sa približne v rovnakom množstve, nepretržite 24 hodín, je označovaný aj ako permanentný inzulín.
Inzulínová pumpa výrazne uľahčuje život diabetika. Vďaka nej si nemusí pacient neustále kontrolovať cukor pomocou glukomera (prístroj na meranie cukru), a podľa výslednej hladiny cukru regulovať podávanie inzulínu. Inzulínová kompenzácia pomocou pumpy nevyžaduje ani glukomer a ani inzulínové pero.

Legislatívny rámec a podmienky pre inzulínovú pumpu
Právny základ pre poskytovanie zdravotnej starostlivosti a zdravotníckych pomôcok, vrátane inzulínových púmp, je stanovený zákonom č. 98/1995 Z.z. o Národnej rade Slovenskej republiky. Tento zákon, spolu s neskoršími predpismi, upravuje podmienky poskytovania zdravotnej starostlivosti hradenej z verejného zdravotného poistenia. Inzulínové pumpy sú kategorizované ako zdravotnícke pomôcky pre diabetikov (skupina D).
Kritériá pre schválenie liečby inzulínovou pumpou
Zdravotnícke pomôcky pre diabetikov predpisuje diabetológ alebo pediatrický endokrinológ na lekársky poukaz, ktorý je platný 30 dní odo dňa vystavenia. Lekár s odbornosťou diabetológia, poruchy látkovej premeny a výživy alebo pediatrická endokrinológia. Vydanie inzulínovej pumpy vyžaduje predchádzajúci súhlas zdravotnej poisťovne. Na Slovensku si jednotlivé zdravotné poisťovne stanovujú kritériá pre schválenie liečby inzulínovou pumpou. Medzi najčastejšie patria:
- Pacient musí mať diabetes mellitus 1. typu (DM1) aspoň 1 rok.
- Pacient trpí častými glykemickými výkyvmi (napr. nočné hypoglykémie), ktoré pretrvávajú aj po zmene liečby na inzulínový analóg.
- Pacient používal rôzne inzulínové režimy.
- Zvýšené hodnoty HbA1c - nad 8,0% (podľa DCCT metodiky) napriek použitiu analógu inzulínu minimálne šesť mesiacov.
- Hyperglykémia definovaná ako opakovaný významný vzostup glykémie väčší ako 10 mmol/l (minimálne dvakrát týždenne) pred raňajkami alebo pred večerou alebo počas noci dokumentovaný Denníkom diabetika.
- Hypoglykémia s najmenej tromi dokumentovanými hypoglykémiami (Denník diabetika) menej ako 2,8 mmol/l za mesiac alebo viac ako jednou ťažkou hypoglykémiou v priebehu posledných troch mesiacov alebo so syndrómom neuvedomovania si hypoglykémie alebo nespoznané, nedokumentované, asymptomatické hypoglykémie odhalené pomocou CGMS alebo iPro.
- Nevyhnutným kritériom na predpis inzulínovej pumpy je dôsledná edukácia, adherencia a compliancia (spolupráca) diabetika a dokumentovaný pravidelný selfmonitoring glykémií.
Proces získania inzulínovej pumpy
Proces získania inzulínovej pumpy sa skladá z niekoľkých krokov:
- Rozhovor s diabetológom: Prvým krokom k získaniu inzulínovej pumpy je rozhovor s ošetrujúcim diabetológom. Lekár posúdi, či pacient spĺňa medicínske kritériá pre túto liečbu a či je pre neho inzulínová pumpa vhodná.
- Žiadosť o súhlas: Ak ošetrujúci diabetológ súhlasí s liečbou pomocou inzulínovej pumpy, lekár pripraví potrebné papiere k hospitalizácii a protokol k liečbe pomocou inzulínovej pumpy.
- Stretnutie so zástupcom firmy: Nasleduje stretnutie so zástupcom firmy, ktorá inzulínové pumpy dodáva. Na tomto stretnutí vám bude vysvetlená liečba pomocou inzulínovej pumpy. Tiež sa dozviete ako pracuje inzulínová pumpa a všetko okolo inzulínovej pumpy (napr.: čo sú kanyly, zásobníky, ako často sa vymieňajú, kde sa nosí inzulínová pumpa, čo robiť keď sa chcem sprchovať a pod.). Na toto stretnutie si pripravte otázky a všetko čo vás bude zaujímať.
- Hospitalizácia a školenie: Pacienti, ktorí spĺňajú kritériá na liečbu inzulínovou pumpou, nemusia od júla 2020 absolvovať niekoľkodňovú hospitalizáciu, počas ktorej boli nastavovaní na inzulínovú pumpu. Pacient sa už nebude musieť približne na týždeň vzdať pohodlia svojho domova a „vycestovať“ za liečbou do nemocnice. Z ambulancie odíde už s funkčnou pumpou. Pred júlom 2020 bola potrebná hospitalizácia v nemocnici v centre pre nastavovanie na inzulínovú pumpu. Termín na hospitalizáciu si dohodnete buď so zástupcom firmy alebo s vaším diabetológom. Na Slovensku máme niekoľko takýchto centier pre deti a dospelých. Počas hospitalizácie sa vám venuje certifikovaný školiteľ, ktorý vás naučí používať a obsluhovať inzulínovú pumpu, meniť kanylky, plniť zásobníky a všetko ohľadom inzulínovej pumpy.
- Schválenie zdravotnou poisťovňou: Pri prepustení z nemocnice (v prípade potreby hospitalizácie) dostanete prepúšťaciu správu, potvrdený protokol k liečbe pomocou inzulínovej pumpy a 3 lekárske poukazy. Všetky tieto papiere odovzdáte na pobočke vašej zdravotnej poisťovni. Zdravotná poisťovňa sa vám do 30 dní vyjadrí, či schvaľuje alebo neschvaľuje liečbu pomocou inzulínovej pumpy. V prípade schválenia vám zdravotná poisťovňa pošle schválenie inzulínovej pumpy a potvrdené 3 lekárske poukazy. O schválení liečby informujte svojho ošetrujúceho lekára aj obchodného zástupcu firmy.
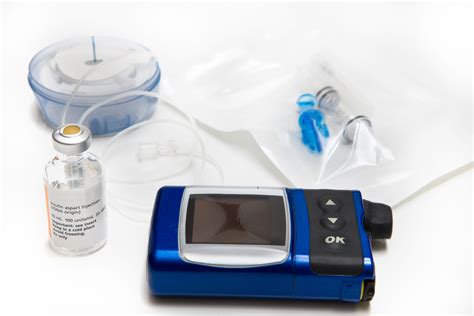
Ako pomáha pacientom správne nastavená inzulínová pumpa?
Nárok na výmenu inzulínovej pumpy
Podmienky pre výmenu inzulínovej pumpy nie sú v zákone explicitne definované. Vo všeobecnosti platí, že výmena inzulínovej pumpy je možná v prípade, ak:
- Inzulínová pumpa dosiahla koniec svojej životnosti (zvyčajne 4 roky).
- Inzulínová pumpa je nefunkčná a nedá sa opraviť.
- Zmena zdravotného stavu pacienta si vyžaduje použitie iného typu inzulínovej pumpy.
O potrebe výmeny inzulínovej pumpy rozhoduje diabetológ na základe posúdenia zdravotného stavu pacienta.
Frekvencia výmeny
- Pre deti do 18 rokov veku s diabetes mellitus: 1 ks za 4 roky.
- Pre diabetikov: 1 ks za 4 roky formou príspevku zo zdravotnej poisťovne vo výške 100 EUR.
Finančné aspekty liečby inzulínovou pumpou
Ak vám vaša zdravotná poisťovňa schváli používanie inzulínovej pumpy, neplatíte, alebo nedoplácate nič. Taktiež kanyly sú plne hradené poisťovňou. Váš ošetrujúci lekár vám každý mesiac predpisuje stanovené množstvo kanýl a inzulínových zásobníkov. Ak chcete k inzulínovej pumpe používať aj kontinuálny monitoring, upozorňujeme vás, že ten nie je hradený poisťovňou a pacient si ho platí sám.
Od 01.01.2012 je schválené kategorizačnou komisiou preplácanie 4 senzorov v rámci jedného kalendárneho roka. V súčasnosti pacienti s diabetom 1. typu dostávajú príspevok vo výške približne 850 € ročne na glukózové senzory, pričom si zvyšok nákladov musia doplácať sami. Pacienti s diabetom 2. typu nemajú vôbec hradené tieto senzory, napriek tomu, že by im v mnohých situáciách pomohli. Napríklad pri inzulínových pumpách je cena samotnej inzulínovej pumpy približne 3471 € na 4 roky a následne cena spotrebného materiálu k inzulínovej pumpe stojí okolo 1794 € ročne.
Zmeny v úhradách zdravotníckych pomôcok od roku 2023
Od januára 2023 čaká tieto dve podskupiny zdravotníckych pomôcok zmena úhradového mechanizmu, ktorá zjednoduší predpisovanie týchto pomôcok. Ošetrujúci lekár nebude musieť komplikovane vypočítavať počty senzorov a vysielačov, na ktoré má poistenec za rok nárok, ale bude mať nárok na ročný finančný balíček.
Od 1.1.2026 sa ruší rozdelenie na dospelých a rizikových dospelých. Po novom majú všetci dospelí pacienti s diabetom 1. typu jeden spoločný ročný limit: 1.281,25 eur / rok. Tento limit platí pre poistencov s diabetom 1. typu liečených inzulínovou pumpou alebo intenzifikovaným inzulínovým režimom. Ak ste v predchádzajúcom roku mali hradenú liečbu ako „rizikový pacient“ (diagnózy E10.94 alebo E10.95), pokračujete v nej aj naďalej - pri predpise sa od roku 2026 používa nový kód diagnózy E10.93 - pokračovanie liečby.
Výška finančných limitov
| Skupina pacientov | Finančný limit (eur/rok) |
|---|---|
| Deti do 19 rokov s DM 1. typu (liečba inzulínovou pumpou alebo IIT) | 1.947,50 |
| Dospelí s DM 1. typu (liečba inzulínovou pumpou alebo IIT) | 1.281,25 |
| Tehotné pacientky s DM 1. typu | 1.824,50 |
Naďalej zostávajú v platnosti indikačné obmedzenia pre skupiny pacientov:
- deti do dovŕšenia 19. roku veku s DM 1. typu
- dospelí pacienti DM 1. typu na IP alebo intenzifikovanej inzulínovej terapii (IIT)
- tehotné ženy s DM 1. typu
Po prerušení liečby dlhšom ako 12 mesiacov môže lekár senzory opäť predpísať s diagnózou E10.92 (Diabetes mellitus 1. typu - nárok na CGM, začiatok liečby).
Kontinuálne monitorovanie glykémie (CGM)
Čoraz modernejšou sa stáva liečba diabetu pomocou glukózového senzora v kombinácii s vysielačom, ktoré môžu komunikovať s inzulínovou pumpou alebo s inteligentnými smart zariadeniami. Senzor v pravidelných krátkych intervaloch kontroluje hladinu glykémie, ktorú pomocou vysielača odosiela do inzulínovej pumpy alebo do inteligentného zariadenia. Poistenec, ale aj ošetrujúci lekár má teda výborný prehľad o vývoji hladiny cukru v krvi.
Každý diabetik, bez ohľadu na to, či ide o diabetes 1. alebo 2. typu, či je dospelý alebo dieťa, potrebuje presné monitorovanie hladiny glukózy v krvi, aby mohol efektívne zvládať svoje ochorenie. Najvhodnejšie je tzv. kontinuálne monitorovanie glykémie, ktoré umožňuje sledovať pohyby hladín glukózy aj počas fyzického pohybu a spánku. Glukózové senzory by mali byť prístupné a plne hradené pre každého pacienta, pretože kontrola glukózy je základným predpokladom správnej liečby diabetu.

Prepočet prúžkov na stanovenie glukózy v krvi glukometrom podľa skupín od 1.1.2022
Počet predpísaných testovacích prúžkov na stanovenie glukózy v krvi u dospelých a detských pacientov s DM 1. typu od 1.1.2022 sa mení v závislosti od počtu predpísaných glukózových senzorov. Pretože počas doby používania CGM je stanovený limit maximálne 2 prúžky na deň pre potreby kalibrácie senzora. Jednoduchý návod na správny prepočet prúžkov:
- v dobe používania CGM je nárok na 2 ks prúžkov denne
- v dobe bez používania systému CGM je denný nárok:
- dospelý pacient s DM 1. typu - 2,47 prúžkov denne
- deti do 19 rokov - 4,93 prúžkov denne
- tehotné diabetičky - 3,29 prúžkov denne
Celkový ročný nárok na počet prúžkov získame spočítaním počtu prúžkov počas používania CGM a počtu prúžkov mimo používania CGM. Výsledný súčet zaokrúhlime na celé číslo smerom nahor a dostaneme celkový ročný počet prúžkov. Pri prepočte na počet balení delíme číslom 50 (počet prúžkov v jednom balení) a zaokrúhlime na celé balenie.
Prehodnotenie úhrady po 12 mesiacoch trvania liečby
Po uplynutí 12 mesiacov od začiatku liečby ošetrujúci lekár v zdravotnej dokumentácii pacienta vyhodnotí:
- dosiahnutý medicínsky prínos (pokles HbA1c o 10 %, pokles výskytu dokumentovaných hypoglykémií o 30 %, stabilizácia dobrej kompenzácie - HbA1c < 7,5 % DCCT, alebo zlepšenie variability)
- používanie senzorov (minimálne počas 90 % dní, na ktoré boli predpísané a uhradené)
- adherenciu pacienta a jeho spoluprácu
Porovnanie s inými krajinami EÚ
Zatiaľ čo na Slovensku zaostáva podpora diabetikov v oblasti úhrad glukózových senzorov u 1. typu, aj 2. typu, v iných krajinách EÚ majú oveľa lepšie podmienky. V Rakúsku, Chorvátsku i Slovinsku majú obe skupiny diabetikov, 1. a 2. typu na intenzifikovanom inzulínovom režime IIT, nárok na plnú úhradu glukózových senzorov. Poľsko poskytuje úhradu s doplatkom, zatiaľ čo v Česku je plne hradená pre pacientov s diabetom 1. typu a od 1. 7. 2025 u pacientov 2. typu na IIT. V porovnaní s týmito krajinami Slovensko výrazne zaostáva, čo sa odráža v liečbe ako pacientom s diabetom 1. typu, tak aj pacientom liečeným inzulínom s diabetom 2. typu.
Výhody a nevýhody inzulínovej pumpy
Tak ako každé technické zariadenie, aj inzulínová pumpa má svoje výhody a nevýhody. Najväčší rozdiel medzi liečbou inzulínovým perom a inzulínovou pumpou je ten, že pri perách, aby ste dosiahli dobré výsledky, musíte často „čarovať“ so sacharidovými jednotkami (inzulínové perá umožňujú dávkovať inzulín po pol jednotke a stáva sa, že pol jednotky inzulínu je málo a celá jednotka veľa, vtedy môže pomôcť úprava sacharidových jednotiek, ktoré sa dajú zmeniť aj o napr. 0.25 SJ), pri inzulínovej pumpe „čarujete“ hlavne s inzulínom.
Výhody
- Menší počet pichaní, kanyla sa vymieňa každý tretí deň.
- Slobodnejší, voľnejší život diabetika, inzulínová pumpa kopíruje denný režim dieťaťa.
- Väčšia voľnosť pri stravovaní, športe a iných aktivitách.
- Možnosť dávkovania aj malého množstva inzulínu, najnižšia hodnota 0,025j inzulínu.
- Diskrétne podávanie inzulínu, žiadny stres pri podávaní inzulínu, či už v škole, v škôlke, spoločenských podujatiach, v kine, atď.
- Nikdy si nezabudnete zobrať so sebou inzulín (stále ho nosíte v pumpe a pumpu na tele).
- Spotreba inzulínu je šitá na mieru (nastavíte si s pomocou doktora bolusy aj základné bazály podľa rôznych faktorov).
- Môžete si podľa potreby pridávať inzulín bez ďalšieho vpichu.
- Inzulínová pumpa si pamätá všetky podané bolusy a aj bazálne dávky, čiže je možná kontrola spätných množstiev podaných dávok.
- Inzulínová pumpa má funkciu pripomenúť podanie bolusu.
- Možnosť rozloženého bolusu.
- Kontinuálne monitorovanie glykémie s glukózovým senzorom vám umožní pohotovo reagovať na výkyvy glykémie.
- Po zvládnutí a pochopení práce so senzorom sa vám zlepšia glykémie a uvoľní sa režim.
Nevýhody
- Kanylu je nutné meniť každý tretí deň, kanyla zanecháva väčšie ranky ako perá.
- Niekomu môže pumpa spočiatku zavadzať.
- Inzulínovú pumpu je nutné odkladať pri sprchovaní, kúpaní, plávaní - pumpa je vodeodolná, nie však vodotesná.
- Raz za deň je potrebné kontrolovať kanylu, či sa v nej nevytvorili bublinky (pri správnom napĺňaní zásobníkov na inzulín sa to stáva zriedka).
- Kanyla sa môže v tele zalomiť, alebo „upchať“, vtedy dieťa nedostáva inzulín a glykémia obyčajne vystúpi veľmi rýchlo.
- Finančná náročnosť v prípade, že poisťovňa nehradí všetky komponenty.
- Narušenie súkromia - nosenie inzulínovej pumpy je isté narušenie súkromia pacienta.
- Neustále nosenie - inzulínová pumpa musí byť vždy s pacientom (výnimkou je kúpanie, plávanie, sauna...).
Kúpeľná liečba pre diabetikov
Liečba diabetu je možná aj v kúpeľnom zariadení u dospelých poistencov s dĺžkou pobytu - 21 dní. U detských poistencov je kúpeľná liečba s diagnózou Diabetes mellitus zaradená do skupiny A (hradíme zdravotnú starostlivosť a časť služieb v štandardných podmienkach). Pre deti do 18 rokov sa diabetes lieči len v zariadení Bardejovské kúpele.
tags: #narok #na #vymenu #inzulinovu #pumpu