Endoskopické operácie dvanástnika predstavujú moderný a efektívny spôsob liečby rôznych ochorení tráviacej trubice. Tento článok poskytuje komplexný pohľad na narkózu, prípravu a liečbu po endoskopických zákrokoch, s cieľom informovať pacientov a ich blízkych o priebehu a dôležitosti jednotlivých krokov.
Úvod do Gastroenterológie a Endoskopie
Gastroenterológia, ako čiastkový odbor vnútorného lekárstva, sa zameriava na diagnostiku a liečbu ochorení tráviaceho traktu. Úvodné gastroenterologické vyšetrenie zahŕňa anamnézu a fyzikálne vyšetrenie, ktoré sú základom pre stanovenie správnej diagnózy.
Anamnéza: Kľúč k Správnej Diagnóze
Anamnéza, rozhovor s pacientom o jeho ťažkostiach, je zásadná pre pochopenie zdravotného stavu pacienta. Začína sa otázkami o terajšom ochorení, pokračuje sa predošlými ochoreniami, alergologickou anamnézou (lieky, na ktoré mal pacient alergiu) a liekovou anamnézou (všetky užívané lieky).
Dôležitou súčasťou sú aj otázky o stravovacích návykoch, konzumácii kávy, alkoholu a fajčení. Rodinná anamnéza mapuje závažné ochorenia v rodine (cukrovka, rakovina, vysoký krvný tlak). Sociálna a pracovná anamnéza odhaľuje faktory, ktoré môžu prispievať k tráviacim ťažkostiam. Dobrá anamnéza tvorí minimálne 50% správnej diagnózy.
Fyzikálne Vyšetrenie: Komplexný Pohľad na Pacienta
Gastroenterologické fyzikálne vyšetrenie sa v podstate nelíši od interného fyzikálneho vyšetrenia, ale venuje sa väčšia pozornosť orgánom dutiny brušnej.
- Pohľad: Lekár sleduje mimiku, gestikuláciu, reč tela a celkový vzhľad pacienta. Dôležité je pozorovanie kože (bledosť, žltačka), očí (bledé alebo žlté spojovky), ústnej dutiny (zmeny na slizniciach, zápach). Na krku sa všíma pulzácia tepien a štítna žľaza. Na hrudníku sú to dýchacie pohyby a tvar hrudníka. Brucho je najdôležitejšou časťou, kde sa sledujú pohyby brušnej steny a jej vyklenutia.
- Posluch: Používa sa fonendoskop na zosilnenie dýchacích šelestov a iných zvukov. Na krku sa počúvajú zvuky z priedušnice a krčných tepien. Na hrudníku je dôležitý posluch pľúc a srdca. Na bruchu sa sledujú pohyby čriev.
- Pohmat: Na krku sa vyhmatávajú lymfatické uzliny, cievy a štítna žľaza. Na hrudníku a v podpazuší sú to lymfatické uzliny. Bruchu sa venuje najväčšia pozornosť, vyhmatávajú sa bolestivé miesta, zdúreniny a hranice orgánov. V slabinách a na končatinách sa vyšetruje pulzácia ciev a lymfatické uzliny.
- Poklop: Používa sa na vyšetrovanie hlavy, krku, hrudníka, brucha a končatín. Na hrudníku sa zisťujú hranice orgánov a pľúcneho výpotku. Na bruchu sa zisťujú hranice orgánov, ohraničenie bolestivého miesta a prítomnosť ascitu.
- Per rectum: Vyšetrenie cez konečník, ktoré sa vykonáva podľa charakteru ťažkostí pacienta. Lekár sleduje zmeny v okolí konečníka a pohmatom vyšetruje konečníkový vchod a vnútornú časť konečníka. Všíma si napätie zvierača, konzistenciu stolice a prípadné útvary.
Po skončení fyzikálneho vyšetrenia lekár poučí pacienta o zisteniach a navrhne ďalší postup. Pacient má právo s návrhmi súhlasiť alebo nie.
Endoskopia: Pohľad do Vnútra Tráviacej Trubice
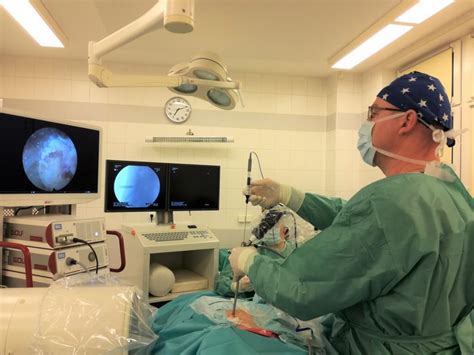
Endoskopia má v gastroenterologickej diagnostike a liečbe nezastupiteľné miesto. Vykonáva sa optickými prístrojmi, endoskopmi, ktoré umožňujú diagnostickú (vyšetrenie tráviacej trubice, odber sliznice) a terapeutickú endoskopiu (odstraňovanie cudzích telies).
Príprava na Endoskopické Vyšetrenie Dvanástnika
Príprava na endoskopické vyšetrenie je kľúčová pre úspešný priebeh a presnosť výsledkov. Rôzne typy endoskopických vyšetrení vyžadujú špecifické prípravné kroky.
Príprava na Gastroskopiu
- 12 hodín pred výkonom nalačno (žiadne potraviny).
- Tabletky len po dohode s lekárom.
- Malé množstvo vody je povolené.
Všeobecné Pokyny pre Obe Vyšetrenia
Ak užívate lieky proti zrážaniu krvi, informujte o tom gastroenterológa. Spravidla treba tieto lieky vynechať 3 dni pred výkonom alebo nahradiť injekciou.

Endoskopické Vyšetrenie Horného Tráviaceho Traktu - Gastroskopia
Ezofagogastroduodenoskopia (Gastroskopia)
Gastroskopia umožňuje opticky vyšetriť hornú časť tráviacej trubice až po dvanástnik vrátane.
Príprava Pacienta
- 12 hodín pred vyšetrením nalačno (nesmie piť ani tekutiny a fajčiť).
- Pred vyšetrením sa zvykne do hrdla vstreknúť znecitlivujúci spray alebo pacient dostane cukrík s podobným účinkom.
- Upokojujúca injekcia sa podáva zriedka.
- Pacienti s vyberateľnou zubnou protézou si ju musia pred vyšetrením vybrať.
Priebeh Vyšetrenia
Pacienta zdravotná sestra uloží do polohy v ľahu na ľavý bok. Do úst medzi zuboradie mu dá umelý chránič, do ktorého musí počas celého vyšetrenia ľahko hrýzť. Gastroskopia nie je bolestivá, pre citlivých pacientov môže byť trocha nepríjemné zavádzanie prístroja a/alebo tlak v oblasti žalúdka po zavedení prístroja, ktorý je spôsobený vzduchom. Diagnostické vyšetrenie trvá niekoľko minút, pri terapeutickom zákroku záleží od jeho náročnosti (okolo 30 minút).
Ako prebieha gastroskopia:
- Pacient si ľahne na ľavý bok.
- Medzi zuby sa vloží náustok, ktorý chráni gastroskop pred prehryznutím.
- Lekár ošetrí sliznicu hltana anestetikom alebo do žily podá sedatívum a počká, kým anestézia začne pôsobiť.
- Gastroskop sa opatrne zavádza do ústnej dutiny, posúva sa hltanom a pažerákom do žalúdka.
- Potom sa do žalúdka vpustí oxid uhličitý, aby sa steny rozvinuli a získal sa dobrý prehľad o sliznici.
- Počas pohybu gastroskopu sa na monitore zobrazujú obrazy sliznice pažeráka, žalúdka a dvanástnika. Lekár ich pozorne študuje a hodnotí stav tkanív a v prípade potreby odoberie biopsiu z podozrivých oblastí.
- Po ukončení vyšetrenia sa oxid uhličitý odstráni a endoskop sa vyberie.
- Pacientovi sa vydá záver a odporúčania na obdobie zotavenia.
Ako správne dýchať počas gastroskopie?
Počas gastroskopie je potrebné dýchať nosom. Akonáhle sa gastroskop dostane do hrdla, treba sa snažiť čo najviac uvoľniť ramená a sústrediť sa na pomalé nádychy a výdychy, bez toho, aby ste sa snažili prehltnúť sliny.
Akú anestéziu používajú pri gastroskopii?
Medzi typy anestézie, v ktorých sa môže vykonávať gastroskopia, patria:
- Lokálna anestézia - vykonáva sa aplikáciou anestetického spreja so znecitlivujúcim účinkom, ktorý znižuje citlivosť sliznice hltana a potláča dávivý reflex. Počas výkonu je pacient pri vedomí.
- Sedácia (gastroskopia v analgosedácii) - zahŕňa intravenózne podanie lieku, ktorý uvádza pacienta do stavu povrchového spánku. Používa sa pri výraznej úzkosti, silnom dávivom reflexe a pri vykonávaní liečebných zákrokov (napr. odstránenie polypu, zastavenie krvácania, dilatácia striktúry).
Gastroskopia: Čo je to gastroskopický zákrok
Aké komplikácie môžu nastať pri gastroskopii?
Medzi možné komplikácie gastroskopie patria:
- vnútorné krvácanie;
- perforácia (mechanické poškodenie) sliznice pažeráka alebo žalúdka;
- aspirácia (vniknutie) žalúdočného obsahu do dýchacích ciest;
- poškodenie zubov a zubných náhrad pri zavádzaní endoskopu;
- alergická reakcia na sedatívum (dýchavičnosť, poruchy srdcového rytmu, kolísanie krvného tlaku).
Pri správnej príprave pacienta a dodržaní techniky vykonania vyšetrenia zo strany lekára prebieha gastroskopia bez komplikácií. Po zákroku sa však môže vyskytnúť pálenie, bolesť v krku a ľahká bolesť za hrudnou kosťou, a v dôsledku vháňania vzduchu do žalúdka aj nadúvanie brucha. Uvedené príznaky zvyčajne samy odznejú v priebehu niekoľkých hodín.
Čo robiť po gastroskopii: zotavenie a odporúčania
Odporúčania na obdobie zotavovania po gastroskopii:
- Po vyšetrení s lokálnou anestéziou sa počas jednej hodiny treba zdržať jedenia. Prehltánie môže byť sťažené kvôli znecitliveniu sliznice hltana, preto je potrebné počkať na úplné obnovenie citlivosti. Najskôr môžete vypiť niekoľko malých dúškov vody. Keď je prehĺtanie pohodlné, je možné začať jesť. Po gastroskopii môžete konzumovať mäkké jedlá izbovej teploty s neutrálnou chuťou, ako sú kaše, jogurty, polievky.
- Po vyšetrení pod sedatívami pacient zvyčajne zostáva v medicínskom centre približne hodinu, kým sa úplne prebudí z medikamentózneho spánku. Jedlo je možné konzumovať 1 až 2 hodiny po stabilizácii zdravotného stavu a obnovení prehĺtacieho reflexu. Počas dňa je zakázané viesť motorové vozidlá a vykonávať činnosti, ktoré vyžadujú sústredenie pozornosti, kvôli zvyškovému účinku sedatív.
- Počas prvého dňa po vyšetrení sa odporúča vyhnúť sa alkoholu, džúsom a sýteným nápojom. Po gastroskopii nie je možné konzumovať teplé a studené jedlá, ako aj potraviny s hrubou vlákninou (surová zelenina, orechy, semená, celozrnné obilniny), pretože môžu zvýšiť podráždenie sliznice.
Interpretácia gastroskopie: normy a odchýlky vo výsledkoch
Endoskopista vydá záver ihneď po vyšetrení, pretože vizuálny obraz sliznice sa hodnotí v reálnom čase. Pri vykonaní biopsie sa odpoveď na histologickú analýzu zvyčajne dostaví do 5 - 10 pracovných dní.
Pažerák:
- Norma: Sliznica je bledo ružová, hladká. Kardia (chlopňa medzi pažerákom a žalúdkom) sa úplne uzatvára.
- Odchýlky od normy: Začervenanie, opuch a krvácanie sliznice, biely povlak na stenách, erózie a vredy v dolnej tretine pažeráka, ložiská črevnej metaplázie v oblasti distálnej časti, zúženie lúčky pažeráka, polypoidné výrastky na stenách.
Žalúdok:
- Norma: Sliznica je ružová, mierne vlhká. Zloženiny sa dobre vyrovnávajú vzduchom. V priesvitnosti je trochu priehľadného sekrétu. Bránica (výstupný ventil žalúdka) sa úplne uzatvára.
- Odchýlky od normy: Začervenanie, opuch, stenčenie sliznice, zhrubnutie záhybov, polypy v žalúdku, erózie a vredy na stenách, prítomnosť žlče, krvi alebo hustého žalúdočného obsahu, deformácia stien a porucha vyprázdňovania cez bránicu.
Dvanástnik:
- Norma: Sliznica je ružovej farby, má zamatovú štruktúru. Cievka čreva nie je deformovaná.
- Odchýlky od normy: Začervenanie, opuch a krvácanie sliznice cibuľky, ložiskové erózie na stenách, deformácia kontúr a jazvové zmeny, zúženie lúka, veľké množstvo žlče.
Čo robiť s výsledkami gastroskopie, na ktorého lekára sa obrátiť?
S výsledkami endoskopie je potrebné sa objednať na vyšetrenie u gastroenterológa. Odkladanie konzultácie a samostatná interpretácia záverov endoskopistu sú nebezpečné: bez lekárskeho posúdenia môžete prehliadnuť progresiu vredov, skryté krvácanie, predrakovinové zmeny alebo začať nevhodnú samoliečbu, ktorá stav zhorší.
ERCP - Endoskopická Retrográdna Cholangiopankreatikografia
ERCP môže byť diagnostická (v súčasnosti nahrádzaná inými vyšetreniami) alebo terapeutická (odstraňovanie kameňov, zavádzanie drenáží). Súčasťou je často EPS (endoskopická papilosfinkterotómia).
Kúpeľná liečba po endoskopickej operácii dvanástnika
Po náročnej liečbe, po úraze, operácii, ale aj pri sústavne liečenej chronickej diagnóze môžu slovenskí pacienti absolvovať ambulantnú liečbu a rehabilitáciu, zvyčajne v mieste svojho bydliska. Je veľmi dôležitá, a to najmä na vyplnenie obdobia, kým sa pacient dostane do kúpeľov na ústavnú kúpeľnú liečbu.
Kúpeľná liečba je doplnková liečba, v rámci ktorej sa o vás stará tím kvalifikovaných odborníkov. Počas pobytu podstupujete rôzne vyšetrenia a procedúry, aby ste sa čo najskôr vyliečili či zotavili. Kúpeľná liečba je určená najmä pre pacientov, ktorí sú dlhodobo sledovaní alebo liečení v odborných ambulanciách, alebo po operácii. Kúpele v žiadnom prípade nenahrádzajú ambulantnú zdravotnú starostlivosť. Je to len nadstavba, následná liečba.
Aké sú výhody kúpeľnej liečby?
- Čas na liečbu a relax - v kúpeľoch odpadajú bežné starosti, ktoré môžu sprevádzať ambulantnú liečbu (doprava na procedúry, odbiehanie z práce, povinnosti, domácnosť a pod.).
- Konzultovanie liečby s kúpeľným lekárom aj fyzioterapeutom.
- Prírodný liečivý zdroj v mieste bydliska sa pri ambulantnej liečbe zvyčajne využívať nedá.
- Zmena prostredia.
Kto má nárok na kúpeľnú liečbu a kedy kúpele prepláca poisťovňa?
Liečbu v kúpeľoch vám navrhne ošetrujúci lekár na základe zdravotného stavu. Liečbu ďalej schvaľuje zdravotná poisťovňa, ktorá ju plne, alebo čiastočne prepláca. Na schválenie musíte spĺňať zákonom stanovené podmienky. Poisťovňa posúdi nárok na kúpeľnú liečbu spravidla do 30 dní a zašle vám vyrozumenie.
Kúpeľnú starostlivosť môžete opakovať iba raz za rok a po odporúčaní lekára. Pri stavoch po úrazoch či po operáciách je kúpeľná liečba možná len raz pre konkrétny stav.
Kategórie úhrad za kúpeľnú starostlivosť
Kúpeľná liečba cez zdravotnú poisťovňu sa delí na 2 skupiny: A a B.
- Kúpeľná liečba skupina A: Vo skupine A sú zaradené ochorenia, pri ktorých zdravotná poisťovňa uhrádza za poistenca liečbu, stravu (plnú penziu) a štandardné ubytovanie (= ubytovanie v jednej ubytovacej jednotke s najmenej dvoma posteľami s umiestnením spoločného sociálneho zariadenia mimo tejto jednotky).
- Kúpeľná liečba skupina B: Vo skupine B sú zaradené ochorenia, pri ktorých zdravotná poisťovňa uhrádza za poistenca iba liečbu. Ubytovanie a stravu si poistenec platí sám, takisto aj daň z ubytovania (kúpeľný poplatok odvádzaný mestu Dudince vo výške 2 € osoba/noc). Výšku doplatkov za ubytovanie a stravu určujú kúpele. Ceny zvyčajne závisia od sezónnosti.
Kto je oslobodený od povinnej úhrady?
Od povinného poplatku za ústavnú starostlivosť (1,70 € osoba/deň) sú oslobodení nositelia najmenej striebornej Janského plakety a osoby v hmotnej núdzi s potvrdením od ÚPSVaR (od 4. dňa pobytu). Oslobodenie od úhrad sa nevzťahuje na kategóriu B.
Aké diagnózy sú vhodné pre kúpeľnú liečbu po operácii dvanástnika?
Indikačný zoznam pre kúpeľnú starostlivosť 2020 zahŕňa aj choroby tráviaceho ústrojenstva, do ktorých patria aj stavy po operáciách tráviaceho ústrojenstva.
Kategórie A - deti a vážnejšie diagnózy dospelých:
- Stavy po operáciách tráviaceho ústrojenstva.
- Onkologické ochorenia do 24 mesiacov od ukončenia komplexnej liečby, ak je pacient v remisii, bez akýchkoľvek známok recidívy ochorenia.
Kategória B - menej vážne diagnózy:
- Niektoré chronické choroby tráviaceho ústrojenstva.
Aká je dĺžka kúpeľnej liečby schválenej zdravotnou poisťovňou?
Dĺžka kúpeľnej liečby pre jednotlivé diagnózy je uvedená v indikačnom zozname. Zvyčajne ide o 21 dní, pri niektorých diagnózach až o 28 dní.
Pri chorobách obehového ústrojenstva ide o 21-dňový pobyt. Podobne je to aj pri pohybových ochoreniach - s výnimkou kúpeľnej liečby po úraze či operácii na pohybovom aparáte. Vtedy je dĺžka pobytu až 28 dní. Aj pri niektorých nervových ochoreniach (napríklad pri zápalových ochoreniach centrálnej nervovej sústavy či chabých obrnách) trvá kúpeľná liečba 28 dní.
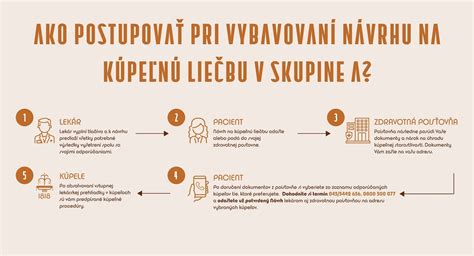
Ako postupovať pri podávaní návrhu na kúpeľnú liečbu?
Návrh na kúpeľnú starostlivosť vypíše lekár špecialista (onkológ) alebo všeobecný lekár na základe nálezu lekára špecialistu. Lekár k návrhu priloží výsledky vyšetrení a prípadné odporúčania. Súhrn výsledkov klinických a laboratórnych vyšetrení nesmie byť starší ako tri mesiace. Vystavenie návrhu hradí v plnom rozsahu zdravotná poisťovňa.
Podpísaný návrh so všetkými potrebnými dokladmi o vašom zdravotnom stave musíte doručiť (poštou alebo osobne) do pobočky vašej zdravotnej poisťovne najneskôr 6 týždňov pred uplynutím jeho platnosti danej zákonom (o platnosti vás informuje váš lekár, pri niektorých diagnózach ide o 6 mesiacov od operácie či prekonania ochorenia, pri iných o 12 mesiacov).
Poisťovňa návrh schváli, ak spĺňa zákonom definované požiadavky, teda ak je kúpeľná liečba indikovaná, návrh obsahuje všetky potrebné náležitosti a u pacienta sa nevyskytujú dôvody, pre ktoré lekár nemôže kúpeľnú liečbu navrhnúť. O návrhu má poisťovňa rozhodnúť do 30 dní od jeho doručenia. Poisťovňa potom zašle schválený návrh priamo do kúpeľného zariadenia, s ktorým má uzatvorenú zmluvu na liečbu v danej indikácii.
V prípade, že chce pacient absolvovať kúpeľnú liečbu v konkrétnych kúpeľoch, s ktorými má jeho poisťovňa uzatvorenú zmluvu, mal by to zdravotnej poisťovni oznámiť ešte pred schválením kúpeľnej liečby, napríklad uvedením názvu kúpeľov na hornom okraji návrhu alebo v podpísanom liste. Po schválení kúpeľnej liečby už pacient nemá možnosť zmeniť kúpele, ktoré mu boli poisťovňou určené.
Kedy nie je možné kúpeľnú liečbu navrhnúť alebo schváliť?
Kúpeľná liečba nemôže byť lekárom navrhnutá, ak má pacient niektorú z týchto ťažkostí:
- Infekčné choroby, prenosné na človeka, resp. bacilonosičstvo (najmä brušného týfusu a paratýfusu).
- Všetky choroby v akútnom štádiu.
- Klinické známky obehového zlyhania.
- Stavy po hlbokej trombóze - do 3 mesiacov po doznení choroby, stavy po povrchovej tromboflebitíde - do 6 týždňov po doznení choroby.
- Labilný alebo dekompenzovaný diabetes mellitus.
- Často sa opakujúce profúzne krvácanie (každého druhu).
- Kachexie každého druhu.
- Zhubné nádory počas liečby a po nej, s klinicky zistenými známkami pokračovania choroby.
- Epilepsia - okrem prípadov, keď sa v posledných 3 rokoch nevyskytol žiaden záchvat a EEG záznam nevykazuje epileptické grafoelementy.
- Aktívne ataky (alebo fázy) psychóz, či duševné poruchy s asociálnymi prejavmi a so zníženou možnosťou komunikácie.
- Závislosť od alkoholu, či iných návykových látok.
- Fajčenie pri vyznačených diagnózach - navrhujúci lekár musí túto skutočnosť v návrhu potvrdiť.
- Inkontinencia moču a stolice, pomočovanie u detí - neplatí pre indikačnú skupinu XXVI; výnimky môže povoliť vedúci lekár liečebne.
- Demencia.
- Tehotenstvo.
- Nehojace sa kožné defekty (akéhokoľvek pôvodu).
- Hypertenzia nad 120 mm Hg diastolického tlaku.
Lekár už pri návrhu na kúpele overuje, či nemáte infekciu, alebo iné zdravotné problémy.