Lieková politika nebýva často v pozornosti širokej verejnosti. Azda jedinou výnimkou sú príbehy pacientiek a pacientov domáhajúcich sa úhrady lieku, či už právnou cestou alebo verejnými zbierkami. Medializované príbehy majú jeden spoločný prvok: v nejakom momente pacienti neúspešne žiadali zdravotnú poisťovňu o úhradu lieku "na výnimku". Rozhodovanie o osobitných prípadoch úhrady liekov však nie je svojvôľou zdravotných poisťovní, ako by sa mohlo zdať z obmedzených informácií, ktoré preniknú na verejnosť, ale komplikovaným a regulovaným procesom. Limity tohto procesu v roku 2023 preverila známa súdna sága detskej pacientky so spinálnou muskulárnou atrofiou. Prístup k inovatívnym liekom je pre mnohých pacientov na Slovensku kľúčový pre zlepšenie kvality života, alebo dokonca prežitie. Avšak, získanie týchto liekov, najmä tých, ktoré nie sú štandardne hradené z verejného zdravotného poistenia, môže byť komplikovaný a zdĺhavý proces. Tento článok sa zameriava na problematiku liekov na výnimky, právny nárok pacientov, podmienky pre schválenie a reálnu situáciu, ktorej čelia pacienti v snahe získať potrebnú liečbu.
Právny rámec úhrady liekov na Slovensku
Úhradu liekov, zdravotníckych pomôcok a dietetických potravín na základe verejného zdravotného poistenia upravuje zákon č. 363/2011 Z.z. o rozsahu a podmienkach úhrady liekov, zdravotníckych pomôcok a dietetických potravín na základe verejného zdravotného poistenia a o zmene a doplnení niektorých zákonov v znení neskorších predpisov (ďalej len "zákon o úhradách"). Tento zákon stanovuje podmienky úhrady liekov v ústavnej zdravotnej starostlivosti a v lekárenskej, resp. ambulantnej starostlivosti. Aby mohol byť liek uhrádzaný v ústavnej starostlivosti, musí mať úradne určenú cenu, ktorá nesmie prekročiť priemer troch najnižších úradne určených cien tohto lieku v členských štátoch EÚ. Na úhradu v lekárenskej a ambulantnej starostlivosti je potrebné, aby bol liek navyše zaradený v zozname kategorizovaných liekov. Kategorizované lieky mávajú spravidla určené indikačné obmedzenia.
Úhrada lieku, ktorý nie je kategorizovaný, nemá úradne určenú cenu, alebo síce je kategorizovaný, ale v konkrétnom prípade nespĺňa indikačné alebo preskripčné obmedzenie, je možná iba po vopred udelenom súhlase zdravotnej poisťovne, t.j. po tom, ako použitie takého lieku povolí Ministerstvo zdravotníctva SR. Vo všeobecnosti je úhrada lieku na výnimku možná "v odôvodnených prípadoch", a to najmä (t.j. nie výlučne) vtedy, ak je poskytnutie lieku s prihliadnutím na zdravotný stav pacientky alebo pacienta jedinou vhodnou možnosťou. Žiadosť o úhradu podáva poskytovateľ zdravotnej starostlivosti, pacient alebo pacientka teda nemôžu požiadať o úhradu sami. Zdravotná poisťovňa musí o žiadosti rozhodnúť do 15 pracovných dní od doručenia úplnej žiadosti.
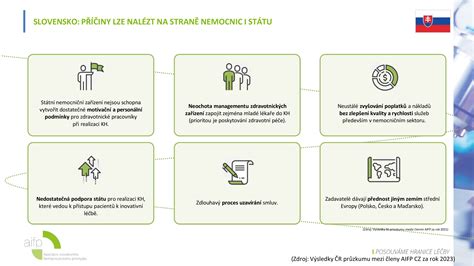
Podmienky pre schválenie lieku na výnimku
Rozhodovanie o úhrade lieku na výnimku nie je svojvôľou zdravotných poisťovní, ale komplikovaným a regulovaným procesom. Najdôležitejším špecifikom rozhodovania o výnimkách je, že neexistuje nárok pacientky alebo pacienta na odsúhlasenie úhrady lieku. Zákon dáva zdravotným poisťovniam voľnosť, aby si samy stanovili, aké náležitosti a prílohy žiadostí o výnimku bude požadovať (čo je významné pre plynutie 15-dňovej lehoty na rozhodnutie, keďže v praxi zdravotné poisťovne niekedy aj opakovane požadujú doplnenie žiadosti, pričom lehota na rozhodnutie medzičasom neplynie) a predovšetkým kritériá rozhodovania o výnimkách. Aplikačná prax priniesla doslova smršť kritérií, ktorými zdravotné poisťovne prenášajú podstatnú časť zodpovednosti za (ne)schválenie výnimky na lekárov, ktorí musia v žiadostiach o úhradu lieku na výnimku splnenie kritérií preukázať. Tým vznikajú prekážky a administratívne podmienky, ktoré často presahujú kompetencie lekárov.
Medzi kurióznejšie podmienky patrí napríklad absolvovanie všetkých preventívnych prehliadok, doloženie európskej referenčnej ceny či doloženie dôkazu o úhrade liekov z verejného zdravotného poistenia v troch členských štátoch EÚ. Cenou lieku sa rozumie súčet úradne určenej ceny alebo, ak ju liek nemá, európskej referenčnej ceny (priemer troch najlacnejších úradne určených cien tohto lieku v členských štátoch EÚ), maximálnej marže distribútora a lekárne a DPH. Pre rozhodnutie o výške úhrady sa nevyžaduje komunikácia s držiteľom registrácie lieku či jeho lokálnym zástupcom, čo v praxi vedie k problematickým situáciám.
Finančné limity a ich vplyv
Zákon o úhradách obmedzuje zdravotné poisťovne v rozhodovaní o úhradách liekov na výnimku tak, že im ukladá povinnosť neodsúhlasiť úhradu lieku, ak by zdravotná poisťovňa jeho uhradením prekročila finančný limit na úhradu liekov za kalendárny rok. Po vyčerpaní limitu nie je zdravotná poisťovňa schopná schvaľovať ďalšie výnimky - zákon nepozná legálny spôsob prekročenia limitu (do úvahy pritom prichádza viacero možných modelov, ktoré by mohli byť zavedené, napr. po posúdení medicínskej závažnosti či so súhlasom dozorného orgánu). Finančný limit bol do zákona o úhradách prvýkrát zavedený novelou účinnou od 1. augusta 2022.
Podľa tejto novely sa mal limit začať prvýkrát uplatňovať od roku 2023 vo výške 3,9 % z rozpočtu na lieky, v roku 2024 vo výške 2,9 % a od roku 2025 vo výške 1,9 %. Už v prvom roku faktického uplatňovania tohto finančného limitu ho bolo potrebné upraviť. Novela účinná od 1. januára 2024 jeho zavedenie posunula o rok (3,9 % na rok 2024, 2,9 % na rok 2025 a 1,9 % od roku 2026). Dôvodom zavedenia finančného limitu na úhrady na výnimku bola snaha o presun čo najviac liekov do štandardnej kategorizácie. Aj plnenie o rok odloženého finančného limitu sa v praxi ukázalo ako problematické. Práve takéto prípady však mali predstavovať skutočné výnimky po presune prevažnej časti liekov doteraz hradených na výnimku do kategorizácie.
Zdravotné poisťovne upozorňujú, že financií na inovatívne lieky nebude dosť. Zdravotné poisťovne môžu na lieky, dietetické potraviny a zdravotnícke pomôcky, ktoré nie sú kategorizované a hradené z verejného zdravotného poistenia, automaticky použiť 2,9 percenta z peňazí, ktoré majú určené na úhradu liekov pre tento rok. Ak klient poisťovne splní poisťovňou dané kritériá pri posudzovaní úhrady lieku, zdravotná poisťovňa ich poistencovi môže, ale nemusí uhradiť. Často však ide o chronických pacientov alebo pacientov s ťažkými či so vzácnymi ochoreniami.
Ministerstvo zdravotníctva tvrdí, že jeho cieľom je, aby sa lieky dostávali k pacientom štandardnou cestou, teda po procese kategorizácie, keď sa preukáže ich nákladová efektívnosť a stávajú sa dostupné pre všetkých pacientov, ktorí ich potrebujú. Zdravotné poisťovne nemôžu prekročiť zákonný limit pre takzvané výnimkové lieky. A ak tak urobia, Úrad pre dohľad nad zdravotnou poisťovňou ich môže sankcionovať.
Tabuľka 1: Finančné limity na úhradu liekov na výnimku
| Rok | Limit z rozpočtu na lieky |
|---|---|
| 2023 | 3,9 % (pôvodne, no upravené) |
| 2024 | 3,9 % |
| 2025 | 2,9 % |
| 2026 a neskôr | 1,9 % |
Právny nárok pacienta na liečbu
Otázka nároku pacienta však nie je politicky atraktívnou témou, keďže definuje presné limity liečby a služieb, ktoré pacient môže z verejného zdravotného poistenia získať a ktoré už nie. Odborníci upozorňujú na to, že z práva pacienta na zdravie nevyplýva nárok na poskytnutie najlepšej možnej liečby, aká na trhu existuje. „Tak ako iné sociálne práva (právo na prácu, vzdelanie, primerané hmotné zabezpečenie), aj právo na zdravie je relatívne a závisí od ekonomických možností spoločnosti,“ uvádza právnička Katarína Fedorová. Dostupnosť najlepšej možnej liečby všetkým pacientom je z pohľadu odborníkov otázna. Kým sú totiž ľudské potreby nekonečné, ekonomické zdroje sú obmedzené. Preto sa môže stať, že to, čo systém zdravotníctva ponúka, nepokryje všetky potreby obyvateľov. Vo verejnom diskurze sa v takýchto prípadoch často hovorí o porušení práv. „Nie je to pravda. Z práva na zdravie nevyplýva právo na to, aby mi bola poskytnutá najlepšia možná liečba, aká existuje. Vyplýva mi z neho právo na to, aby existoval systém, kde sa technológie transparentne hodnotia a zo spoločného sa hradí to, čo je medicínsky nevyhnutné, nákladovo efektívne, čo je možné reálne poskytnúť a čo si môže systém dovoliť,“ myslí si Katarína Fedorová.
Takto nastavený systém poukazuje na otvorené nožnice medzi tým, čo ponúka farmaceutický priemysel, a tým, čo si v rámci verejného zdravotného poistenia môže zdravotníctvo dovoliť ponúknuť pacientovi. Objem financií je obmedzený a o tom, ako budú zdroje rozdelené, by mali rozhodovať pravidlá. „Pravidlá toho, aké terapie a do akej miery budú platené z verejných zdrojov. Ide však o veľmi ťažké rozhodovanie o zdraví a chorobe, živote a smrti zahalené nielen emóciami, ale aj informačnou neistotou,“ píše zdravotnícky analytik INESS Martin Vlachynský v publikácii Inovatívne lieky - právne a etické otázky. Ako dodáva expertka na medicínske právo Katarína Fedorová, bez ohľadu na rozpočet na zdravotnú starostlivosť štát musí zabezpečiť prístup k základným liekom, ktoré dokážu uspokojiť prioritné potreby obyvateľov. Čoraz častejšie sa však otvára otázka, či sa budú aj inovatívne lieky považovať za esenciálne a či budú hradené z verejného zdravotného poistenia.
Príbeh Renáty Dudovej: Boj o život s rakovinou a systémom
Príbeh pani Renáty Dudovej zo Sniny ilustruje náročnosť boja pacientov o prístup k inovatívnej liečbe. Pred viac ako piatimi rokmi jej diagnostikovali Hodgkinov lymfóm a musela podstúpiť chemoterapiu. Napriek úvodnému úspechu sa choroba opakovane vracala. Absolvovala ďalšie chemoterapie a transplantáciu kmeňových buniek, no ani to neprinieslo trvalé vyliečenie. V roku 2018 jej onkológ navrhol imunoterapiu liekom Opdivo, ktorý však nebol hradený z verejného zdravotného poistenia. Žiadosť o schválenie liečby na výnimku bola zamietnutá, pretože musela najprv vyčerpať všetky dostupné liečby hradené z verejných zdrojov, aj keď neboli účinné. Po zamietnutí žiadosti o inovatívnu liečbu sa rodina pani Dudovej rozhodla zmedializovať prípad a zorganizovať verejnú zbierku na úhradu liečby. Výsledky boli prekvapivé - už po prvom podaní lieku sa jej zdravotný stav výrazne zlepšil.

Napriek pozitívnym výsledkom liečby sa pani Dudová naďalej márne pokúšala získať schválenie liečby od poisťovne. Až po intervencii médií a žiadosti o vyjadrenie od ministerstva zdravotníctva, Všeobecná zdravotná poisťovňa (VšZP) liečbu schválila. Tento príbeh poukazuje na nerovný boj pacientov so systémom a dôležitosť medializácie prípadov, ktoré môžu viesť k prehodnoteniu rozhodnutí poisťovní.
Kritika systému a snahy o zlepšenie
Systém úhrad liekov na výnimku je dlhodobo kritizovaný pre svoju neefektívnosť a nedostatok transparentnosti. Verejný ochranca práv v ňom našiel množstvo nedostatkov. Udeľovanie výnimiek naráža na viacero problémov. Dnes nie sú jasne definované pravidlá pre schválenie či zamietnutie takejto liečby, čo znamená, že každá zdravotná poisťovňa prehodnocuje žiadosti podľa vlastných interných pravidiel. Neexistuje vykonávací predpis k udeľovaniu výnimiek, dokonca ani zákonom definovaný časový rámec, do kedy by mala zdravotná poisťovňa rozhodnúť. Ministerstvo zdravotníctva preto plánuje zriadiť špeciálny fond pre preplácanie inovatívnych liekov. Nová legislatíva by mala presne definovať, aké lieky sa môžu z fondu hradiť, za akých podmienok a v akom časovom období. Poslanci vládnej strany navrhujú zavedenie presných podmienok, po ktorých splnení bude mať pacient právny nárok na úhradu takzvaného výnimkového lieku, respektíve zdravotníckej pomôcky alebo dietetickej potraviny.
Rady právničky Kataríny Fedorovej
Podľa právničky Kataríny Fedorovej z poradne Združenia pacientov s hematologickými malignitami sa súhlas s úhradou lieku na výnimku od poisťovne nedá vynútiť. Ak liek nie je hradený zo zdravotného poistenia, pacient si ho musí financovať sám, napr. prostredníctvom verejnej zbierky. Podľa právničky Radmily Strejčkovej z Asociácie na ochranu práv pacienta (AOPP) môže zdravotná poisťovňa úhradu „odsúhlasiť v odôvodnených prípadoch, najmä vtedy, ak je poskytnutie lieku s prihliadnutím na zdravotný stav pacienta jedinou vhodnou možnosťou. Úhradu lieku odsúhlasuje zdravotná poisťovňa na základe písomnej žiadosti príslušného poskytovateľa zdravotnej starostlivosti. Ak bola žiadosť zamietnutá na úrovni pobočky zdravotnej poisťovne, prípadne organizačnou zložkou generálneho riaditeľstva zdravotnej poisťovne, je ešte možné požiadať o úhradu lieku generálneho riaditeľa zdravotnej poisťovne, v ktorej je pacientka zdravotne poistená.