Kardiovaskulárne ochorenia predstavujú závažný celospoločenský problém, pričom ich výskyt v posledných desaťročiach stúpa v každej vekovej kategórii, s najmarkantnejším vzostupom u seniorov. Štatistiky Svetovej zdravotníckej organizácie (WHO) uvádzajú, že ročne zomiera na kardiovaskulárne ochorenia asi 17,9 milióna ľudí. Na Slovensku je situácia ešte vážnejšia, keďže dáta Národného centra zdravotníckych informácií (NCZI) za rok 2020 potvrdzujú, že kardiovaskulárne ochorenia dosahujú úroveň už 46 % spomedzi všetkých úmrtí.
Dlhodobo sa venujeme výskumu liečiv pre pacientov s ochoreniami srdca a ciev, ktoré sú spočiatku veľmi nenápadné, nebolia a pacienti nepociťujú zásadné obmedzenia. Zvýšenú pozornosť venujeme hlavne hľadaniu nových možností pre liečbu chronického srdcového zlyhávania.
Artériová hypertenzia ako kľúčový rizikový faktor
Jedným z najvýznamnejších rizikových faktorov, ktorý vedie k závažným kardiologickým komplikáciám a následne predčasným úmrtiam, je artériová hypertenzia, teda vysoký krvný tlak. Na Slovensku sa týka až dvoch miliónov ľudí, pričom približne pol milióna z nich o tom vôbec nevie. Dnes sú už s vysokým krvným tlakom hospitalizované už deti, a nie je ich málo, upozorňuje odborníčka.
Hypertenzia je definovaná ako trvalé zvýšenie krvného tlaku nad hodnotu 140/90 mmHg. V klinickej praxi sa rozlišuje esenciálna (primárna) hypertenzia, ktorá tvorí väčšinu prípadov, a sekundárna hypertenzia, ktorá je spôsobená iným ochorením (napr. nefrogénna hypertenzia). Hypertenzia sa považuje za chronické zápalové ochorenie. Patogenetickým faktorom pri artériovej hypertenzii je retencia vody a sodíka. Na vzniku artériovej hypertenzie sa podieľa endotel a porucha jeho funkcie.
Prevalencia kardiovaskulárnych ochorení u seniorov
Frekvencia kardiovaskulárnych ochorení sa v populácii zvyšuje s vekom. Miera prevalencie hypertenzie, kongestívneho zlyhania srdca, ochorenia koronárnych artérií, arytmií (najmä fibrilácie predsiení), ochorenia periférnych artérií, ochorenia chlopní srdca a cievnej mozgovej príhody je približne 40 % u ľudí vo veku 40-59 rokov a 79-86 % u pacientov vo veku nad 80 rokov. Kardiovaskulárne ochorenia sú stále hlavnou príčinou úmrtí ľudí starších ako 65 rokov a sú zodpovedné aj za 82 % všetkých úmrtí u pacientov starších ako 65 rokov. Artériová hypertenzia predstavuje významný rizikový faktor kardiovaskulárnej morbidity a mortality, pričom jej prevalencia s vekom stúpa.
Zmeny v cievach a srdci s vekom
S pribúdajúcim vekom sa cievy stávajú menej pružnými a rigidnými, čo spôsobuje zväčšenie rozdielu medzi systolickým a diastolickým tlakom. Zhoršuje sa funkcia ľavej komory, predlžuje sa jej plnenie, degeneruje prevodový systém srdca a dochádza ku kalcifikáciám chlopní.
Kardiovaskulárne komplikácie hypertenzie
Hypertenzia vedie k rozvoju orgánových komplikácií, ako sú ischemická choroba srdca (ICHS), cievna mozgová príhoda (CMP), renálne zlyhanie, progresívna ateroskleróza a demencia. Medzi najčastejšie kardiovaskulárne komplikácie patria:
- Hypertrofia ľavej komory (HĽK): Zvýšený krvný tlak je významný faktor vývoja hypertrofie ľavej komory (HĽK). HĽK je spojená s rizikom náhlej srdcovej smrti.
- Ischemická choroba srdca (ICHS): Ateroskleróza, urýchlená hypertenziou, vedie k zúženiu koronárnych artérií a ischémii myokardu.
- Cievna mozgová príhoda (CMP): Hypertenzia je významný rizikový faktor CMP.
- Zlyhanie srdca: Dlhodobá hypertenzia vedie k preťaženiu srdca a jeho zlyhávaniu.

Spoločnou príčinou kardiovaskulárnych ochorení je ateroskleróza. Ateroskleróza je degeneratívne a zápalové ochorenie ciev, pri ktorom sa v porušenej cievnej stene ukladajú tukové látky, predovšetkým cholesterol. Pritom dochádza k postupnému zužovaniu alebo dokonca uzáveru postihnutých ciev. Rozvoj aterosklerózy trvá desiatky rokov a jej počiatočné štádiá je možné preukázať dokonca už u detí.
Aterosklerotické kardiovaskulárne ochorenia (ASKVO) sú zodpovedné za približne 85% kardiovaskulárnych ochorení a predstavujú 21.000 úmrtí ročne v našej krajine. Ateroskleróza je definovaná ako hromadenie tuku vo vnútornej výstelke tepien, známe aj ako „aterosklerotické plaky“. Tieto plaky sú dôsledkom nahromadenia „zlého cholesterolu“ (LDL cholesterolu) v priebehu času. Keď choroba postupuje, väčšina ľudí nemá výrazné príznaky, až kým sa aterosklerotický plak neočakávane neodtrhne a spôsobí infarkt alebo mozgovú príhodu. Odhaduje sa, že každý štvrtý prípad odtrhnutia predstavuje opakovanú príhodu.
Zvýšená hladina LDL cholesterolu sa dostáva do stien ciev, kde sa usadzuje a tvorí depozity, ktoré priťahujú rôzne bunky. Mení sa vlastnosť cievy, tá sa v mieste usadeniny zužuje a znižuje sa prietok krvi. Cieva sa môže úplne upchať a vzniká infarkt alebo cievna mozgová príhoda. Okrem toho, čím dlhšie je človek vystavený zvýšenej hladine LDL cholesterolu, tým vyššie je riziko vzniku ASKVO, a tým aj závažnej kardiovaskulárnej príhody.
Ďalšími významnými rizikovými faktormi sú artériová hypertenzia, zvýšená hladina krvného tlaku, nebezpečné je fajčenie (ktoré navyše zvyšuje riziko pre onkologické a niektoré pľúcne ochorenia), ovplyvniteľným rizikovým faktorom je aj obezita a päťku týchto hlavných rizikových faktorov uzatvára diabetes mellitus, teda cukrovka. Ich kontrolou je možné výrazne znížiť riziko srdcovo - cievnych ochorení a ich následkov. Aj keď životosprávové opatrenia zohrávajú kľúčovú úlohu pri kontrole LDL cholesterolu v krvi, často je potrebné pre dosiahnutie optimálnych hodnôt využiť farmakologickú liečbu. Práve kvôli skutočnosti, že zlý cholesterol nebolí, pacienti často liečbu nedodržiavajú.
8 spôsobov, ako znížiť riziko ischemickej choroby srdca
Prečo je vysoký krvný tlak nebezpečný?
Pri artériovej hypertenzii, čiže vysokom krvnom tlaku, je tlak krvi na stene cievy vyšší, než je žiaduce. Cieva týmto tlakom trpí a odohrávajú sa v nej nežiaduce zmeny. Za týmito javmi sú zložité mechanizmy. Za normálne hodnoty krvného tlaku považujeme hodnoty pod 120/80 mmHg a nad 90/60 mmHg. V zásade by váš krvný tlak v pokoji nemal presiahnuť 130/85 mmHg. Čím vyšší máte tlak, tým je u vás riziko komplikácií vyššie.
Srdce pri vysokom tlaku vytláča krv do užšieho priestoru, čím sa viac namáha. Aby sa tejto situácii srdce dokázalo prispôsobiť, svalovina ľavej komory postupne hrubne. Tým sa zhorší aj okysličenie srdca. V očiach môžu kvôli vysokému tlaku praskať jemné cievky alebo tam môže presakovať tekutina. Prasknutie cievky pod vysokým tlakom môže mať za následok cievnu mozgovú príhodu. Vysoký tlak poškodzuje aj klbká drobných cievok v obličkách. Vplyvom vysokého tlaku trpia aj samotné cievy. Poškodzuje sa ich vnútorná výstelka a môžu sa na nich usádzať tuky a vznikať krvné zrazeniny. Ak sa cieva upchá, vzniká infarkt.
Diagnostika hypertenzie u seniorov
Diagnostika hypertenzie u seniorov si vyžaduje komplexný prístup. Dôležité je opakované meranie krvného tlaku. Pri meraní krvného tlaku je dôležité použiť správnu veľkosť manžety. Použitie štandardnej manžety u pacientov s nadpriemerným obvodom ramena vedie k nadhodnoteniu TK. Ak obvod ramena prekračuje kritickú hranicu 33 cm, používa sa manžeta pre nadmerné OR 17 x 42 cm (MNO). Okrem merania krvného tlaku je dôležité zhodnotiť aj prítomnosť rizikových faktorov a orgánových komplikácií.
Aby bolo jasné, že máte hypertenziu, teda vysoký krvný tlak, musí vám lekár opakovane namerať vysoký tlak v ambulancii (nie v ten istý deň) alebo si vy musíte namerať vysoký tlak doma. Môžete tak urobiť pomocou tlakomeru. Najobjektívnejšia metóda je 24-hodinové ambulantné meranie tlaku (ABPM), ktoré skúma zmeny vášho tlaku v čase a pri činnostiach počas dňa. V pravidelných intervaloch meria tlak aj počas spánku. Pomáha zároveň odhaliť tzv. Hypertenziu bieleho plášťa, ktorá je charakteristická tým, že pacientovi vždy nameriame vyššie alebo vysoké hodnoty krvného tlaku práve v ambulancii alebo nemocničnom zariadení. Pri 24- hodinovom meraní krvného tlaku sú hodnoty normálne. Pacient má strach z „bieleho“ plášťa, čiže z ambulancie alebo nemocnice. Pri zistení vysokého tlaku lekár zisťuje jeho príčiny. Väčšina hypertonikov má esenciálnu hypertenziu, ktorú liečime len znižovaním tlaku pomocou liekov. Sekundárna hypertenzia sprevádza niektoré nádory nadobličiek, poruchy prívodných ciev obličiek, poruchy samotných obličiek, užívanie niektorých liekov.
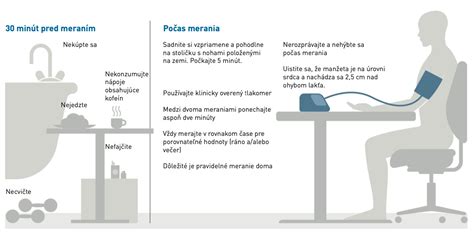
Ako si správne odmerať tlak
Zvoľte si spoľahlivý tlakomer. Manžeta tlakomeru vám musí dobre sedieť. Počas merania majte ruku uvoľnenú, položenú na stoličke alebo vhodnej podložke. Nerozprávajte. Nad manžetou nesmiete mať príliš stiahnutý rukáv. Hodnoty tlaku na oboch ramenách sa môžu líšiť. Ak sa hodnoty odlišujú o viac ako 10 mmHg, upozornite na to svojho lekára. Ak si opakovane nameriate zvýšené hodnoty krvného tlaku, navštívte svojho všeobecného lekára. V nekomplikovaných prípadoch budete v jeho starostlivosti.
Špecifiká liečby hypertenzie u seniorov
Liečba hypertenzie u seniorov si vyžaduje individuálny prístup s ohľadom na vek, pridružené ochorenia a celkový zdravotný stav pacienta. Prevencia KVO manažmentom rizikových faktorov musí byť vedená celoživotne.
Farmakologická liečba
V liečbe hypertenzie sa používajú rôzne skupiny antihypertenzív, ako sú:
- Inhibítory ACE (ACEI): Znižujú tvorbu angiotenzínu II, čím rozširujú cievy a znižujú krvný tlak.
- Blokátory receptorov angiotenzínu II (ARB): Blokujú účinok angiotenzínu II na cievy a nadobličky.
- Betablokátory (BB): Znižujú frekvenciu srdca a silu kontrakcií, čím znižujú krvný tlak.
- Blokátory vápnikových kanálov (BKK): Rozširujú cievy a znižujú krvný tlak.
- Diuretiká: Zvyšujú vylučovanie vody a sodíka z tela, čím znižujú krvný tlak.
Pri liečbe hypertenzie u seniorov sa často používa kombinovaná liečba, ktorá umožňuje dosiahnuť cieľové hodnoty krvného tlaku s nižšími dávkami jednotlivých liekov a minimalizáciou vedľajších účinkov. Dvojkombinácia antihypertenzív vedie k dvojnásobnému zníženiu TK v porovnaní s monoterapiou. Je dôležité zvážiť možné farmakodynamické a farmakokinetické interakcie. Liečba závisí od hodnôt vášho krvného tlaku aj iných faktorov, najmä pridružených ochorení či iných užívaných liekov. Nebuďte prekvapení, ak vám lekár už od začiatku predpíše kombinovaný liek - čiže taký, ktorý obsahuje dve a viac účinných látok. Podľa štúdií sa zistilo, že tieto lieky sú účinné a bezpečné.
Ak vás lekár nastaví na liečbu, nevynechávajte svojvoľne lieky napríklad preto, aby ste si mohli vypiť. Hrozí vám náhly vzostup tlaku, ktorý môže spôsobiť veľmi vážne komplikácie - krvácanie do mozgu, obličiek, infarkt myokardu a iné. Existujú aj niektoré tabletky, ktoré užijete iba podľa potreby pri náhlom vzostupe tlaku, avšak pravidelnú liečbu, ktorú máte užívať denne, nevynechávajte. Samozrejme, lieky a alkohol nekombinujte, môžete si poškodiť váš organizmus.
Nemedikamentózna liečba
Nemedikamentózna liečba je dôležitou súčasťou manažmentu hypertenzie. K liečebnému úspechu prispieva zmena prostredia, úprava životosprávy, správna výživa, fyziatrické procedúry a výchova. V prevencii a v liečbe kardiovaskulárnych ochorení hrá hlavnú úlohu odstránenie rizikových faktorov, až na druhom mieste je medikamentózna liečba a invazívne výkony. Ovplyvnením rizikových faktorov môžeme nielen oddialiť vznik kardiovaskulárneho ochorenia, ale taktiež spomaliť jeho progresiu.
Odporúča sa konzumácia rýb aspoň raz týždenne, v strave musí mať dostatočné zastúpenie ovocie, zelenina, hydina, naopak vylúčiť potraviny bohaté na cholesterol a nasýtené mastné kyseliny. Minimálnou fyzickou aktivitou u seniorov je chôdza stredným tempom aspoň po dobu 30 minút väčšinu dní v týždni. Samozrejmosťou je zanechanie fajčenia a obmedzenie alkoholu. Prevencia je veľmi dôležitá, pretože prognóza infarktu myokardu u starších ľudí je spojená so zlou prognózou.
Pri nízkom kardiovaskulárnom riziku a nie príliš vysokých hodnotách tlaku nepotrebujete lieky. Tlak pomôže upraviť vhodná strava a dostatok pohybu. V niektorých krajinách už lekári predpisujú pohyb ako liek. Zvoľte si najmä vytrvalostné športy, napríklad chôdzu či plávanie. Osvojte si zdravý životný štýl, nech sú vaše hodnoty tlaku akékoľvek. Účinnosť liečby zvyšuje aj dodržiavanie liečebného režimu a pravidelnosť užívania liekov bez prerušovania. Čím lepšia adherencia k liečbe, tým lepšia perspektíva v manažmente ochorenia.
8 spôsobov, ako znížiť riziko ischemickej choroby srdca
Dôležitosť kontroly krvného tlaku
Slovenská nadácia srdca opätovne apeluje na to, aby sme nezabúdali, že hypertenzia je jedným z najvážnejších celospoločenských problémov. Hypertenzia predstavuje hlavný rizikový faktor pre kardiovaskulárnu úmrtnosť a chorobnosť, keďže pôsobí na dôležité cieľové orgány, ako je mozog, srdce, obličky a artérie celého tela. Celosvetovo má viac ako 1 z 3 dospelých vysoký krvný tlak, zdravotný stav, ktorý spôsobuje asi polovicu všetkých úmrtí na mozgové príhody a srdcové choroby a je zodpovedný za odvrátiteľné predčasne úmrtia.
Čím vyšší je krvný tlak, tým väčšie je i riziko poškodenia srdca a krvných ciev v základných orgánoch, ako je mozog a obličky. Nekontrolovaná hypertenzia je na celom svete najdôležitejšou príčinou, ktorej sa dá predchádzať, aby nespôsobila kardiovaskulárne choroby a mozgové príhody. Ak nebude hypertenzia pod kontrolou, môže viesť k infarktu a zväčšeniu srdca, čo dokáže spôsobiť srdcové zlyhanie. Na krvných cievach môžu vzniknúť výdute (aneuryzmy) a slabé miesta, ktoré sa upchávajú a praskajú. Nekontrolovaný tlak v cievach vie spôsobiť krvácanie do mozgu a mŕtvicu.
Bolesti hlavy, zvonenie v ušiach, „muchy“ v očiach, pocit nervozity a napätia, i takto sa dokáže prejaviť hypertenzia - keď krvný tlak presiahne normu, t.j. hodnoty nad 140/90 mmHg. Nerozpoznaná alebo zanedbávaná hypertenzia spôsobuje urýchlené a nezvratné starnutie tepien a poškodzuje tiež životne dôležité cieľové orgány.
Hypertenzia je veľmi často spojená s inými kardiovaskulárnymi rizikovými faktormi. Častejšie sa vyskytuje u mužov ako u žien, zvyčajne sa objavuje okolo štyridsiatky. Obezita je jedným z priťažujúcich sprievodných rizikových faktorov. Vieme, že vysoký krvný tlak je súčasťou metabolického syndrómu, ktorý súvisí so zvýšeným obvodom brucha, abnormalitami cukru v krvi a rovnováhou lipidov. Tieto kritériá sa navzájom ovplyvňujú a posilňujú. Čím viac z nich je prítomných, tým vyššie je kardiovaskulárne riziko. Takmer 50 percent hypertonikov má nadváhu a 40 percent je liečených na vysoký cholesterol.
Zdravotné následky vysokého krvného tlaku môžu zhoršiť ďalšie faktory, ktoré zvyšujú riziko srdcového infarktu, mŕtvice a zlyhania obličiek. Zdravotníci apelujú na to, aby široká verejnosť bola dostatočne informovaná, ako je možné predchádzať a liečiť hypertenziu. Všetci dospelí by mali mať pravidelne kontrolovaný krvný tlak a mali by poznať jeho hodnoty. Ak sú vysoké, ich kroky by mali smerovať priamo k obvodnému lekárovi.
Uvedomelý hypertonik, ktorý sleduje svoje lekárske odporúčania a riadi sa nimi do bodky, pravidelne kontroluje svoj krvný tlak samomeraním a uplatňuje dobrý režimovo-dietetický prístup, má rovnakú šancu na dĺžku života ako človek bez hypertenzie.
Hypertenzia v gravidite
Hypertenzia komplikuje 7 - 10 % tehotností. V gravidite je relatívne bezpečné. V kontexte gravidity sa hypertenzia klasifikuje na:
- Hypertenziu diagnostikovanú už pred graviditou.
- Graviditou indukovanú hypertenziu, ktorá sa objavuje po 20. týždni gravidity a po pôrode väčšinou vymizne do 10 dní.
- Superponovanú preeklampsiu na chronickú hypertenziu, ktorá nepriaznivo vplýva na osud ženy i plodu.
Niekedy sa v tehotenstve objaví vysoký tlak spolu so zvýšeným vylučovaním bielkovín močom. Tento stav nazývame preeklampsia.
Diagnostika a prognostické ukazovatele preeklampsie
Dôležité je vyšetrenie očného pozadia a sledovanie tlaku krvi, najmä po 15. týždni tehotenstva, a stredného artériového tlaku. Kľúčovým ukazovateľom je proteinúria. Proteinúria viac ako 5 g/24 hodín je prognosticky závažná. Pre detekciu preeklampsie sú dôležité trombocyty. Pokles trombocytov pod 150 000 je prognosticky významný ukazovateľ. Počas preeklampsie dochádza k zvýšeniu hodnôt kyseliny močovej, čo súvisí so zvýšeným katabolizmom nukleových kyselín. Normálne hodnoty kyseliny močovej v gravidite do 32. týždňa sú 270 µmol/l, po 32. týždni 315 µmol/l. Zvyšovanie kyseliny močovej o 10 µg za týždeň alebo hodnoty nad 125 µmol/l sú varovné. Hladina albumínov klesá, zatiaľ čo hladina globulínov sa nemení, čo vedie k poklesu kvocientu A/G z hodnoty 1,4 na 1,0. Hodnota A/G na 0,5 je prognosticky závažná. Pri preeklampsii sa zvyšuje AST oproti ALT, čo indikuje poškodenie matky i plodu.
Liečba hypertenzie v tehotenstve
Cieľom liečby je zníženie tlaku krvi na hodnoty bezpečné pre matku i plod. Ako lieky prvej línie sa u žien, ktoré vyžadujú antihypertenznú liečbu pred 28. týždňom tehotenstva, používajú malé dávky betablokátora s malými dávkami hydralazínu. Táto kombinácia minimalizuje nežiaduce reakcie a docieli sa optimálne zníženie tlaku krvi. Ako antihypertenzné látky druhej línie sa používajú blokátory kalciového vstupu alebo prazosin, kde očakávaný úspech prevýši možné riziko. V akútnych prípadoch sa používa urapidil, alebo perorálne podanie nifedipínu, najlepšie v intravenóznej infúzii, pre ich rýchlejšie účinky. Mechanizmus účinku týchto liekov spočíva v tlmení vazokonstrikčných podnetov.
tags: #hypertenzia #a #kardiovaskularne #komplikacie #u #seniorov