Dvojcievne postihnutie periférnej artériovej choroby (PKI) predstavuje závažný stav, ktorý vzniká v dôsledku aterosklerózy, postihujúcej tepny dolných končatín.
Ochorenie koronárnych artérií, známe aj ako ischemická choroba srdca (ICHS), je súhrnné označenie chorôb srdca, ktoré vznikajú na podklade nedokrvenia (ischémie) a tým zníženia až zastavenia dodávky kyslíka do srdcového svalu (myokardu). Je charakterizované patologickým poškodením dôležitých krvných ciev (koronárnych tepien), ktoré zásobujú srdcový sval krvou a živinami. U väčšiny chorých sa jedná o aterosklerózu, ochorenie tepien, pri ktorom sa do poškodenej cievnej steny ukladajú tukové látky, najmä cholesterol a tým tepnu zužujú. Na poškodenej cievnej stene môže vzniknúť koronárna trombóza (krvná zrazenina) alebo môže dôjsť k spasmu (kŕčovitému stiahnutiu) koronárnej tepny.
V tomto článku sa komplexne pozrieme na dvojcievne koronárne postihnutie, jeho príčiny, príznaky, diagnostiku, liečbu a prevenciu, s cieľom zvýšiť povedomie a zlepšiť starostlivosť o pacientov s týmto ochorením.
Vznik a príčiny dvojcievneho postihnutia
Princípom vzniku a rozvoja koronárnej choroby srdca je tvorba aterosklerotických plátov v koronárnych artériách. Aterosklerotické pláty vznikajú v miestach poškodenia vnútornej výstelky ciev (endotelu), kde dochádza k zachytávaniu zoxidovaného LDL cholesterolu, vápnika a rôznych iných molekúl cirkulujúcich krvným obehom. Postupné zväčšovanie aterosklerotického plátu môže viesť k obmedzeniu prietoku krvi cievou a prípadne aj k úplnému upchatiu (uzáveru).

Úplný uzáver cievy aterosklerotickým plátom alebo krvnou zrazeninou následne spôsobuje úplné nedokrvenie a odkysličenie tej časti srdcového svalu, ktorú daná cieva zásobuje. K tvorbe aterosklerotických plátov môže dochádzať nielen v srdcových tepnách, ale aj v tepnách zásobujúcich ostatné orgány tela - napríklad v mozgu či tepnách dolných končatín. Uzáver cievy v mozgu sa nazýva mozgový infarkt (odborne ischemická cievna mozgová príhoda alebo ľudovo porážka či mŕtvica). Ateroskleróza v tepnách dolných končatín sa označuje pojmom ischemická choroba dolných končatín. Proces aterosklerózy postihujúcich viaceré cievne riečiská (viaceré orgány) nazývame generalizovaná ateroskleróza a má zlú prognózu.
Rizikové faktory
Ochorenie koronárnych artérií sa často vyvíja v priebehu desaťročí a na jeho prítomnosť upozorní až infarkt myokardu. Ochorenie patrí sčasti medzi prirodzené známky starnutia organizmu. Riziko komplikácií, ktoré vznikajú v dôsledku aterosklerózy ciev, rastie s vekom, pretože aj pláty v cievach sa zväčšujú postupne. Riziko infarktu a ostatných aterotrombotických príhod je preto vyššie u ľudí nad 55 rokov.
Medzi rizikové faktory patria:
- Fajčenie: Fajčenie poškodzuje cievy a zvyšuje riziko tvorby plakov. Chemikálie v cigaretách znižujú hladinu HDL cholesterolu (tzv. dobrého cholesterolu) a zvyšujú hladinu LDL cholesterolu (tzv. zlého cholesterolu). Vo vyššom riziku sú preto aj fajčiari, keďže chemikálie v cigaretách znižujú hladinu HDL cholesterolu (tzv. dobrého cholesterolu) a zvyšujú hladinu LDL cholesterolu (tzv. zlého cholesterolu).
- Vysoký krvný tlak (Hypertenzia): Vysoký krvný tlak poškodzuje steny artérií, čím uľahčuje ukladanie plakov. K prevencii patrí aj správna liečba zvýšenej hladiny lipoproteínov, vysokého krvného tlaku (arteriálnej hypertenzie), diabetes mellitus (cukrovky).
- Cukrovka (Diabetes Mellitus): Pacienti s cukrovkou majú až dvojnásobne vyššie riziko ochorenia koronárnych artérií. Je preto nevyhnutné pravidelne užívať lieky, ktoré kontrolujú hladiny cukru (glykémie) a znižujú vysoký krvný tlak.
- Zvýšené Koncentrácie Cholesterolu v Krvi (Hypercholesterolémia): Nadmerný prísun cholesterolu v potrave podmieňuje vznik plaku na stenách ciev. Je preto vhodné obmedziť nezdravé tuky v strave a snažiť sa o udržanie sérových hladín cholesterolu a triacylglycerolov v norme.
- Nadváha a Obezita: Obezita vedie k cukrovke 2. typu a vysokému krvnému tlaku alebo metabolickému syndrómu.
- Starnutie: Starnutie prirodzene zvyšuje riziko poškodenia a zúženia tepien.
- Pohlavie: Častejšie postihuje mužov, avšak riziko pre ženy sa zvyšuje po menopauze. Ženám pred menopauzou poskytujú určitú ochranu estrogény, ktoré svojim ochranným účinkom na cievnu výstelku výrazne spomaľujú - až zabraňujú rastu aterosklerotických plátov. Po menopauze sa však riziko rozvoja koronárnej choroby srdca u žien behom 5 až 7 rokov vyrovnáva s kardiovaskulárnym rizikom mužov. Riziko akútneho srdcového infarktu je v strednom veku vyššie u mužov, ako u žien, po menopauze sa tento rozdiel vyrovnáva.
- Etnický Pôvod a Genetická Predispozícia: Niektoré etnické skupiny majú vyššie riziko vzniku koronárnej choroby srdca. Svoju úlohu hrajú aj vrodené (genetické) predpoklady.
- Vysoká Miera Stresu: Vysoká miera stresu môže poškodiť tepny a zhoršiť ďalšie rizikové faktory koronárnej artérie.
- Nezdravá Strava: Nezdravá strava s vysokým obsahom nasýtených tukov, transmastných kyselín, soli a cukru môže zvýšiť riziko ischemickej choroby srdca.
- Spánkové Apnoe: Opakované vynechania dýchania počas spánku, ktoré zvyšuje krvný tlak a tak deformuje kardiovaskulárny systém - môže to viesť k ochoreniu koronárnych artérií.
- C-reaktívny Proteín (CRP): Vysoké hladiny hs-CRP môžu byť rizikovým faktorom srdcových ochorení.
- Vysoké Hladiny Triglyceridov: Zvyšujú riziko ochorenia koronárnych artérií, najmä u žien.
- Homocysteín: Aminokyselina, ktorú telo používa na produkciu bielkovín, môže pri zvýšených koncentráciách zvýšiť riziko koronárnych ochorení.
- Preeklampsia: Stav vyvíjajúci sa počas tehotenstva, ktorý spôsobuje vysoký krvný tlak a vyššie množstvo bielkovín v moči. Tieto faktory neskôr v živote ženy vedú k vyššiemu riziku srdcových ochorení.
- Nadmerná Konzumácia Alkoholu: Spôsobuje poškodenie srdcového svalu.
- Chronické Obličkové Ochorenie: Pacienti s chronickým obličkovým ochorením sú vo vyššom riziku úmrtia na srdcovocievne ochorenie, čo by malo byť hlavným dôvodom pravidelnej kontroly laboratórnych a klinických parametrov - a to najmä tlaku krvi, glykémie a koncentrácie tukov v krvi.

Len niektoré rizikové faktory sú ovplyvniteľné. Preventívne opatrenia sú: zdravé stravovanie, zodpovedajúce dietnym opatreniam v prevencii aterosklerózy, (poznámka: význam obsahu cholesterolu a rôznych tukov v potravinách je v súčasnosti mierne prehodnocovaný), pravidelné cvičenie alebo iná zodpovedajúca fyzická aktivita, udržovanie normálnej telesnej hmotnosti, prípadne zanechanie fajčenia. K prevencii patrí aj správna liečba zvýšenej hladiny lipoproteínov, vysokého krvného tlaku (arteriálnej hypertenzie), diabetes mellitus (cukrovky).
Príznaky dvojcievneho postihnutia
Zúženie koronárnych artérií sa spočiatku prejaví pri nadmernej záťaži organizmu, napríklad pri cvičení, chôdzi do schodov a podobne prostredníctvom pocitu búšenia srdca. Vzhľadom na to, že sa plaky i naďalej ukladajú na steny koronárnych artérií, môžu sa neskôr objaviť príznaky ako:
- Bolesť v Hrudníku (Angina Pectoris): Pocity tlaku alebo tesnosti v hrudi v strede hrudníka alebo na jeho ľavej strane. Bolesť zvyčajne zmizne v priebehu niekoľkých minút po zastavení stresovej aktivity. Angina pectoris je typická svojím tupým charakterom bolesti. Znamená to, že miesto bolesti sa nedá presne lokalizovať. Tým sa odlišuje od presne lokalizovateľnej bolesti podmienenej bolesťou chrbtice. Anginózna bolesť často ako obruč zviera celý hrudník a niekedy môže vyžarovať do ľavého ramena a predlaktia (poprípade krku a brady).
- Ak bolesť vzniká pri námahe, označuje sa ako námahová resp. stabilná angina pectoris. Bolesti, ktoré sa objavujú len pri námahe, sú znakom toho, že koronárne cievy ešte dokážu zabezpečiť dostatočný prietok krvi srdcom v pokoji.
- Ak vznikne náhle v kľude, alebo vzniká pri stále menšej a menšej námahe, hovoríme o nestabilnej angine pectoris. Nestabilná angina pectoris je novovzniknutá alebo zhoršená angina pectoris, ktorá vzniká v pokoji alebo po minimálnej námahe, obyčajne trvá viac, ako 10 minút, alebo jej záchvaty sa stali častejšie, dlhšie alebo intenzívnejšie, ako boli predtým. Je charakteristické, že často vzniká v noci, keď je pacient v úplnom pokoji.
- Bolesť v Krku, Ramene alebo Chrbte: U niektorých ľudí, najmä žien, môže byť táto bolesť krátka alebo ostrá a okrem hrudníka sa môže lokalizovať aj na krku, ramene alebo chrbte.
- Dýchavičnosť: Dýchavičnosť a extrémna únava sú pomerne časté príznaky tohto ochorenia. Ďalšími príznakmi, ktoré už zodpovedajú zlyhávaniu srdca, sú dýchavičnosť, prejavujúca sa spočiatku len pri námahe - srdcová astma (lat. asthma cardiale), ďalej pocit slabosti a nevýkonnosti, prípadne pocit búšenia alebo naopak vynechávania srdca, čo zodpovedá pridruženým poruchám srdcového rytmu.
- Infarkt Myokardu: Ak dôjde k úplnej blokácii tepny, vznikne infarkt myokardu, prejavujúci sa drvivým tlakom v hrudi a bolesťou v ramene a sánke, niekedy sprevádzaný dýchavičnosťou a potením. Infarkt myokardu vzniká pri úplnom uzávere koronárnej tepny, čím vzniká ischémia, spôsobujúca odumieranie buniek srdcového svalu. Ischemické bunky môžu produkovať elektrické potenciály, vedúce k smrteľnej poruche srdcového rytmu - fibrilácii komôr a náhle srdcovej smrti, čo môže byť prvým a jediným príznakom ischemickej choroby srdca.
Obmedzenie prietoku krvi v končatinách vyvoláva vznik bolesti pri chôdzi a v pokročilejších štádiách aj v kľude. Končatina býva bolestivá, bledá a opuchnutá s bolestivou reakciou na každý tlak, čiže aj na chôdzu.
Mnohí pacienti však nepociťujú nijaké príznaky, vtedy sa hovorí o nemej (silentnej) forme ischemickej choroby srdca. Je zriedkavejšie diagnostikovaná a pacienti potom nie sú primerane liečení; častejšie potom prekvapí komplikáciami alebo náhlym úmrtím.
Diagnostika
Včasná diagnostika ischemickej choroby je založená na anamnéze (príznakoch, ktoré popisuje pacient) a ďalších vyšetreniach. Diagnostika ochorenia koronárnych artérií je väčšinou spojená s prítomnosťou typických príznakov (námahové bolesti na hrudi) a iných ťažkostí pacienta. Okrem anamnézy lekár realizuje fyzické vyšetrenie a objedná rutinné krvné testy.
Medzi diagnostické metódy patria:
- Elektrokardiogram (EKG): Zaznamenáva elektrické signály jednotlivých oddielov srdca a často odhalí dôkazy o predchádzajúcom alebo prebiehajúcom infarkte. Zmeny na elektrokardiograme (EKG) sa niekedy neobjavia na štandardnom zázname, zhotovenom v pokoji a je potrebné vyšetrenie EKG pri fyzickej záťaži (ergometria) alebo 24 - hodinový záznam EKG (Holterovo monitorovanie).
- Holter Monitoring: Pacient nosí prenosný monitor 24 hodín.
- Echokardiografia: Používa zvukové vlny na vytváranie obrazov srdca a pomáha diagnostikovať poruchy v prečerpávaní krvi srdcom. Môžu, ale nemusia sa zistiť abnormality pri echokardiografickom vyšetrení (citlivejšie je echokardiografické vyšetrenie pri záťaži).
- Záťažový Test: Využíva sa súbežne s elektrokardiografiou a informuje o zvládaní záťaže, respektíve o zaťažení srdcového svalu fyzickou aktivitou.
- Srdcová Katetrizácia a Angiogram: Rozhodujúce je zobrazovacie vyšetrenie koronárnych ciev koronárnou angiografiou (rentgenovým zobrazením koronárnych tepien po naplnení rentgenkontrastnou látkou) alebo koronárnou CT angiografiou (CTA, zobrazenie koronárnych tepien pomocou počítačovej tomografie). Používajú špeciálne farbivo vstrekované do koronárnych artérií na vykreslenie blokád v tepnách. Koronárna angiografia je síce invazívne vyšetrenie, vyžadujúce zavedenie katétra priamo do koronárnej tepny, ale v prípade pozitívneho nálezu umožňuje priamo cez tento katéter zúženie tepny ošetriť - realizovať perkutánnu koronárnu intervenciu. CTA je vyšetrenie neinvazívne, ale má o niečo menšiu rozlišovaciu schopnosť a neumožňuje nadväzujúcu liečbu, preto sa volí skôr u pacientov, kde sa závažný pozitívny nález nepredpokladá.

Liečba dvojcievneho postihnutia a PKI
Liečba sa sústreďuje na miernenie príznakov bolesti v hrudi, dýchavičnosti a na znižovanie rizika vzniku srdcovej príhody a srdcového zlyhania. Súčasťou liečby je radikálna zmena stravovacích návykov a úprava životného štýlu.
Zmena životného štýlu
Zdravý životný štýl môže pomôcť udržať tepny silné a zamedziť tvorbe plaku. Kľúčové opatrenia zahŕňajú:
- Obmedzenie Príjmu Živočíšnych Tukov a Živočíšnych Výrobkov.
- Zanechanie Fajčenia.
- Eliminácia Stresu.
- Zavedenie Pravidelnej Fyzickej Aktivity.
Medikamentózna Liečba
Jedným z hlavných cieľov medikamentóznej liečby (liečba pomocou liekov) je obmedzenie tvorby a zväčšovania aterosklerotických plátov. Za týmto účelom sa využívajú hypolipidemiká, najčastejšie statíny, ktoré znižujú hladiny LDL cholesterolu v krvi. Dôležitá je aj kontrola krvného tlaku u hypertonikov a hladín cukru v krvi u pacientov s diabetom.
Ďalším dôležitým cieľom je obmedzenie komplikácií spojených so vznikom krvných zrazenín. K tomu sa využívajú lieky, ktorých cieľom je zabrániť zhlukovaniu (agregácii) krvných doštičiek (antiagreganciá) a tiež lieky, ktoré okrem obmedzenia aktivácie krvných doštičiek obmedzujú tvorbu krvných zrazenín (antikoagulanciá).
Revaskularizačná liečba
V prípade nedostatočného účinku konzervatívnej liečby sa individuálne zváži revaskularizačná liečba - obnovenie prietoku cez zúženú koronárnu tepnu. Aby sa zistilo, či myokard za zúžením koronárnej tepny je revaskularizáciou zachrániteľný, je možné vykonať testy jeho viability (životaschopnosti).
Revaskularizácia
Perkutánna Koronárna Intervencia (PKI)
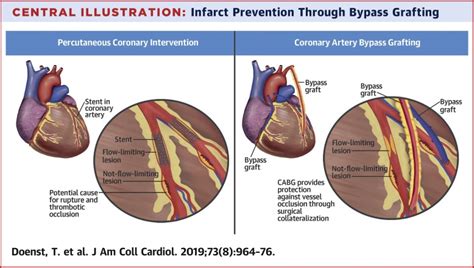
Volí sa perkutánna koronárna intervencia (PKI), teda liečba cez katéter zavedený cez tepny, ktorým sa do postihnutého úseku koronárnej tepny zavedie balónik a jeho nafúknutím sa zúžené miesto rozšíri (perkutánna transluminálna koronárna angioplastika, PTCA), alebo aj kovový stent - sieťovinová trubička, ktorá ošetrené miesto vystuží a bráni opätovnému zužovaniu.
Perkutánne koronárne intervencie:
- POBA - percutaneus only balloon angioplasty
- PCI + stent - stenting PCI
Stenty:
- BMS - bare metal stent (prostý kovový stent)
- DES - drug eluting stent (obsahuje liečivo, ktoré sa postupne uvoľňuje)
U pacientov, ktorí majú akútny infarkt myokardu s kardiogénnym šokom, zlepšuje výsledky skorá revaskularizácia „culprit“ artérie pomocou perkutánnej koronárnej intervencie (PKI). V multicentrickej štúdii sa náhodne priradilo 706 pacientov s viaccievnym koronárnym postihnutím, akútnym infarktom myokardu a kardiogénnym šokom, do jednej z dvoch skupín podľa počiatočnej revaskularizačnej stratégie: buď PKI len „culprit“ lézie, s možnosťou odloženej revaskularizácie „nonculprit“ lézií, alebo stratégia okamžitej viaccievnej PKI. Primárnym cieľom bol kompozit úmrtia alebo závažného poškodenia obličiek vyžadujúceho renálnu substitučnú liečbu do 30 dní po randomizácii.
Tabuľka 1: Výsledky štúdie "PKI len culprit lézie" vs. "Okamžitá viaccievna PKI"
| Parameter | PKI len culprit lézie (n=344) | Okamžitá viaccievna PKI (n=341) | Relatívne riziko (RR) | 95 % CI | P-hodnota |
|---|---|---|---|---|---|
| Primárny cieľ (úmrtie alebo závažné poškodenie obličiek) | 45,9 % (158 pacientov) | 55,4 % (189 pacientov) | 0,83 | 0,71 až 0,96 | 0,01 |
| Úmrtie | Nie je uvedené | Nie je uvedené | 0,84 | 0,72 až 0,98 | 0,03 |
| Renálna substitučná liečba | Nie je uvedené | Nie je uvedené | 0,71 | 0,49 až 1,03 | 0,07 |
Po 30 dňoch sa primárny cieľ vyskytol u 158 z 344 pacientov (45,9 %) v skupine „PKI len culprit lézie“ a u 189 z 341 pacientov (55,4 %) v skupine „okamžitej viaccievnej PKI“ (RR 0,83; 95 % CI 0,71 až 0,96; P = 0,01). Relatívne riziko úmrtia v skupine „PKI len culprit lézie“ v porovnaní so skupinou „okamžitej viaccievnej PKI“ bolo 0,84 (95 % CI 0,72 až 0,98; P = 0,03), a relatívne riziko renálnej substitučnej liečby bolo 0,71 (95 % CI 0,49 až 1,03; P = 0,07).
Uvedená štúdia naznačuje, že stratégia PKI len „culprit“ lézie, s možnosťou odloženej revaskularizácie „nonculprit“ lézií, môže byť prospešnejšia pre pacientov s viaccievnym koronárnym postihnutím, akútnym infarktom myokardu a kardiogénnym šokom.
Aortokoronárne premostenie (AKP)
Druhou možnosťou je chirurgické preklenutie zúženia koronárnej tepny - aortokoronárne premostenie (AKP), čiže koronárny bypass - našitie cievneho štepu, ktorým krv obchádza zúžený úsek koronárnej tepny. Aortokoronárne premostenie (skratka AKP; hovorovo, bežne používané aortokoronárny alebo koronárny bypass; angl. coronary artery bypass grafting, skratka CABG) je kardiochirurgická operácia, ktorej cieľom je premostenie zúženého úseku koronárnej artérie srdca tepenným alebo žilovým štepom a zlepšiť tak zásobovanie postihnutého myokardu okysličenou krvou. Vykonáva sa spravidla ako plánovaná operácia s cieľom znížiť riziko vzniku infarktu myokardu a zlepšiť kvalitu života pacienta.
Pre aortokoronárnne premostenie sa ako cievny štep používa nahraditeľná pacientova cieva - povrchová žila z dolnej končatiny, lepšiu trvanlivosť však majú tepnové štepy napríklad z radiálnej tepny na ruke. Alternatívne sa vykonáva revaskularizácia s použitím prsnej tepny, prebiehajúcej po vnútornej strane hrudníka (a. mammaria int.), pri ktorej nie je štep potrebný.
Po takomto zákroku pacient dlhodobo dostáva liečbu, ktorá obmedzuje zhlukovanie krvných doštičiek a tým tvorbu krvnej zrazeniny v mieste poškodenej cievnej steny (antitrombotická liečba) - kyselina acetylsalicylová a P2Y12 inhibítor (clopidogrel, prasugrel a pod.).
Pre revaskularizáciu myokardu je u mnohých pacientov aplikovateľné AKP aj perkutánna koronárna intervencia (PKI). Hoci výsledky AKP bývajú trvalejšie, PKI je menej zaťažujúca. AKP máva lepšie výsledky u pacientov s pridruženými chorobami, napr. u diabetikov. Uprednostňuje sa aj u pacientov, u ktorých je potrebný kardiochirurgický výkon z iného dôvodu (napr. operácia chlopne).
tags: #dvojcievne #postihnutie #pki