Zdravotný stav obyvateľov Slovenska je dlhodobo formovaný kombináciou demografického vývoja, životného štýlu a dostupnosti zdravotnej starostlivosti. Medzi najvýznamnejšie zdravotné problémy patria choroby obehovej sústavy, nádorové ochorenia, choroby dýchacej a tráviacej sústavy, ako aj ochorenia pohybového aparátu. Zdravé obyvateľstvo je nevyhnutným predpokladom pre stabilnú, udržateľnú a inkluzívnu spoločnosť. Zlepšovanie zdravia má rozhodujúci význam pri znižovaní chudoby a taktiež aj v súvislosti s nepriaznivou demografickou situáciou a starnúcou spoločnosťou v EÚ. Zdravie zároveň zohráva dôležitú úlohu pri kvalite života a hospodárskom raste spoločnosti.
Demografický vývoj a hlavné príčiny chorobnosti a úmrtnosti na Slovensku
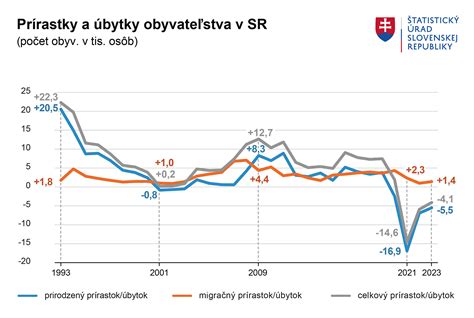
Podľa údajov Štatistického úradu SR žilo k 31. 12. 2020 v Slovenskej republike 5 459 781 obyvateľov, z toho bolo 2 666 486 mužov (48,8 %) a 2 793 295 žien (51,2 %). Priemerný vek obyvateľov sa na Slovensku postupne zvyšuje a v roku 2019 prvýkrát prekročil hranicu 41 rokov (41,1 roka). U žien to bolo 42,8 roka a u mužov 39,7 roka. V priebehu sledovaného obdobia 2015 - 2020 sa priemerný vek obyvateľov Slovenska zvýšil o 1,2 roka. Od roku 2015 pozorujeme trend rastu reprodukčných ukazovateľov - mierne sa zvyšuje pôrodnosť, naďalej klesá potratovosť a prirodzený prírastok na 1 000 obyvateľov je v kladných číslach. Nárast prirodzeného prírastku je výsledkom zvyšujúcej sa pôrodnosti a zlepšujúcich sa úmrtnostných pomerov v posledných rokoch analyzovaného obdobia. Základným ukazovateľom úrovne životných podmienok obyvateľov a úmrtnosti je vo všeobecnosti stredná dĺžka života. Úmrtnosť je jedným z indikátorov zdravotného stavu, ktorý ovplyvňuje demografickú štruktúru obyvateľov.
V sledovanom období zomieralo v SR 52 až 54-tisíc ľudí ročne. V štruktúre úmrtnosti podľa príčin smrti nenastali v posledných rokoch v populácii Slovenska výrazné zmeny. Medzi najčastejšie príčiny úmrtí patria choroby obehovej sústavy a nádorové ochorenia.
Choroby obehovej sústavy
Choroby obehovej sústavy zostávajú najčastejšou príčinou úmrtí. V roku 2024 predstavovali približne 45 % všetkých úmrtí, u žien tvorili približne polovicu príčin smrti a u mužov okolo 40 %. Zároveň ide o najčastejší dôvod hospitalizácií, keď bolo pre kardiovaskulárne ochorenia evidovaných viac ako 157-tisíc hospitalizácií, čo predstavuje 14,6 % zo všetkých hospitalizačných prípadov. Medzi najčastejšie nové diagnózy v kardiologických ambulanciách patrí hypertenzia, ktorej výskyt medziročne vzrástol približne o 6 %. U mladých ľudí do 25 rokov dominujú poruchy srdcového rytmu.
Nádorové ochorenia
Nádorové ochorenia predstavujú druhú najčastejšiu príčinu úmrtí. V roku 2024 na ne zomrelo 13 337 osôb, čo je približne štvrtina všetkých úmrtí. Identifikovaných bolo viac ako 38-tisíc nových prípadov zhubných nádorov. Výskyt onkologických ochorení má dlhodobo rastúci trend, najmä v dôsledku starnutia populácie. Úmrtnosť na nádorové ochorenia však postupne klesá. V porovnaní s priemerom rokov 2001 - 2005 sa v roku 2024 znížila približne o 13,4 %, čo poukazuje na zlepšenie dostupnosti diagnostiky a liečby. V roku 2019 podľahlo rakovine približne 13 700 ľudí - po Maďarsku ide o druhú najvyššiu mieru úmrtnosti v EÚ. Pri predčasných úmrtiach (do 75 rokov) boli takmer rovnako zastúpené nádory a choroby obehovej sústavy, s miernou prevahou u nádorov. V produktívnom veku 25 - 64 rokov bol z celkového počtu úmrtí v danej vekovej skupine najvyšší podiel úmrtí na nádory, čo upozorňuje na nevyhnutnosť zvýšenia povedomia populácie o absolvovaní preventívnych prehliadok.
Podľa najnovších odhadov sa na základe tendencií výskytu v predchádzajúcich rokoch na Slovensku v roku 2020 očakávalo takmer 30 000 nových prípadov ochorenia na rakovinu. Predpoklad bol, že u mužov budú štandardizované miery výskytu pre všetky druhy rakoviny v porovnaní s priemerom EÚ vyššie, ale u žien budú podobné. U mužov sú hlavnými druhmi rakoviny rakovina hrubého čreva a konečníka (18 %), potom rakovina pľúc a prostaty (obe 16 %). U žien je vedúcim druhom rakoviny rakovina prsníka (23 %), nasleduje rakovina hrubého čreva a konečníka (15 %) a rakovina maternice (8 %).
Ďalšie ochorenia a hospitalizácie
Po chorobách obehovej sústavy a nádorových ochoreniach patria medzi najčastejšie dôvody hospitalizácií choroby tráviacej sústavy a pohybového aparátu. Nasledovali hospitalizácie na nádory (10,5 %; v počte 103 162) a choroby tráviacej sústavy (9,1 %; v počte 88 866). Častými sú i hospitalizácie pre poranenia, otravy a niektoré následky vonkajších príčin (8,0 % v počte 78 290), ktoré sa však viac týkali mužov. Choroby svalovej a kostrovej sústavy a spojivového tkaniva predstavujú 6,5 % hospitalizácií s počtom 63 687 a choroby dýchacej sústavy 6,4 % v počte 62 762 hospitalizácií.
Duševné zdravie
Od roku 2011 je zaznamenaný najvýraznejší nárast počtu nových pacientov v ambulantnej psychiatrickej starostlivosti u 15 - 19 ročných. Počet nových mladistvých pacientov sa v roku 2019 oproti roku 2011 zvýšil o 36 % (v prepočte na 10 000 obyvateľov uvedenej vekovej skupiny).
Dostupnosť a využívanie zdravotnej starostlivosti
V roku 2024 sa uskutočnilo viac než 68 miliónov ambulantných vyšetrení, čo v priemere predstavuje takmer 13 návštev na jedného obyvateľa. Najvyššiu návštevnosť zaznamenávajú ambulancie všeobecných lekárov pre dospelých, kde jeden lekár rieši v priemere viac než 9 500 návštev pacientov ročne. Preventívnu prehliadku absolvovalo v roku 2024 len 46 % dospelej populácie. Najnižšia účasť bola zaznamenaná vo vekovej skupine 25 - 44 rokov.
Determinanty zdravia: Komplexný pohľad
Zdravie populácie je komplexný stav ovplyvnený širokou škálou faktorov, ktoré sa vzájomne prelínajú a podmieňujú. Tieto faktory, označované ako determinanty zdravia, majú zásadný vplyv na zdravotnú starostlivosť a verejné zdravie. Pochopenie a adresovanie týchto determinantov je kľúčové pre zlepšovanie zdravotného stavu obyvateľstva a znižovanie nerovností v zdraví. Determinanty zdravia sú príčiny a podmienky, ktoré komplexne pôsobia na zdravie človeka. Zahŕňajú širokú škálu aspektov, od genetických predispozícií, cez životný štýl a sociálne prostredie, až po ekonomické a environmentálne faktory. Na zdravie populácie majú často väčší vplyv faktory ako vzdelanie, ekonomický status, podnebie, či životné prostredie, než dnešné systémy zdravotníctva.
Environmentálne faktory
Prírodné životné prostredie je nevyhnutné pre život človeka vôbec. Presadzovanie ekologického správania spoločnosti a jednotlivcov v záujme zachovania prírodnej rovnováhy musí byť základným princípom politiky štátu. Obnoviteľnosť prírodných zdrojov nie je neobmedzená. Životné prostredie, prírodné ako aj človekom pretvorené, patrí k zdrojom faktorov, ktoré ovplyvňujú zdravie človeka a jeho životnú pohodu (tzv. environmentálne zdravie). Podľa údajov Svetovej zdravotníckej organizácie (WHO) umiera v európskom regióne každý rok takmer jeden a pol milióna ľudí na ochorenia, ktoré súvisia s kvalitou životného prostredia. Toto číslo zodpovedá 16 % všetkých úmrtí spôsobených environmentálnymi rizikami, ktorým sa možno vyhnúť alebo ich odstrániť. Rizikové faktory správania a environmentálne rizikové faktory sú zodpovedné za takmer polovicu všetkých úmrtí. Environmentálne faktory ako znečistenie ovzdušia prispievajú k výraznému počtu úmrtí, pričom len vystavenie jemným tuhým časticiam a ozónu súvisí so 7 % všetkých úmrtí. Úmrtia spôsobené znečistením ovzdušia sú spájané hlavne s ochoreniami obehovej sústavy, respiračnými ochoreniami a niektorými druhmi rakoviny. Nedostatočnou hygienou vznikajú environmentálne a zdravotné problémy, rovnako ako aj hluk spôsobený činnosťou človeka.
Sociálno-ekonomické faktory
Sociálny gradient je definovaný ako vplyv úrovne sociálno-ekonomických faktorov na zdravie. Uznáva sa za štatisticky dokázané, že jedinci nižšieho socioekonomického postavenia (vyjadreného kvalitou materiálneho zabezpečenia - spotreby domácnosti a úrovňou dosiahnutého vzdelania) sú častejšie chorí ako „bohatí“. Sociálne príčiny teda prispievajú k rozdielom vo výskyte chorobnosti a úmrtnosti medzi sociálnymi skupinami.
Pracovné podmienky
Pracovný potenciál je časť zdravotného potenciálu jedinca, ktorá ovplyvňuje jeho možnosti pracovného uplatnenia. Pracovné podmienky vytvárajú v interakcii s pracovným potenciálom človeka pracovné požiadavky. Kvalita pracovných podmienok, ako aj prístup k zamestnaniu, výrazne ovplyvňujú fyzické a psychické zdravie.
Životný štýl a rizikové faktory správania
Približne polovicu všetkých úmrtí na Slovensku v roku 2019 možno spojiť s rizikovými faktormi správania, vrátane rizík súvisiacich so stravovaním, fajčením tabaku, spotrebou alkoholu a nízkou fyzickou aktivitou, čo je väčší podiel v porovnaní s priemerom EÚ na úrovni približne dve z piatich úmrtí. Riziká spojené so stravovaním vrátane nízkeho príjmu ovocia a zeleniny a vysokej spotreby soli prispeli v roku 2019 k 26 % všetkých úmrtí na Slovensku, čo je vysoko nad priemerom EÚ, ktorý je 17 %. Podiely súvisiace so spotrebou tabaku (17 %), spotrebou alkoholu (6 %) a nedostatkom fyzickej aktivity (2 %) sa rovnali priemerom EÚ. Nárast strednej dĺžky života medzi rokmi 2000 a 2020 bol spôsobený najmä zníženiami úmrtnosti na kardiovaskulárne ochorenia.
Zdravotná gramotnosť ako kľúčový determinant zdravia
Zdravotná gramotnosť je v podmienkach Slovenskej republiky pomerne novou oblasťou, ktorej je potrebné venovať adekvátnu pozornosť v súvislosti s rôznymi cieľovými skupinami. Zdravotné uvedomenie znamená mať kognitívnu a sociálnu zručnosť, ktorá determinuje motiváciu a schopnosť jednotlivcov získať prístup k zdravotným informáciám, rozumieť im a využívať ich na rozvoj a udržanie dobrého zdravia (WHO).
Význam zdravotnej gramotnosti
Rôzne štúdie dokazujú, že pre ľudí s nízkou zdravotnou gramotnosťou je náročné získať informácie o zdraví, porozumieť im, posúdiť ich adekvátnosť, a vhodne použiť. Naopak ľudia, ktorí majú vyššiu zdravotnú gramotnosť, robia vhodnejšie každodenné rozhodnutia týkajúce sa ich zdravia, ako napríklad výber zdravších potravín, či venovanie sa fyzickým aktivitám. No najmä títo ľudia dbajú viac na prevenciu v porovnaní s využívaním zdravotníckych zariadení z dôvodu už vzniknutého ochorenia. Ako pacienti, efektívnejšie komunikujú o svojich problémoch s lekárom, lepšie porozumejú liečbe, a odporúčaniam zdravotníkov, a majú lepšie klinické výsledky. U ľudí má výchova k zdraviu sprostredkovať poznatky vo vzťahu k potrebe starať sa o svoje zdravie a zdravie svojich detí a blízkych. Výstupom podpory zdravia je uvedomenie si zodpovednosti za svoje zdravie a nad možnosťami, ktoré môžu zdravie podporiť.
Zdravotná gramotnosť: Prehľad
Aktivity na Slovensku na podporu zdravotnej gramotnosti
Na Slovensku sa prvý krát uskutočnil prieskum HLS v rokoch 2019 - 2021. HLS19 prebiehal v rámci spolupráce medzi 20 zapojenými európskymi krajinami, a to napríklad tiež v Českej republike, Rakúsku a Maďarsku. Slovensko tak získalo možnosť odhaliť rozdiely v úrovni zdravotnej gramotnosti nielen v rámci regiónov, ale zároveň v porovnaní so susednými krajinami. Garantom prieskumu v SR bol ÚVZ SR. Od júna do septembra 2020 bolo náhodne oslovených viac ako 2000 dospelých obyvateľov SR regionálnymi úradmi verejného zdravotníctva k vyplneniu anonymných dotazníkov tak, aby boli splnené medzinárodne stanovené kritériá pre naplnenie výskumnej vzorky. Úrad verejného zdravotníctva SR sa v roku 2019 stal súčasťou medzinárodnej siete Action Network on Measuring Population and Organizational Health Literacy (M-POHL), ktorá vznikla pod záštitou Svetovej zdravotníckej organizácie (WHO) v roku 2018 so zámerom zlepšovať úroveň zdravotnej gramotnosti vo svete.
Iniciatívy a programy zamerané na zlepšenie zdravotnej gramotnosti
Jednou zo základných úloh verejného zdravotníctva, je zvýšiť úroveň verejného zdravia prostredníctvom podpory zdravia, ktorá je zameraná na zvyšovanie schopnosti ľudí ovplyvňovať a zlepšovať svoje zdravie. Procesy podpory zdravia umožnia ľuďom zvýšiť zdravotné uvedomenie na základe objektívnych informácií, ktoré sa odrazia v zlepšení kontroly nad vlastným zdravím. Uvedomelé správanie jedincov vo vzťahu k zdraviu si vyžaduje vhodné podmienky na rozvoj pozitívnych oblastí života. Hlavným cieľom novej aktualizácie Národného programu podpory zdravia pre roky 2021 - 2030 je zlepšovať zdravotný stav obyvateľov SR prostredníctvom zvyšovania úrovne zdravotného uvedomenia a podpory zdravia. Prieskum Zdravotné uvedomenie a správanie sa obyvateľov Slovenskej republiky sa robí na Slovensku od roku 2013, v pravidelnom 3 ročnom intervale. Cieľom prieskumu je zistiť atribúty zdravotného uvedomenia a správania sa obyvateľov Slovenskej republiky. Zber údajov prebieha za pomoci 36 regionálnych úradov verejného zdravotníctva SR.
Multidisciplinárny prístup a starostlivosť o rizikových pacientov
Starostlivosť o rizikových pacientov, ako aj podpora a rozvoj zdravotnej gramotnosti laickej verejnosti musia byť založené na multidisciplinárnom prístupe a implementácii intervencií nielen zdravotníckych, ale aj sociálnych pracovníkov. Zborník odborných a vedeckých príspevkov z odborného seminára pre sestry, fyzioterapeutov, sociálnych pracovníkov a študentov ošetrovateľstva je jedným z výstupov projektov KEGA.
Oblasti zamerania príspevkov
Zborník ponúka platformu na výmenu poznatkov a skúseností v oblasti zdravotnej gramotnosti z rôznych aspektov, a tiež v prepojení na oblasť výživy a pohybovej aktivity. Na výživu a pohybovú aktivitu u rizikových pacientov sú zamerané príspevky alebo abstrakty, ktoré spracúvajú hodnotenie stavu výživy a fyzickej aktivity u rizikových pacientov a hodnotenie nutričného stavu v dlhodobej starostlivosti o seniorov. S oblasťou výživy súvisia aj príspevky zamerané na skríning porúch výživy u pacientov po cievnej mozgovej príhode, predoperačnú nutričnú podporu geriatrických pacientov, výživové a kineziologické determinanty sociálnej inklúzie seniorov a konzervatívnu liečbu pri poruchách prehĺtania u rizikových pacientov. Zborník obsahuje aj príspevok zameraný na hodnotenie aktivity a samostatnosti v aktivitách denného života seniorov, aplikáciu prvkov fyzioterapeutickej a ošetrovateľskej starostlivosti v liečbe geriatrického pacienta, vplyv dýchania na celkové zdravie človeka, a tiež vplyv osamelosti na fyzické a psychické zdravie u seniorov v domácom prostredí.
Význam multidisciplinárneho prístupu
Komplexná starostlivosť o zdravie si vyžaduje spoluprácu rôznych odborníkov a inštitúcií. Zdravotnícki pracovníci, sociálni pracovníci, pedagógovia a ďalší odborníci musia spolupracovať na identifikácii a riešení determinantov zdravia. Prostredníctvom výskumu a inovácií prepája klaster Zdravie rôzne oblasti, od základného a klinického výskumu v lekárskych a farmaceutických vedách, cez vedné disciplíny ako epidemiológia, psychológia, sociálna ekonomika, etika až po digitálnu transformáciu verejného zdravotníctva a lepšie pochopenie zdravia, ochorenia a procesu choroby. Dôležitú úlohu zohráva intenzívnejšia medzinárodná spolupráca, či už pri využívaní relevantnej infraštruktúry, alebo pri lepšej pripravenosti systémov zdravotnej starostlivosti rýchlo a účinne reagovať na epidémie a iné mimoriadne situácie.
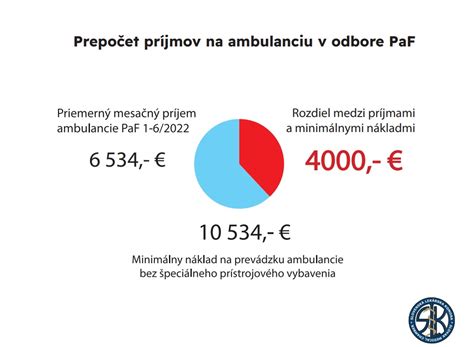
Ekonomické aspekty a verejné financie v zdravotníctve
Na princípe zásadného šetrenia na výdavkoch štátu (korupcia), na reforme sociálneho systému a na rozvoji služieb (ako terciárneho sektora ekonomiky), musí byť založená priorita vyrovnaného štátneho rozpočtu a umorenia štátneho dlhu. Starnutie obyvateľstva v najbližších rokoch nezasiahne len trh práce - podľa odborníkov zatlačí aj na náklady v zdravotníctve. Rozpočtová rada odhaduje, že vo verejných zdrojoch budeme musieť už o niekoľko rokov hľadať navyše niekoľko miliónov eur ročne. S pribúdajúcim vekom je totiž zdravotná starostlivosť násobne drahšia.
Výkonná riaditeľka asociácie zdravotných poisťovní Dajana Petríková vysvetlila: „Od dvoch rokov do štyridsiatky stojí priemerný poistenec svoju poisťovňu 500 až 750 eur ročne. Medzi štyridsiatkou a päťdesiatkou 100 eur. A do nástupu na penziu to dvojnásobok. Po odchode do dôchodku už hovoríme o sumách tritisíc eur a viac za rok.“ Doplnila, že najsilnejšou skupinou sú aktuálne ľudia okolo 45 rokov. „Nielen to, že budeme mať veľmi silný populačný ročník, ktorý už bude v tom dôchodkovom a podôchodkovom veku, ktorý bude spotrebovávať veľa zdravotnej starostlivosti, ale zároveň nám títo ľudia vypadnú, nebudú platiť odvody nemáme za nimi silné ročníky,“ skonštatovala Petríková. Problém so starnutím podľa analytikov ovplyvní naše verejné financie pri zachovaní štandardu zdravotnej starostlivosti. Marek Porubský, vedúci Oddelenia dlhodobej udržateľnosti Rady pre rozpočtovú zodpovednosť, skonštatoval: „Podľa našich prepočtov môže starnutie populácie už na tom horizonte tých štyroch-piatich rokoch, povedzme v roku 2028, znamenať dodatočný tlak na výdavky na zdravotnú starostlivosť vo výške 300 miliónov eur.“
Mať zdravé verejné zdroje podľa Porubského znamená, že má štát pripravený finančný vankúš na zlé časy. No nie sme v tomto stave. „Popri zvyšovaní príjmov hľadaní úspor naprieč verejnými financiami, okrem toho môže sa snažiť nejakú optimalizáciu rozsahu zdravotnej starostlivosti, zmenách v doplatkovej politike na lieky, väčší dôraz na prevenciu,“ skonštatoval. Ministerka zdravotníctva Zuzana Dolinková (Hlas-SD) vidí v téme medzirezortný prienik, s čím bude súvisieť aj budúce nastavenie rozpočtu. „Podporovať predovšetkým prevenciu vo všetkých oblastiach, aby sme potom predchádzali vyššej chorobnosti. A zabezpečili to, aby sa ľudia v zdraví dožívali čo najdlhšieho veku, ale toto je téma, ktorú nevyriešime zo dňa na deň. Samozrejme, pracujeme s týmito dátami,“ podotkla šéfka rezortu zdravotníctva. Zásadný demografický zlom podľa Dajany Petríkovej filozoficky zmení systém zdravotného poistenia. Ten sa možno bude podobať viac-pilierovému dôchodkovému systému. „Časť zdravotnej starostlivosti bude pokrývaná tým verejným zdravotným poistením, ako sme zvyknutí dnes. A časť bude musieť z nejakých osobných zdrojov toho poistenca, mám tým konkrétne na mysli formu doplnkového zdravotného poistenia, respektíve pripoistenia,“ uzavrela Petríková.
Očkovanie a prevencia infekčných ochorení
Jednotným imunizačným programom sa očkovanie v Slovenskej republike riadi od roku 1986. Cieľom imunizačného programu je eliminácia až eradikácia prenosných ochorení dôsledným zabezpečovaním efektívnej imunizácie detí a dospelých. Dôsledným plnením Národného imunizačného programu sa podarilo väčšinu infekčných ochorení výrazne eliminovať najmä v detskej populácii. Slovenská republika patrila medzi prvé krajiny na svete, ktoré dosiahli elimináciu detskej obrny. Chorobnosť na infekčné ochorenia preventabilné očkovaním sa u nás pohybuje na veľmi nízkych až nulových hodnotách. Chorobnosť na ostatné infekčné ochorenia preventabilné očkovaním, ako sú napríklad vírusová hepatitída typu B, hemofilové invazívne nákazy alebo pneumokokové nákazy, sa po zavedení pravidelného očkovania výrazne eliminovala. Zaočkovanosť proti jednotlivým očkovaním preventabilným ochoreniam je v Slovenskej republike z hľadiska udržania kolektívnej imunity na národnej úrovni dostatočná. Potreba a význam očkovania sa preukazuje najmä pri výskyte nových a závažnejších ochorení.
Historické a súčasné pandémie
V minulosti sa zaznamenávalo niekoľko prípadov celosvetových epidémií s devastačnými následkami vo forme vysokej úmrtnosti, ako napríklad mor alebo pravé kiahne. Celosvetové pandémie sa však vyskytovali najmä v súvislosti s respiračnými ochoreniami spôsobenými vírusom chrípky. Pandémia chrípky pod názvom Španielska chrípka trvala od februára 1918 do apríla 1920 a bola spôsobená vírusom chrípky typu A(H1N1). Ďalšou pandémiou chrípky bola Ázijská chrípka v rokoch 1957 až 1958, spôsobená vírusom chrípky A(H2N2). V rokoch 1968 - 1969 bola vyhlásená pandémia Hong Kongskej chrípky spôsobená vírusom chrípky A(H3N2). Od roku 1969 boli hlásené lokálne epidémie chrípky, ktoré však nepredstavovali ohrozenie verejného zdravia z celosvetového hľadiska. Až po 40 rokoch bola v roku 2009 vyhlásená Pandémia chrípky A(H1N1)2009 spôsobená vírusom chrípky s obsahom génov vírusov prasacej, vtáčej a ľudskej chrípky v takej kombinácii, aká nebola predtým v ľudskej populácii zaznamenaná.
V roku 2020 bola vyhlásená celosvetová pandémia ochorenia COVID-19. V roku 2020 bolo zaznamenaných spolu 285 874 pozitívnych prípadov ochorenia. Celkový počet hospitalizovaných v roku 2020 bolo 2 896 osôb. Ochoreniu priamo a nepriamo podľahlo spolu 2 250 osôb. Najvyššia chorobnosť sa vyskytovala vo vekovej skupine 45 - 54 ročných osôb. Začiatkom roka 2021 pokračoval narastajúci trend chorobnosti, kedy počet chorých výrazne vzrástol u aktívnych osôb. V roku 2020 spôsobilo ochorenie COVID-19 4 004 úmrtí (6,8 % všetkých úmrtí).

Cieľ zdravotníctva a spokojnosť pacienta
Keď sa minuly rok na zdravotníckej konferencii, ktorú INESS organizoval, spýtal holandský expert na zdravotné systémy profesor Jeurissen otázku „čo je cieľom zdravotníctva?“, odpovedal bez zaváhania, že cieľom zdravotníctva je „zvyšovať zdravie“. Táto odpoveď však iba otvára Pandorinu skrinku otázok a nejasností. WHO definuje, že „Zdravie je stav úplnej telesnej, duševnej a sociálnej pohody, a nie iba neprítomnosť choroby alebo slabosti.“ Nebolo by produktívne očakávať, že zdravotníctvo v akejkoľvek konfigurácii dokáže človeka povzniesť do stavu „úplnej telesnej, duševnej a sociálnej pohody“. Pre začiatok by sme mali zabudnúť na definíciu WHO a uspokojiť s užšou definíciou: cieľom zdravotníctva je zlepšovať stavy spojené s (ne)fungovaním nášho tela a mysle.
No verejné zdravotníctvo necieľuje ani toto. Súčasné zdravotníctvo je postavené na cieľovaní ekonomických a administratívnych ukazovateľov. Naplnenosť siete, množstvo poskytnutých výkonov, technické a personálne vybavenie. Nie že by na ekonomických ukazovateľoch bolo niečo zlé, no tie by mali byť iba mierkou efektívnosti dosahovania hlavného cieľa - uspokojenia zákazníka, ktorým je pacient. Nemohli by sme medzi ciele zdravotníctva zaradiť aj spokojnosť pacienta? „Medicínska starostlivosť je naozaj výnimočná len vtedy, ak si aj pacient myslí, že je taká.“ Cieľ zdravotníctva nemožno redukovať len na tabuľky so zdravotnými ukazovateľmi. Zdravotníctvo je službou, a ako v každej službe, aj tu je zákazník-pacient spolutvorcom samotného produktu. Cieľom zdravotníctva musí byť aj čo najväčšia spokojnosť pacienta. Pacient a jeho rodina neprichádzajú len s biologicky definovaným zdravotným problémom, ale aj s očakávaniami, neistotou, stresom, strachom.
Prevod cieľov do praxe
Každý politik hlása, že mu v prvom rade ide o pacienta. Ak je to naozaj tak, môže to premietnuť do praxe. Väčšou transparentnosťou a kvalitou dát o poskytovanej zdravotnej starostlivosti. Pretláčaním nového komunikačného prístupu ku pacientovi. Informovanosťou pacienta a jeho rodiny o pohybe v systéme, od úvodnej diagnostiky, až po rehabilitáciu. Funkčnými komunikačnými bodmi. Zberom spätných väzieb od pacientov. Ale aj ťažšími vecami, ako je rešpektovanie názoru pacienta na (ne)poskytovanie liečby, či liečba a zomieranie v domácom prostredí. Netreba na to dramatickú reformu, začať sa dá aj malými krokmi.
tags: #zdravotna #starostlivost #determinue #zdravie #populacie