Gestačný diabetes mellitus (GDM), známy aj ako tehotenská cukrovka, je typ cukrovky, ktorý sa prvýkrát objaví počas tehotenstva. Zvyčajne sa diagnostikuje v druhej polovici tehotenstva a vo väčšine prípadov po pôrode odznieva. Hoci gestačný diabetes nepredstavuje pre matku vážnejšie zdravotné riziko, je dôležité ho správne manažovať, pretože môže mať vplyv na zdravie a vývoj dieťaťa. Gestačný diabetes je definovaný ako akýkoľvek stupeň glukózovej intolerancie s prvými prejavmi v priebehu tehotenstva, zvyčajne po 20. týždni.
Tehotenská cukrovka postretne zhruba 13% tehotných žien. V Európe je gestačný diabetes významný u tehotných žien, približne u 11 %, s najvyššou prevalenciou u tehotných žien z východoeurópskych krajín (31,5 %).
Čo je gestačný diabetes a ako vzniká?
Gestačný diabetes je porucha metabolizmu glukózy, ktorá sa objavuje počas tehotenstva. Hoci presná príčina vzniku nie je známa, súvisí so zníženou citlivosťou na inzulín, hormón, ktorý pomáha glukóze z krvi prenikať do buniek a premieňať sa na energiu. Počas tehotenstva placenta produkuje hormóny, ktoré môžu blokovať účinok inzulínu, čo vedie k zvýšeniu hladiny glukózy v krvi.
Počas tehotenstva placenta produkuje hormóny, ako estrogén, progesterón a ľudský placentárny laktogén, ktoré sú nevyhnutné pre správny vývoj plodu. Tieto hormóny však môžu znižovať účinok inzulínu, čo vedie k inzulínovej rezistencii. Inzulínová rezistencia je najvyššia medzi 24. a 30. týždňom tehotenstva, kedy sa GDM manifestuje. U žien bez dispozície k diabetu je znížený účinok inzulínu kompenzovaný jeho zvýšeným vylučovaním.
Väčšina žien s gestačným diabetom má normálne množstvo inzulínu v krvi, ale ich telo ho nedokáže efektívne využiť. Tento stav sa podobá diabetu 2. typu. Gestačný diabetes sa vyskytuje u 3 až 4 % všetkých tehotenstiev.
Príznaky gestačného diabetu
Gestačný diabetes sa zvyčajne neprejavuje žiadnymi špecifickými príznakmi. Vo väčšine prípadov ženy nevykazujú žiadne viditeľné príznaky alebo príznaky. Zistí sa pri laboratórnom vyšetrení. Cukrovka zistená počas tehotenstva sa zvyčajne neprejavuje. Prejaví sa iba vtedy, ak sú hodnoty cukru v krvi vysoké. Dlhší čas neliečená cukrovka s dlhotrvajúcou vysokou hladinou krvného cukru sa môže prejaviť častým močením, väčším objemom moču, smädom, zvýšenou únavou, častejšími infekciami (najmä kvasinkovými zápalmi v pošve, v zhyboch kože) a horším hojením rán.
Príčinou častého močenia je cukor, ktorý sa pri vyššej hladine v krvi dostáva vo väčšej miere tiež do moču a „strháva“ so sebou vodu, organizmus sa odvodňuje, čo sa pociťuje ako smäd. Únava sa dá veľmi zjednodušene vysvetliť tak, že v krvi síce koluje nadbytok cukru, ale dovnútra buniek sa ho dostáva málo a bunky „hladujú“. Zvýšená náchylnosť na infekcie je spôsobená poruchou imunity a tiež tým, že cukor sa vo väčšej miere dostáva aj do telesných sekrétov.
Vyšetrením moču sa dá zistiť prítomnosť cukru v moči. Cukor do moču prestupuje, ak sú hodnoty v krvi nad 10,0 mmol/l. Pri vyšetrení sa zisťuje predovšetkým prítomnosť bielkovín a cukru v moči. Je to orientačné vyšetrenie. V prípade, že sa cukor alebo bielkoviny v moči objavia, vyžadujú sa ďalšie vyšetrenia. Zo samotného nálezu cukru v moči nie je možné konštatovať cukrovku, vždy treba vyšetriť hladinu cukru v krvi. Ak sú výsledky glukózotolerančného testu, ktorý označujeme aj ako OGTT, v norme, potom nejde o cukrovku a cukor v moči sa hodnotí ako tzv. renálna glykozúria.
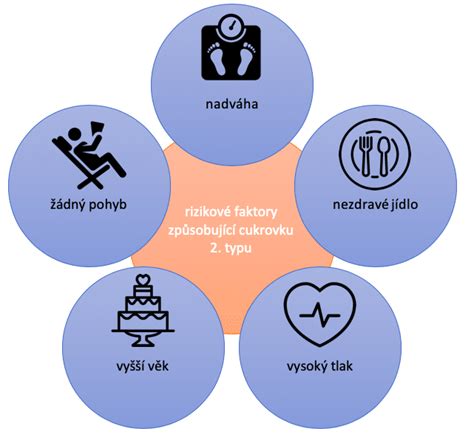
Rizikové faktory pre vznik tehotenskej cukrovky
Hoci hormonálne zmeny sú hlavnou príčinou GDM, existujú rizikové faktory, ktoré zvyšujú pravdepodobnosť jeho vzniku:
- Vek nad 35 rokov: Vek nad 35 rokov zvyšuje riziko GDM, pretože s pribúdajúcim vekom sa znižuje schopnosť organizmu efektívne spracovávať glukózu.
- Nadváha alebo obezita: Tukové tkanivo znižuje citlivosť na inzulín, čo zvyšuje riziko inzulínovej rezistencie.
- Rodinná anamnéza: Genetická predispozícia hrá významnú úlohu. Ak má niekto v rodine diagnostikovaný diabetes mellitus 2. typu, riziko vzniku GDM sa zvyšuje.
- Syndróm polycystických vaječníkov (PCOS): Toto ochorenie je spojené s hormonálnou nerovnováhou a inzulínovou rezistenciou.
- Etnická príslušnosť: Niektoré etnické skupiny, ako sú Ázijci, Afroameričania, Hispánci a Indiáni, majú geneticky vyššiu pravdepodobnosť rozvoja inzulínovej rezistencie a tehotenskej cukrovky.
- Predchádzajúci GDM: Ak žena mala GDM v predchádzajúcom tehotenstve, je pravdepodobnejšie, že sa objaví aj v ďalšom.
- Predchádzajúci pôrod dieťaťa s vysokou pôrodnou hmotnosťou: Ak žena predtým porodila dieťa s hmotnosťou nad 4,1 kg, má vyššie riziko vzniku GDM.
- Opakované potraty v minulosti.
- Pôrod mŕtveho plodu alebo dieťaťa s vývojovou chybou.
- Vysoký krvný tlak alebo iné kardiovaskulárne ochorenie.
- Vysoký cholesterol.
- Nevysvetlený nález cukru v moči.
- Nadmerné množstvo plodovej vody počas predošlého tehotenstva.
- Nedostatočná fyzická aktivita.
Diagnostika gestačného diabetu
Gestačný diabetes sa zvyčajne rozvinie v druhej polovici tehotenstva, teda medzi 24. a 28. týždňom. Diagnostika GDM sa vykonáva prostredníctvom krvných testov, ktoré realizuje špecializovaný lekársky personál. Neexistujú žiadne domáce testy na diagnostiku GDM.
Glukózotolerančný test (GTT)
Medzi 24. a 28. týždňom tehotenstva sa vykonáva glukózotolerančný test (GTT) na diagnostiku gestačného diabetu. Test spočíva v tom, že tehotná žena nalačno vypije roztok glukózy a následne sa jej v pravidelných intervaloch meria hladina glukózy v krvi. Test urobený z kapilárnej krvi glukomerom nie je presný a nie je spoľahlivý.
V období pred vyšetrením sa odporúča žiť a jesť ako zvyčajne, nič nemeniť v životospráve, neobmedzuje sa príjem cukru a nepodávajú sa extrémne fyzické výkony. V deň testu treba prísť ráno nalačno. Pred vyšetrením je nutné nejesť aspoň 10 hodín. Vyšetrenie by sa nemalo vykonávať počas ochorenia (chrípka, iné infekčné ochorenie, úraz a podobne); robieva sa z krvi odobranej zo žily.
Najprv sa odoberie krv nalačno a potom sa vypije roztok s glukózou (75 g), ktorý sa môže dochutiť šťavou z citróna. Ďalší odber krvi nasleduje o jednu a o dve hodiny. Až potom je možné normálne sa najesť a napiť. Po celý čas testu je veľmi dôležité zostať sedieť. Fyzická aktivita by skreslila výsledky testu, ktoré by potom mohli byť „falošne“ v norme.
Ak hladina glukózy presiahne stanovenú hranicu (napr. Glukózotolerančný test by mali absolvovať všetky tehotné ženy. Ak jedna alebo viac z týchto hodnôt je nad normou pri vykonanom orálnom glukózotolerančnom teste (OGTT), diagnostikuje sa gestačný diabetes.
Fázy vyšetrenia
- Prvá fáza: Vykonáva sa medzi 12. - 14. týždňom tehotenstva. Test sa vykonáva nalačno zo vzorky krvi odobratej zo žily. Namerané hodnoty poukazujú na hladinu glykémie:
- menej ako 5,1 mmol/l - normálne odbúravanie glukózy
- 5,1 - 6,9 mmol/l - je potrebné vykonať opakovaný test, ak je hodnota opäť zvýšená, je diagnostikovaný diabetes
- nad 7,0 mmol/l - znamená tehotenskú cukrovku
- Druhá fáza: Prebieha v druhom trimestri, zvyčajne medzi 24. - 28. týždňom tehotenstva. Ide o skríningový glukózový test, pri ktorom tehotná žena vypije pohár vody s obsahom 50 gramov glukózy. Po hodine sa jej odoberie krv a zmeria sa hladina cukru. Orálny glukózovo-tolerančný test (oGTT): Vykonáva sa nalačno. Žene sa odoberie krv, potom vypije roztok obsahujúci 75 gramov glukózy. Následne sa jej odoberá krv v hodinových intervaloch počas dvoch hodín. Ak sú aspoň dve z týchto hodnôt vyššie ako normálne, diagnostikuje sa GDM.
Ženy s rizikovými faktormi by mali podstúpiť GTT už na začiatku tehotenstva a opakovať ho na konci druhej tretiny, ak bol prvý test negatívny.
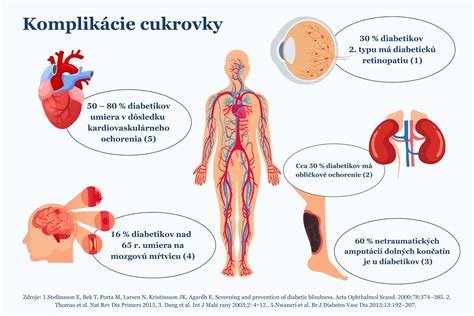
Riziká gestačného diabetu
Ak nie je GDM dostatočne monitorovaný a liečený, môže byť nebezpečný pre matku i dieťa. Neliečený gestačný diabetes mellitus prináša krátkodobé aj dlhodobé riziká pre matku aj plod.
Vplyv na matku
Hoci gestačný diabetes pre matku nepredstavuje vážne zdravotné riziko, môže viesť k:
- Preeklampsia: Tehotenstvom vyvolaný vysoký krvný tlak. Riziko výskytu sa môže zvýšiť v dôsledku inzulínovej rezistencie.
- Močové infekcie: Rozmnoženie baktérií v moči.
- Ketonúria: Prítomnosť ketolátok v moči, čo naznačuje spaľovanie tukov namiesto glukózy.
- Predčasný pôrod: Ide o pôrod pred ukončeným 37. týždňom tehotenstva.
- Väčšia pravdepodobnosť cisárskeho rezu: V dôsledku vyššej pôrodnej hmotnosti dieťaťa môže byť potrebný cisársky rez.
- Vyššie riziko cukrovky 2. typu v budúcnosti: Až u 50 % žien s GDM sa po pôrode rozvinie cukrovka 2. typu.

Vplyv na dieťa
Gestačný diabetes predstavuje väčšie riziko pre dieťa:
- Makrozómia plodu: Nadmerná hmotnosť plodu (nad 4 kg), čo môže viesť k rizikovému pôrodu. Zvýšené množstvo glukózy v krvi prestupuje placentou do krvného obehu dieťaťa. Dieťa zvýši tvorbu vlastného inzulínu, lebo v čase, keď sa tehotenská cukrovka objavuje, má vyvinutú vlastnú podžalúdkovú žľazu. Zvýšená hladina inzulínu udržuje jeho hladinu cukru v norme. Cukrovku má matka, a nie dieťa v maternici. Cukor je zdrojom energie a inzulín je rastový hormón, preto dieťa rýchlejšie rastie a priberá na váhe. Zväčšujú sa jeho zásoby tuku, rastú svaly a kosti. Pôrodná váha takýchto detí býva viac než 4,0 kg. Vedci zistili, že fetálna makrozómia u dieťaťa súvisí aj so zvýšeným rizikom obezity a cukrovky 2. typu.
- Hypoglykémia novorodenca: Nízka hladina glukózy v krvi po pôrode. Vzniká v dôsledku prerušenia dodávky glukózy po narodení a pretrvávajúcej nadprodukcii inzulínu. Začína v priebehu prvých hodín po pôrode a prejavuje sa zvýšenou dráždivosťou, trasom končatín, kŕčami, v niektorých prípadoch prebieha bezpríznakovo. Ťažká hypoglykémia môže negatívne ovplyvniť vývoj mozgu.
- Hypokalcémia: Znížená hladina vápnika v krvi.
- Polycythémia: Zvýšený počet červených krviniek. Príčinou polycytémie (zvýšeného počtu červených krviniek), býva vystupňovaná tvorba červených krviniek dôsledkom dlhodobého vplyvu inzulínu. S polycytémiou úzko súvisí hyperviskózny syndróm, laicky povedané zahustená krv. Vyskytuje sa u 11 až 29 % novorodencov diabetických matiek, zvlášť u tých predčasne narodených.
- Predčasný pôrod: Narodenie pred 37. týždňom tehotenstva.
- Respiračné problémy: Deti narodené predčasne matkám s GDM majú vyššie riziko vzniku respiračného distress syndrómu.
- Vyššie riziko obezity a cukrovky 2. typu v neskoršom živote: Výskum naznačuje, že deti matiek, u ktorých sa vyskytla tehotenská cukrovka, majú dvakrát vyššiu pravdepodobnosť vzniku diabetes mellitus 1. typu.
- Hyperbilirubinémia (žltačka).
- Dystokia ramienok: Zaklinenie ramienok v pôrodných cestách.
- Nutnosť intenzívnej neonatálnej starostlivosti.
- Stillbirth (mŕtve narodenie): V zriedkavých prípadoch môže neliečený GDM viesť k úmrtiu dieťaťa pred alebo krátko po pôrode.
Komplikácie: Gestačný diabetes mellitus (GDM) - Ošetrovateľstvo v materstve | @LevelUpRN
Diabetická embryopatia
Výkyvy hodnôt krvného cukra sú pre plod nebezpečné v každom štádiu tehotnosti. V prvom trimestri (prvé tri mesiace tehotenstva), kedy dochádza k formovaniu orgánov, je plod ohrozený vznikom vrodených vývojových chýb a odumretím. Takémuto poškodeniu hovoríme diabetická embryopatia. Medzi najčastejšie vrodené vývojové chyby patria vrodené chyby srdca, mozgu, obličiek a kostí. Medzi najzávažnejšie patrí tzv. syndróm kaudálnej regresie, pri ktorom dochádza k poruche vývoja krížovej kosti, panvy a dolných končatín.
Nie je pravda, že cukrovka zistená počas tehotenstva zvyšuje riziko vrodených vývojových chýb. Tie vznikajú do 8. týždňa vnútromaternicového vývoja a cukrovka sa objavuje až v neskoršom období, väčšinou v druhej polovici tehotenstva.
Liečba tehotenskej cukrovky
Cieľom liečby GDM je udržať hladinu cukru v krvi v norme a minimalizovať riziká pre matku i dieťa.
Monitorovanie hladiny cukru v krvi
Pravidelné meranie hladiny cukru v krvi glukomerom je dôležité pre sledovanie účinnosti liečby a úpravu dávok inzulínu, ak je to potrebné. Váš lekár vás požiada, aby ste si kontrolovali hladinu cukru v krvi aspoň štyrikrát alebo päťkrát denne - ráno a po jedle.
Cieľové glykémie pre gestačnú diabetičku:
- Glykémia nalačno menej ako 5,3 mmol/l
- Glykémie 1 hodinu po jedle menej ako 7,8 mmol/l
- Glykémia 2 hodiny po jedle menej ako 6,7 mmol/l
Ak je potrebné zistiť hodnoty glykémie počas dlhšieho obdobia, napríklad počas 7 dní, je možné použiť glukózový senzor. Je určený na 24-hodinové nepretržité monitorovanie glykémie. Raz za mesiac sa kontroluje pri odbere zo žily hladina tzv. glykovaného hemoglobínu (HbA1c). Je to ukazovateľ toho, ako sa cukrovka liečila za posledných 6 - 8 týždňov. Norma je do 6,0 %.
Diétne opatrenia
Vo väčšine prípadov postačujú na liečbu tehotenskej cukrovky diétne opatrenia a dostatok pohybu. Zamerajte sa na stravu s nízkym obsahom cukru a uprednostnite prírodné sacharidy, napríklad v podobe ovocia. Do jedálnička tiež pridajte dennú dávku zeleniny a celozrnné potraviny. Jedzte v približne rovnakom čase. Pravidelný príjem potravy pomáha udržiavať stabilnú hladinu glukózy v krvi tým, že zabezpečuje rovnomerné dodávanie energie do tela. Konzumácia menších, vyvážených jedál v pravidelných intervaloch zabraňuje veľkým výkyvom glykémie, pomáha ju stabilizovať a znižuje riziko tehotenskej cukrovky.
Energetická potreba v gravidite je cca 125 kJ/kg telesnej hmotnosti/deň, celkovo cca 7560 kJ/deň. Pravidelne si sledujte prírastok hmotnosti počas gravidity, ktorý by nemal presiahnuť 12 kg. Diéta má byť energeticky vyvážená so správnym pomerným zastúpením všetkých živín, minerálov (hlavne kalcia a železa) a vitamínov. Strava by sa mala skladať z 50 - 55 % cukrov, 18 - 20 % bielkovín a 30 % tukov.
Základom diéty je úprava príjmu cukrov, ktoré majú vplyv na hladinu krvného cukru (glykémiu). Diéta vyžaduje vylúčenie všetkých potravín a nápojov obsahujúcich jednoduché cukry (monosacharidy), ako sú biely a hnedý cukor (repový a trstinový), med a hroznový cukor. Potraviny s vysokým glykemickým indexom sa vstrebávajú z čreva veľmi rýchlo a pri cukrovke môžu výrazne zvýšiť glykémiu. Jednoduché cukry sa vyskytujú aj v kečupe, paradajkovom pretlaku, horčici, majonéze, dressingoch, nealkoholickom pive, zaváranej zelenine, ale aj v paštétach, údeninách a instantných produktoch. Neodporúča sa konzumovať sacharózu, glukózu ani fruktózu, ktoré sa často pridávajú do potravín, preto treba čítať etikety výrobkov. Čerstvé ovocie sa môže konzumovať v primeranom množstve, aj keď obsahuje voľné cukry. Neodporúčajú sa umelé sladidlá, ktoré sú súčasťou väčšiny „dia“ alebo „light“ výrobkov.
Odporúčané potraviny a živiny
- Komplexné sacharidy: Celozrnné potraviny (napr. chlieb, cestoviny), hnedá ryža, ovsené vločky.
- Bielkoviny: Ľahké mäso (kuracie prsia, hovädzie mäso od kráv pasených na lúkach), vajcia alebo vaječné bielky, ryby, tofu, fazuľa, šošovica, nízkotučné mliečne výrobky.
- Zdravé tuky: Avokádo, olivový olej, orechy a semená, kokosový orech.
- Zelenina: Kel, špenát, brokolica, karfiol, cuketa, špargľa, mrkva, zeler, baklažán, paprika.
- Ovocie s nízkym glykemickým indexom: Maliny, čučoriedky, jahody, bobuľové ovocie, jablko, hruška, citrusy (pomaranč, limetka, citrón), kivi.
Dôležitý je aj prísun vlákniny, ktorej denná dávky by mala byť 25 - 30 g. Pri konzumácii ovocia je dôležité dodržiavať mieru a kombinovať ho s bielkovinami alebo zdravými tukmi, aby sa spomalilo trávenie a znížilo riziko vysokej glykémie.

Čomu sa vyhnúť
- Fastfoodové a vyprážané jedlá.
- Cukrovinky a sladkosti.
- Spracované sacharidy a sladké nápoje.
- Umelé sladidlá a „dia“/„light“ výrobky.
Doplnkové živiny
- Vitamín D: Zlepšuje inzulínovú citlivosť.
- Myo-inozitol: Podporuje inzulínovú rezistenciu.
- Magnézium: Znižuje riziko inzulínovej rezistencie.
Pred začatím užívania akýchkoľvek vitamínov alebo výživových doplnkov je však dôležité konzultovať to s lekárom.
Pohyb a cvičenie
Pravidelná fyzická aktivita: Cvičenie zlepšuje inzulínovú citlivosť a pomáha regulovať hladiny cukru v krvi. Pravidelnú fyzickú aktivitu si môžete dopriať aj počas tehotenstva. Skúste napríklad chôdzu, cvičenie alebo prenatálnu jógu 30 minút denne. Pohyb vaše telo najviac ocení ráno, keď je zložitejšie udržať glykémiu v norme. Chyba je ísť si ľahnúť po raňajkách - tento odpočinok môže viesť k zvýšeniu glykémie.
Ideálne športy:
- Chôdza (min. 30 minút denne)
- Plávanie
- Individuálne cvičenie (napr. joga)
Nevhodné športy:
- Beh
- Kontaktné športy
- Adrenalínové športy
Vyššie riziko hypoglykémie je tiež pri väčšej fyzickej záťaži a niekoľko hodín po nej.
Inzulínová liečba
Niekedy aj napriek veľkej snahe budúcej mamičky diéta a pohyb nestačí. V tomto prípade je nevyhnutná liečba inzulínom. Je potrebné začať liečbu inzulínom, treba ho organizmu dodať, pretože mu chýba a výrazne pomáha zdravému vývinu dieťaťa. Inzulín je v tele prirodzená látka. Neprestupuje placentou a pôsobí iba v tele matky. Pre liečbu inzulínom sa lekár rozhodne vtedy, ak bola glykémia po jedle opakovane vyššia ako 7,0 mmol/l alebo bola nalačno vyššia ako 5,6 mmol/l. Inzulín sa aplikuje do podkožia pomocou inzulínového pera.
Typy inzulínu a aplikácia
Inzulín používaný v liečbe cukrovky je dvojakého druhu:
- Krátkodobo pôsobiaci (rýchly, bolusový inzulín): Aplikuje sa cez deň pred hlavnými jedlami. Ide o humánny inzulín alebo krátkodobo pôsobiaci inzulínový analóg. Humánny inzulín sa podáva 30 minút pred jedlom. Krátkodobo pôsobiaci inzulínový analóg sa podáva tesne pred jedlom, ale môže sa podať aj tesne po jedle. Najlepším miestom na aplikáciu je podkožie brucha, odkiaľ sa najrýchlejšie vstrebáva.
- Dlhodobo pôsobiaci (dlhý, bazálny, nočný inzulín): Aplikuje sa väčšinou raz denne, najlepšie okolo 22. hodiny. Jeho podanie nezávisí od druhej večere. Po jeho podaní sa nemusí a nemá jesť. Inzulín sa podáva preto, aby znížil hodnotu cukru v krvi v noci a potlačil tvorbu cukru v pečeni počas noci. Vhodným miestom vpichu je podkožie stehna, odkiaľ sa pomaly vstrebáva.
Ovládanie inzulínového pera alebo predplneného pera je celkom jednoduché. Ihla na podávanie inzulínu je veľmi tenká a podanie inzulínu vôbec nebolí. Po stlačení dávky treba ihlu podržať v podkoží 5 sekúnd a až potom ju vybrať.
Hypoglykémia
Niekedy sa môže stať, že hladina cukru v krvi náhle klesne. Ide o stav, ktorý sa nazýva hypoglykémia. Môže sa prejaviť pocitom hladu, nevoľnosťou, pocitom na omdletie, trasením sa, potením sa, sťaženým pohybom končatín, búšením srdca, niekedy dvojitým videním. Kto raz zažil hypoglykémiu, veľmi dobre ju rozpozná už po prvých príznakoch. Na blížiacu hypoglykémiu je potrebné zareagovať: zmerať si hodnotu cukru v krvi a v rýchlosti zjesť 20 - 40 g jednoduchých cukrov (3-6 tabliet hroznového cukru, napr. dextróza, glukózové cukríky, alebo vypiť 2 dl sladkého nealkoholického nápoja (pozor - nie diétneho, light, bez cukru) alebo zjesť 3-4 kocky cukru. To však hrozí skôr pacientkam, ktoré majú dlhotrvajúcu cukrovku. U žien s cukrovkou vzniknutou počas tehotenstva je hypoglykémia veľmi zriedkavá. Hypoglykémii sa dá vyhnúť vhodným zložením stravy (strava by mala obsahovať približne rovnaké množstvo sacharidov) alebo tak, že si pacientka mení dávku inzulínu.
Starostlivosť o tehotnú diabetičku a vedenie pôrodu
Tehotné ženy s gestačným diabetom sú pod neustálym dohľadom diabetológa a pôrodníka. Na kontrolu k diabetológovi by mali ísť minimálne raz za 2 týždne. Vtedy vám vyšetrí aj to, či nemáte v moči cukor (glykozúriu), ketolátky (ketonúriu) a bielkovinu (proteinúriu). Pôrodnícke kontroly by mali byť v dvojtýždňových intervaloch. Pri nekomplikovanom priebehu a uspokojivej metabolickej kompenzácii pred termínom pôrodu nemusíte byť hospitalizovaná.
Pri správne liečenej cukrovke prebieha tehotenstvo ako každé iné a riziko komplikácií je malé. Ak je uspokojivý priebeh gravidity, stav plodu a metabolická kompenzácia, čaká sa na spontánny nástup pôrodnej činnosti. Pri gestačnom diabete sa neodporúča prenášanie po termíne. Keď pôrodná činnosť spontánne nezačne v predpokladanom termíne, indukuje sa pôrod infúziou.
Počas tehotenstva je možné sledovať veľkosť dieťaťa pomocou ultrasonografického vyšetrenia. Pri normálne vedenom pôrode takého dieťaťa hrozí poranenie ramienok, zlomenina kľúčnej kosti a u matky väčšie pôrodné poranenie hrádze. V týchto prípadoch sa odporúča pôrod cisárskym rezom. Pôrod cisárskym rezom sa volí individuálne podľa posúdenia gynekológa. Aj počas pôrodu musí byť hladina cukru v krvi norme.
Popôrodná starostlivosť
Po pôrode sa u väčšiny žien s gestačným diabetom hladina glukózy v krvi normalizuje. Počas pobytu v nemocnici sa odporúča diabetická diéta s postupným prechodom na normálnu stravu. Glykemický profil sa kontroluje dvakrát týždenne. Dojčenie sa neobmedzuje.
Ženy s gestačným diabetom ostávajú v evidencii diabetologických ambulancií a o cca 6 mesiacov po pôrode absolvujú glukózotolerančný test. Aj v prípade negatívneho výsledku by mal lekár 1-krát ročne vyšetriť glykémiu kvôli včasnému zachyteniu diabetu 2. typu. U väčšiny žien gestačný diabetes zmizne krátko po pôrode. Ak sa to nestane a glykémia je stále vysoká, ide o cukrovku 2. typu - to nastane asi v 50 % prípadov. Všetky ženy s gestačným diabetom je potrebné vyšetriť na pretrvávanie diabetu 6 - 12 týždňov po pôrode, v prípade pretrvávania patologických hodnôt kontrolného oGTT sa preklasifikuje stav glukózovej tolerancie na diabetes mellitus 1. alebo 2. typu.
Je známe, že u 40 % žien, ktoré mali gestačný diabetes, sa po 15 - 20 rokoch vyvinie diabetes 2. typu. Ak žena, ktorá mala gestačný diabetes, znova oťarchavie, odporúča sa jej diabetická diéta a sledovanie diabetológom hneď po zistení gravidity. Riziko cukrovky 2. typu výrazne zvyšuje nadváha a obezita, sedavý spôsob života, nedostatok pohybu, strava s vysokým obsahom tukov a voľného cukru a tiež stres. Z toho logicky plynie, že zdravá životospráva, fyzická aktivita a veselá myseľ sú presne to, čo riziko diabetu 2. typu výrazne zníži.
V ojedinelých prípadoch môže po pôrode pretrvávať hyperglykémia s nutnosťou inzulínovej liečby. V takomto prípade nešlo o gestačný diabetes, ale o vznik diabetu 1. alebo 2. typu počas gravidity. Matka na inzulínovej liečbe sa ihneď odošle k diabetológovi na preklasifikovanie a ďalšiu liečbu.
Antikoncepcia pre diabetičky
Antikoncepcia umožňuje naplánovať si tehotenstvo. Kombinovaná hormonálna antikoncepcia s vysokými dávkami hormónov a výraznými vedľajšími účinkami zhoršuje metabolickú kompenzáciu diabetu a zvyšuje riziko komplikácií diabetu, preto bola pre diabetičky nevhodná. Vnútromaternicové teliesko je nevhodné z hľadiska zvýšeného rizika infekcie vnútorných rodidiel, vzniku zápalových tumorov a trvalej neplodnosti. Po uvedení prípravkov s obsahom nízkej a veľmi nízkej dávky hormónov sa ukázalo, že ich diabetičky môžu užívať. Nízkodávkové prípravky s 0,03 mg estrogénu a menej majú na metabolizmus cukru minimálny vplyv, prípravky s 0,015 - 0,020 mg estrogénu takmer žiadny.
Na začiatku užívania je potrebný intenzívnejší monitoring glykémie. V prvých 2 až 5 cykloch môže dôjsť u užívateliek kombinovanej antikoncepcie k nárastu spotreby inzulínu do 4 jednotiek na deň. K dispozícii sú tablety, náplasť, vaginálny krúžok. Diabetička by mala používať prípravky zo skupiny nízko- alebo veľmi nízkodávkových prípravkov.
Prevencia tehotenskej cukrovky
Udržiavanie zdravej hmotnosti pred tehotenstvom, zdravá životospráva, pravidelná fyzická aktivita a vyvážená strava sú kľúčové pre prevenciu GDM.
- Udržiavanie zdravej hmotnosti: Udržiavanie primeranej hmotnosti pred tehotenstvom môže pomôcť znížiť riziko vzniku gestačného diabetu. Podľa odborníkov je v norme nárast hmotnosti o 11,5 - 16 kg.
- Zdravá životospráva: Zamerajte sa na stravu s nízkym obsahom cukru a uprednostnite prírodné sacharidy, napríklad v podobe ovocia.