Predoperačná starostlivosť o chirurgických pacientov je komplexný proces, ktorý zahŕňa prípravu pacienta na operáciu z fyzickej aj psychickej stránky. Cieľom je minimalizovať riziká spojené s operáciou a zabezpečiť optimálne zotavenie pacienta. Kvalitné poskytovanie zdravotníckych služieb neznamená iba špičkové prístrojové a materiálno-technické vybavenie jednotlivých pracovísk, ale pacient určite očakáva aj druhú stránku starostlivosti, a to ľudský prístup zdravotníckych pracovníkov a uspokojovanie psychických potrieb.

Príjem pacienta a plánovanie operácie
Pacient sa dostáva na štandardné lôžko buď akútne, alebo plánovane. V prípade plánovaného príjmu predchádza hospitalizácii niekoľko dôležitých krokov. Prvým krokom je kontakt pacienta s chirurgom, zvyčajne kvôli ochoreniu vyžadujúcemu operačné riešenie. Nasleduje naplánovanie operačného výkonu. Plánovaný výkon je definovaný ako výkon, ktorý nie je časovo ohrozený náhlym zhoršením ochorenia, pre ktoré bol pacient indikovaný k operácii. Realizácia takého výkonu je výsledkom dohody medzi pacientom a chirurgom.
Je dôležité, aby chirurg pacienta upozornil na možné zhoršenie jeho stavu pri odkladaní výkonu a aby sa v prípade hroziaceho nebezpečenstva našlo spoločné rozumné riešenie termínu operácie. Každý chirurg musí pred operáciou dokonale poznať klinický stav pacienta. Po absolvovaní základného chirurgického vyšetrenia a po zhodnotení výsledkov pomocných vyšetrení nasleduje stanovenie diagnózy.
Ochorenia s náhlym vznikom, rýchlym priebehom a zhoršovaním stavu skracujú celkový čas vyšetrenia na hodiny, prípadne minúty. Týka sa to aj predoperačnej prípravy pacienta.
Typy operácií podľa naliehavosti
- Urgentné stavy: Indikované sú ochorenia, resp. komplikácie základného ochorenia, ktoré bezprostredne ohrozujú pacienta na živote. Ide o ochorenia, kde pacienta môže zachrániť len urgentný chirurgický výkon.
- Akútne stavy: Indikované sú ochorenia, resp. komplikácie základného ochorenia, ktoré majú náhly vznik a priebeh, ale nie je taká časová tieseň pre výkon ako v prípade urgentných stavov.
Starostlivosť o pacienta pri príjme na oddelenie
Starostlivosť o chirurgického pacienta začína jeho príjmom na oddelenie. Príjem pozostáva z lekárskeho (chirurgického) a sesterského príjmu. Nasleduje kontrola potrebnej dokumentácie, všetkých predoperačných vyšetrení (vrátane anesteziologického vyšetrenia) a umiestnenie pacienta na lôžko.
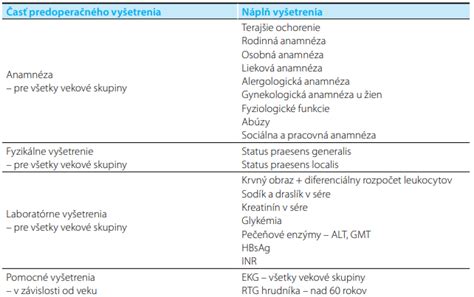
Predoperačné vyšetrenia a úprava liečby
Ako prvé v rámci predoperačnej prípravy by mal mať pacient vyhotovené dôkladné predoperačné vyšetrenie obvodným lekárom, prípadne internistom. Toto vyšetrenie má za cieľ zhodnotiť celkový zdravotný stav pacienta a odhaliť prípadné riziká, ktoré by mohli ovplyvniť priebeh operácie. Ak to zdravotný stav pacienta vyžaduje, je potrebné doplniť kardiologické, diabetologické, neurologické a nefrologické vyšetrenie.
Z chronickej medikácie je potrebné vysadiť lieky na riedenie krvi a previesť pacienta na LMWH (nízkomolekulárny heparín). Podobný postup platí aj pri užívaní perorálnych antidiabetík. Minimálne 48 hodín pred operačným výkonom je vhodné pacienta previesť na aplikáciu inzulínových preparátov. V prípade akútnych výkonov sa pri úvode hospitalizácie PAD (perorálne antidiabetiká) vysadia a pacientovi sa podáva krátkodobo účinkujúci inzulín podľa aktuálnej hodnoty glykémie.
Ak sa predpokladá počas plánovanej alebo urgentnej operácie podanie krvnej transfúzie, je nevyhnutné zistiť krvnú skupinu a pred operáciou zabezpečiť potrebné množstvo krvi.
| Typ lieku | Predoperačná úprava |
|---|---|
| Lieky na riedenie krvi | Vysadiť a previesť na LMWH |
| Perorálne antidiabetiká | Minimálne 48 hodín pred operáciou previesť na inzulínové preparáty; pri akútnych výkonoch vysadiť a podávať krátkodobo účinkujúci inzulín |
Perioperačné obdobie a starostlivosť v deň operácie
V perioperačnom období, resp. v deň operácie je pacient lačný a vhodne premedikovaný, so zabezpečeným periférnym žilovým vstupom. Po rannej vizite je preložený na operačný trakt. Ráno v deň operácie je potrebné zabezpečiť periférny žilový vstup a vyšetriť základné fyziologické funkcie (tlak krvi, pulz, telesná teplota). Pred prevozom pacienta na operačnú sálu je nevyhnutné vyhotoviť jeho osobnú identifikáciu a prezliecť pacienta do jednodielneho oblečenia. Na operačnú sálu berie pacient celú svoju zdravotnú dokumentáciu vrátane RTG, USG, CT, angiografie či iných vyhotovených vyšetrení.
Pacient s varixami dolných končatín, ale aj bez nich, v rámci prevencie tromboembolických komplikácií, je nutná bandáž DK (dolných končatín).
Príprava operačnej sály: Časť I
Postoperačná starostlivosť
Po preložení na štandardné oddelenie je potrebné pacienta lekársky vyšetriť a skontrolovať jeho fyziologické funkcie a zhodnotiť jeho subjektívne ťažkosti. Meria sa tlak krvi, tepová frekvencia, teplota, saturácia kyslíkom, kontroluje sa prípadne zavedená drenáž - obsah, množstvo, funkcia. Ďalej je potrebné kontrolovať operačné incízie a vylúčiť komplikácie v rane. Pri operačných výkonoch na končatinách je nutné vyšetriť aj perifériu končatiny.
Nutričná podpora v predoperačnej starostlivosti
Operačný výkon je trauma sprevádzaná stresovou reakciou, ktorá je úmerná rozsahu a dĺžke trvania výkonu. Operačný stres u malnutričných pacientov sa manifestuje vo forme autokanibalizmu, s uvoľňovaním nutričných molekúl z vlastných štruktúr orgánov a tkanív, so zvýšeným rizikom multiorgánovej dysfunkcie. Malnutrícia znižuje imunitu, zvyšuje frekvenciu septických komplikácií a zhoršuje ich priebeh. Chýbajú molekuly potrebné na reparačné pochody, viazne rekonvalescencia.
Parenterálna výživa predstavuje pohodlnú alternatívu výživy pri zlyhaní GIT funkcií alebo v čase lačnenia pred operačným výkonom. Negatíva parenterálnej výživy viedli k vývoju nutričných prípravkov enterálnej výživy so živinami v polymérnej a oligomérnej forme, ktoré sú ľahko vstrebateľné bez potreby digescie. Je indikovaná u malnutričných pacientov pripravovaných na elektívny výkon. Zvyčajne stačí 10 dní kvalitnej enterálnej výživy. V prípadoch neefektívnej enterálnej výživy alebo pri problémoch s pasážou GIT, je indikovaná parenterálna výživa.
Psychologická príprava pacienta
Sestry z chirurgickej ambulantnej a ústavnej starostlivosti musia v prístupe k pacientovi v perioperačnom období uplatňovať aj oblasť eliminácie stresogénnych faktorov, ktoré môžu u pacienta determinovať vznik záťažovej situácie s negatívnymi dôsledkami najmä na priebeh pooperačného obdobia s rizikom vzniku pooperačných komplikácií. Dôsledné uplatňovanie metódy ošetrovateľského procesu v praxi na chirurgických pracoviskách, aby táto metóda nebola len formálnou záležitosťou, ktorej sa sestry venujú iba z povinnosti a často je pre nich iba záťažou bez efektu v prospech pacienta, ale aby ju chápali ako metódu, ktorá má prispieť k individualizovanej ošetrovateľskej starostlivosti s ohľadom na potreby konkrétneho pacienta (biologické, psychické, sociálne, spirituálne).
Dokumentácia by mala obsahovať aj formulár pre dôsledné posúdenie pacienta z hľadiska prežívania stresu, resp. prítomnosti stresogénnych faktorov. V posudzovaní tejto oblasti by mali sestry využívať okrem anamnestického rozhovoru (stresogénne faktory u pacienta) aj pozorovanie pacienta (správanie pacienta) a fyzikálne vyšetrenie (zmeny vitálnych funkcií, farba kože a podobne), ktoré sestra uplatňuje nielen pri príjme pacienta na oddelenie, ale aj počas celého obdobia hospitalizácie. Dôkladné posúdenie pacienta musí vyústiť do zodpovedného stanovenia ošetrovateľskej diagnózy, resp. diagnóz.
Oblasti eliminácie stresogénnych faktorov by sa mali sestry venovať od prijatia pacienta na lôžkové chirurgické oddelenie až po jeho prepustenie do domácej starostlivosti. Prvý dojem je nesmierne dôležitý a od neho môže závisieť správanie a spolupráca pacienta počas celého obdobia hospitalizácie. Sestry by mali pamätať na svoje predstavenie sa novoprijatému pacientovi spojené s vhodným prístupom.
Ošetrovateľskú starostlivosť nie je možné chirurgickému pacientovi poskytovať bez holistického prístupu, ktorý má dôležité miesto aj pri eliminácii stresogénnych faktorov. Pacient je ovplyvňovaný nielen prejavmi ochorenia alebo úrazu, ale aj operačným výkonom ako súčasťou liečby. Pritom treba pamätať na to, že sa nemení len oblasť jeho biologických potrieb, ale aj potrieb psychických, sociokultúrnych a spirituálnych.
Dôležitým aspektom pre elimináciu stresogénnych faktorov a ich dôsledkov v ambulantnej aj ústavnej chirurgickej starostlivosti je zohľadňovanie veku, typológie pacienta a jeho kultúrnych špecifík. Vekové hľadisko môže mať vplyv na typ stresogénnych faktorov aj rôznorodosť reakcií na ne. Iný je potom prístup sestier a ostatných členov zdravotníckeho tímu k detskému pacientovi v rozličnom vekovom období (dojča, batoľa, dieťa predškolského veku, adolescent atď.), k pacientovi v mladšom alebo strednom dospelom veku a k seniorovi.

Efektívna komunikácia a edukácia
Samozrejmou súčasťou ošetrovateľskej starostlivosti o chirurgického pacienta, tak na lôžkovom oddelení, ako aj v ambulancii, má byť efektívna komunikácia vrátane psychoterapeutického prístupu. Vedenie podporného rozhovoru je nevyhnutné predovšetkým pred a počas rôznych bolestivých procedúr (napr. vyšetrenia, preväzy atď.), pred a po operačnom výkone, najmä pri radikálnych a mutilujúcich operáciách. Efektívna komunikácia nemá byť realizovaná iba v prístupe k ambulantnému či hospitalizovanému pacientovi, ale aj k jeho podporným osobám.
Osobitnou oblasťou komunikácie s chirurgickým pacientom je odovzdávanie negatívnych správ (napr. výsledok histologického vyšetrenia verifikujúci prítomnosť onkologického ochorenia). Odovzdávanie takýchto informácií patrí do kompetencií lekára. Zlé správy by mali byť pacientovi sprostredkované postupne a s ohľadom na typológiu pacienta, aby sme predchádzali jeho traumatizácii. Sestry majú dôležité postavenie v práci s pacientom po tom, čo mu bola negatívna správa oznámená.
Nesporne pozitívny vplyv na elimináciu stresogénnych faktorov má aj edukácia chirurgického pacienta. Dôkladne edukovaný pacient lepšie spolupracuje pri perioperačnej starostlivosti v ambulantnom alebo ústavnom zdravotníckom zariadení, a aj sám aktívne predchádza pooperačným komplikáciám. Tiež sa lepšie adaptuje na prechodné alebo trvalé obdobie zmenenej životnej situácie. Sestry by mali využívať okrem metód hovoreného slova aj metódy tlačeného slova a metódy názorných prostriedkov, ako aj rôzne alternatívne spôsoby edukácie. Slovo ako edukačný prostriedok je vhodné doplniť o informácie v písomnej podobe (edukačný leták), aby sa pacient k dôležitým informáciám mohol kedykoľvek vrátiť (aj v domácom prostredí).
Sestra (ako aj ošetrujúci lekár) nemusí pôsobiť ako jediný informačný zdroj pacienta, ale je vhodné, a často aj nevyhnutné, odporučiť pacientovi ďalšie informačné zdroje ako sú informačné letáky, brožúry a v súčasnosti aj internet. Internet môže byť zdrojom užitočných informácií pre chirurgických pacientov všetkých vekových kategórií (seniorov nevynímajúc) pri splnení základných podmienok, a to počítačová, resp. informačná gramotnosť a technická vybavenosť s prístupom na internet. Treba však zdôrazniť nevyhnutnosť selekcie informácií, aby všetko, čo sa pacienti dozvedia prostredníctvom internetových stránok, nepovažovali za bezchybné a univerzálne použiteľné.
Dychová rehabilitácia
V rámci predoperačnej prípravy je potrebné zvládnuť nácvik správneho ekonomického dýchania.
Zabezpečenie súkromia a bezpečnosti pacienta
V ošetrovateľskej starostlivosti chirurgického pacienta nesmie chýbať dôraz na súkromie a bezpečnosť pacienta. Chirurgické ochorenie alebo úraz navyše často s indikáciou operačnej terapie je zásahom do najintímnejšej sféry človeka. S týmto je nevyhnutne spojená potreba zabezpečenia súkromia pre pacienta tak v ambulantnej, ako aj v ústavnej starostlivosti, a to na izbe pacienta, vo vyšetrovni či preväzovní, na operačnej sále, JIS a inde. Podceňovaná nesmie byť ani bezpečnosť pacienta, ktorý môže byť oslabený samotným ochorením či úrazom, ovplyvňovaný účinkom anestetík alebo iných liekov. Tiež môže mať zmenené správanie vzhľadom na prejavy ochorenia (napr. neznesiteľná bolesť) alebo závažnosť zdravotného stavu.
Nielen s bezpečnosťou pacienta, ale aj s oblasťou eliminácie stresogénnych faktorov úzko súvisí aj úprava prostredia a prevádzky chirurgických pracovísk. Sestry často nemajú možnosti selekcie pacientov na izby pokiaľ ide o ich zdravotný alebo psychický stav, ale majú široké možnosti zabezpečenia pohodlia pacienta, ako aj úpravy jeho bezprostredného okolia. Pacienti v akútnom, kritickom alebo bezprostrednom pooperačnom stave sú umiestnení na jednotku intenzívnej starostlivosti. Ani tu sestry nesmú podceňovať vplyv prostredia a prevádzky na psychiku pacienta (početné prístrojové vybavenie), znásobený obavami pacienta o ich zdravotný stav a fungovanie v ďalšom živote.

Tímová spolupráca a ošetrovateľské štandardy
Eliminácia stresogénnych faktorov v ošetrovateľskej starostlivosti o chirurgických pacientov nie je možná pri výskyte rôznych bariér v práci sestier, ktoré často potvrdzujú nielen samotné sestry, ale aj pacienti. Starostlivosť o chirurgického pacienta je založená na tímovej spolupráci chirurgov, anestéziológov, sestier, pomocného personálu, ale tiež fyzioterapeutov, asistentov výživy, konziliárnych lekárov (napr. internista, otorinolaryngológ, neurológ a podobne) a ďalších. Tímová práca nie je možná bez efektívnej komunikácie, spolupráce a zodpovedného vedenia dokumentácie pacienta. Iba tak možno dosiahnuť kontinuitu starostlivosti prinášajúcu maximálny úžitok v prospech pacienta.
Súčasťou tímovej práce by mal byť aj úprimný záujem o psychický stav pacienta, a nielen o zmeny v somatickej oblasti na podklade chirurgického ochorenia alebo úrazu. Dôsledné vykonávanie všetkých ošetrovateľských techník spojené s vhodným prístupom k pacientovi môže pomôcť eliminácii stresogénnych faktorov. Na všetky vyšetrenia a bolestivé či inak nepríjemné procedúry (napr. preväz rany) je nevyhnutné pacienta pripraviť aj po psychickej stránke. Samozrejmosťou má byť dodržiavanie ošetrovateľských štandardov, a to aj v psychickej oblasti (napr. štandard psychickej predoperačnej prípravy).
Veľký prínos v monitorovaní stresogénnych faktorov a psychického stavu pacienta spočíva aj v realizácii sesterskej vizity, keď si sestry ako ošetrovateľský tím kontrolujú aktuálny stav pacienta, reflektujú na jeho momentálne požiadavky a odovzdajú si medzi sebou informácie. Perioperačná ošetrovateľská starostlivosť ako starostlivosť predoperačná, intraoperačná a pooperačná musí mať aj preventívny charakter z hľadiska výskytu možných intraoperačných a pooperačných komplikácií, na vzniku ktorých sa môže podieľať aj stres prežívaný pacientom. Erudované sestry musia predpokladať stresogénne faktory vzhľadom na ochorenie, osobnosť pacienta, rozsah a typ operačného výkonu, jeho (možné) dôsledky, ako aj spôsob vedenia anestézie.

Príklad špecifickej predoperačnej starostlivosti: Operácia šedého zákalu
Operácia šedého zákalu je jedna z najčastejších a najbezpečnejších očných zákrokov v súčasnosti. Pred operáciou je nutné navštíviť očného a praktického lekára a úspešne podstúpiť predoperačné vyšetrenie.
Očné vyšetrenie pred operáciou šedého zákalu
Očný lekár berie do úvahy anamnézu, očné príznaky pacienta a zhodnotí typ, umiestnenie alebo fázu zakalenia šedého zákalu a skontroluje celkový zdravotný stav očí. Pokiaľ to pôjde, zmeria vnútroočný tlak a po rozkvapkaní očí zhodnotí stav očného pozadia. Nutné je podstúpiť biometrické meranie postihnutého oka, ktoré zmeria veľkosť vlastnej očnej šošovky, refrakčný stav oka a predozadnú dĺžku oka. Vďaka biometrii oka budú zistené potrebné parametre pre výpočet novej umelej vnútroočnej šošovky, ktorá bude implantovaná namiesto zakalenej očnej šošovky. Pomocou OCT (optická koherentná tomografia) očný lekár zistí podrobnejší stav sietnice a ich jednotlivých vrstvách. Vhodné je doplniť vyšetrenie o reliéfe rohovky.
Interné predoperačné vyšetrenie
Pred samotným operačným zákrokom je nutné navštíviť praktického lekára, ktorý vykoná interné predoperačné vyšetrenie vrátane podrobného súpisu anamnézy a odberu krvi. Rozhodne, či je pacient schopný podstúpiť operáciu vzhľadom na celkový zdravotný stav a vydá prípadné opatrenia potrebné na podstúpenie pred samotným operačným zákrokom.
Indikácie a kontraindikácie operácie šedého zákalu
Hlavným dôvodom na podstúpenie operácie je závislosť predovšetkým na obťažujúcej zníženej zrakovej ostrosti obmedzujúcej každodenné potreby postihnutej osoby a na prípadných ďalších celkových a očných chorobách. Nie je vhodné zákrok odporučiť, ak by hrozili veľmi vážne operačné komplikácie alebo pri neštandardne narušených štruktúrach vnútroočných tkanív a to najmä u sietnice, u pokročilého zeleného zákalu alebo pri prebiehajúcom zápale v oku alebo krátko po ňom.
Príprava na operáciu šedého zákalu
Pred operáciou do oka, ktoré bude operované, je vhodné kvapkať predpísané kvapky podľa odporúčania očného lekára. Pokiaľ užívate nejaké lieky, dohovorte sa vopred s lekárom o jeho užívaní v deň zákroku. Na operáciu je nutné vziať so sebou výsledky predoperačného vyšetrenia a odporúčania od lekára. V deň zákroku príďte nalačno a nepite. Pri závažných rodinných dôvodoch alebo pri zdravotnej indispozícii, ako sú napr. horúčka, silná bolesť, prechladnutie, kašeľ, hnačka a podobne, je operáciu nutné odložiť. Pre naplánovanie nového termínu je nutné kontaktovať zdravotnícke zariadenie.
Priebeh operácie šedého zákalu
Pacient je oblečený do operačnej zástery. Sestrička nakvapká do postihnutého oka kvapky na navodenie rozšírenia zrenice a utlmenie bolesti oka počas operácie. Pacient si ľahne na chrbát na operačné lôžko a pokrčí nohy, ktoré môžu byť podoprené vankúšom. Oko a jeho okolie je očistené roztokom dezinfekčnej látky. Tvár je prekrytá sterilným rúškom. Očné viečka sú po celú dobu operácie roztiahnuté a pridržané rozvieračom, aby nedošlo k prípadným komplikáciám počas žmurkania. Akýkoľvek pohyb tela, kašeľ alebo kýchanie je vhodné nahlásiť operatérovi, aby sa zamedzilo prípadným následkom. Počas operácie je možné cítiť jemný tlak v oku.
Zákrok trvá zhruba 20 minút. Počas tejto doby bude operovaný neustále pod dohľadom snímača tepu a hladiny kyslíka v krvi. Operácia vo väčšine prípadov prebieha pomocou ultrazvukovej sondy, ktorá rozdrví a odsaje zakalený obsah vlastnej očnej šošovky. Do puzdra očnej šošovky sa voperuje umelá vnútroočná šošovka, ktorá sa v puzdre rozvinie do požadovaného tvaru. Počas operácie je do oka vstrekovaný viskoelastický materiál pre lepšie uchytenie vnútroočnej šošovky a zníženie následných očných komplikácií. Väčšina pacientov je operovaná technikou umožňujúcou operovať bez stehov, v iných prípadoch sa väčšinou používa jeden steh, ktorý sa odstraňuje za niekoľko týždňov po operácii. Po operácii je oko chránené krycím obväzom, prípadne je na oko priložená špeciálna loptička na zníženie tlaku v oku.
Príprava operačnej sály: Časť I
Možné komplikácie operácie šedého zákalu
Komplikácie vzniknuté počas operácie šedého zákalu sú minimálne, a ak sa objavia, tak sa väčšinou môže jednať napr. o prasknutie puzdra vlastnej očnej šošovky, poškodenie uchytenia závesného aparátu očnej šošovky, spadnutie očnej šošovky do sklovca alebo krvácanie pod sietnicou.
Pooperačná starostlivosť po operácii šedého zákalu
Po operácii je nutné používať očné kvapky podľa pokynov očného lekára, jedná sa väčšinou o antibiotiká a kortikosteroidy. Je nevyhnutné na operované oko nesiahať, nemnúť a chrániť ho pred úrazom. Je nutné vyhnúť sa na niekoľko týždňov fyzickej námahe, nič ťažké neťahať, silovo necvičiť, nepredkláňať sa a nestáť na hlave. Odporúča sa vyhýbať sa infekčným priestorom, ako sú nemocnice, poľnohospodárstvo alebo kúpanie vo verejných priestoroch. Nie je na mieste používať líčidlá a manipulovať s chemikáliami. Pokiaľ je operovaný citlivý na svetlo, je vhodné používať slnečné okuliare s kvalitným UV filtrom ako ochrana proti oslneniu a nadmernému slzeniu. Pri silnej bolesti oka je vhodné ihneď zájsť k očnému lekárovi. Dôležité je nevynechať pravidelné kontrolné vyšetrenia na zhodnotenie stavu operačnej rany, vnútroočnej šošovky a ďalších častí oka pre prípadné zachytenie pooperačných komplikácií.
Pooperačné komplikácie po operácii šedého zákalu
Operačný zákrok je v dnešnej dobe relatívne bezpečný a bezbolestný. Pooperačné komplikácie väčšinou vznikajú na základe nedodržania odporúčaní očného lekára. Po niekoľkých dňoch až týždňoch môže dochádzať napr. k zvýšenému vnútroočnému tlaku, vzniku syndrómu suchého oka alebo môže vznikať filtrácia operačnou ranou. Pomerne častou reakciou je opuch rohovky prejavujúci sa zahmleným videním, tento stav sa väčšinou behom pár dní sám upraví. Najobávanejšou očnou komplikáciou je vznik ťažkého vnútroočného zápalu tzv. endoftalmitída vznikajúci väčšinou počas prvého týždňa po operácii. Tá sa vyznačuje stupňujúcou sa bolesťou a začervenaním oka, ďalej k nečakanému zhoršenému videniu ak opuchu spojivky a viečok. Po niekoľkých mesiacoch alebo až za niekoľko rokov sa môže vyskytnúť opuch centrálnej krajiny sietnice, odlúčenie sietnice alebo môže vzniknúť sekundárny šedý zákal.
Obdobie rekonvalescencie po operácii šedého zákalu
Ustálenie zrakovej ostrosti býva dosiahnuté väčšinou za niekoľko dní až 6 týždňov po zákroku, kedy je ukončený proces hojenia. Ak pociťuje dotyčný, že nevidí ostro do diaľky alebo do blízka, je vhodné, aby navštívil očného doktora a optometristu. Optometristi väčšinou zisťujú výskyt očných chýb, najčastejšie to býva astigmatizmus prejavujúci sa rozdvojením obrazu alebo zníženie zrakovej ostrosti s tieňom. Výnimkou nie je ani vznik myopie, hypermetropie alebo presbyopie. Postihnutí sa môžu sťažovať aj na tzv. haló efekt prejavujúci sa dúhovým svetlom okolo zdroja žiarenia. Tento jav môže byť vyvolaný niektorými druhmi vnútroočných šošoviek alebo môže vzniknúť vplyvom tvorby zakalenia šošovkového puzdra.
tags: #predoperacna #starostlivost #o #chirurgickych #pacientov