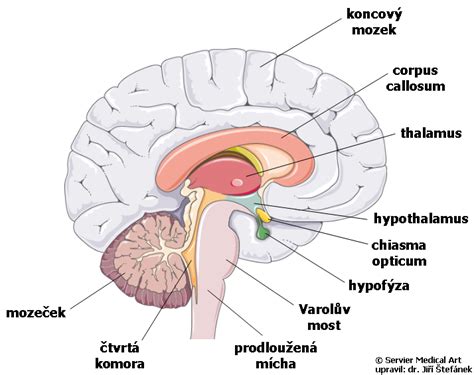
Skleróza multiplex (SM) je chronické, autoimunitné ochorenie, ktoré postihuje centrálny nervový systém. Je spôsobená autoimunitnou poruchou, pričom cieľovými antigénmi pre autoimunitný útok sú antigény myelínovej pošvy, obaľujúce nervové vlákna CNS. SM je častým získaným, netraumatickým neurologickým ochorením mladých dospelých. Ochorenie mení nielen život samotnému pacientovi, ale aj jeho rodine. SM je najčastejšou netraumatickou neurologickou príčinou invalidizácie mladých pacientov. Aj keď je toto ochorenie zriedkavo smrteľné, môže byť vážne invalidizujúce, pričom približne jedna tretina pacientov si vyžaduje ambulantnú pomoc do 10 rokov od diagnózy. Podľa medzinárodne uznávanej terminológie sú klinické priebehy SM kategorizované ako recidivujúce - remitujúce, sekundárne progresívne, primárne progresívne a progresívne recidivujúce.
Presná príčina SM je stále neznáma, ale úloha imunitného systému je v jeho vývoji zrejmá. Zápalové a neurodegeneratívne zmeny u pacientov so SM majú za následok aj poškodenie zraku, dysartriu, dysfágiu, spasticitu, parézu, narušenie koordinácie a rovnováhy, ataxiu, poruchy senzorického systému, močového mechúra, čriev a sexuálnu dysfunkciu, únavu, emocionálne a kognitívne zmeny a vedú k progresívnej invalidite a zvýšeniu atrofie mozgu. Po 15 rokoch od stanovenia diagnózy si vyžaduje jedna až dve tretiny pacientov pomoc pri chôdzi, väčšina musí opustiť svoju prácu a malá časť je pripútaná na lôžko. Pokročilé štádiá SM sú sprevádzané kontraktúrami, imobilitou, extrémnou slabosťou a únavou. So zhoršovaním schopnosti pohybu sa zvyšuje závislosť od okolia.
Sklerotické plaky (glióza) - poškodené vlákna už nedokážu viesť nervový vzruch danou dráhou dostatočne rýchlo alebo sa prenos vzruchu úplne zastaví. Po takto zmenenom obale nervových buniek s rozpadom myelínu (demyelinizácia) nasleduje tvorba jazvy v tomto mieste (glióza) a ak je vlákno dlho obnažené, dochádza k jeho pretrhnutiu, čo sa nazýva strata axónu (výbežku nervovej bunky). Strata axónu je trvalá, axóny nemajú schopnosť znovu sa obnoviť, zreparovať, čo nazývame proces neurodegenerácie. Okrem samotných neurónov (nervových buniek a ich výbežkov) poškodzuje zápal aj ďalšie dôležité bunky - oligodendrocyty, ktoré za normálnych podmienok vytvárajú okolo neurónov myelínový obal.
Atak (relaps) - po prvom príznaku sa vo väčšine prípadov pridajú nové stavy zhoršenia alebo zhoršenia existujúcich príznakov. Ataky ochorenia zanechávajú trvalé neurologické, ale aj psychické príznaky, ktoré sa časom prekrývajú. Hlavne u mladých osôb na začiatku ochorenia trvajú príznaky niekoľko dní až týždňov a upravujú sa pomerne dobre, dokonca môžu aj úplne vymiznúť.
Skleróza multiplex je závažné chronické ochorenie s nepredvídateľným priebehom líšiacim sa od pacienta k pacientovi. Ochorenie je v súčasnej dobe považované za liečiteľné. Dostupná imunomodulačná liečba má za cieľ redukciu aktivity ochorenia. Skleróza multiplex je ochorenie na celý život, preto si treba uvedomiť, že aj súčasná liečba je liečba dlhodobá. Spokojnosť pacienta s liečbou je zárukou jeho adherencie k liečbe, to znamená, že dodržiava dlhodobý režim podávania lieku (frekvenciu, formu aplikácie).
Hlavný dôvod hľadania a vývoja nových liečebných preparátov pre liečbu sklerózy multiplex je zlepšenie účinnosti liečby, zjednodušenie podávania ako i zlepšenie jej bezpečnosti a znášanlivosti. Účinnosť a bezpečnosť lieku na dané ochorenie sa sleduje v klinických štúdiách. Ich vykonávanie určuje Zákon 140/1998.
Základné pojmy a definície
Skúšanie liekov sa vykonáva skúmaním, či hodnotená látka a zmesi látok majú vlastnosti liečiva. Hodnotí sa kvalita, bezpečnosť a účinnosť liečiv. Skúšanie zahŕňa farmaceutické skúšanie, toxikologicko-farmaceutické skúšanie a klinické skúšanie. Výsledky farmaceutického skúšania, toxikologicko-farmakologického skúšania a prvých troch etáp klinického skúšania produktu sú podkladom na vydanie rozhodnutia o registrácii lieku.
Správna klinická prax (Good Clinical Practice - GCP) je súbor medzinárodne uznávaných kvalitných požiadaviek z etickej a vedeckej oblasti, ktoré sa musia dodržiavať pri navrhovaní a vykonávaní klinického skúšania, pri vedení dokumentácie o klinickom skúšaní a pri spracovávaní správ o klinickom skúšaní, ktoré sa vykonáva na človeku. Dodržiavaním správnej klinickej praxe sa zabezpečuje a zaručuje ochrana práv, bezpečnosť a zdravie osoby, ktorá sa zúčastňuje na klinickom skúšaní a zaručuje dôveryhodnosť výsledkov klinického skúšania.
Klinická štúdia je výskumná metóda, určená na získavanie informácií, sledovanie efektivity klinických postupov na veľkej heterogénnej populácii. Najčastejšie je zameraná na sledovanie účinku nových liekov, lekárskych nástrojov, zariadení u pacientov v rámci liečebno-preventívnej starostlivosti. Cieľom je sledovať bezpečnosť a efektivitu liečby, posúdiť mieru benefitu a rizika u danej testovacej liečby, porovnávať efektivitu dvoch konvenčne používaných metód. Všetky klinické štúdie musia byť schválené etickou komisiou.
História klinických štúdií
Prvá zmienka o klinickej štúdii pochádza z diela Kánon medicíny od Avicennu. V tomto diele boli položené základy experimentálneho testovania a presné návody na testovanie efektivity danej liečby.
Rozdelenie klinických štúdií
Klinické štúdie sa zameriavajú na:
- Liečbu
- Prevenciu
- Diagnostiku
- Skríning
- Kvalitu života
Fázy klinických štúdií
Klinické štúdie prebiehajú v niekoľkých fázach:
- I. fáza: Prvé vyskúšanie nového lieku na človeku, na malej skupine pacientov (20-80), hodnotenie bezpečnosti, vedľajších účinkov.
- II. fáza: Orientačný klinický pokus na väčšej skupine pacientov (100-300), hodnotenie efektivity a bezpečnosti liečby, výskyt prípadných nežiaducich účinkov. Definujú sa indikácie a kontraindikácie. Sleduje sa prípadná zmena kinetiky lieku v podmienkach patologického stavu organizmu.
- III. fáza: Kontrolovaná klinická štúdia (1000-5000) pacientov, multicentrická. Potvrdenie efektivity lieku, spresňuje sa dávkovanie lieku, jeho možné nežiaduce účinky.
- IV. fáza: Postmarketingová štúdia hodnotí podmienky optimálneho užívania, benefit a riziko. Umožňuje odhaliť nežiaduce a toxické účinky liečiva, ktoré sa vyskytujú vzácnejšie.
Druhy štúdií
Rozlišujeme:
- Otvorená klinická štúdia: Sleduje zmeny sledovaných parametrov pred podaním, počas podávania a po podávaní liečiva na skupine dobrovoľníkov.
- Kontrolovaná klinická štúdia s komparátorom:
- a/ Placebom kontrolovaná
- b/ Porovnanie voči štandardnému lieku
Kontrolované klinické štúdie
V kontrolovaných štúdiách sa uplatňujú rôzne metódy zaslepenia:
- Dvojito zaslepené (dvojito zašifrované): Ani pacient, ani lekár nevedia, či pacient užíva liek alebo komparátor.
- Zaslepené klinické štúdie: Pacient alebo skúšajúci nevedia, či pacient užíva liek.
- Nezaslepené klinické štúdie (nezašifrované):
Výber pacienta do štúdií
Výber pacienta do klinickej štúdie je založený na nasledujúcich princípoch:
- Pacient musí byť správne informovaný o dostupnej liečbe.
- Pacient musí byť správne a vyčerpávajúco oboznámený so štúdiou.
- Je potrebný informovaný súhlas.
- Účasť v klinickej štúdii je dobrovoľná.
Informovaný súhlas
Pacient sa zaraďuje do klinického skúšania na základe jeho súhlasu s účasťou na klinickom skúšaní dobrovoľne po dôkladnom poučení o cieli, význame, následkoch a rizikách klinického skúšania, na ktorom sa má zúčastniť a po podpísaní tohto poučenia. Toto poučenie tvorí informovaný súhlas.

Helsinská deklarácia
Helsinská deklarácia, prijatá 18. svetovým lekárskym kongresom v Helsinkách v júni 1964 a doplnená na ďalších kongresoch, má za úlohu chrániť dôstojnosť a integritu človeka pred zneužitím na experiment.
Tímová spolupráca v klinickej štúdii
Klinická štúdia si vyžaduje tímovú spoluprácu medzi lekárom, zdravotnou sestrou, laborantom a farmaceutom.
Spolupráca sestry v klinickej štúdii
Rola sestry v klinickej štúdii zahŕňa:
- Pravidelné rozhovory s pacientom.
- Odber biologického materiálu a jeho odoslanie kuriérom.
- Objednávanie termínov pomocných vyšetrení.
Čo je skleróza multiplex? (MS) | Opýtajte sa odborníka z kliniky Cleveland
Ošetrovateľská starostlivosť o pacienta s SM
Ošetrovateľská starostlivosť o pacienta s SM je komplexná a vyžaduje multidisciplinárny prístup. Všeobecné lekárstvo zohráva kľúčovú úlohu v koordinácii tejto starostlivosti, s cieľom zabezpečiť integrovanú liečebnú, rehabilitačnú, paliatívnu a preventívnu starostlivosť na podporu zdravia pacienta.
Hodnotenie pacienta
Dôkladné zhodnotenie fyzického, psychického a sociálneho stavu pacienta s cieľom identifikovať jeho potreby a problémy.
Plánovanie starostlivosti
Vypracovanie individuálneho plánu starostlivosti, ktorý zohľadňuje špecifické potreby a ciele pacienta. Plán by mal zahŕňať intervencie zamerané na zmiernenie symptómov, zlepšenie kvality života a prevenciu komplikácií.
Realizácia starostlivosti
Poskytovanie priamej ošetrovateľskej starostlivosti, ako je pomoc pri hygiene, obliekaní, stravovaní a pohybe. Dôležitá je tiež edukácia pacienta a jeho rodiny o ochorení, liečbe a možnostiach zvládania symptómov.
Monitorovanie a hodnotenie
Pravidelné monitorovanie stavu pacienta a hodnotenie účinnosti poskytovanej starostlivosti. Na základe výsledkov monitorovania je potrebné upraviť plán starostlivosti tak, aby čo najlepšie vyhovoval potrebám pacienta.
Koordinácia starostlivosti
Spolupráca s ostatnými členmi multidisciplinárneho tímu, ako sú neurológ, fyzioterapeut, ergoterapeut, psychológ a sociálny pracovník, s cieľom zabezpečiť komplexnú a koordinovanú starostlivosť.
Špecifické aspekty ošetrovateľskej starostlivosti pri SM
Manažment únavy
Únava je jedným z najčastejších a najviac invalidizujúcich symptómov SM. Ošetrovateľská starostlivosť by mala zahŕňať edukáciu pacienta o stratégiách zvládania únavy, ako je plánovanie aktivít, odpočinok a relaxačné techniky. Až 40 percent pacientov so SM popisuje únavu ako najobťažujúcejší prejav ich ochorenia, pretože má závažný dopad na ich bežné denné aktivity. Únava pri SM sa v každom prípade líši od únavy zdravých ľudí pri nedostatku spánku alebo oddychu.
Manažment problémov s mobilitou
SM môže spôsobiť problémy s mobilitou, ako je svalová slabosť, spasticita a poruchy rovnováhy. Ošetrovateľská starostlivosť by mala zahŕňať pomoc pri pohybe, používaní kompenzačných pomôcok a prevenciu pádov. Dôležité je upozorniť pacientov, aby sa vyhýbali vysokej fyzickej záťaži, pretože po náročnej fyzickej záťaži vzniká krátkodobé prechodné obdobie zníženej imunitnej odolnosti (tzv. imunosupresívne okno - „the open window“), ktoré môže pretrvávať v závislosti od dĺžky a intenzity záťaže približne 3 až 12 hodín. Veku a zdravotnému stavu primeraná fyzická aktivita je nevyhnutná pre zachovanie funkčnosti a prinavrátenie kondície a psychickej pohody. Dlhodobé výskumy ukázali, že fyzická aktivita u ľudí trpiacich SM je veľmi prínosná a cvičenie prináša väčší pocit pohody, zvýšenú silu svalov, svalovú výdrž, zvýšenú pohyblivosť kĺbov, zlepšuje koordináciu, zvyšuje kardiorespiračnú výdrž a zabraňuje sociálnej izolácii.
Manažment problémov s kontinenciou
Poruchy močenia a stolice sú časté pri SM. Ošetrovateľská starostlivosť by mala zahŕňať edukáciu pacienta o správnom pitnom režime, cvičeniach na posilnenie svalov panvového dna a používaní inkontinenčných pomôcok.
Manažment kognitívnych problémov
SM môže spôsobiť kognitívne problémy, ako sú poruchy pamäti, pozornosti a exekutívnych funkcií. Ošetrovateľská starostlivosť by mala zahŕňať edukáciu pacienta o stratégiách kompenzácie kognitívnych deficitov a podporu kognitívnej rehabilitácie.
Psychosociálna podpora
SM je chronické ochorenie, ktoré môže mať významný dopad na psychické a sociálne fungovanie pacienta. Ošetrovateľská starostlivosť by mala zahŕňať psychologickú podporu, pomoc pri zvládaní stresu a depresie a podporu sociálnej integrácie.
Čoraz častejšie sme svedkami, že pacienti s chronickými ochoreniami vyhľadávajú a získavajú nerecenzované informácie prostredníctvom internetu. Tie nie raz pacienta vystrašia a sú príčinou jeho frustrácie. Pacient sa tak prikláňa k ľahkým riešeniam „zázraky na počkanie“. Práve tu je úloha kompetentných zdravotníckych pracovníkov, aby tento priestor, medzery vo vedomostiach pacienta vypĺňali intervenciou v podobe edukácie na zlepšenie adherencie k liečbe. Nesprávny alebo neodborný manažment takého závažného a invalidizujúceho ochorenia, akým je skleróza multiplex (SM), je zásadné pochybenie a neraz dopadne veľmi zle.
Cieľom je doplniť vedomosti pacienta, aby ochorenie pochopil, s cieľom dosiahnuť čo najlepšiu compliance a adherenciu k liečbe. Klinická prax potvrdzuje, že edukovaný pacient má lepšiu compliance (súlad s odporúčaniami), adherenciu a perzistenciu (vytrvalosť) k liečbe. Nedávny prieskum adherencie k parenterálnej DMD (disease-modifying drugs - lieky modifikujúce ochorenie) zistil, že asi 40 % pacientov neadherovalo (definované ako vynechanie jednej alebo viacerých injekcií v predchádzajúcich 4 týždňoch). Ďalšie štúdie podporujú toto zistenie a uvádzajú, že 17 % až 46 % pacientov nedodržiava predpísaný dávkovací režim pri liečbe.
Výživa a SM
Správna výživa u pacientov so SM je neoddeliteľnou súčasťou nefarmakologických opatrení. K dôležitým preventívnym opatreniam SM patrí konzumácia rýb a morských plodov. Medzi základné diétne odporúčania pre pacientov so SM patrí strava s vysokým obsahom vlákniny (30 g/deň), s nízkym obsahom nasýtených tukov (< 10g/deň), s dostatočným množstvom nenasýtených tukov (50 - 60 g/deň). Nedostatok sacharidov v potrave môže viesť k únave, ktorá je častým príznakom u pacientov so SM. Požiadavky na príjem energie a proteínov sú odlišné a závisia od štádia ochorenia, stavu výživy a kolísania hmotnosti. U pacientov so zníženou chuťou do jedla môže dôjsť k nechcenému chudnutiu a podvýžive. Medzi faktory, ktoré u pacientov so SM znižujú chuť do jedla, patrí únava a lieky (napr. topiramát). Zvýšený príjem vitamínu D môže obnoviť zníženú aktivitu cieľovej bunky. Pre prax má význam vitamín D2 ergokalciferol a vitamín D3 cholekalciferol, ktorý je prítomný v potrave živočíšneho pôvodu a organizmus ho získava aj vplyvom slnečného žiarenia. Významné množstvo vitamínu D obsahuje pečeň, ryby, fortifikované margaríny a vaječný žĺtok. Z rastlín je vhodným zdrojom kokosový tuk a hríby, avšak väčšina rastlín obsahuje len nevýznamné množstvo vitamínu D.

Únava a jej manažment
Únava, malátnosť či závraty sú častými hlásenými príznakmi pri SM. Únavu sprevádzajú aj poruchy zaspávania a udržania spánku. U niektorých pacientov sa symptómy zhoršia po návrate do pracovného prostredia, kde je potrebné vynakladať fyzický výkon a pri stupňujúcom sa strese. U pacientov s neurologickými ochoreniami je depresia veľmi častá. Je dôležité depresiu včas diagnostikovať a liečiť, pretože inak má neurologické ochorenie horší a ťažší priebeh, ktorý sa ťažšie ovplyvňuje. Dôsledné rozpoznanie a včasná liečba príznakov depresie významne zvyšuje kvalitu života pacienta.
Príčiny únavy
Príčiny únavy môžu byť rôznorodé:
- Nadmerná fyzická záťaž
- Nadmerná psychická záťaž
- Infekčné ochorenie
- Iné ochorenia (anémia, znížená činnosť štítnej žľazy, depresia, syndróm chronickej únavy…)
- Nežiaduci alebo vedľajší účinok liekov
- Rekonvalescencia po operačných výkonoch, po chemoterapii, rádioterapii
- Bolesť
- Nesprávne stravovacie návyky (neprimeraný pitný režim)
- Nesprávny spánkový režim
Varovné príznaky únavy (Red Flags)
Stavy vyžadujúce diagnostický a terapeutický prístup lekára:
- Nespavosť alebo poruchy spánku
- Obmedzená pohyblivosť
- Únava trvajúca vyše dva týždne spojená s malátnosťou, zvýšenou telesnou teplotou až horúčkou
- Ospalosť, neschopnosť sústrediť sa
- Prírastok na hmotnosti, zimomravosť, častá zápcha
- Svalová únava, nevysvetliteľné chudnutie, búšenie srdca, nadmerné potenie, intolerancia tepla, hnačka
- Nadmerný pocit smädu, časté močenie
Posúdenie únavy
Posúdením stavu sa určí stratégia opatrení zameraných na to, ako zlepšiť zdravotný stav a prispôsobiť starostlivosť a intervencie potrebám pacienta. Neoddeliteľnou časťou je zohľadnenie anamnézy na:
- Prítomnosť komorbidít, ktoré robia pacienta vulnerabilnejším (DM, AH, obezita, onkologické ochorenia, ochorenie štítnej žľazy, respiračné, reumatologické, imunodeficientné stavy…).
- Škodlivé návyky - abúzus.
- Vek, pohlavie.
- Dĺžka trvania únavy - novovzniknutý pocit únavy (vylúčiť depresiu), ako dlho trvá.
- Čas pocitu únavy - ráno po prebudení, na konci pracovného dňa, prípadne po akejkoľvek aktivite.
- Dĺžka spánku počas noci, kvalita spánku (časté budenie, sťažené zaspávanie), spánok počas dňa.
- Faktory ovplyvňujúce spánkový režim - nápoje obsahujúce kofeín, alkoholické nápoje, pestrosť stravy, životospráva.
- Anamnéza farmakoterapie (niektoré lieky môžu byť príčinou pacientovej únavy a môžu byť dostupné alternatívy, ktoré je potrebné prehodnotiť).
- Prítomnosť podpornej osoby, na ktorú sa pacient môže v prípade potreby obrátiť.
Pri celkovom vyšetrení pacienta sa zameriavame na celkový vzhľad, stav vedomia, stav výživy, držanie tela, chôdzu, postoj pacienta, rovnováhu, prítomnosť tremoru, reč, emocionálny stav, vitálne funkcie, zrak, vyprázdňovanie, zápach, čistotu oblečenia, hodnotenie sebestačnosti, potrebu zabezpečiť pomôcky pre aktivitu.
Kompetentný zdravotnícky pracovník vylúči pri posudzovaní varovné príznaky bezprostredne ohrozujúce život. Pri posúdení je dôležité rozpoznať a odlíšiť chronickú únavu od depresie, pretože u pacientov so SM býva prítomnosť depresie veľmi častá.

Plán ošetrovateľskej starostlivosti pri únave
Základom pre poskytovanie kvalitnej ošetrovateľskej starostlivosti je tvorba plánu ošetrovateľskej starostlivosti, ktorý je súčasťou ošetrovateľského procesu.
Nefarmakologické opatrenia pri únave
- Pri vstávaní z postele: Pomaly spustiť nohy, chvíľu posedieť a pomaly vstať. Pri závratoch je nutné si znova sadnúť, prípadne ľahnúť a aktivitu zopakovať. Pohyby vykonávať pomaly s cieľom znížiť riziko pádu a úrazu.
- Počas dňa: Venovať sa ľahkej pohybovej aktivite aj pobytu vonku. Pomalý návrat do pracovného a každodenného života. Odporúča sa záťaž zvyšovať každý týždeň podľa aktuálneho zdravotného stavu a vyhýbať sa „prepínaniu“ síl.
- Pravidelná fyzická aktivita: Primeraná veku a zdravotnému stavu. Začlenenie pohybu a aktivity (chôdza po schodoch namiesto výťahu) môže byť prospešné. Hoci je fyzická aktivita dôležitá, namáhavé cvičenie môže narušiť spánok a treba sa mu vyhnúť 3 hodiny pred spaním.
- Pravidelný režim spánku: Eliminovať spánkovú depriváciu. Pri výskyte únavy a malátnosti počas rekonvalescencie spať vždy, keď je to možné, aj počas dňa, avšak hlavne využívať čas na oddych v noci. Obmedziť používanie akýchkoľvek zariadení, ktoré môžu narušiť hygienu spánku. Zaviesť rutinu do bežných denných aktivít (spánok, stravovanie, pohybová aktivita a pod.).
- Spánková hygiena: Je dôležité sa na spánok vopred psychicky pripraviť a pred spaním je vhodné používať relaxačné stratégie ako čítanie oddychovej literatúry, počúvanie relaxačnej a upokojujúcej hudby, joga, strečing, správne dýchanie. Potrebné je vyhýbať sa rušivým rozhovorom, emocionálnym interakciám, sledovaniu televízie s akčným alebo napínavým filmom a pod.
- Zdriemnutie a prestávky na odpočinok: Celkový čas spánku možno rozdeliť na dve kratšie doby spánku, aby sa dosiahol celkový čas. Vytvorenie a udržiavanie konzistentného plánu spánku môže zlepšiť spánok.
- Nastavenie spánku: Spálňa by mala ponúkať pokojnú atmosféru. Posteľ by mala byť pohodlná a mala by obsahovať ľahkú posteľnú bielizeň. Na blokovanie svetla sa odporúčajú prikrývky na okná alebo tienidlá a teplota v miestnosti by nemala byť ani príliš vysoká, ani príliš nízka. Spálňa by mala byť bez akýchkoľvek elektronických zariadení.
- Výber správnych potravín: Sacharidy, komplexné aj jednoduché zvyšujú hladinu energie, zatiaľ čo konzumácia bielkovín podporuje vytrvalosť. Je potrebné vyhnúť sa potravinám s vysokým glykemickým indexom. Pred spaním by sa mali pacienti vyhýbať konzumácii vyprážaných, korenených, ťažkých a/alebo bohatých jedál. Únava je spojená s dehydratáciou, preto sa odporúča piť dostatočné množstvo vody a iných tekutín.
- Zníženie stresu: Stres je spojený s pocitom únavy, preto je dôležité nájsť spôsoby, ako znížiť stres. Programy zvládania stresu podporované prácou môžu zahŕňať cvičenie, ako je chôdza, joga a bicyklovanie. Stratégie zvládania ako meditácia, reflexia a modlitba môžu byť tiež prospešné na zníženie stresu.
Farmakologická liečba únavy
O ďalšej farmakologickej liečbe rozhoduje lekár. Sestra sa snaží správnymi argumentmi edukačnou intervenciou ovplyvniť dobrú adherenciu pacienta k liečbe.