Parenterálna výživa je dôležitou súčasťou starostlivosti o pacientov, ktorí nemôžu prijímať stravu bežným spôsobom, teda ústami. Tento spôsob výživy zabezpečuje prísun potrebných živín priamo do krvného obehu, čím obchádza tráviaci systém. Pri ošetrovaní chorých, najmä imobilných pacientov, môže dôjsť k zníženému príjmu tekutín a stravy ústami, alebo k úplnej poruche prehĺtania. Často sú takíto pacienti v akútnom štádiu kŕmení sondou, zavedenou priamo do žalúdka cez nosovú dierku. Výživa významne ovplyvňuje celkovú úroveň zdravotného stavu a dĺžku života. Kachexia, teda celkové vyčerpanie organizmu, je závažným problémom, ktorý vzniká pri poruchách stravovania a prehĺtania. Včasná enterálna výživa pacientov významne redukuje prípadné komplikácie a patrí medzi moderné klinické paralely parenterálnej výživy.
Prednosťou enterálnej výživy je vylúčenie rizík vyplývajúcich z katetrizácie veľkých žíl (centrálny venózny katéter), dlhodobého zavedenia žilových vstupov, fyziologickejšia kompenzácia prípadných kvalitatívnych deficitov parenterálnej výživy a možnosť plného zabezpečenia nutričných potrieb pacientov. Pri takejto výžive však stále platí, že ak pacient prijíma tekutiny aj ústami, aj keď v malých dávkach, treba to skúšať aj naďalej. Ale pozor, nie ak pacientovi zabieha, alebo nedokáže prehltnúť podávanú stravu!
Čo je to PEG sonda a kedy sa zavádza?
PEG (perkutánna endoskopická gastrostómia) je špeciálna hadička, ktorá je chirurgicky zavedená cez brušnú stenu priamo do žalúdka. Používa sa u pacientov, ktorí dlhodobo nemôžu prijímať potravu. PEG sa zavádza pri chorobách a stavoch, keď pacient nie je schopný prijímať stravu ústami po dobu dlhšiu ako 4-6 týždňov. PEG sonda slúži na podávanie umelej výživy do tela pacienta a zavádza sa tak, že jeden otvor sondy ústi na koži brucha a druhý v žalúdku. Do kanálika dlhého asi 2 - 3 cm sa zavedie špeciálny set so sondou, ktorý slúži na podávanie stravy a zabraňuje jej úniku mimo žalúdka.
O PEGu nerozhoduje sám pacient ani jeho zákonný zástupca: zavádza sa na základe odporučenia odborného lekára (onkologa, neurológa a ďalších). Niekedy sa k PEGu pristupuje aj u pacientov po nehode. Ak odborný lekár odporučí PEG, odošle pacienta na pracovisko gastroenterológie, kde odborníci vysvetlia, čo PEG obnáša a na čo sa treba pripraviť. Zároveň pacienta odošlú k nutričnému špecialistovi, ktorý pomôže s jedálničkom a nutrične vyváženou stravou.
Na aplikáciu sondy sú odkázaní ťažko chorí, zväčša imobilní seniori. Dôvodom zavedenia sondy môže byť aj znížený príjem tekutín a stravy cez ústa z dôvodu porúch prehĺtania. Používa sa aj v prípadoch, ak senior dokáže čiastočne jesť a podávanie umelej výživy slúži k tomu, aby bol denný príjem množstva potrebných látok úplný. Výživová sonda sa používa, aj keď nie je možné alebo vhodné zavedenie umelého vývodu a pri niektorých chorobách ako napr. Crohnova choroba (črevné zápaly).
Zavedenie PEGu umožní podávať tzv. definovanú výživu v tekutej forme priamo do žalúdka, a tým zaistiť potrebné množstvo energie a živín. Vo chvíli, keď sa stav pacienta zlepší a jeho príjem stravy ústami je dostatočný, je možné PEG odstrániť. Miesto vpichu sondy sa spravidla zahojí do 10 - 12 hodín.
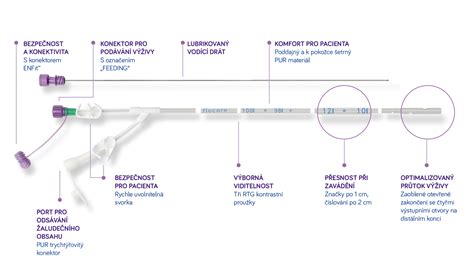
Rozdiel medzi výživovou sondou, PEG-SONDOU a PEJ-SONDOU
- Výživová sonda je tenká sonda dlhá asi 100 cm. Táto hadička sa vyrába zo zmäkčeného materiálu, najčastejšie PVC, silikónu a polyuretánu a zavádza sa nosným priechodom cez nosohltan a pažerák až do žalúdka. Výživová sonda sa zavádza na max. 4 - 6 týždňov.
- PEG-SONDA je tenká sonda, ktorej jeden koniec ústi v žalúdku a druhý na povrchu brucha. PEG a PEJ-SONDA sú vhodné aj na dlhšie obdobia.
- PEJ-SONDA je v podstate to isté ako PEG-SONDA, rozdiel je len v tom, že koniec sondy vyúsťuje do tenkého čreva. Využíva sa vtedy, ak už nie je možné podávať výživu do žalúdka. PEJ-SONDA vyžaduje podávanie iných typov výživových prípravkov ako PEG-SONDA. Vyššie nároky sú aj na dodržiavanie hygieny a dezinfekciu.
Kedy je nutné uvažovať o zavedení PEGu?
Ak má pacient problém s výživou, ktorá vedie k podvýžive či nedostatočnej výžive, môže to mať ďalšie vážne následky. Tie môžu viesť k poruchám pohybu, poruchám myšlenia a ďalším komplikáciám, v najhoršom prípade aj k úmrtiu pacienta. Jedná sa najmä o nasledujúce typy ochorení:
- Onkologické (chemoterapia, rádioterapia, chirurgický zákrok), najmä v oblasti hlavy a krku (najčastejšie nádory s nutnosťou ožarovania).
- Neurologické s poruchou prehĺtania (stavy po cievnych mozgových príhodách, degeneratívne postihnutie nervovej sústavy) a ďalšie.
- Po rozsiahlych operačných výkonoch či úrazoch.
Zavedenie PEGu neznamená, že by pacient nemohol jesť ústami. Prostredníctvom PEGu sa pacientovi doplňuje gastroenterálna strava, ktorá je nutrične vyvážená a tým je pacient výživovo zaistený. PEG je nutné zaviesť, ak u pacienta hrozí aspirácia čiže vdýchnutie stravy, čo ho ohrozuje na život. Ďalej sa PEG zavádza pri problémoch s prehĺtaním, ktoré spôsobujú, že pacient odmieta jedlo a nie je schopný si tak zaistiť dostatočnú výživu.
Zásady aplikácie enterálnej výživy
Cieľom edukácie je naučiť rodinu pacienta techniku podávania stravy, tekutín a liekov sondou. Medzi základné zásady aplikácie patria:
- Používajte kuchynsky a farmaceuticky pripravenú stravu.
- Pri príprave alebo otvorení výživy dodržiavajte hygienické zásady. V chladničke je možné stravu skladovať do 24 hodín. Nikdy nenechávajte otvorenú fľašu s výživou na teplom alebo slnečnom mieste, napríklad na nočnom stolíku.
- Stravu podávajte 6x denne po 3 hodinách. Na jednu dávku pripadá 300 ml výživy + 50 ml na prepláchnutie (6:00, 9:00, 12:00, 15:00, 18:00, 21:00 hod.). Celkovo by mal pacient prijať 2100 ml tekutín denne.
- Používajte Janettovu striekačku. Je dostupná v lekárni a vhodná na podávanie stravy sondou.
- Zaujmite vhodnú polohu. S ohľadom na zdravotný stav pacienta mu pomôžte zaujať vhodnú polohu, najlepšie na chrbte, v sede alebo v ľahu na pravom boku s hrudníkom vo zvýšenej polohe približne 45° nad podložku. Pri stravovaní vysaďte pacienta do sedu na posteli alebo ho posaďte do kresla, ak to jeho zdravotný stav dovoľuje. Pacient sa opiera o stôl, trup je vzpriamený, postihnutá ruka je natiahnutá na stole a rameno smeruje dopredu, lakeť je na stole.
- Aplikujte predpísanú výživovú zmes primerane teplú vzhľadom na teplotu tela.
- Pred každým podávaním novej dávky je nutné odsať žalúdočný obsah a presvedčiť sa, či je žalúdok prázdny. Ak je v žalúdku výživa, dávku nepodávajte a odčerpaný obsah opätovne vstreknite do žalúdka. Koniec sondy otvorte, napojte striekačku a pomaly aplikujte dávku nad úrovňou žalúdka. Rýchle podávanie stravy môže spôsobiť kŕčovité bolesti brucha, nauzeu a zvracanie.
- Po podaní výživy preplachujte sondu vodou alebo čajom.
- Nevhodné tekutiny: Kyslé šťavy, ovocné čaje a džúsy môžu spôsobiť upchatie sondy.
- Podávanie liekov: Lieky rozdrvíte, rozpustíte, podáte a nakoniec prepláchnete sondu.
- Po podaní jedla striekačku opláchnite pod horúcou tečúcou vodou, večer vyvarte.
- Po jedle nemeňte pacientovu polohu 30 minút.
- Sledujte prejavy pacienta na podávanú stravu.
Ako podávať výživu PEG sondou?
Výživu možno podávať v jednotlivých dávkach alebo nepretržite. Dávkový (bolusový) spôsob sa používa pre PEG-SONDU, ktorá ústi v žalúdku. Najčastejšie sa podáva strava v intervale 2 - 3 hodín počas dňa v množstve 300 ml, ale až vtedy, keď podstatná časť predchádzajúcej dávky už opustila žalúdok. Ak má senior pocit plného žalúdka alebo nafúknutého podbrušia, dávku je potrebné odložiť na neskôr.
Výživa sa podáva pomocou striekačky, ktorú treba pred a po podaní výživy umyť pod prúdom horúcej vody a večer po poslednej dávke rozložiť a vyvariť v nádobe s horúcou vodou. Pred a po podaní výživy treba sondu prepláchnuť 30 - 50 ml nesladeného čaju alebo prevarenej vody. Nesmú sa používať ovocné šťavy, minerálne vody ani malinovky, lebo výživa by sa mohla zraziť, čo by viedlo k upchatiu sondy.
Nepretržité podávanie výživy sa používa pri PEJ-SONDE, ktorá ústi v tenkom čreve. Zvyčajná rýchlosť je 100 až 150 ml výživy za hodinu. Výživa sa necháva kvapkať celý deň a niekedy aj v noci vďaka gravitácii alebo použitím enterálnej pumpy. Pri podávaní výživy by mal pacient sedieť alebo mať zvýšenú hornú polovicu tela. V tejto polohe by mal zotrvať 30 - 60 minút po skončení podávania.
Podávanie výživy striekačkou v šiestich krokoch:
- Odtiahnite obsah žalúdka a skontrolujte množstvo; pokiaľ odtiahnete viac než 100 ml obsahu, podanie výživy odložte.
- Prepláchnite PEG vodou.
- Pripravte si vak s výživou a pripravte si potrebný adaptér pre vstup do vaku a natiahnutie výživy.
- Správne pacienta pre aplikáciu výživy polohujte.
- Aplikujte výživu.
- Po skončení opäť prepláchnite PEG a uzavrite.

Akú výživu používať?
Výživa by mala obsahovať dostatočné množstvo živín, minerálnych látok, vitamínov a stopových prvkov. Musí byť rovnocennou a plnohodnotnou náhradou bežnej stravy. Aby výživa prešla PEG-SONDOU, musí mať tekutú konzistenciu. Preto sa môže vynoriť otázka, či by nestačila klasická strava v rozmixovanej forme. Tento spôsob sa však rozhodne neodporúča, pretože rozmixovaná strava nemusí byť plnohodnotná, môže byť kontaminovaná alebo dôjde k upchatiu sondy. PEG-SONDOU by mali prechádzať len prípravky klinickej enterálnej výživy, ktorá je špeciálne vyrobená pre tento účel.
Zmesi na enterálnu výživu
Zmesi na enterálnu výživu sa pripravujú komerčne už ako tekutá strava (k okamžitému použitiu), alebo si ich môžete pripraviť z prášku doma. Štandardne by dávka mala obsahovať bielkoviny, tuky, sacharidy, minerály, vitamíny a energetická hodnota by mala byť 4,2 kJ/ml. Dospelý človek potrebuje zvyčajne 300-500 ml zmesi na jedno kŕmenie. Príjem tekutín za 24 hodín je približne 2 litre, čo je aj denná potreba plne pripravenej výživy cez žalúdočnú sondu.
Medzi ďalšie nutričné preparáty vhodné na aplikáciu do žalúdočnej sondy patria:
- Rôzne druhy výživových doplnkov, ktoré majú rôzne chuťové varianty, niektoré sú obohatené aj patentovanou zmesou vlákniny alebo so sviežou chuťou jogurtu. Môžu slúžiť aj ako doplnok k strave.
- Polymérová výživa, ktorá sa vyrába vo väčšom balení (od 400 - 1000 ml). Táto výživa je obohatená o vlákninu, obsahuje vyšší obsah bielkovín a je vhodná aj pre pacientov s poruchou glukózovej tolerancie.
- Oligomérová výživa, ktorá je buď ako bezzvyšková výživa vo fľaši, alebo v prášku.
Všetky prípravky enterálnej výživy je možné dostať aj na lekársky predpis (s rôznym doplatkom), ktorý Vám môže napísať Váš obvodný lekár. Plná dávka tekutej enterálnej výživy 2000 ml zaistí minimálne odporúčaný denný prísun energie, vlákniny, minerálnych látok, vitamínov a stopových prvkov. Môže slúžiť aj ako doplnok vami pripravenej stravy doma, kedy ako doplnok stačia 2-3 balenia medzi jedlami po 200 ml.
Kuchynská príprava stravy
Kuchynská príprava spočíva vo výrobe stravy z bežných surovín, upravených v mixéri za prísnych hygienických podmienok. Pri takejto príprave treba mať na zreteli, že strava, ktorá pôjde do sondy, musí byť poriadne rozmixovaná a zriedená, aby bola viac tekutá ako kašovitá, aby sa predišlo upchatiu sondy. Vhodné sú polievky (vývary z mäsa, bujóny), omáčky (pasírované, slabá rajčiaková, smotanová), múčniky (riedky puding, krupica, smotana). Do jedálneho lístka zaraďujeme dostatok ovocia a zeleniny, dbáme na správnu kalorickú a biologickú hodnotu potravy a jej pestrosť.
Vzor jedálneho lístka (komerčne pripravená výživa a domáca príprava)
Komerčne pripravená výživa:
- Raňajky: Osmeral (70 g prášku + 3 dcl vody), Peptisorb (obsah 1 sáčku sa rozmieša v 50 ml teplej prevarenej vody a potom sa za stáleho miešania pridá voda do 500 ml, potom sa rozdelí na podávanie počas dňa)
- Desiata: Krém 3 dcl
- Obed: Bujón s vajcom (100 g bravčového mäsa + 100 g koreňovej zeleniny), Osmeral
- Olovrant: Mlieko 3 dcl + med 40 g
- Večera 1: Osmeral 70 g
- Večera 2: Čaj 3 dcl
Sondová diéta na 1 dávku pripravená doma:
- 2 vajcia
- 2 trojuholníkové syry alebo tvaroh
- 2 lyžičky medu (ak pacient nie je diabetik)
- 1 lyžička kakaa
Denná dávka: 8 vajec, 20 dkg medu, 5 dkg kakaa, prípadne čokolády, 6-8 trojuholníkových syrov, prípadne tvaroh. Vajcia nechajte prejsť varom, všetky prísady mixujte a pridávajte po dávkach napr. na raňajky do pudingu, na obed do omáčky, prípadne polievky, na večeru do omáčky. Pacient chuť necíti, diéta je kaloricky vyvážená.
Starostlivosť o PEG sondu
Ošetrovanie PEGu v prvých 10 dňoch po zavedení je odlišné od každodennej starostlivosti dlhodobo zavedenej sondy. Počas každodennej starostlivosti je nutné PEG prepláchnuť prevarenou vodou pred a po aplikácii výživy, miesto vpichu čistiť vlhkou gázou alebo osprchovať; nevkladať už žiadny sterilný štvorček. Každý deň je rovnako nutné kontrolovať fixáciu PEGu (voľná vs. utiahnutá).
Raz denne fixačnú doštičku otočte o 360° a raz až dvakrát týždenne ju zanořte o 2-3 cm a otočte. Raz týždenne je vhodné sondu preplachovať octovou vodou v pomere 1:3, tj. 5 ml 8% octu a 15 ml prevarenej vody. Nezabúdajte na každodenné čistenie vstupu (uzáveru) do PEGu. K čisteniu môžete použiť obyčajný zubný kefku. Základom starostlivosti o PEG je udržiavanie miesta priechodu brušnou stenou v čistom a suchom stave. Pravidelne kontrolujte okolie PEGu, pri toalete ho vždy pootočte a podľa potreby pri zaparení kože pod PEG lokálne aplikujte Framykoin masť, prípadne 1% Betadine, prípadnú komplikáciu riešte v spolupráci s obvodným lekárom.
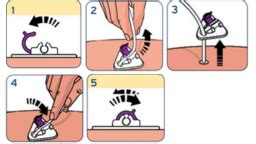
Kontrola a výmena sondy
- Kontrola sondy: Je nutná pred podávaním stravy, po kašli, zvracaní, pri spätnom návrate stravy do dutiny ústnej a pri zmene dĺžky sondy.
- Výmena sondy: Výmenu sondy (pokiaľ ide o nazogastrickú sondu) vykonáva obvodný lekár po 3-4 týždňoch, aby sa predišlo vzniku dekubitov (preležanín). PEG je trvalá sonda.
Užívanie liekov pri zavedenom PEGu
Ak je pacient schopný prehĺtať, sú lieky podávané bežnou cestou. V opačnom prípade je nutné podávať lieky do PEGu. Po porade so svojím lekárom, prípadne lekárnikom, uprednostňujte lieky vo forme kvapiek alebo sirupov. Pokiaľ je liek dostupný iba vo forme tabliet, je nutné ho veľmi dôkladne rozdrviť na jemný prášok a rozpustiť v malom množstve vody (max. 50 až 100 ml).
Lieky aplikujte do PEGu rovnakou striekačkou, ktorou podávate výživu. Po aplikácii lieku PEG prepláchnite 50-100 ml vody, aby sa liek na jeho stene neusadil. Vždy sa poraďte s lekárnikom alebo ošetrujúcim lekárom, ako liek podať a ktoré lieky možno do PEGu bezpečne aplikovať v rozdrcenej forme. Nepodávať lieky s látkami, ktoré môžu spôsobiť zrazenie (džús, malinovka, ale aj mlieko).
Výživový knoflík
Takzvaný výživový knoflík (z anglického výrazu feeding buttong) je možné zaviesť po zhojení tunela po vytvorení gastrostómie. Jeho výhodou je odnímacia hadička, ktorá tým pádom neprekáža pacientovi pri každodenných činnostiach. U knoflíka v žalúdku nie je pevný disk, ale balónek naplnený vodou. Balónek je menej náchylný k prirastaniu k žalúdočnej stene, keďže sa samovoľne počas dňa pohybuje.
Výživový knoflík možno zaviesť najskôr za 6-8 týždňov po zavedení PEGu. Výživový knoflík je diskrétna náhrada PEGu, je vhodný u aktívnych pacientov (školáci, študenti), aj u nekľudných pacientov, ktorí môžu PEG vytiahnuť alebo poškodiť. Aplikácia výživy do výživového knoflíka sa riadi rovnakými pravidlami ako do PEGu. Starostlivosť o výživový knoflík sa v mnohom podobá starostlivosti o PEG. Miesto okolia vpichu je treba udržiavať čisté a suché.
Vzhľadom k tomu, že výživový knoflík je náhradou PEGu v už vytvorenom a zhojenom mieste, vykonáva sa každodenná starostlivosť v nasledujúcich krokoch:
- Ubezpečte sa, že koža v okolí vpichu nie je začervenalá a nie sú tu zvyšky výživy alebo žalúdočných štiav.
- Starostlivo očistite miesto vpichu vlhkou gázou (nemusíte sa báť sprchovať) a osušte. Nevkladajte už žiadny sterilný štvorček!
- Denne otočte o 360°. Pozor: Pri starostlivosti o výživový knoflík je dôležitá kontrola obsahu tekutiny v balonku. Ak je v balonku menej než 5 ml tekutiny, je potrebné ju doplniť na požadované množstvo za pomoci prevarenej vody a malej striekačky. Ak tekutina stále uchádza, je balónek prasknutý a je nutné ho vymeniť.
Komplikácie zavedenej sondy
- Vdýchnutie výživy podávanej sondou: Prejavuje sa kašľom, zmenou farby kože, zrýchleným dychom a horúčkou. V takomto prípade prestaňte podávať stravu, zvýšte polohu pacienta do sedu a privolajte lekára.
- Vytiahnutie sondy: V takomto prípade je nutné kontaktovať lekára, ktorý sondu opätovne zavedie. So sondou nemanipulujte, nezasúvajte ju dovnútra a nevyberajte. Prípadné komplikácie riešte vždy v spolupráci s obvodným lekárom.
- Hnačky: Môžu byť spôsobené rýchlym podávaním dávky, veľkou dávkou alebo intoleranciou laktózy. Preplachujte sondu horkým čajom a na pár dní vynechajte mliečne výrobky. Pokiaľ pretrvávajú dlhší čas, kontaktujte lekára.
- Upchatie sondy: Skúste prepláchnuť sondu roztokom s bublinkami (napr. Coca-Cola) a striedavo nasávajte a vstrekujte. Ak sa PEG-SONDA upchá, je potrebné kontaktovať lekára.
- Granulácia: Ak v okolí vstupu sondy sčervenie pokožka a objaví sa na nej malé krvácajúce ložisko veľkosti hráška, obráťte sa na lekára. Ide o tzv. „granulačné tkanivo“, ktoré sa dá ľahko odstrániť.
- Aspirácia: Ak senior vdýchne väčšie množstvo výživy alebo žalúdočných štiav zo žalúdka do horných dýchacích ciest (aspirácia), informujte o tom lekára. Aby ste tomu predišli, podávajte seniorovi výživu len v sede alebo v polosediacej polohe. Musí v nej zotrvať minimálne 30 minút po skončení podávania výživy.
- Úniky mimo PEG-SONDY: Ak z miesta vpichu PEG-SONDY uniká zvnútra výživa alebo žalúdočné šťavy, ihneď kontaktujte lekára.
Omedzenia pri zavedenom PEGu
V prvých desiatich dňoch po zavedení PEGu nie je vhodné miesto v jeho okolí sprchovať ani inak namáčať. Následne miesto môžeme bežne sprchovať. Po plnom zhojení kanála v brušnej stene (po cca 6 týždňoch) je možné kúpanie v bazéne. Sondu PEG možno pri kúpaní „schovať“ do stomického vrecka. Nevhodné je plávanie v prírodných znečistených kúpaliskách. Kúpanie je samozrejme nevhodné pri sekrécii okolo PEGu alebo pri zápalových zmenách. Po vykúpaní je vhodné oblasť brucha osprchovať, následne osušiť a ošetriť obvyklým spôsobom. Športová aktivita nie je vylúčená.
Domáca starostlivosť a podpora
Obrovským problémom je prepustenie pacienta do domáceho prostredia. Ak pacient odchádza z neurologického oddelenia a má zavedený PEG, sestry vás poučia a naučia, ako máte kŕmiť pacienta doma a ako sa starať o sondu. Pacientovi sa musí vyplniť žiadosť do poisťovne o schválenie liekov a pomôcok. Spolupráca s ADOS (Agentúry domácej ošetrovateľskej starostlivosti) je nesmierne komplikovaná. Mnohé ADOS nemôžu zobrať komplikovaného pacienta s CVK, parenterálnou a enterálnou výživou. Pracujú len pracovné dni od pondelka do piatka od 8.00 do 16.00.
Pacient, ktorý má enterálnu alebo kombinovanú výživu, musí byť cez deň aktívny, aby sa mohli stavebné látky zabudovať v tele formou vytvorenia svalovej hmoty. Pacient musí mať dobré rodinné zázemie na domácu starostlivosť, podporu a pomoc príbuzných, čo je v dnešnom uponáhľanom svete tiež obrovský problém. V podstate sa jeden člen rodiny musí obetovať a zostať s pacientom doma. Ak máte nejaké problémy, týkajúce sa sondovej stravy, na ktoré by sme Vám vedeli odpovedať, môžete sa obrátiť aj na vedúcu sestru príslušného oddelenia.