Pankreatitída, zápal podžalúdkovej žľazy, je vážne ochorenie, ktoré si vyžaduje komplexnú ošetrovateľskú starostlivosť. Tento článok poskytuje prehľad o rôznych aspektoch pankreatitídy, od prvej pomoci pri bezvedomí až po špecifické etické požiadavky na zdravotníckych pracovníkov a informovaný súhlas. Dôraz sa kladie na akútnu aj chronickú pankreatitídu, ich diagnostiku a liečbu.
Akútna pankreatitída
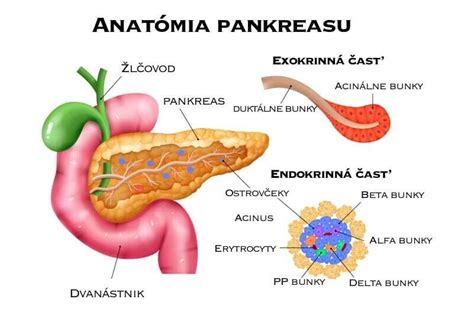
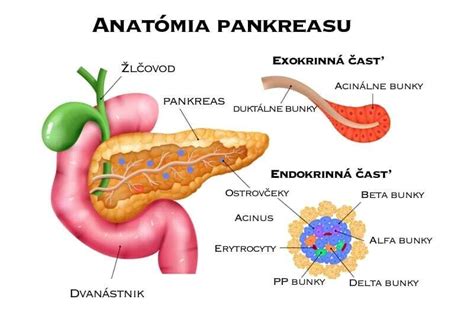
Akútna pankreatitída je náhle vzniknutý zápal podžalúdkovej žľazy. Ide o najčastejšie sa vyskytujúce ochorenie pankreasu a zároveň jedno z najčastejších gastrointestinálnych ochorení vyžadujúcich hospitalizáciu. Pankreas leží za žalúdkom na ľavej strane brucha, blízko 1. časti tenkého čreva. Pri akútnej pankreatitíde dochádza k aktivácii enzýmov vnútri pankreasu, s následnou autodigesciou (samonatrávaním) orgánu a okolitých štruktúr, najmä tukového tkaniva. Funkcia podžalúdkovej žľazy pritom zostáva neporušená. Akútna pankreatitída je ochorenie ohrozujúce život, vznikajúce náhle a prejavujúce sa silnými až neznesiteľnými bolesťami, ktoré vyžadujú hospitalizáciu. Ochorenie sa vyskytuje v rôznej intenzite a v zásade sa rozlišujú dve formy - ľahká a ťažká pankreatitída, ktoré sa líšia tak priebehom ochorenia, ako aj úmrtnosťou na ne.
Príčiny akútnej pankreatitídy
Medzi najčastejšie príčiny akútnej pankreatitídy patrí:
- Žlčníkové kamene (cholecystolitiáza): Uvoľnený žlčníkový kameň môže upchať odtok pankreasu, čo bráni vytekaniu tráviacich štiav a žlče z pankreasu. Tráviace šťavy a žlč sa v pankrease začnú hromadiť a poškodzovať ho.
- Alkohol: Nadmerná konzumácia alkoholu.
- Užívanie niektorých liekov: Niektoré lieky môžu vyvolať pankreatitídu.
- Zvýšená hladina triglyceridov v krvi.
- V nadväznosti na vyšetrenie ERCP (endoskopická retrográdna cholangiopankreatografia).
- Infekcie.
- Niekedy môžu byť príčiny aj neznáme.
Formy akútnej pankreatitídy
Existujú 3 formy akútnej pankreatitídy:
- Ľahká forma: Prebieha mierne a bez komplikácií. Nie je spojená s orgánovým zlyhaním ani so systémovými komplikáciami, hoci v počiatočnej fáze sa môže vyskytovať orgánová dysfunkcia. Pacient je liečený väčšinou na štandardnom oddelení.
- Ťažšia forma (edematózna): Prejavuje sa opuchom pankreasu.
- Hemorhagicko-nekrotická forma (akútna nekrotizujúca pankreatitída): Má veľmi ťažký priebeh a často je spojená s bezvedomím a s narušením funkcie orgánov. Už od počiatku sa manifestuje závažným priebehom a je zvyčajne riešená na anesteziologicko-resuscitačnom oddelení (ARO) alebo na jednotke intenzívnej starostlivosti (JIS).
Diagnostika akútnej pankreatitídy
Diagnostika akútnej pankreatitídy zahŕňa:
- Anamnéza a klinické vyšetrenie: Lekár sa pýta na príznaky a vykonáva fyzikálne vyšetrenie. Brucho je palpačne citlivé a brušná stena môže byť mierne napätá. Časté sú znaky subileózneho stavu (pripomínajúceho črevnú nepriechodnosť). Pri počúvaní fonendoskopom je znížená črevná peristaltika a zrýchlený pulz.
- Laboratórne vyšetrenia: Dôkaz zvýšenej aktivity pankreatických enzýmov v krvi a v moči, hlavne pankreatická amyláza a lipáza. Vysoké hladiny týchto enzýmov naznačujú akútnu pankreatitídu. Ďalej sa sledujú elektrolyty, sérové kalcium, počet leukocytov, močovina, kreatinín, albumíny, ALT, AST, GMT a ALP.
- Zobrazovacie metódy: Na potvrdenie diagnózy a vylúčenie iných príčin bolestí brucha sa môžu použiť zobrazovacie metódy ako ultrazvuk, CT vyšetrenie alebo magnetická rezonancia.
Liečba akútnej pankreatitídy
Liečba akútnej pankreatitídy je zameraná na:
- Starostlivosť o funkčný pokoj pankreasu: Vylúčenie podnetov, ktoré provokujú pankreatickú sekréciu (t.j. diéta).
- Liečbu vyvolávajúcej príčiny: Liečba žlčových kameňov, úprava stravovacích návykov (najmä obmedzenie alkoholu).
- Intenzívna hydratácia (doplnenie tekutín).
- Orgánová podpora.
- Úprava minerálového rozvratu.
- Prevencia atónie žalúdka a čriev.
- Tlmenie bolesti: Keďže pankreatitída môže spôsobiť silnú bolesť, často sa na jej zmiernenie podávajú lieky ako ibuprofén, paracetamol alebo opioidy ako kodeín a tramadol.
- ERCP.
- Antibiotická terapia.
- Chirurgická liečba.
- Výživa.
Príznaky rakoviny pankreasu
Výživa pri akútnej pankreatitíde
Výživa pri akútnej pankreatitíde je vysoko individualizovaná a zohráva v terapii tohto ochorenia absolútne zásadnú úlohu. Záleží na forme akútnej pankreatitídy a na stave pacienta. Vždy je dôležitá dostatočná náhrada tekutín a iónov. V rámci liečebnej výživy a jej aplikácie je odlišný prístup u ľahkej formy akútnej pankreatitídy a u formy ťažkej.
Ľahká forma akútnej pankreatitídy:
U ľahkej formy akútnej pankreatitídy sa javí ako bezpečné (a vo väčšine prípadov je odporúčané) včasné zahájenie príjmu stravy per os (klasicky ústami), a to medzi tretím a siedmym dňom hospitalizácie po odznení ťažkostí, ako sú bolesti, pocit na zvracanie, zvracanie, po obnove pasáže (prechodu) tráviaceho ústrojenstva.
Ťažká forma akútnej pankreatitídy:
Postup u ťažkej formy akútnej pankreatitídy sa odvíja od aktuálneho stavu pacienta. V prvej fáze prebieha intenzívna hydratácia (doplnenie tekutín). U týchto pacientov je predpoklad dlhodobejšej neschopnosti príjmu stravy per os, nutričnú podporu sa odporúča zahájiť počas prvých 24 hodín. V rámci nutričnej terapie akútnej pankreatitídy dlhodobo panoval názor, že treba spočiatku celkom vynechať tráviace ústrojenstvo, aby sa slinivka nestimulovala k činnosti, a bolo tak možné jej rýchlejšie zotavenie. Uprednostňovala sa teda parenterálna výživa. Postupom času sa však ukázalo, že táto liečba pankreatitídy so sebou prináša úskalia - častejší výskyt infekcií v súvislosti s atrofiou črevnej sliznice, porušenie črevnej bariéry a presun baktérií z čreva. Aktuálne poznatky hovoria o tom, že včasné zaťaženie tráviaceho traktu je spojené s nižším výskytom komplikácií a lepšou prognózou. Častejšie sa teda stáva, ak je to možné, prvou voľbou enterálna výživa.
Existujú rôzne typy enterálnej aj parenterálnej výživy. Ich výber je vždy v rukách ošetrujúceho personálu, ktorý volí u pacienta individuálne nutričnú stratégiu. Pacienti prechádzajú na perorálnu stravu až vo chvíli vymiznutia ťažkostí, zápalu, nevoľnosti a podľa laboratórnych výsledkov. Či už je pankreatická diéta prvou voľbou (často u ľahkej formy akútnej pankreatitídy), alebo prechádza z enterálnej, prípadne parenterálnej výživy, zahajuje sa až u pacientov bez ťažkostí a pri poklese hodnôt zápalových a ďalších parametrov.
Postup „rozjedenia“ musí byť veľmi pozvoľný, často sa pridávajú aj tráviace enzýmy. Energetická hodnota stravy je riešená individuálne podľa potrieb pacienta. Strava je charakteristická významne zníženým podielom tukov, spočiatku je prevažne sacharidová. Bielkovinné potraviny, výhradne s nízkym podielom tuku, sa zaraďujú pozvoľna. Najmä u mliečnych výrobkov sa riešia podľa tolerancie. Tuk sa zaraďuje tiež veľmi pozvoľna (s výhodou sa využívajú tzv. MCT), po malých dávkach. Z ovocia a zeleniny sa podávajú druhy, ktoré nenadúvajú, bez tvrdých šupiek, prípadne aj zrniečok. Strava je nedráždivá, prírodne upravená. Na pitie je možné voliť čaje, vodu vrátane minerálok, úplne nevhodný je alkohol. Zostavenie jedálnička by malo vždy prebiehať v spolupráci s nutričným terapeutom a pacient by mal odchádzať do domácej starostlivosti s jasnými odporúčaniami, ako stravu riešiť. V posledných rokoch je v súvislosti s pankreatickou diétou skúmaná aj problematika ďalších látok, napríklad probiotík. V rámci nutričnej stratégie u pacientov s akútnou pankreatitídou je dôležité vychádzať z aktuálnych poznatkov a odporúčaní a zároveň vždy postupovať individuálne podľa stavu pacienta.
Pokrmy sa upravujú výlučne varením, dusením (bez základu na tuku, len na vode), pečením pod pokrievkou (opäť bez tuku). Pri príprave pokrmov sa nepoužíva dráždivé a pikantné korenie, ochucuje sa len miernym solením a bylinkami. Ťažkosti môžu spôsobiť tiež čisto vaječné pokrmy (vajcia sa môžu používať v menšom množstve do pokrmov, napr. na zahustenie). Nevhodné sú potraviny spôsobujúce nadúvanie, medzi ktoré patria strukoviny, celozrnné výrobky (a celozrnné varianty potravín), zelenina, ktorá nadúva (napr. karfiol, kel, kapusta, brokolica, kukurica, cibuľa, cesnak, papriky, uhorky, huby). Množstvo tuku sa výrazne obmedzuje, výber potravín by mal byť sprevádzaný s ohľadom na obsah tuku. Spočiatku sa nepoužíva žiadny tuk voľný (na natieranie, do pokrmov). Pozor na sladkosti, sladké a jemné pečivo, ktoré obsahuje veľa tuku, tieto druhy nie sú absolútne vhodné (výrobky z lístkového a pľundrového cesta, maslové a ďalšie krémové múčniky, sušienky s polevou či náplňou, šišky, pirohy). Vhodnejšie sú výrobky napr. z piškótového, kysnutého alebo treného cesta, prípadne suché sušienky (napr. detské, bebe sušienky). Tento spôsob stravovania je zvyčajne nutné dodržiavať aspoň mesiac (niekedy aj dlhšie).
Chronická pankreatitída
Pri opakovaných záchvatoch akútnej pankreatitídy môže dôjsť k poškodeniu pankreasu, čo môže viesť k chronickej pankreatitíde. Chronická pankreatitída je dlhodobý zápal pankreasu, ktorý vzniká postupne. V pokročilom štádiu je narušená pôvodná funkcia pankreasu, ktorý už nie je schopný produkovať inzulín.
Príčiny chronickej pankreatitídy
Medzi príčiny chronickej pankreatitídy patrí:
- Alkohol: Dlhodobá nadmerná konzumácia alkoholu.
- Žlčníkové kamene: Opakované zápaly spôsobené žlčníkovými kameňmi.
- Genetické faktory: Niektoré genetické predispozície môžu zvyšovať riziko vzniku chronickej pankreatitídy.
Príznaky chronickej pankreatitídy
Chronická pankreatitída sa môže prejavovať veľmi nešpecificky - príznaky sa objavujú postupne. Medzi časté príznaky patrí:
- Bolesti brucha (abdominálne bolesti): Bolesti spôsobené podráždením pankreasu.
- Poruchy trávenia: Nedostatočná produkcia tráviacich enzýmov vedie k poruchám trávenia a vstrebávania živín.
- Strata hmotnosti: V dôsledku porúch trávenia a nechutenstva.
- Steatorea: Prítomnosť tuku v stolici.
- Diabetes mellitus 2. typu: V pokročilom štádiu ochorenia môže dôjsť k narušeniu produkcie inzulínu v Langerhansových ostrovčekoch.
Diagnostika chronickej pankreatitídy
Pri vyšetrení lekár zisťuje:
- Zvýšenie pankreatických enzýmov: Hladina pankreatických enzýmov v krvi a v moči môže byť zvýšená.
- Zvýšenie pečeňových testov.
- Zvýšenie zápalových markerov: Zápalové markery (napr. CRP) môžu byť zvýšené.
- Dynamiku (pokles a vzostup) v danom časovom období: Sleduje sa dynamika zmien v hladinách enzýmov a zápalových markerov.
- Zobrazovacie metódy: Ultrazvuk, CT vyšetrenie alebo magnetická rezonancia môžu odhaliť zmeny v pankrease (napr. kalcifikácie, pseudocysty).
Liečba chronickej pankreatitídy
Liečba chronickej pankreatitídy je zameraná na:
- Úľavu od bolesti: Podávanie analgetík. Chronická pankreatitída sa lieči liekmi proti bolesti.
- Náhradu tráviacich enzýmov: Podávanie pankreatických enzýmov pomáha zlepšiť trávenie a vstrebávanie živín. U niektorých pacientov je vhodné užívať enzýmové doplnky, ktoré pomôžu stráviť jedlo.
- Liečbu diabetu: Ak dôjde k rozvoju diabetu, je potrebná liečba inzulínom alebo perorálnymi antidiabetikami. U cukrovkárov inzulínom.
- Úpravu stravovacích návykov: Obmedzenie alkoholu, mastných jedál a dodržiavanie diéty.
- Endoskopickú alebo chirurgickú liečbu: V niektorých prípadoch je potrebná endoskopická alebo chirurgická liečba na odstránenie prekážok v pankreatickom vývode alebo na liečbu komplikácií (napr. pseudocyst).

Prvá pomoc pri bezvedomí v kontexte pankreatitídy
Hoci bezvedomie nie je priamym príznakom pankreatitídy, môže nastať ako komplikácia ťažkého priebehu ochorenia, najmä pri hemorhagicko-nekrotickej forme akútnej pankreatitídy. V takýchto prípadoch je nevyhnutné poskytnúť okamžitú prvú pomoc.
Postup prvej pomoci:
- Zhodnotenie bezpečnosti: Uistite sa, že miesto je bezpečné pre záchrancu aj postihnutého.
- Posúdenie vedomia: Skúste postihnutého osloviť a jemne ním potriasť. Ak nereaguje, aplikujte bolestivý podnet (napr. stlačenie trapézového svalu).
- Posúdenie priechodnosti dýchacích ciest (DC): Skontrolujte, či vidíte, cítite a počujete dýchanie. Priložte líce k ústam postihnutého, sledujte pohyb hrudníka a zisťujte farbu kože a slizníc.
- Udržanie priechodnosti DC: Ak je v ústach viditeľný obsah, vyčistite ich. Spriechodnite DC manévrom "prst-brada". Pri podozrení na úraz chrbtice použite trojhmat (iba ak ste skúsený zdravotník). Spriechodnenie dýchacích ciest má prednosť pred obavami z poškodenia chrbtice.
- Stabilizovaná poloha: Ak postihnutý dýcha a nemá mnohopočetné zlomeniny, uložte ho do stabilizovanej polohy.
- Kontrola pulzu a krvácania: Všímajte si prípadné krvácanie a ihneď ho zastavte.
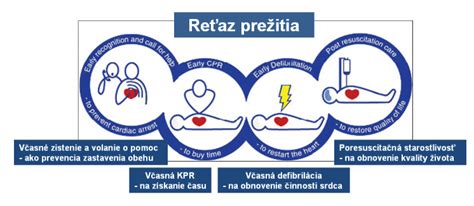
Ak postihnutý nedýcha a je v bezvedomí:
- Zavolajte ZZS (Záchrannú zdravotnú službu).
- Začnite s oživovaním (KPR - kardiopulmonálna resuscitácia) až do príchodu odborníkov. U dospelých najprv privolajte ZZS a potom začnite s KPR v pomere 30 : 2 (30 stlačení hrudníka a 2 vdychy). U detí resuscitujte 1 minútu a potom privolajte ZZS.
Po obnovení dýchania a obehu:
- Pátrajte po ďalších poraneniach (hlavne hlava, hrudník…) a ošetrite ich.
- Sledujte vitálne funkcie a čakajte na príchod odbornej pomoci.
- Chráňte postihnutého pred podchladením.
- Zaistite prípadné fľaštičky od liekov, zvratky a odovzdajte ich posádke ZZS.
Zdravotnícka dokumentácia na OAIM (Oddelenie anestéziológie a intenzívnej medicíny)
Pri prijatí pacienta na OAIM je nevyhnutné viesť presnú a komplexnú zdravotnícku dokumentáciu.
- Záznam o hospitalizácii a Chorobopis: Tieto dokumenty vypisuje lekár pri prijatí pacienta.
- Potvrdenie o úschove vecí: Sestra alebo zdravotnícky asistent preberie šatstvo, peniaze a cenné predmety v prítomnosti svedka a vypíše o tom potvrdenie. Peniaze a cennosti sa uložia do trezoru a vydajú sa iba oproti podpisu (pacientovi alebo najbližším príbuzným).
- Záznam o anestéze: Hlavný dokument pre vedenie anestézie, popisuje priebeh anestézie.
- Zdravotný záznam: Zápis vstupného posúdenia zdravotného stavu osoby vykonávaného sestrou.
- Hlásenie sestier: Záznamy o príjme, preložení, prepustení (ošetrovateľská prepúšťacia správa) alebo úmrtí.
- Dodatočné hlásenie zmien v počte diét: Objednávanie alebo zrušenie stravy pre pacienta.
- Hlásenie počtu chorých: Záznam o počte chorých.
Etické požiadavky na osobnosť a správanie zdravotníckeho asistenta (ZA)
Osobnosť a správanie zdravotníckeho asistenta (ZA) musia spĺňať prísne etické kritériá.
Odborné predpoklady:
- Správne využívanie teoretických vedomostí a praktických zručností.
Osobnostné predpoklady:
- Emocionálne: Citová stabilita, sebaovládanie, schopnosť empatie.
- Etické a morálne: Slušné správanie, taktnosť, rešpekt, úcta, zachovanie ľudskej dôstojnosti, svedomie, hodnotová stupnica, neprenášanie vlastných problémov na pacienta.
- Sociálne: Láska k ľuďom, ochota pomáhať, schopnosť produktívnej interakcie, komunikácie a spolupráce, zdvorilosť, prosociálne správanie (konanie v prospech pacienta bez očakávania protislužby), podporovanie odpovede v interakcii a komunikácii, prejavenie súcitu a solidarity, pochopenie pacientových starostí.
- Charakterové: Trpezlivosť, diskrétnosť, nekonfliktnosť, schopnosť robiť kompromisy.
- Fyzické a psychické predpoklady: Dobrý telesný, zdravotný a psychický stav.
Konkrétne požiadavky:
- Trpezlivý a úctivý prístup k pacientovi.
- Slušné správanie.
- Vhodná komunikácia.
- Zaobchádzanie s pacientom ako so seberovným.
- Zachovanie rešpektu vo vzťahu k pacientovi.
- Taktotnosť.
- Konanie v prospech pacienta.
- Pomoc pacientovi pri denných aktivitách.
- Zabezpečenie polohy pacienta.
- Zachovanie povinnosti mlčanlivosti.
Informovaný súhlas
Informovaný súhlas je preukázateľný súhlas s poskytnutím zdravotnej starostlivosti, ktorému predchádzalo poučenie. Pacient musí byť dôkladne, jasne a zrozumiteľne poučený o svojom zdravotnom stave, účele liečby, spôsobe jej vykonávania, následkoch a rizikách. Pacient má právo odmietnuť poučenie, ale aj v takom prípade sa musí urobiť záznam o tom, že poučenie odmietol, ale s liečbou súhlasí. Lekár by mal informovať o rizikách takéhoto rozhodnutia.
tags: #osetrovatelska #starostlivost #o #pacienta #s #pankreatitidou