Rok 2018 predstavuje prelomový bod v rozvoji ošetrovateľskej starostlivosti v zariadeniach sociálnych služieb. Zavedenie nových štandardov a legislatívnych úprav prináša nádej na zlepšenie kvality života a zdravotnej starostlivosti pre seniorov a osoby odkázané na pomoc. Cieľom tohto článku je poskytnúť komplexný pohľad na ošetrovateľské štandardy v domovoch sociálnych služieb, ich význam, výzvy a prínosy, s osobitným zameraním na možnosti opatrovateľských domov a dialýzy.
Prelomový rok a legislatívne zmeny v ošetrovateľstve
Rok 2018 bol skutočne prelomový v oblasti sociálnych služieb. Vyhláška 20/2018 Z.z., ktorá ustanovuje minimálny počet lôžok na účely poskytovania ošetrovateľskej starostlivosti (s účinnosťou od 31. januára 2018), a vyhláška 92/2018 Z. z., ktorá ustanovuje indikačné kritériá na poskytovanie ošetrovateľskej starostlivosti v zariadeniach sociálnych služieb a zariadeniach sociálnoprávnej ochrany detí a sociálnej kurately (s účinnosťou od 1. apríla 2018), postupne narúšajú vákuum v dlhodobej starostlivosti. Dovtedy bol manažment zdravia vážne a dlhodobo chorých kriticky oklieštený na symbolický výber ADOS výkonov.
Vďaka spoločnému úsiliu a podpore ľudí, ktorých sestry presvedčili reálnymi výsledkami práce, logickou argumentáciou a usilovnou prípravou návrhov, sa zrodil pojem „ošetrovateľský paušál“. Tento koncept znamená významný posun v poskytovaní komplexnej zdravotnej starostlivosti.
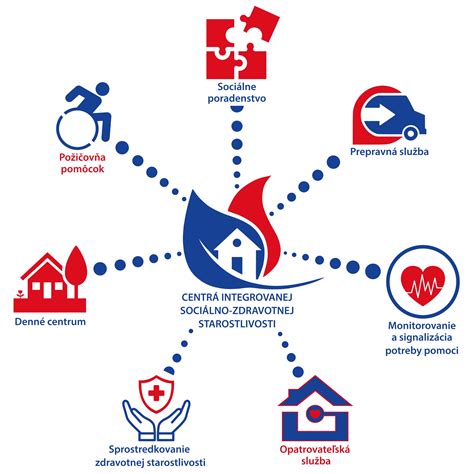
Nový ošetrovateľský štandard a jeho význam
Nový ošetrovateľský štandard, definovaný ako „Komplexný ošetrovateľský manažment pacienta v zariadení sociálnych služieb a v zariadeniach sociálno-právnej ochrany detí a sociálnej kurately“, dokumentuje význam a rozsah ošetrovateľstva v týchto typoch zariadení. Zdôrazňuje dôležitosť komplexného prístupu k pacientovi, ktorý zahŕňa nielen liečbu, ale aj prevenciu, edukáciu a podporu.
Prvých 10 000 pacientov v zariadeniach sociálnych služieb má vďaka týmto zmenám šancu na lepšiu starostlivosť o zdravie a život v duchu prevencie pod ochrannými krídlami sestier. Mnohé sestry, ktoré sa oprávnene cítili v zariadeniach sociálnych služieb frustrované a nedocenené, sa posúvajú na zaslúženú pozíciu, v ktorej budú nenahraditeľné v záujme naplnenia legislatívnych kritérií.
Ošetrovateľský proces a jeho prínosy
Zavedenie ošetrovateľského procesu do praxe domovov sociálnych služieb prináša nielen etický, ale aj ekonomický efekt. Očakáva sa pokles (re)hospitalizácií, keďže dlhodobo chorý senior patrí do nemocnice iba v prípade, že jeho stav si vyžaduje služby lekára po celý deň. Trojica zariadení ADOS, DOS a teraz aj ZSS s ošetrovateľskou starostlivosťou môžu pre tisícky bezvládnych a chorých seniorov vytvoriť tri silné a bezpečné piliere dlhodobej starostlivosti.
Výzvy a budúcnosť ošetrovateľskej starostlivosti
Zavedenie nových štandardov a legislatívnych zmien je len začiatok dôležitého procesu, ktorý bude potrebné neustále prehodnocovať a vylepšovať pri aktívnej angažovanosti sestier aj tvorcov legislatívy. Zdravotné problémy a nutnosť lekárskej starostlivosti sú vždy náročné, najmä ak sa vyskytnú v zahraničí. Tento článok sa zameriava na možnosti opatrovateľských domov a dialýzy, pričom zohľadňuje špecifické potreby pacientov a ich rodín.
Zdravotná starostlivosť v zahraničí: Základné informácie
Pred vycestovaním do zahraničia je dôležité zabezpečiť si Európsky zdravotný preukaz (EPZP). EPZP poskytuje nárok na potrebnú zdravotnú starostlivosť v krajinách EÚ, Srbsku, Nórsku, Švajčiarsku, Lichtenštajnsku a na Islande, v rozsahu, ktorý určuje legislatíva danej krajiny. To znamená, že slovenská poisťovňa preplatí to, čo v danej krajine poisťovne preplácajú, a pacient si dopláca to, čo platia aj domáci poistenci. Na Slovensku EPZP bezplatne vydávajú všetky tri zdravotné poisťovne: Všeobecná zdravotná poisťovňa, Dôvera a Union.
Výhody a nevýhody EPZP
Výhody nároku na základe EPZP:
- Nárok nie je obmedzený na maximálnu finančnú čiastku nákladov za poskytnuté vecné dávky, ak je poskytnutá zdravotná starostlivosť potrebná.
- Nárok sa vzťahuje aj na chronické ochorenia. Ak pacient trpí chronickým ochorením vyžadujúcim pravidelnú starostlivosť (dialýza, oxygenoterapia), je potrebné, aby si pred vycestovaním dohodol jej poskytnutie so zahraničným poskytovateľom zdravotnej starostlivosti.
- Poskytovatelia napojení na verejný systém zdravotného poistenia v iných členských štátoch sú povinní nárok podľa nariadenia uznávať.
- Nárok je vo väčšine prípadov uplatniteľný aj v prípade, že sa vyskytne pri rizikovej činnosti alebo pri výkone pracovnej činnosti.
Nevýhody nároku na základe EPZP:
- Nárok nekryje náklady na spoluúčasť.
- Nárok nekryje náklady na prevoz do SR.
- Nárok nekryje náklady pri ošetrení v zdravotníckom zariadení a u poskytovateľa zdravotnej starostlivosti, ktoré nie sú napojené na miestny systém verejného zdravotného poistenia.
Zdravotná starostlivosť v Nemecku s EPZP
S EPZP (alebo Náhradným certifikátom k EPZP) sa môžete obrátiť priamo na lekára, bez kontaktovania miestnej zdravotnej poisťovne. U lekára budete musieť podpísať Vyhlásenie (Erklärung) o tom, že ste nevycestovali do Nemecka za účelom čerpania starostlivosti. Lieky na predpis vám budú vydané v každej lekárni. Pri potrebe hospitalizácie sa nemocnica spojí s poisťovňou za účelom úhrady výdavkov.
Poplatky v Nemecku
V Nemecku sa dopláca za lekárske a stomatologické vyšetrenie 10 EUR za štvrťrok a lekára. Za lieky sa platí 10% z ceny, minimálne 5 EUR a maximálne 10 EUR. Za liečebné prostriedky sa platí 10 % z ceny a 10 EUR za predpis.
Krátkodobé poistenie: Platí maximálne 90 dní. Najlacnejší mesačný balík môžete nájsť za 21,70 EUR (Union). Základný balík zahŕňa poistenie liečebných nákladov, náklady na stomatológa, ubytovanie v zdravotníckom zariadení, prenos telesných pozostatkov, nákup dioptrických a protetických pomôcok a asistenčné služby.
Dlhodobé (celoročné) poistenie: Ak viete, že počas roka vycestujete niekoľko-krát, výhodné je celoročné cestovné poistenie. Najlacnejší balík bez doplnkových poistení pri opakovanom cestovaní nájdete už od 17 EUR (Generali), avšak maximálna dĺžka jedného pobytu je 45 dní.
Intenzívna domáca opatera a dialýza
Intenzívna domáca opatera prináša rôzne emočné, zdravotné aj finančné nároky a často úplne mení rytmus života. V máji 2025 poberalo na Slovensku peňažný príspevok na opatrovanie 73 639 osôb. No počet tých, ktorí sa intenzívne starajú a opatrujú, no nepoberajú príspevok, je omnoho väčší. Mnohí opatrovatelia uviedli, že intenzívna starostlivosť negatívne zasiahla ich pracovný a osobný život.
Skúsenosti z praxe: Rodina Zubajovcov
Rodina Zubajovcov zdieľa svoju skúsenosť s domácou opaterou a darcovstvom orgánu. Ich syn Riško prekonal multiorgánovú sepsu a atypický hemolyticko-uremický syndróm. Lucia, Riškova matka, sa naučila vykonávať peritoneálnu dialýzu každý večer po dobu štyroch rokov. Riešením mala byť transplantácia. Lucia darovala Riškovi obličku, no realita veľkého zásahu do tela bola náročná.
Podpora pre opatrovateľov
Po tragédii v roku 2024, keď matka s hendikepovanou dcérkou spáchala samovraždu, pozostávali úradné opatrenia z toho, že rodičom starajúcim sa o deti so závažnými zdravotnými problémami rozdávali kartičky s kontaktami na psychológov. Rodina Zubajovcov opakovane vyzdvihuje prístup zdravotníckeho personálu, najmä v Detskej fakultnej nemocnici s poliklinikou v Banskej Bystrici.
Odľahčovacie iniciatívy a služby
Sociálnou odľahčovacou službou, ktorá by poskytovala podporu rodinám s deťmi so zdravotným znevýhodnením, môže byť aj chystané Respitné centrum v rámci Spišskej katolíckej charity. Malo by mať kapacitu osem rodín, ktoré by mohli prísť v priemere na desať- až štrnásťdňový pobyt. Homesharing je komunitnou cestou, ako prostredníctvom zdieľanej starostlivosti priniesť rodinám detí s autizmom a mentálnym znevýhodnením odpočinok. Na Slovensku sa tejto oblasti venuje OZ Hans.
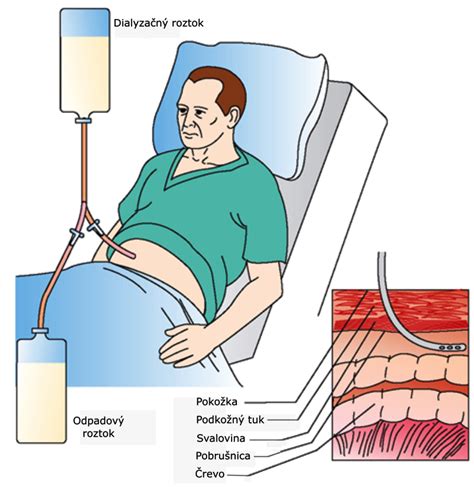
Domáca peritoneálna dialýza
V prípade chronického ochorenia obličiek sa začína hovoriť o domácej (peritoneálnej) dialýze, ktorá sa môže vykonávať priamo doma. Edukácia pacienta a jeho rodiny je viac než na mieste. Peritoneálna dialýza sa realizuje doma a pacient má tak sám kontrolu nad svojou liečbou. Rodina by mala dialyzovanému pacientovi poskytovať čo najviac podpory a tiež sa spolupodieľať na starostlivosti.
Príprava na domácu dialýzu
Dôležitá je príprava na domácu dialýzu a zoznámenie sa so všetkými potrebnými úkonmi, ktoré bude treba vykonávať. Okolo pacienta je v dialyzačnom centre PD tím, ktorý je vám k dispozícii. Dôležitá je predovšetkým hygiena a udržiavanie čistoty katétra a výstupného miesta katétra. Ďalšou zmenou v domácnosti bude vyčlenenie miesta na pomôcky pre peritoneálnu dialýzu, akými sú napríklad dialyzačné vaky s dialyzačnými roztokmi. Peritoneálna dialýza sa vykonáva prostredníctvom dialyzačného prístroja počas noci.
Inšpirácia zo zahraničia: Holandský model
Holandský systém zdravotníctva je často uvádzaný ako jeden z najlepších na svete. Tento systém je založený na manažovanej konkurencii v súkromnom sektore, kde štát stanovuje základné pravidlá, ale priamo sa nezapája do poskytovania zdravotnej starostlivosti. Každý obyvateľ Holandska starší ako 18 rokov je povinný platiť si základné zdravotné poistenie priamo poisťovni.
Financovanie a dostupnosť v Holandsku
Zdravotný odvod je závislý od výšky príjmu a platí ho zamestnávateľ. Tieto peniaze idú do Fondu zdravotného poistenia, odkiaľ sa prerozdeľujú zdravotným poisťovniam na základe rizikovosti poistencov.
Peňažný príspevok na prepravu dialyzačných pacientov
Dialýza je životne dôležitá liečba pre pacientov so zlyhaním obličiek a pravidelná preprava na dialyzačné centrá predstavuje pre mnohých z nich značnú finančnú záťaž.
Podmienky pre získanie príspevku
Podmienky pre získanie peňažného príspevku na prepravu dialyzačných pacientov sa môžu líšiť v závislosti od konkrétnej zdravotnej poisťovne a platnej legislatívy. Zvyčajne je potrebné splniť nasledovné kritériá:
- Potvrdenie od lekára, že pacient potrebuje pravidelnú dialyzačnú liečbu.
- Trvalý pobyt na území Slovenskej republiky.
- Zdravotné poistenie v príslušnej zdravotnej poisťovni.
- Žiadosť o príspevok na prepravu dialyzačných pacientov na príslušnej zdravotnej poisťovni.
Výška príspevku a problémy
Výška príspevku na prepravu dialyzačných pacientov sa môže líšiť v závislosti od zdravotnej poisťovne a individuálnej situácie pacienta. Zvyčajne sa príspevok vypláca mesačne alebo štvrťročne na základe predložených dokladov o preprave.
tags: #opatrovatelsky #dom #lozko #dialyza