Prenatálna starostlivosť je zdravotná starostlivosť, ktorú žena dostáva počas tehotenstva. Pomáha udržať matku a dieťa zdravé a umožňuje poskytovateľovi zdravotnej starostlivosti včas odhaliť potenciálne zdravotné problémy. Lekár alebo pôrodná asistentka stanoví plán prenatálnych návštev, pričom v prípade vysokého veku matky (nad 35 rokov) alebo vysoko rizikového tehotenstva (napríklad pri cukrovke alebo vysokom krvnom tlaku) sa frekvencia návštev zvyšuje. Nedostatočná prenatálna starostlivosť môže mať vážne dôsledky pre matku aj dieťa.

Riziká spojené s nedostatočnou prenatálnou starostlivosťou
Etiológia nízkej pôrodnej hmotnosti je komplexná a multifaktoriálna. K rozhodujúcim činiteľom patrí vek rodičky, jej nutričný status a telesná hmotnosť pred počatím, trvanie gravidity, intergravidné intervaly, reprodukčná anamnéza, úroveň formálneho vzdelania, prítomnosť domáceho násilia počas gravidity, nedostatočná prenatálna starostlivosť a výrazne nízky socioekonomický status. Medzi rizikové skupiny žien patria tie, ktorých vek je nižší ako 16 rokov a vyšší ako 40 rokov, ženy s nadmernou hmotnosťou vzhľadom na ich výšku, ženy s genetickou predispozíciou (ak v rodine matka alebo sestra tehotnej ženy porodili predčasne), tehotné ženy fajčiarky alebo požívajúce nadmerne alkohol či iné drogy, a ženy so závažným zdravotným ochorením (srdcovo-cievne ochorenia, ochorenia pľúc, obličiek, žliaz s vnútorným vylučovaním). Opakované predčasné pôrody alebo dva a viac potratov tiež zvyšujú riziko predčasného pôrodu pri ďalšej gravidite.
Sociálno-ekonomické faktory
Sociálno-ekonomické okolnosti predstavujú zásadný faktor ovplyvňujúci priebeh tehotenstva a vývin plodu, pričom výrazne korelujú s výskytom nízkej pôrodnej hmotnosti. Jedným z najvýznamnejších prediktorov pôrodnej hmotnosti je úroveň vzdelania matky. S rastúcou úrovňou vzdelania klesá pravdepodobnosť narodenia novorodenca s nízkou hmotnosťou. Matky s nízkym alebo žiadnym vzdelaním vykazujú najvyššiu mieru výskytu nízkej pôrodnej hmotnosti u svojich detí. Vyššie vzdelanie plní ochrannú funkciu - ženy s lepšou edukáciou majú spravidla lepší prístup k zdravotníckym službám, relevantným informáciám o starostlivosti počas tehotenstva a adekvátnej výžive. Na druhej strane, nízky rodinný príjem, nezamestnanosť partnera, absencia sociálnej opory a nízka úroveň vzdelania majú negatívny dopad na pôrodnú hmotnosť novorodenca. Ekonomický tlak núti ženy vykonávať prácu v škodlivých podmienkach, čím sa zvyšuje ich zdravotné riziko i riziko pre plod. Zvýšené vzdelanie matky má priaznivý vplyv na zamestnateľnosť, príjmové možnosti, kvalitu výživy, pravidelnosť prenatálnych prehliadok a obmedzenie rizikového správania, ako je fajčenie, čím sa podporuje optimálny vývin plodu. Významnú úlohu zohráva aj emocionálna a praktická podpora zo strany rodiny a partnera. Nedostatočná opora v tomto smere môže viesť k zvýšenej úrovni stresu, nadmernému fyzickému preťaženiu a zhoršeniu životných podmienok počas tehotenstva, čo následne nepriaznivo ovplyvňuje vývoj plodu.
Výživa matky počas tehotenstva
Materinská výživa počas gravidity predstavuje zásadný faktor, ktorý ovplyvňuje vnútromaternicový vývin plodu a pravdepodobnosť dosiahnutia fyziologickej pôrodnej hmotnosti. Nevyvážená strava, deficit esenciálnych živín, ako aj absencia kvalifikovaného nutričného poradenstva môžu nepriaznivo ovplyvniť rast a vývoj plodu, čím stúpajú šance na výskyt nízkej pôrodnej hmotnosti. Výsledky výskumov jednoznačne poukazujú na to, že neprítomnosť dietetického poradenstva počas tehotenstva, obmedzený počet prenatálnych kontrol, nutričná deprivácia a vystavenie matky chronickému stresu významne prispievajú k riziku pôrodu hypotrofického novorodenca. Fyziologický vývoj plodu je primárne podmienený kvalitou a množstvom prijatej výživy zo strany matky. Energetická insuficiencia, deficit bielkovín a nedostatok kľúčových mikroživín - vrátane železa, vitamínu A, kyseliny listovej a vitamínu B12 - predstavujú významné rizikové faktory retardácie intrauterinného rastu. Okrem kvantitatívnych nedostatkov je dôležité zohľadniť aj kvalitatívne zloženie stravy. Antropometrické ukazovatele, ako telesná výška, hmotnosť, index telesnej hmotnosti (BMI) a celkový prírastok hmotnosti v gravidite, úzko súvisia s pôrodnou hmotnosťou. V prípade insuficientného nutričného príjmu dochádza k redukcii BMI a obmedzenému prírastku telesnej hmotnosti, čo predstavuje dva zásadné prediktory pôrodnej hmotnosti.
Vplyv životného štýlu a návykových látok
Celkový zdravotný stav matky počas gravidity je neoddeliteľne spätý s rastovými parametrami plodu. Užitie návykových látok, ako sú tabak a alkohol, predstavuje medzi najčastejšie preventabilné rizikové faktory nízkej pôrodnej hmotnosti, predčasného pôrodu a ďalších závažných perinatálnych komplikácií. Závislosti v gravidite sú zároveň asociované s nepriaznivými novorodeneckými výsledkami a zvýšenou incidenciou kardiometabolických rizikových faktorov u potomstva. Hoci globálne trendy naznačujú pokles výskytu fajčenia a konzumácie alkoholu medzi tehotnými ženami, tabakový dym ostáva vážnym zdravotným problémom, predovšetkým u žien v sociálne znevýhodnených skupinách. Tabakové výrobky majú výrazne negatívny vplyv na zdravie plodu. Aktívne fajčenie matky, ale aj jej pasívna expozícia cigaretovému dymu - najmä v prípade fajčiaceho partnera - signifikantne zvyšujú riziko nízkej pôrodnej hmotnosti a predčasného pôrodu. Konzumácia alkoholu v období tehotenstva predstavuje závažné riziko, ktoré môže spôsobiť významné poškodenie vývoja plodu. Etanol a jeho metabolity prenikajú cez placentu a môžu narušiť dôležité fyziologické procesy, čím ovplyvňujú rast, bunkovú diferenciáciu a maturáciu plodových štruktúr. Bolo preukázané, že aj nízke až stredne vysoké dávky alkoholu zvyšujú pravdepodobnosť nízkej pôrodnej hmotnosti, predčasného pôrodu, porúch rastu a výskytu fetálneho alkoholového syndrómu. Alkohol bráni optimálnemu prenosu živín cez placentu, redukuje uteroplacentárny prietok krvi a indukuje oxidačný stres, čo vedie k poškodeniu placentárnych tkanív. Riziko stúpa s frekvenciou a objemom konzumácie, pričom tzv. binge drinking (nárazové pitie veľkých dávok alkoholu) má obzvlášť škodlivé účinky.
Účinky alkoholu počas tehotenstva (dokument, 2004)
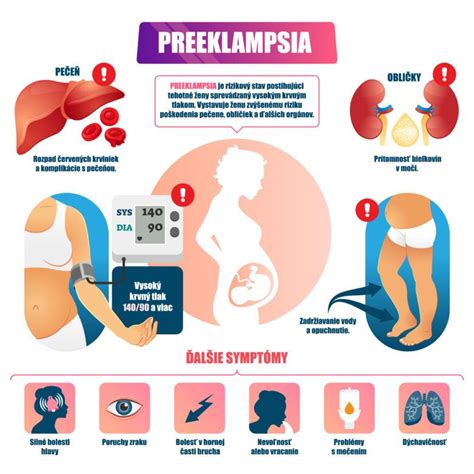
Preeklampsia: Definícia, rizikové faktory a patogenéza
Preeklampsia je jedna z najčastejších a najnebezpečnejších komplikácií tehotenstva. Je definovaná ako nový nástup hypertenzie (systolický krvný tlak ≥ 140 mmHg a/alebo diastolický krvný tlak ≥ 90 mmHg aspoň vo dvoch po sebe nasledujúcich meraniach v priebehu 4-6 hodín) a proteinúrie (prítomnosť ≥ 300 mg proteínov v moči zbieranom 24 hodín) v druhej polovici tehotenstva u predtým zdravých žien. Ťažká preeklampsia sa vyznačuje hypertenziou so systolickým krvným tlakom minimálne 160 mmHg a/alebo s diastolickým krvným tlakom najmenej 110 mmHg alebo proteinúriou s vylučovaním aspoň 1 g proteínov počas 24 hodín. Avšak hypertenzia alebo proteinúria nie sú prítomné u 10 - 15 % žien, u ktorých sa vyvíja HELLP syndróm (hemolýza, zvýšené hodnoty pečeňových enzýmov a nízky počet krvných doštičiek). Etiopatogenéza preeklampsie stále zostáva neznáma, je ťažké nájsť prevládajúce znaky medzi tehotnými ženami postihnutými týmto ochorením, pretože príznaky medzi jednotlivými ženami sa výrazne líšia. Je však známych niekoľko rizikových faktorov.
Rizikové faktory preeklampsie
- Predchádzajúca preeklampsia: Preeklampsia v predchádzajúcom tehotenstve je významným rizikovým faktorom v každom ďalšom tehotenstve u danej ženy. Opätovný výskyt preeklampsie je asi 14 %, okrem toho je až 7-násobne vyššie riziko vzniku preeklampsie u žien, u ktorých sa toto ochorenie už vyskytlo, v porovnaní so ženami, ktoré predtým preeklampsiu nemali.
- Chronické ochorenia: U žien, ktoré trpia chronickou hypertenziou, je frekvencia výskytu ochorenia vyššia až o 25 %, u žien, ktoré majú diabetes mellitus, je to 22 %.
- Interval medzi pôrodmi: Dlhší interval medzi jednotlivými pôrodmi, najmä 10 a viac rokov, zvyšuje riziko preeklampsie.
- Vek matky: Niektoré štúdie uvádzajú súvislosť medzi vekom a preeklampsiou, a to najmä u žien vo veku 40 rokov. Tieto ženy mali takmer 2-násobné riziko vzniku preeklampsie v porovnaní s mladšími ženami.
- Obezita: Obezita je tiež definovaná ako riziko pre preeklampsiu, ktoré rastie so zvýšením indexu telesnej hmotnosti (BMI > 30) v porovnaní so ženami s normálnou hmotnosťou.
- Nedostatočná prenatálna starostlivosť: Tento faktor je významným rizikom pre preeklampsiu.
- Ďalšie rizikové faktory: Predčasný pôrod v predchádzajúcom tehotenstve, obličkové ochorenie, chronická hypertenzia, diabetes mellitus, trombofília, autoimunitné ochorenie, vaskulárne ochorenie.
Predchádzajúce rizikové faktory hrajú dôležitú úlohu pri zmene citlivosti voči adaptačným zmenám podieľajúcim sa na tehotenstve, a tým zvyšujú náchylnosť na preeklampsiu.
Patogenéza preeklampsie
Patogenéza preeklampsie zatiaľ nie je celkom objasnená pre svoju heterogénnu multisystémovú povahu. Boli navrhnuté rôzne teórie, aby vysvetlili patogenézu preeklampsie, ktorá zahŕňa genetickú predispozíciu, dysfunkciu regulácie imunitného systému, placentárnu ischémiu, zápal a ďalšie. Avšak sľubným vysvetlením patogenézy je zlyhanie fyziologickej transformácie špirálnej artérie a nedostatočná invázia trofoblastu. Počas normálneho tehotenstva vyvíjajúci sa plod prijíma výživu a zásobu kyslíka cez špirálne artérie maternice. Aby sa prispôsobili zvýšenej potrebe kyslíka a výživy, artérie podstúpia vaskulárnu remodeláciu. Proces vaskulárnej remodelácie sa začína v prvom trimestri a končí sa v 18. - 20. týždni tehotenstva. Cieľom remodelácie je zmeniť špirálne artérie maternice z vysokorezistentných, nízkokapacitných krvných ciev na nízkorezistentné, vysokokapacitné cievy. Vaskulárna remodelácia trvá 8 - 12 týždňov tehotenstva, počas ktorých extravilové bunky trofoblastu napádajú deciduálnu časť špirálnych artérií. Predpokladá sa, že pri preeklampsii je obmedzená invázia trofoblastu, čím sa zabráni správnej transformácii špirálnych artérií, a teda nedochádza k zmene fenotypu elastického svalstva. Nedostatočná invázia trofoblastu spôsobuje hypoperfúziu a hypoxiu v placente. Druhé štádium je charakterizované hypoxiou a hypoperfúziou sprostredkovanou systémovou zápalovou odpoveďou, ktorá uvoľňuje rôzne zápalové, angiogénne a vazoaktívne faktory do obehu. Tieto faktory vedú k materskej systémovej endotelovej dysfunkcii. Zvýšené hladiny angiogénnych faktorov, ako je placentárna solubilná tyrozínkináza podobná fms (sFlt-1) a solubilný endoglin (sEng) sú zaznamenané v prípadoch preeklampsie už v 12. týždni tehotenstva. Okrem toho, z epidemiologického hľadiska mnohé štúdie ukazujú, že preeklampsia je ochorenie so silnou rodinnou predispozíciou. Bolo zistené, že ženy, ktorých prvostupňové príbuzné mali preeklampsiu, majú 5-násobne vyššie riziko vzniku ochorenia, zatiaľ čo tie s druhostupňovými príbuznými majú len 2-násobné riziko.
Nízka pôrodná hmotnosť a predčasný pôrod
Nízka pôrodná hmotnosť novorodencov, definovaná ako hmotnosť nižšia ako 2 500 gramov, predstavuje významný ukazovateľ úrovne zdravotnej starostlivosti počas tehotenstva a celkového zdravotného stavu obyvateľstva. Podľa definície WHO sa s nízkou pôrodnou hmotnosťou ročne narodí viac ako 20 miliónov detí, čo zodpovedá približne 15-20 % všetkých pôrodov. Tento problém je výrazne vyšší v krajinách s nižším príjmom, kde postihuje zhruba každé šieste dieťa, čo je viac než dvojnásobok oproti vyspelým krajinám. V niektorých oblastiach Ázie sa tento problém týka až tretiny novorodencov. Za novorodencov s nízkou pôrodnou hmotnosťou sa považujú živonarodené deti, ktorých hmotnosť pri narodení nepresahuje 2 500 gramov a ktoré sa narodili po 37. ukončenom týždni gravidity. Tento ukazovateľ zahŕňa všetky pôrody (živé aj mŕtve), pri ktorých bola zaznamenaná pôrodná hmotnosť pod 2 500 gramov, a vyjadruje sa ako podiel zo všetkých živonarodených detí s dostupným údajom o hmotnosti pri pôrode. Do tejto kategórie spadajú pôrody (živé aj mŕtve) s hmotnosťou dieťaťa pod 1 500 gramov, pričom sa tento výskyt udáva ako percentuálny podiel zo všetkých živonarodených detí s evidovanou pôrodnou hmotnosťou.
Typy hypotrofie
Každý novorodenec, ktorý sa narodí s hmotnosťou pod hranicou normy pre daný vek, je nazývaný termínom hypotrofický novorodenec. V literatúre sa stretávame aj s termínmi ako novorodenec malý na svoj vek, retardácia rastu plodu alebo hypotrofia novorodenca. Novorodenec malý na svoj vek (z anglickej literatúry SGA - small for gestational age) je označenie pre novorodenca, ktorého hmotnosť a/alebo dĺžka sa nachádzajú pod 3. percentilom (resp. pod 10. percentilom) grafu pre daný týždeň tehotnosti. Do tejto skupiny patria novorodenci, ktorí sú aj konštitučne malí. Keď je novorodenec malý na svoj vek, ešte to nemusí znamenať, že je zároveň hypotrofický.
Hypotrofiu možno rozdeliť na dva typy:
- Proporcionálna/symetrická hypotrofia: Všetky rastové parametre (hmotnosť, dĺžka aj obvod hlavy) sú menšie vzhľadom k norme pre daný vek. Postihuje cca 25 % všetkých hypotrofických novorodencov. Dieťa je symetricky menšie, zväčša ako dôsledok chronického pôsobenia rizikových faktorov. Najčastejšie ide o genetickú alebo infekčnú príčinu.
- Disproporcionálna/asymetrická hypotrofia: Dochádza k diskrepancii (nepomeru) medzi rastovými parametrami, kedy hmotnosť plodu zaostáva oproti ostatným parametrom, dĺžka a obvod hlavičky sú primerané veku alebo len s minimálnou odchýlkou. Postihuje cca 75 % hypotrofických novorodencov. Dieťa vyzerá vychudnuté, má malé zásoby podkožného a brušného tuku a zníženú svalovú hmotu, hlavička je disproporcionálne väčšia v porovnaní s telom. Prejavuje sa väčšinou až v druhej polovici tehotnosti a je spôsobená zväčša faktormi zo strany placenty, nedostatočnou výživou, hypertenziou matky a ďalšími faktormi, ktoré spôsobujú hypotrofizáciu buniek plodu.

Predčasný pôrod
Na Slovensku sa každoročne z celkového počtu 55 000 až 60 000 narodených detí približne 7 až 8 % narodí predčasne. Podľa Svetovej zdravotníckej organizácie je za predčasný pôrod považovaný každý pôrod pred ukončeným 37. týždňom tehotenstva. Predčasniatka nie sú úplne pripravené na život mimo maternice. Faktory, ktoré spôsobujú predčasný pôrod, sú veľmi rôznorodé. Môžu súvisieť s ochorením matky, s ochorením dieťatka, alebo môžu súvisieť aj s vonkajšími príčinami. Medzi najčastejšie príčiny patria infekcie (najmä močových a pôrodných ciest), gynekologické komplikácie (vrodené chyby maternice, myómy, viacplodové tehotenstvo, slabosť krčka maternice), príčiny zo strany plodu (chorobný vývoj plodu, viacplodová tehotnosť, umelé oplodnenie) a placentárne príčiny (zlé uloženie placenty, predčasné odlučovanie placenty, nedostatočná činnosť placenty).
Hranica prežívania (viability) extrémne nedonosených novorodencov sa posúva do nižších vekových kategórií - týždňov tehotenstva. Na Slovensku je touto hranicou ukončený 24. týždeň tehotnosti. Najzraniteľnejšou skupinou sú extrémne nezrelí novorodenci, narodení pred 28. týždňom tehotenstva. Tvoria cca 5 % zo všetkých predčasne narodených detí. Vyžadujú vysokošpecializovanú a finančne náročnú zdravotnú starostlivosť v špecializovaných, tzv. perinatologických centrách. Najväčšiu skupinu predčasne narodených novorodencov (takmer dve tretiny) tvoria novorodenci narodení medzi 34. až 36. týždňom tehotnosti.
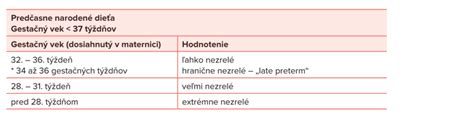
| Gestačný vek | Klasifikácia |
|---|---|
| Pod 28. týždeň | Extrémne nezrelí novorodenci |
| 28. až 31. týždeň | Veľmi nezrelí novorodenci |
| 32. až 36. týždeň | Ľahko nezrelí novorodenci |
Dôsledky nízkej pôrodnej hmotnosti a predčasného pôrodu
Deti narodené s hmotnosťou pod hranicou normy častejšie trpia poruchami telesného rastu a zaostávajú v rozvoji kognitívnych schopností už v raných vývinových fázach. V dospelosti sa u osôb s nízkou pôrodnou hmotnosťou pozoruje zvýšené riziko civilizačných ochorení, ako sú srdcovo-cievne poruchy, diabetes či hypertenzia. Chorobnosť u hypotrofických novorodencov je 5 až 10-krát vyššia ako u novorodencov primeraného rastu. Majú vyššiu incidenciu porúch rastu, psychomotorickej retardácie, porúch učenia. V dospelosti im hrozí zvýšené riziko rozvoja metabolického syndrómu, ktorý môže viesť k obezite, kardiovaskulárnym komplikáciám a cukrovke II. typu. Dôsledky nízkej pôrodnej hmotnosti sa odrážajú aj v ekonomickej rovine - spôsobujú vyššie náklady na zdravotnú starostlivosť, dlhšie hospitalizácie a častejšie prerušenia pracovnej činnosti rodičov.
Predčasne narodené deti majú špecifické zdravotné komplikácie, ktoré súvisia s ich nezrelosťou:
- Termolabilita: Vzhľadom k nízkym zásobám podkožného tuku a tenkej koži si nedokážu udržať telesnú teplotu a majú sklon podchladzovať sa.
- Problémy s dýchaním: K najzávažnejším komplikáciám súvisiacim s prematuritou patrí syndróm dychovej tiesne. Je spôsobený nedostatočnou tvorbou surfaktantu (látky, ktorá sa tvorí v pľúcnych bunkách a zabraňuje kolapsu pľúcnych mechúrikov). Stupeň postihnutia závisí od gestačného veku a pridružených ochorení. Prejavuje sa úsilným, namáhavým a zrýchleným dýchaním, neadekvátnou výmenou krvných plynov a nedostatočným okysličením krvi kyslíkom. Pokiaľ dieťa vyžaduje dlhodobú ventiláciu pľúc, hrozí riziko rozvoja chronického pľúcneho ochorenia.
- Srdcovocievne komplikácie: Vo včasnom popôrodnom období často dochádza k obehovej nestabilite a výkyvom krvného tlaku. K ďalším komplikáciám patrí otvorená artériová spojka medzi srdcovnicou a pľúcnicou.
- Krvácanie do mozgových komôr: Predstavuje závažnú komplikáciu hlavne u ťažko prematúrnych novorodencov. Hlavnou príčinou je nezrelosť mozgového tkaniva aj ciev v okolí mozgových komôr a výkyvy krvného tlaku hlavne v prvých dňoch života.
- Problémy s výživou: Predčasne narodené deti majú spomalenú pohyblivosť čriev, menej tráviacich enzýmov a spomalené vyprázdňovanie. Medzi pomerne časté komplikácie patrí nekrotizujúca enterokolitída.
- Metabolické a hematologické komplikácie.
- Znížená obranyschopnosť: Imunitný systém predčasniatok je nezrelý a nedokáže účinne bojovať s infekciami.
- Očné komplikácie: Retinopatia nezrelých novorodencov je ochorenie, ktoré postihuje sietnicu vplyvom atypicky sa tvoriacich ciev. Ohrození sú hlavne extrémne nezrelí novorodenci.
Nezrelosť a nízka pôrodná hmotnosť patria medzi rizikové faktory nepriaznivej prognózy. Komplikácie vyplývajúce z nezrelosti, ako je krvácanie a poruchy prekrvenia spojené s hypoxiou v mozgu, nedostatočná výživa, infekcie, zmyslové poruchy, to všetko môže spôsobiť detskú mozgovú obrnu (DMO), deficit v oblasti kognitívnych schopností, ale aj poruchy pozornosti s hyperaktivitou. Zvýšené prežívanie predčasne narodených detí pred ukončeným 37. týždňom tehotnosti a detí s nízkou pôrodnou hmotnosťou pod 2500 g viedlo k nárastu DMO.

Diagnostika a monitorovanie
Na diagnostiku intrauterínnej retardácie rastu plodu je dôležité jej včasné odhalenie a opakované monitorovanie plodu v prenatálnych poradniach. Vyšetrenie sa realizuje pomocou ultrazvuku, kardiotokografie a pomocou biofyzikálneho profilu plodu, ktorý kompletne zhodnotí stav. Diagnóza rastovej retardácie plodu je vždy riziková a treba k nej pristupovať s náležitou vážnosťou. Objav extracelulárnej fetálnej DNA (cffDNA) spôsobil revolúciu v oblasti neinvazívnej prenatálnej diagnostiky a otvoril nové možnosti v oblasti pôrodníckeho výskumu. Zvýšené koncentrácie fetálnej DNA sú úzko spojené s rôznymi patológiami v tehotenstve, pričom najzávažnejšie sú preeklampsia a trizómia 21. Zvýšené množstvo fetálnej DNA môže byť detegované už v skorom štádiu tehotenstva a nesie so sebou 8-násobne vyššie riziko vzniku preeklampsie. Teda sa ukázalo, že koncentrácia fetálnej DNA je v preeklampsii podstatne vyššia ako v normálnych tehotenstvách, a to ešte pred nástupom prvých klinických symptómov. Z toho dôvodu sú potrebné široko použiteľné a cenovo dostupné testy, ktoré umožnia skoré diagnostikovanie ešte pred výskytom klinických symptómov.
Účinky alkoholu počas tehotenstva (dokument, 2004)
Starostlivosť o rizikového novorodenca
U rizikových detí je dôležitá hlavne správna a včasná diagnóza. Včasné odhalenie rizík umožní buď liečbu, alebo dôsledné sledovanie ešte v maternici a umožní prípravu pôrodu tak, aby dieťa bolo najmenej znevýhodnené. Sledovanie rizikových novorodencov a popôrodná liečba sa podieľa na prežívaní aj ťažko chorých novorodencov a na zlepšovaní kvality ich života. Väčšina centier podporuje vzájomný kontakt rodičov a dieťaťa a rodičia, hlavne matky, sú neoddeliteľnou súčasťou tímu, ktorý sa o bábätko stará. Kontakt koža na kožu, tzv. klokankovanie, má pozitívny vplyv na vývoj dieťaťa. Extrémne nedonosení novorodenci sa domov z nemocnice dostávajú po dlhých týždňoch až mesiacoch, dĺžka hospitalizácie sa u nich pohybuje okolo 8 až 12 týždňov. Vo väčšine prípadov sú prepúšťaní do domáceho prostredia niekedy okolo termínu plánovaného pôrodu. Prognóza nedonosených novorodencov závisí od gestačného týždňa, v ktorom sa narodili a pridružených popôrodných komplikácií. Aj keď sa v ostatných rokoch starostlivosť o predčasne narodených novorodencov a ich prognóza dramaticky zlepšila, novorodenci pod 28. týždňom tehotenstva stále čelia vysokému riziku. Po prepustení do domácej starostlivosti sú nedonosení novorodenci pod dohľadom mnohých odborníkov - pneumológov, neurológov, oftalmológov a iných špecialistov.
tags: #nedostatocna #prenatalna #starostlivost