Diabetes mellitus, známy aj ako cukrovka, je chronické ochorenie látkovej premeny, ktoré postihuje čoraz väčšiu časť populácie na Slovensku. Vyznačuje sa zvýšenou hladinou glukózy v krvi a je zapríčinená poruchami tvorby inzulínu v pankrease. Cukrovka je chronické ochorenie, ktoré si vyžaduje úpravu životného štýlu, dodržiavanie stanovenej diéty, liečby a tiež vhodnú starostlivosť. S diagnózou cukrovka sa spája veľa obmedzení, najmä v strave.
Podľa údajov Národného centra zdravotníckych informácií bolo na Slovensku v roku 1980 liečených na toto ochorenie 122 197 pacientov. O 20 rokov neskôr sa toto číslo zvýšilo na 256 138 pacientov a najnovšie dáta hovoria už o vyše 370 000 evidovaných pacientoch s cukrovkou. Liečbu inzulínom podstúpilo 29,1 % z nich. Štát a zdravotné poisťovne však diabetikom ponúkajú rôzne formy podpory a príspevkov, ktoré im pomáhajú zvládať toto ochorenie a zmierňovať jeho finančnú záťaž.
Diabetická noha: Závažná komplikácia cukrovky
Diabetická noha je závažná komplikácia diabetu, ktorá vzniká v dôsledku poškodenia nervov (neuropatie) a ciev (ischemickej choroby) dolných končatín. Vedie k tvorbe vredov, infekcií a v prípade zanedbania až k riziku amputácie končatiny. Ak trpíte cukrovkou, určite vás diabetológ upozornil, že cukrovkári sú všeobecne náchylnejší na vznik infekcií. Môžu sa im horšie hojiť rany, a preto by mali byť veľmi opatrní pri starostlivosti o svoje nohy.
Je preto obzvlášť dôležité, aby osoby s diabetom venovali starostlivosti o nohy naozaj patričnú pozornosť. Bežné ponožky a obuv totiž môžu spôsobovať zvýšenie tlaku, odery, prípadne brániť pokožke v „dýchaní“.
Význam a prednosti diabetickej obuvi
Diabetická obuv je špeciálne navrhnutá tak, aby minimalizovala riziká spojené s diabetickou nohou. Diabetická obuv je dôležitou súčasťou starostlivosti o nohy diabetikov, najmä tých so známkami diabetickej nohy.
Medzi hlavné prednosti diabetickej obuvi patria:
- Väčšia šírka oproti bežnej obuvi.
- Minimum vnútorných švíkov, čo znižuje riziko odrenín a podráždenia.
- Nízka hmotnosť, pre menšiu záťaž nôh.
- Individuálne vytvarovanie lôžka podošvy, pre optimálne rozloženie tlaku.
- Optimálna mikroklíma vo vnútri obuvi, pre udržanie suchej a zdravej pokožky.
Pri výrobe obuvi sú použité len prírodné usňové zvrškové a podšívkové materiály, ktoré sa vyznačujú príjemným pocitom pri nosení a zdravotnou bezchybnosťou. Podošvu tvoria dve mäkké vrstvy, z ktorých jedna sa postupne vytvaruje podľa tvaru Vášho chodidla. Druhá vrstva zostáva stále pružná, čo vytvára príjemný pocit mäkkosti pri chodení a tlmí nárazy a vibrácie, čím šetrí Vaše kĺby. Chodidlo si samé vytvaruje svoj profil, a tak prenáša váhu celého tela na podstatne väčšiu plochu než pri nosení štandardnej obuvi, bez vkladania rôznych stielok, ktoré sa časom rozšliapu. Výsledkom je obmedzenie dokonca aj zabránenie lokálnych tlakov podošvy na spodok chodidla. Obuv, ktorá je vybavená špeciálnou podšívkou DIATEX, vyvinutou pre suchú nohu diabetikov, udržuje vhodnú mikroklímu vo vnútri obuvi. V obuvi je minimálne množstvo vnútorných švov a je skonštruovaná tak, aby do nej nevnikali pri chôdzi kamienky. Obuv je vyrobená priamym nálevom polyuretánu, bez použitia lepidla pri spájaní podošvy so zvrškom.
Nárok na diabetickú obuv a proces získania
Ortopedickú obuv pre diabetikov s kódom J96271 môže predpisovať lekár, ktorý poskytuje zdravotnú starostlivosť v špecializačnom odbore diabetológia, endokrinológia a cievna chirurgia. Zdravotnícke pomôcky pre diabetikov predpisuje diabetológ alebo pediatrický endokrinológ na lekársky poukaz.
Limit skupiny J - Hromadne vyrábané ortopedicko-protetické pomôcky a príslušenstvo k nim je stanovený na jeden pár obuvi ortopedickej s diabetickou úpravou za rok u diabetikov so známkami diabetickej nohy.
Ako získať diabetickú obuv na poukaz:
- Návšteva lekára: Navštívte svojho diabetológa, endokrinológa alebo cievneho chirurga a prediskutujte s ním svoj zdravotný stav a potrebu diabetickej obuvi.
- Lekársky poukaz: Ak lekár uzná, že diabetická obuv je pre vás potrebná, predpíše vám lekársky poukaz. Na jeden lekársky poukaz je možné predpísať len jeden druh zdravotníckej pomôcky. Lekársky poukaz platí jeden mesiac odo dňa vystavenia. Deň vystavenia lekárskeho poukazu sa do lehoty platnosti nezapočítava. Každý lekársky poukaz v papierovej forme je potrebné na zadnej strane dvakrát podpísať.
- Výber obuvi: S lekárskym poukazom navštívte predajňu so zdravotníckymi pomôckami alebo ortopedickú dielňu, ktorá sa špecializuje na diabetickú obuv. Vyberte si obuv, ktorá vám vyhovuje a spĺňa vaše potreby.
- Úhrada: V závislosti od typu obuvi a vašej zdravotnej poisťovne vám bude obuv plne alebo čiastočne hradená. V prípade čiastočnej úhrady doplatíte zvyšnú sumu.
Konkrétne príklady diabetickej obuvi, ktorú hradí zdravotná poisťovňa v plnej výške:
| Kód | Názov obuvi | Cena | Úhrada ZP | Predpisuje |
|---|---|---|---|---|
| J58614 | Obuv ortoped. diabet. OLA Dámska s podošvou ISS EPUR SR | 42,48 € | 100 % | DIA, END |
| J28380 | Obuv ortop. diabet. RUDO Pánska s podošvou ISSEPURSR | 42,48 € | 100 % | DIA, END |
Ako si vybrať najlepšiu obuv pre diabetikov | Poznámky Dr. Davida Alpera
Komplexná starostlivosť o nohy diabetika
Pravidelná hygiena, pedikúra, prevencia vzniku popraskanej kože či vyhýbanie sa mykózam sú v tomto prípade kľúčové. Môžete sa objednať na odbornú pedikúru u pedikérky - tá je vhodná predovšetkým, ak už máte problémy s plesňovými infekciami či zhrubnutou kožou. V rámci domácej starostlivosti potom nezabudnite na pravidelnú hydratáciu, hygienu a jemné odstraňovanie zhrubnutej kože. Rozhodne neodporúčame používanie žiletiek, ale jemných pilníkov určených na nohy.
Ďalšie zdravotnícke pomôcky pre diabetikov hradené VšZP
Ak vám diagnostikovali cukrovku, máte nárok na niektoré lieky a niektoré pomôcky plne alebo čiastočne hradené zdravotnou poisťovňou. Zvyčajne ide predovšetkým o glukomer, prúžky, ihly, lancety, inzulínové pumpy a samozrejme tiež lieky a inzulín. Diabetológ a pediatrický endokrinológ predpisuje všetky zdravotnícke pomôcky zo skupiny D (Zdravotnícke pomôcky pre diabetikov) a vybrané zdravotnícke pomôcky zo skupiny A (Obväzový materiál, náplasti a zdravotnícke pomôcky, ktoré slúžia na aplikáciu liečiva), J (Hromadne vyrábané ortopedicko-protetické pomôcky a príslušenstvo k nim) a K (Rehabilitačné a kompenzačné pomôcky).
Na jeden lekársky poukaz je možné predpísať len jeden druh zdravotníckej pomôcky. Lekársky poukaz platí jeden mesiac odo dňa vystavenia.
Pomôcky na monitorovanie hladiny glukózy
Prvú skupinu tvoria pomôcky súvisiace s cukrovkou ako takou - čiže glukomer, testovacie prúžky či lancety. Tie sú potrebné na to, aby si diabetik mohol kontrolovať hladinu glukózy v krvi, a teda aj účinnosť diéty a liečby.
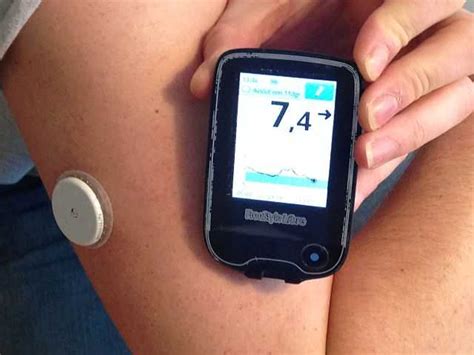
Glukózové senzory
Glukózový senzor je umiestnený v podkoží a monitoruje glykémiu počas celého dňa aj noci, 24 hodín denne. Informácie za pomoci vysielača bezdrôtovo prenáša do monitorovacej aplikácie alebo inzulínovej pumpy. Pacient s aplikáciou tak môže sám hneď zareagovať na každodenné situácie a riadiť svoju liečbu tak, aby predišiel škodlivým hyper- alebo hypoglykemickým stavom. Používatelia pumpy zase majú istotu, že množstvo inzulínu, ktoré im dávkuje pumpa, je optimálne. Detský diabetik má dnes nárok na úhradu 21 až 42 ks glukózových senzorov za rok, dospelému diabetikovi, u ktorého je vysoké riziko neuvedomovania si hypoglykémie alebo kardiovaskulárne riziko, poisťovňa v súčasnosti uhradí 11 až 26 kusov glukózových senzorov ročne, vždy v závislosti od jeho životnosti. Čoraz modernejšou sa stáva liečba diabetu pomocou glukózového senzora v kombinácii s vysielačom, ktoré môžu komunikovať s inzulínovou pumpou alebo s inteligentnými smart zariadeniami. Senzor v pravidelných krátkych intervaloch kontroluje hladinu glykémie, ktorú pomocou vysielača odosiela do inzulínovej pumpy alebo do inteligentného zariadenia. Poistenec, ale aj ošetrujúci lekár má teda výborný prehľad o vývoji hladiny cukru v krvi.
Testovacie prúžky na stanovenie glukózy v krvi
Počet predpísaných testovacích prúžkov na stanovenie glukózy v krvi u dospelých a detských pacientov s DM 1. typu od 1.1.2022 sa mení v závislosti od počtu predpísaných glukózových senzorov. Pretože počas doby používania CGM je stanovený limit maximálne 2 prúžky na deň pre potreby kalibrácie senzora.
Jednoduchý návod na správny prepočet prúžkov:
- V dobe používania CGM je nárok na 2 ks prúžkov denne.
- V dobe bez používania systému CGM je denný nárok:
- Dospelý pacient s DM 1. typu - 2,47 prúžkov denne
- Deti do 19 rokov - 4,93 prúžkov denne
- Tehotné diabetičky - 3,29 prúžkov denne
Celkový ročný nárok na počet prúžkov získame spočítaním počtu prúžkov počas používania CGM a počtu prúžkov mimo používania CGM. Výsledný súčet zaokrúhlime na celé číslo smerom nahor a dostaneme celkový ročný počet prúžkov. Pri prepočte na počet balení delíme číslom 50 (počet prúžkov v jednom balení) a zaokrúhlime na celé balenie.
Testovacie prúžky na stanovenie ketolátok z krvi u diabetikov 1. typu:
- 40 ks pre diabetičky 1. typu
- 26 ks za rok pre deti do 18 rokov s diabetes mellitus 1. typu
- 26 ks za rok pre diabetikov 1. typu
Pomôcky na podávanie inzulínu a liekov
Ďalšia skupina pomôcok pre diabetikov sú tie, ktoré sú potrebné na podávanie liekov a inzulínu. Nie každý cukrovkár je totiž odkázaný na inzulínovú terapiu. Väčšina pacientov s diagnostikovanou cukrovkou II. typu sa lieči pomocou perorálne (ústne) podávaných liekov na cukrovku. Niektorí cukrovkári II. typu a všetci cukrovkári s diabetom I. typu potrebujú inzulín. Zvyčajne sa podávanie inzulínu realizuje prostredníctvom inzulínového pera.
Inzulínová pumpa
Inzulínová pumpa je predpisovaná pre diabetikov na intenzifikovanej inzulínovej liečbe, ktorí sú nedostatočne kompenzovaní aj napriek použitiu dlhodobo účinkujúceho bazálneho analógu inzulínu. Nevyhnutným kritériom na predpis inzulínovej pumpy je dôsledná edukácia, adherencia a compliancia (spolupráca) diabetika a dokumentovaný pravidelný selfmonitoring glykémií. Lekár s odbornosťou diabetológia, poruchy látkovej premeny a výživy alebo pediatrická endokrinológia. Vydanie inzulínovej pumpy vyžaduje predchádzajúci súhlas zdravotnej poisťovne. Pacienti, ktorí spĺňajú kritériá na liečbu inzulínovou pumpou, nemusia od júla 2020 absolvovať niekoľkodňovú hospitalizáciu, počas ktorej boli nastavovaní na inzulínovú pumpu. Z ambulancie odíde už s funkčnou pumpou.
Za hypoglykémiu sa na účel predpisu inzulínovej pumpy pokladá hypoglykémia s najmenej tromi dokumentovanými hypoglykémiami (Denník diabetika) menej ako 2,8 mmol/l za mesiac alebo viac ako jednou ťažkou hypoglykémiou v priebehu posledných troch mesiacov alebo so syndrómom neuvedomovania si hypoglykémie alebo nespoznané, nedokumentované, asymptomatické hypoglykémie odhalené pomocou CGMS alebo iPro. Za hyperglykémiu sa na účel predpisu inzulínovej pumpy pokladá hyperglykémia s HbA1c viac ako 8,0 % (podľa DCCT metodiky) napriek použitiu analógu inzulínu minimálne šesť mesiacov, definovaná ako opakovaný významný vzostup glykémie väčší ako 10 mmol/l (minimálne dvakrát týždenne) pred raňajkami alebo pred večerou alebo počas noci dokumentovaný Denníkom diabetika.

Ďalšie pomôcky pre diabetikov
Pokiaľ cestujete na dovolenku či výlet, určite bude vhodnou pomôckou chladiace puzdro na inzulín, ktoré ho udrží v bezpečnej teplote. Nezabúdajte ale, že by ste puzdro nemali vystavovať teplotám vyšším ako 30°C, priamemu slnku a ani mrazu. Na uľahčenie užívania liekov a tiež prehľad o tom, či ste dennú dávku užili, odporúčame použitie dávkovačov liekov. Táto pomôcka sa najčastejšie používa u seniorov, nakoľko práve oni často musia užívať väčšie množstvá liekov. Dávkovače sú však veľkým pomocníkom pre všetkých, ktorí denne berú lieky či doplnky a sem-tam sa im stane, že ich zabudnú užiť.
Peňažné príspevky a podpora pre diabetikov
Štát a zdravotné poisťovne ponúkajú diabetikom rôzne formy podpory a príspevkov, ktoré im pomáhajú zvládať toto ochorenie a zmierňovať jeho finančnú záťaž. Peňažné príspevky na osobnú asistenciu, prepravu, kompenzáciu zvýšených výdavkov a na opatrovanie sa poskytujú opakovane, ostatné peňažné príspevky sú jednorazové.
Nárok na peňažný príspevok na kompenzáciu a nárok na jeho výplatu vzniká právoplatným rozhodnutím príslušného orgánu, ktorým je Úrad práce, sociálnych vecí a rodiny, o jeho priznaní. Príspevok sa vypláca od prvého dňa kalendárneho mesiaca, v ktorom sa začalo konanie o peňažnom príspevku na kompenzáciu, a to za celý kalendárny mesiac, aj vtedy, keď podmienky nároku boli splnené len za časť kalendárneho mesiaca. Opakovaný peňažný príspevok na kompenzáciu sa vypláca mesačne pozadu. Nárok na výplatu zaniká, ak sa zmenia skutočnosti rozhodujúce na trvanie nároku na vyplácanie peňažného príspevku.
Peňažný príspevok na kompenzáciu zvýšených výdavkov na diétne stravovanie
Peňažný príspevok na kompenzáciu zvýšených výdavkov na diétne stravovanie slúži na zmiernenie dôsledkov pravidelných zvýšených výdavkov spojených s ťažkým zdravotným postihnutím fyzickej osoby. Zvýšené výdavky na diétne stravovanie sú výdavkami na obstarávanie potravín spojených s dodržiavaním diétneho režimu. Jedná sa o príspevok, ktorý má fakultatívny charakter a jeho vyplácanie je podmienené posúdením zdravotného stavu, sociálnych dôsledkov a z nich vyplývajúcej odkázanosti.
Kto má nárok na príspevok?
Aby vám bola priznaná akákoľvek kompenzácia, je potrebné, aby ste boli najskôr uznaný za osobu ťažko zdravotne postihnutú (ŤZP). Za fyzickú osobu s ťažkým zdravotným postihnutím sa považuje osoba, ktorej miera funkčnej poruchy je najmenej 50 %. Nárok na príspevok má osoba s ŤZP odkázaná podľa integrovaného posudku na kompenzáciu zvýšených výdavkov na diétne stravovanie, t. j. ak má zdravotné postihnutie uvedené v prílohe č. 3 zákona č. 376/2024 Z. z. Konkrétne, osoby s chronickým ochorením na diabetes mellitus sú v zmysle zákona č. 447/2018 Z.z., prílohy č. 5 v druhej skupine pod písm. a). Podľa toho môže byť príspevok na kompenzáciu zvýšených výdavkov na diétne stravovanie poskytnutý len fyzickej osobe s diabetes mellitus 1. typu a osobe s diabetes mellitus 2. typu liečenej inzulínom s komplikáciami. Tu je potrebné podotknúť, že aplikáciu inzulínu je potrebné doložiť aktuálnym lekárskym nálezom.
Kto nemá nárok na kompenzáciu?
Na príspevok na diétu pri cukrovke nemajú nárok pacienti, ktorí čerpajú celoročnú pobytovú sociálnu službu (napr. v domove pre seniorov). To neplatí pre poskytovanie sociálnej služby v útulku, domove na polceste, zariadení núdzového bývania, zariadení podporovaného bývania alebo pre jej poskytovanie v zariadení sociálnych služieb na určitý čas nepresahujúci 30 po sebe idúcich dní. Na príspevok nemáte nárok ani v prípade, ak je váš príjem vyšší ako trojnásobok sumy životného minima. Pre zistenie výšky príjmu sa však zohľadňujú aj príjmy spoločne posudzovaných osôb (podľa konkrétnych okolností môže ísť o rodičov, deti a manžela či manželku). Do príjmu sa však nezapočítava napríklad prídavok na dieťa, jednorazová štátna sociálna dávka či jednorazová dávka v hmotnej núdzi. Ak je žiadateľom nezaopatrené dieťa, posudzuje sa príjem jeho rodiča.
Prekážkou na získanie príspevku pre diabetika môže byť aj výška vášho majetku. Ak je hodnota majetku zdravotne postihnutej osoby vyššia ako 39 833 eur, príspevok sa neposkytne. Na osobitnom tlačive „Vyhlásenie o majetku na účely poskytovania peňažného príspevku na kompenzáciu“ uvediete, či vlastníte majetok presahujúci 50 000 eur.
Aká je výška príspevku?
Priznanie peňažného príspevku na kompenzáciu zvýšených výdavkov na diétne stravovanie záleží najmä od typu a závažnosti diagnózy. Príspevok na kompenzáciu zvýšených výdavkov na diétne stravovanie sa poskytuje v troch základných výškových režimoch (a jednom osobitnom); zaradenie do konkrétneho režimu záleží na diagnóze, ktorá vyžaduje špeciálne úpravy jedálnička. Diabetes mellitus typ I. a diabetes mellitus typ II. s inzulínovou liečbou s komplikáciami patria do druhej skupiny. Vypočíta sa u diabetikov koeficientom 9,28 % zo sumy životného minima.
- 18,56 % sumy životného minima pre jednu plnoletú fyzickú osobu, čo je 52,74 €, pre choroby a poruchy uvedené v stanovenom zozname v I.
- 9,28 % sumy životného minima pre jednu plnoletú fyzickú osobu, čo je 26,37 €, pre choroby a poruchy uvedené v stanovenom zozname v II.
- 5,57 % sumy životného minima pre jednu plnoletú fyzickú osobu, čo je 15,83 €, pre choroby a poruchy uvedené v stanovenom zozname v III.
Najvyšší príspevok má prvá skupina. Jeho výška je 18,56 % sumy životného minima, čo je 49,91 eur. Výška peňažného príspevku na kompenzáciu zvýšených výdavkov na diétne stravovanie vychádza z platného životného minima v danom období a zvyšuje sa pri zmene životného minima automaticky.
Kde žiadať o príspevok?
Žiadosť o priznanie peňažného príspevku na stravu pri cukrovke sa podáva písomne na Úrade práce, sociálnych vecí a rodiny podľa miesta trvalého pobytu žiadateľa. Pred podaním žiadosti je najlepšie navštíviť úrad, ktorý vám poskytne aktuálne informácie k požadovaným formulárom a ich prílohám. Žiadosť podáva fyzická osoba, zákonný zástupca, opatrovník, splnomocnenec (splnomocnenie musí byť overené notárom) podľa miesta svojho trvalého pobytu na príslušný úrad práce, sociálnych vecí a rodiny. Žiadosť musí obsahovať odôvodnenie. Po podaní písomnej žiadosti sa začne konanie o priznaní peňažného príspevku. Na prvé peniažky si musíte počkať do právoplatného rozhodnutia úradu. Nárok na výplatu príspevku vzniká právoplatným rozhodnutím príslušného úradu práce, sociálnych vecí a rodiny.
Príspevky od Všeobecnej Zdravotnej Poisťovne (VšZP)
Všeobecná zdravotná poisťovňa je jedným z hlavných partnerov Ministerstva zdravotníctva SR v starostlivosti o poistencov s diabetom. Okrem štandardnej zdravotnej starostlivosti ponúka VšZP svojim poistencom s diabetom aj rôzne príspevky a benefity.
Príspevok na glukózové senzory
Poistenci VšZP si môžu požiadať o príspevok na doplatky za glukózový senzor pre dospelého a deti nad rámec zákona a to až do výšky 100 € ročne. Všeobecná zdravotná poisťovňa je vaším partnerom v boji s cukrovkou a prispieva k zlepšeniu života aj s ochorením Diabetes. Príspevok môžu využiť detskí aj dospelí diabetici, ktorým VšZP hradí glukózový senzor s doplatkom. Príspevok môžu využiť diabetici 1. typu na inzulínovej pumpe, intenzifikovanej inzulínovej terapii alebo riziková skupina diabetikov z kardiovaskulárneho hľadiska (diabetici 1. typu).
Peňaženka Zdravia MAXI
Peňaženka zdravia MAXI je skupinový benefitný systém určený primárne rodinám a skupinám dobrých známych. Na využívanie benefitov je potrebné založiť skupinu aspoň 3 členov, tiež poistencov VšZP. Každý člen získa vstupom do skupiny bonus až 100 € na zdravie. Požiadanie o preplatenie benefitu je jednoduché a rýchle. Žiadosť môžete poslať on-line prostredníctvom mobilnej aplikácie VšZP alebo ePobočky a na jej podanie máte vo VšZP až 60 dní.