Starostlivosť o nevyliečiteľne chorých a umierajúcich je dôležitou pomocou a podporou človeku v ťažkej, zväčša veľmi bolestnej a bezmocnej etape života, trvajúcej mesiace a niekedy aj roky. Súčasťou tejto starostlivosti je aj paliatívna starostlivosť. Cieľom paliatívnej starostlivosti je umožniť dôstojný a čo najkvalitnejší život až do konca. Je to odborný a komplexný typ starostlivosti, ktorý hľadá možnosti ako pomôcť aj v prípade veľmi vážneho, terminálneho štádia choroby.
V tomto článku sa pozrieme na dôležité aspekty paliatívnej starostlivosti, výzvy, ktorým čelia sestry v nemocničnom prostredí, a stratégie na zlepšenie tejto starostlivosti. Paliatívna starostlivosť predstavuje komplexný prístup zameraný na zmiernenie utrpenia pacientov s nevyliečiteľnými a pokročilými ochoreniami. V nemocničnom prostredí zohráva sesterský personál kľúčovú úlohu pri poskytovaní kontinuálnej starostlivosti, ktorá zahŕňa fyzickú, psychosociálnu a duchovnú podporu pacientov a ich rodín.
Čo je paliatívna starostlivosť?
Paliatívna starostlivosť predstavuje komplexný a multidimenzionálny prístup, ktorý sa zameriava na zmiernenie utrpenia pacientov s nevyliečiteľnými, pokročilými a často život ohrozujúcimi ochoreniami. Cieľom tejto starostlivosti nie je len liečba symptómov ochorenia, ale aj podpora fyzickej, psychosociálnej a duchovnej pohody pacientov, pričom zahŕňa aj podporu ich rodín a blízkych. Ošetrovateľská paliatívna starostlivosť v nemocniciach nie je obmedzená iba na liečbu symptómov, ale zahŕňa komplexnú starostlivosť, ktorá vyžaduje citlivý a individuálny prístup k potrebám každého pacienta.
Dobrá starostlivosť je čo najviac prispôsobená človeku, ktorý ju potrebuje. On a jemu blízki ľudia by mali byť v centre pozornosti pri všetkých rozhodnutiach. Ľudia, ktorí poskytujú takúto starostlivosť, by sa mali pýtať na želania a preferencie človeka, o ktorého sa starajú, a brať ich do úvahy pri poskytovaní pomoci a opatery. Súčasťou tejto starostlivosti by mala byť aj podpora a pomoc rodine, opatrovateľom, či iným osobám, ktoré sú pre umierajúceho človeka dôležité.
Je určite veľkou pomocou, ak svoje želania dokáže umierajúci človek sformulovať aj písomne a včas oboznámiť s nimi tých, ktorí mu starostlivosť aktuálne poskytujú alebo budú poskytovať v budúcnosti. Starostlivosť o nevyliečiteľne chorých a umierajúcich sa dotýka rôznych zdravotných úkonov alebo sociálnych oblastí, podľa aktuálnej situácie. Špecializuje sa na citlivé riešenie telesných aj duševných ťažkostí, ktoré sa objavujú v náročnom období na konci života. Takáto starostlivosť nie je viazaná na konkrétne miesto. Mala by byť poskytovaná predovšetkým doma - tam, kde umierajúcemu človeku najviac rozumejú, kde má rodinu a kde sa mu dá najviac vychádzať v ústrety.

Umieranie a smrť patrí k životu a je jeho súčasťou. Nikto by nemal zomierať bez svojich blízkych, či už to sú príbuzní alebo zdravotní a sociálni pracovníci. Umierajúci potrebujú zdravých a zdraví potrebujú opäť umierajúcich k tomu, aby sami nestrácali neprimeraný strach zo smrti a mohli žiť kvalitnejšie. Vo vzťahu k umieraniu a smrti sme sa pokúsili poukázať na niektoré súvislosti v poskytovaní zdravotnej a sociálnej starostlivosti a na možnosť pomoci pri ich riešení prostredníctvom zdravotných a sociálnych pracovníkov.
Paliatívna starostlivosť je profesionálna, holistická a interdisciplinárna a má byť poskytovaná všetkým umierajúcim pacientom bez ohľadu na diagnózu, či typ zdravotníckeho zariadenia. Ide o kontinuálnu starostlivosť - od všeobecného prístupu až po špecializovanú disciplínu. Cieľom paliatívnej medicíny je dosiahnutie čo najlepšej kvality života chorých a ich rodín. Teda nie je predlžovanie života, ale kvalita života. Filozofiou paliatívnej a hospicovej starostlivosti je uspokojiť fyzické, emocionálne, duchovné a informačné potreby ľudí v terminálnom štádiu alebo v život ohrozujúcom ochorení umierajúceho človeka a jeho rodiny.
Multidisciplinárny tím v paliatívnej starostlivosti
Zomieranie je fenomén obsahujúci oblasť biologickú, sociálnu, psychologickú a duchovnú. Táto skutočnosť je východiskom pre existenciu multidisciplinárneho tímu, ktorý sa podieľa na ošetrovaní umierajúceho. Práca multidisciplinárneho tímu vychádza z celostného (holistického) vnímania človeka, zvlášť v poslednom úseku svojho života, zohľadňujúc jeho potreby bio-psycho-socio-spirituálne.
Zloženie a úlohy multidisciplinárneho tímu:
- Zdravotnú starostlivosť vykonávajú zdravotníci, ktorí sa starajú o pacienta po stránke biologickej, teda o jeho telo, pohodlie, poskytnutie potravy, zbavenie sa odpadu z vlastného metabolizmu, prísun kyslíka, spánok. Lekári a zdravotné sestry hospicu sú odborníci, ktorí sa špecializujú na liečbu telesných ťažkostí smrteľne chorých.
- Sociálnu starostlivosť vykonávajú psychológovia a sociálni pracovníci. Úlohou sociálneho pracovníka je oboznámenie sa so sociálnou situáciou pacienta, podľa ktorej potom navrhuje zníženie alebo úplné odpustenie platby za pobyt v hospicovom zariadení.

Výzvy v nemocničnej paliatívnej starostlivosti
Napriek tomu, že význam paliatívnej starostlivosti je široko uznávaný, prax v nemocničnom prostredí čelí viacerým špecifickým výzvam. Patria sem nedostatok špecializovaného personálu, nedostatočná integrácia multidisciplinárnych tímov, obmedzené možnosti kontinuálneho vzdelávania, ako aj infraštruktúrne a organizačné bariéry. V článku preto venujeme pozornosť aj potrebám a možnostiam rozvoja špecializovaného vzdelávania pre zdravotnícky personál, ktoré je nevyhnutné pre zabezpečenie kvalitnej a efektívnej paliatívnej starostlivosti. Na záver článku navrhujeme odporúčania zamerané na integráciu paliatívnych princípov do bežnej klinickej praxe v nemocničnom prostredí.
Kľúčové aspekty ošetrovateľskej paliatívnej starostlivosti
Manažment symptómov
Manažment symptómov predstavuje základný kameň ošetrovateľskej paliatívnej starostlivosti. Pacienti v terminálnom štádiu často čelia mnohým fyziologickým ťažkostiam, ktoré negatívne ovplyvňujú ich kvalitu života a dôstojnosť v záverečnej fáze života. Medzi najčastejšie sa vyskytujúce symptómy patria intenzívna bolesť, dýchavičnosť, nevoľnosť, zvracanie, zápcha, slabosť, únavu a poruchy spánku. Odborný personál je v prvej línii, ktorý realizuje systematické sledovanie symptómov pomocou štandardizovaných nástrojov a škál, ktoré umožňujú objektívne vyhodnotiť intenzitu a dynamiku symptómov. Na základe týchto informácií je možné upraviť medikamentóznu liečbu, napríklad dávkovanie analgetík (vrátane opioidov), antiemetík či anxiolytík, a zároveň aplikovať nefarmakologické postupy, ktoré môžu zmierniť nepohodlie. Individuálny prístup je kľúčový, pretože symptómy sa u každého pacienta prejavujú odlišne, a ich intenzita i dopad na psychiku a celkový stav sa môžu výrazne líšiť.
Psychosociálna podpora
Paliatívna starostlivosť nie je len o fyzickej úľave od bolesti, ale aj o podpore celistvosti človeka. Pacienti a ich rodiny čelia mnohým psychosociálnym výzvam - existenciálnej úzkosti, strachu zo smrti a neznámeho, depresiám, pocitom osamelosti a zmenám v sociálnych či rodinných vzťahoch. Zdravotnícky personál zohráva nenahraditeľnú úlohu pri identifikovaní psychosociálnych potrieb pacientov, pričom často slúži ako prvý kontakt, ktorý odhalí známky psychického utrpenia. Dôležitou súčasťou psychosociálnej starostlivosti je koordinácia kontaktu so špecialistami - psychológmi, sociálnymi pracovníkmi a duchovnými poradcami, ktorí dokážu poskytnúť odbornú podporu pri zvládaní stresu, úzkosti a existenciálnych otázok.
Multidisciplinárna spolupráca
Úspešnosť paliatívnej starostlivosti výrazne závisí od dobrej koordinácie a spolupráce medzi všetkými členmi zdravotníckeho tímu. V nemocničnom prostredí je zdravotnícky personál často spojovacím článkom medzi pacientom, rodinou a rôznymi odborníkmi. Multidisciplinárny tím, ktorý okrem sestier zahŕňa lekárov špecialistov paliatívnej medicíny, internistov, psychológov, sociálnych pracovníkov, fyzioterapeutov a duchovných poradcov, umožňuje komplexný prístup k pacientovi a jeho rodine. Sestra má pritom aj organizačnú rolu - koordinuje vykonávanie liečebných plánov, zúčastňuje sa tímových konzílií, zabezpečuje hladký prenos informácií, rieši prípadné nezhody či konflikty a monitoruje dodržiavanie individuálnych potrieb pacienta.
Paliatívna starostlivosť: Komunikácia je na prvom mieste
Komunikácia v paliatívnej starostlivosti
Komunikácia s rodinou terminálne chorého predstavuje pre sociálnych a zdravotných pracovníkov veľmi náročnú úlohu. Dostávajú sa do pozície, kedy sa zomierajúci pacient a jeho rodinní príslušníci chcú dozvedieť maximum informácií a k tomu má kompetenciu len lekár. Voľná a otvorená komunikácia prináša nielen úľavu, ale aj jasno vo veciach a mala by byť súčasťou práce všetkých zdravotných a sociálnych pracovníkov v zariadeniach, kde sa stretávajú s ľuďmi ťažko a beznádejne chorými. Vzťah sa vytvára a udržuje prostredníctvom komunikácie, ktorá môže byť verbálna aj neverbálna.
K tomu, aby bol zdravotný či sociálny pracovník v komunikačných vedomostiach expertom, nestačí len supervízia a spätná väzba. Nutná je i disciplína a sebareflexia, ktorých nácvik často vo vzdelávaní sestier, lekárov a sociálnych pracovníkov chýba. Nácvik vedomostí v komunikácii nestačí, aby došlo k trvalej zmene správania. Pri podávaní informácií pacienta treba rešpektovať a ak si nepraje pravdu poznať, tak mu ju nevnucujeme. Nie je vhodné použiť slovo rakovina, spojené na verejnosti s nevyliečiteľnosťou, rozkladom, so strastiplným a bolestným zomieraním. Pacient má však právo poznať pravdu a informovaný človek lepšie a spoľahlivejšie spolupracuje. Informovanosť pacienta je veľmi dôležitá, pretože len tak môže pacient prechádzajúci jednotlivými fázami zomierania dospieť k prijatiu, k akceptácii. Je dôležité klásť dôraz na spôsob oznamovania informácií.
Etické aspekty paliatívnej starostlivosti
Pri rozhodovaní v závere života je nevyhnutné riešiť etické otázky. Otázky umierania a smrti sú spojené s osobnými hodnotami a názormi na utrpenie a význam smrti. Paliatívna starostlivosť sa usiluje o zaistenie pohody a kvality života a zdôrazňuje, že pacient si určuje smer starostlivosti sám. Pri snahe dosiahnuť pohodlie a kvalitu života prostredníctvom starostlivosti orientovanej na pacienta sa často objavujú rozdiely v názoroch, čo je pre pacienta najlepšie. Ide najmä o podávanie množstva morfia, asistovanej samovražde a podávanie sedatív v závere života. Starostlivosť o týchto pacientov si vždy vyžaduje citlivé zhodnotenie zo strany etickej, právnej a morálnej.
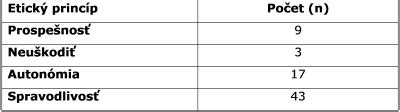
Lekárska etika kodifikovala štyri základné princípy: autonómia (samostatnosť, sebaurčenie), nonmaleficiencia (nepoškodzovanie), beneficiencia (prospech), justicia (spravodlivosť). Kľúčovú úlohu zohráva informovaný súhlas pacienta, ktorý sa uzatvára medzi lekárom a pacientom. Práva pacientov predstavuje významný etický kódex, kde je dôraz kladený na profesionálne partnerstvo. Významnú úlohu, na Slovensku ešte stále nedocenenú, predstavujú etické komisie, ako osobitné poradné orgány vo veciach medicínskej etiky a bioetiky.
Etické princípy poskytovania paliatívnej starostlivosti sú založené na uvedomení si skutočnosti, že nevyliečiteľne chorý nie je biologické reziduum, ktoré by si vyžadovalo anestéziu, resustitáciu alebo neefektívne predlžovanie života. Ide však o osobu, ktorá je schopná sa integrovať do vzťahov, získavať osobné skúsenosti a osobnostne rásť. Zomieranie v eticko-psychologickom zmysle sa začína vtedy, keď vzniká vedomie, že choroba konkrétneho človeka je perspektívne nezlučiteľná so životom.
Formy paliatívnej starostlivosti na Slovensku
Paliatívna starostlivosť sa v Slovenskej republike poskytuje v štátnych, alebo neštátnych zdravotníckych zariadeniach, ktoré vznikajú v pôsobnosti MZ SR, ako aj v pôsobnosti iných orgánov štátnej správy. Paliatívna starostlivosť resp. medicína sa v Slovenskej republike podľa Koncepcie zdravotnej starostlivosti v odbore paliatívna medicína vrátane hospicovej starostlivosti MZ SR (2006) poskytuje formou ambulantnej (v podobe domácej starostlivosti) a ústavnej zdravotnej starostlivosti.
A) Ústavná zdravotná starostlivosť:
- Hospice - ako samostatné zdravotnícke zariadenia určené na poskytovanie paliatívnej starostlivosti so sídlom v samostatnej budove. Súčasťou hospicu môže byť stacionár paliatívnej starostlivosti, mobilný hospic, ambulancia paliatívnej medicíny, alebo iné ambulancie špecializovanej zdravotnej starostlivosti. Paliatívnu starostlivosť poskytovanú hospicmi označujeme ako hospicovú starostlivosť.
- Oddelenia paliatívnej medicíny - v nemocniciach a iných zdravotníckych zariadeniach ako ich organizačná súčasť. Od nemocničného oddelenia sa odlišujú prispôsobením starostlivosti potrebám pacienta, čo znamená neobmedzený čas návštev, pacient si určuje čas spánku, čas na jedlo, hygienu a pod. Optimálny počet postelí je 10 až 20, odporúčajú sa jednoposteľové izby s príslušenstvom pre pacientov, pri ktorých je možnosť ubytovania blízkej osoby.
- Jednotky paliatívnej medicíny - zriaďované pri geriatrických, iných zdravotníckych a sociálnych zariadeniach. Predstavujú samostatnú jednotku pozostávajúcu z 2 až 3 jednoposteľových izieb, určenú pre pacientov vyžadujúcich paliatívnu starostlivosť.
B) Ambulantná zdravotná starostlivosť:
- Mobilné hospice - ako návštevnú službu lekára, sestry a podľa potreby ďalších zdravotníckych pracovníkov zdravotníckeho zariadenia hospicu v domácom prostredí pacienta s nevyliečiteľným ochorením a zomierajúceho pacienta. Starostlivosť je zameraná najmä na úľavu od bolesti.
- Ambulancie paliatívnej medicíny, vrátane návštevnej služby lekára.

Domáca paliatívna starostlivosť
Jednou z najťažších skúšok v živote je byť konfrontovaný so stratou fyzických síl a sebestačnosti, s odkázanosťou na starostlivosť okolia. Táto situácia je náročná fyzicky aj emocionálne tak pre ošetrovaného - zmieriť sa s tým a prijať pomoc, ako aj pre ošetrujúcich, ktorí často nevedia, ako sa k takým situáciám postaviť, ako správne pomôcť alebo čo všetko je potrebné zariadiť. Domáca starostlivosť o ošetrovaného môže byť psychicky aj fyzicky veľmi vyčerpávajúca. Pre hladký priebeh domácej starostlivosti je potrebné z času na čas zhromaždiť najbližšie osoby ťažko chorého človeka, aby sa spoločne vytvoril rozvrh návštev a zoznam úloh, ktoré treba vybaviť. Takéto stretnutia majú veľký význam pre všetkých členov, pretože môžu spoločne zdieľať svoje obavy, skúsenosti a prinášať nové nápady, ako uľahčiť život umierajúceho a celkovú starostlivosť.
Pri domácej starostlivosti ťažko chorého alebo zomierajúceho je vhodné, aby bol pri ňom stále niekto z ošetrujúcich. Rodina by sa preto mala dohodnúť a zariadiť si svoj čas tak, aby bolo možné sa pri starostlivosti vystriedať. Táto organizácia je, najmä pri dlho trvajúcej starostlivosti, veľmi náročná. Priestor ťažko chorého alebo zomierajúceho by mal byť zariadený individuálne podľa potrieb a situácie. Najlepším riešením je samostatná izba, pokiaľ to priestorové možnosti umožňujú. Izba by mala obsahovať lôžko, najlepšie polohovacie, ktoré bude dobre prístupné z troch strán. Pri lôžku môže byť postavené kreslo, ktoré by využíval či už ošetrovaný alebo, v prípade návštev, rodinní príslušníci, priatelia.
Závažné ochorenia vo väčšine prípadov postupne vedú k strate sebestačnosti, k dlhodobému pripútaniu na lôžko a tak k postupnej potrebe využitia ošetrovateľských alebo sociálnych služieb bez ohľadu na to, či je rodina schopná a pripravená sa o odkázaného starať. Práve preto je potrebné včas sa zoznámiť s možnosťami pomoci, ktoré sú dostupné viac, ako je všeobecne známe. Stráviť koniec života v domácom prostredí je želaním väčšiny nevyliečiteľne chorých. Ich príbuzní, alebo iné blízke osoby poskytujúce túto starostlivosť, však môžu mať obavy, že domácu starostlivosť nezvládnu a nebudú schopní poskytnúť svojmu blízkemu dostatočnú odbornú pomoc. Tento problém sa snažia vyriešiť mobilné hospice. Sú to tímy odborníkov (lekári, zdravotné sestry, psychoterapeuti, sociálni pracovníci, duchovní), ktorí navštevujú pacientov a ich rodiny a poskytujú im komplexnú starostlivosť, s cieľom zlepšiť kvalitu života až do smrti a poskytnúť pacientovi úľavu od bolesti a iných symptómov ochorenia.
Agentúry domácej ošetrovateľskej starostlivosti (ADOS)
ADOS-y poskytujú odbornú ošetrovateľskú starostlivosť, ktorá je určená pre mobilných a čiastočne imobilných pacientov, ktorí nie sú schopní samostatne chodiť na ošetrenie do ambulancie. Túto službu poskytujú kvalifikované zdravotné sestry na základe návrhu všeobecného lekára a písomnej dohody agentúry s pacientom (zástupcom pacienta). Väčšinou ide o poskytovanie ošetrovateľských výkonov ako ošetrovanie rán, preležanín, podávanie infúzií a injekcií, ošetrovateľská rehabilitácia, polohovanie pacienta, meranie krvného tlaku, pulzu a teploty. Sú dostupné v prípade potreby pomoci s bežnými úkonmi starostlivosti o ťažko chorú osobu a jej hygienu. Sociálni pracovníci nepreberajú rolu zdravotníka, ale poskytujú pomoc pri zaistení ubytovania, s chodom domácnosti, s presadzovaním práv a záujmov zomierajúcich. Tiež sprostredkovávajú aktivizačnú a terapeutickú činnosť, prípadne pomáhajú s donáškou obedov a nákupov pre rodinu a ťažko chorého človeka.
Respitná starostlivosť
Táto respitná starostlivosť poskytuje pomoc osobe, ktorá opatruje osobu s ťažkým zdravotným postihnutím a už nemôže toto opatrovanie vykonávať. Cieľom tejto odľahčovacej služby je umožniť opatrovateľovi nevyhnutný odpočinok za účelom udržania jeho fyzického a duševného zdravia. Táto služba je dostupná na najviac 30 dní v kalendárnom roku.
Opatrovateľská služba
Terénna alebo ambulantná služba poskytovaná osobám, ktoré majú zníženú sebestačnosť z dôvodu veku, chronického ochorenia alebo zdravotného postihnutia, a rodinám s deťmi, ktorých situácia si vyžaduje pomoc inej fyzickej osoby. Táto služba sa vykonáva vo vymedzenom čase na základe posudku o rozhodnutí o odkázanosti na opatrovateľskú službu, ktorý vydáva Odbor sociálnych služieb na príslušnom mestskom úrade.
Osobná asistencia
Osobná asistencia je pomoc fyzickej osobe s ťažkým zdravotným postihnutím z dôvodu zníženej sebestačnosti. Osobnú asistenciu prevádzkuje osobný asistent a to v rozmedzí najviac 7 300 hodín ročne. Ťažko chorý človek môže mať aj viacerých osobných asistentov.
Oddelenia pre dlhodobo chorých
Starostlivosť poskytovaná prostredníctvom oddelení pre dlhodobo chorých, ktorých základné diagnózy sú známe a stav nevyžaduje intenzívne vyšetrovanie a liečbu, ale vyžaduje pokračovanie v indikovanej liečbe, ošetrovanie, rehabilitáciu a taktiež nácvik bežných denných činností. Cieľom starostlivosti je stabilizovať a zlepšiť zdravotný stav a dosiahnuť maximálne možnú sebestačnosť. Dôvodom hospitalizácie sú náhle mozgové príhody a ich následky, komplikácie, pooperačné stavy, následné stavy dlhodobej imobility s preležaninami atď.

Špecifické výzvy pre sestry v paliatívnej starostlivosti
Nedostatok špecializovaného vzdelávania
Napriek rastúcemu globálnemu uznaniu významu paliatívnej starostlivosti ako neoddeliteľnej súčasti zdravotnej starostlivosti pre pacientov s nevyliečiteľnými ochoreniami, mnohé nemocnice čelia zásadným výzvam spojeným s nedostatkom kvalifikovaného a špecializovaného personálu sestier. V mnohých zdravotníckych zariadeniach absentujú systematické a štandardizované vzdelávacie programy, ktoré by cielene pripravovali sestry na špecifické nároky paliatívnej starostlivosti. Medzi kľúčové kompetencie, ktoré by mali sestry ovládať, patria:
- Komunikácia o konci života: Schopnosť viesť citlivé a komplexné rozhovory s pacientmi a ich rodinami o prognóze, možných liečebných postupoch, preferenciách a rozhodnutiach pri ukončovaní liečby je kľúčová.
- Manažment refraktérnych symptómov: Niektoré symptómy, ako napríklad pretrvávajúca bolesť, dýchavičnosť či úzkosť, môžu byť veľmi náročné na liečbu.
- Psychosociálna podpora: Paliatívna starostlivosť zahŕňa aj emocionálnu a sociálnu podporu, ktorá vyžaduje špecifické psychologické kompetencie.
Pracovné zaťaženie a emocionálna náročnosť
Okrem nedostatočného vzdelávania sú sestry často vystavené vysokému pracovného zaťaženiu, nedostatku času a emocionálnej náročnosti práce, ktorá je sprevádzaná častým kontaktom so smrťou a utrpením. Nemocničné prostredie je charakteristické svojou dynamikou a orientáciou na rýchle diagnostické procesy a urgentné lekárske intervencie, ktoré sú nevyhnutné pre zvládanie akútnych stavov pacientov. Paliatívna starostlivosť vyžaduje naopak holistický prístup, ktorý zahŕňa nielen fyzické ošetrenie, ale aj psychosociálnu a duchovnú podporu pacienta a jeho rodiny.
Faktory prispievajúce k preťaženiu sestier:
- Vysoký pomer pacientov na jednu sestru: Nedostatok personálu znamená, že jedna sestra má na starosti veľký počet pacientov s rôznymi a často veľmi náročnými potrebami.
- Nedostatok času na rozhovory a emocionálnu podporu: Komunikácia s pacientmi a ich rodinami, ktorá je nevyhnutná pre správne pochopenie ich potrieb, obáv a preferencií, je často obmedzená len na základné informovanie a rýchle odpovede na otázky.
Fragmentácia starostlivosti
Fragmentácia starostlivosti predstavuje jednu z najvýznamnejších výziev v kontexte paliatívnej starostlivosti v nemocničnom prostredí. Pacienti s nevyliečiteľnými a pokročilými ochoreniami často vyžadujú komplexnú liečbu, ktorá zahŕňa viaceré špecializované oddelenia alebo dokonca rôzne zdravotnícke zariadenia.
Dôsledky fragmentácie:
- Nedostatočná komunikácia medzi oddeleniami: Často dochádza k situáciám, keď informácie o aktuálnom stave pacienta, liečebných plánoch, alergiách alebo psychosociálnych potrebách nie sú dostatočne alebo presne prenášané medzi jednotlivými tímami.
- Strata kontinuity starostlivosti: Pre pacienta s terminálnym ochorením je kontinuita liečby zásadná pre zabezpečenie pocitu bezpečia a dôvery.
- Nárast chýb a nezrovnalostí v liečbe: Fragmentácia zvyšuje riziko chýb v podávaní liekov, nezvládnutia kritických symptómov alebo nesprávneho nastavenia liečby.
- Psychosociálne dopady na pacienta a rodinu: Neustále presuny pacienta medzi rôznymi miestami starostlivosti môžu viesť k pocitu dezorientácie a zneistenia. Rodina je často vystavená potrebe opakovane vysvetľovať zdravotný stav, liečebné ciele a osobné preferencie, čo zvyšuje ich stres a úzkosť.
Sestry často zastávajú kľúčovú úlohu v zabezpečovaní kontinuity starostlivosti. Sú to oni, ktorí sú v najbližšom kontakte s pacientom, monitorujú jeho stav, zhromažďujú a aktualizujú informácie a sprostredkúvajú komunikáciu medzi jednotlivými odborníkmi.
Stratégie pre zlepšenie paliatívnej starostlivosti
Efektívne zvládnutie výziev, ktorým čelia sestry poskytujúci paliatívnu starostlivosť v nemocničnom prostredí, si vyžaduje komplexný a systematický prístup.
- Investície do kontinuálneho vzdelávania personálu sú základom pre poskytovanie kvalitnej paliatívnej starostlivosti. Školenia by mali byť zahrnuté na všetkých úrovniach vzdelávania - od vysokoškolského štúdia až po postgraduálne kurzy a pravidelné odborné semináre v praxi. Významné sú najmä zručnosti v komunikácii o konci života, manažmente ťažkých symptómov, psychosociálnej a duchovnej podpore.
- Multidisciplinárny tím, kde sestra plní nielen starostlivú, ale často aj koordinačnú úlohu, je nevyhnutný pre komplexné zvládnutie potrieb pacienta. V nemocničnom prostredí je potrebné systematicky budovať prostredie podporujúce spoluprácu medzi lekármi, sestrami, psychológmi, sociálnymi pracovníkmi a duchovnými poradcami.
- Nemocničné pracovisko by malo prijať organizačné opatrenia, ktoré umožnia personálu venovať dostatočný čas psychosociálnej podpore a komunikácii s pacientmi a ich rodinami. Tento holistický prístup je kľúčový pre zmiernenie utrpenia a zlepšenie kvality života v záverečnej fáze ochorenia.
- Efektívna výmena informácií medzi oddeleniami a zdravotníckymi zariadeniami je nevyhnutná pre zabezpečenie plynulého priebehu liečby a starostlivosti o pacientov. Zavedenie moderných technológií, ako sú elektronické zdravotné záznamy s možnosťou zdieľania dát medzi tímami, a využívanie štandardizovaných komunikačných protokolov môžu výrazne eliminovať fragmentáciu starostlivosti.
tags: #multidisciplinarna #starostlivost #o #zomierajuceho #pacienta