Achillova šľacha, najdlhšia a najsilnejšia šľacha v ľudskom tele, spája pätnú kosť s lýtkovými svalmi v zadnej časti členka. Táto šľacha je nevyhnutná pre chôdzu, beh a skákanie, a preto je neustále vystavená zaťaženiu, čo ju robí náchylnou na opotrebovanie, zranenia a zápaly. Problémy s Achillovou šľachou sa netýkajú len vrcholových športovcov, ale aj rekreačných bežcov, turistov, či ľudí so sedavým životným štýlom, ktorí sa rozhodli opäť začať s pohybom.
Achillova šľacha je denne vystavená vysokým silám - pri behu môže byť zaťažená až niekoľkonásobkom telesnej hmotnosti. Najčastejším ochorením Achillovej šľachy je Achillova tendinopatia, ide o stav, pri ktorom dochádza k postupnému zhoršovaniu kvality šľachového tkaniva v dôsledku chronického preťaženia. V najzávažnejších prípadoch môže dôjsť k čiastočnému alebo úplnému pretrhnutiu Achillovej šľachy.
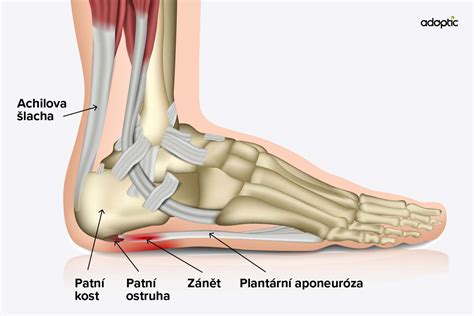
Ruptúra Achillovej šľachy
Ruptúra Achillovej šľachy je najčastejšia ruptúra na dolnej končatine, ktorá sa obvykle objavuje medzi 30. až 50. rokom života a to najčastejšie u občasných, „víkendových“ športovcov. Pri poranení je obvykle počuť lupnutie, ako keď praskne vetva a pacienti popisujú pocity, ako keď ich niekto nakopne. Toto poranenie spôsobuje značné bolesti a disabilitu.
Rizikové faktory a diagnostika ruptúry
Medzi rizikové faktory patrí napríklad tendinóza, užívanie fluorochinolónov (antibiotík), dlhodobé užívanie kortikosteroidov, nízka kondícia alebo artritída. U cyklistov môže byť jedným z faktorov nízka výška sedla a extrémna dorzálna flexia v členku pri šliapaní (preťažení). Príčina poranenia je však vždy multifaktoriálna. Štúdie na zvieratách naznačujú, že k ruptúre najpravdepodobnejšie dochádza pri strečingu šľachy a pretiahnutí o 8% oproti normálu.
Pri vyšetrení nie je pacient schopný stáť na špičkách, v oblasti členka môže byť viditeľná modrina v oblasti päty a palpačne môžeme odhaliť diskontinuitu šľachy. Ďalej môžeme pozorovať pozitivitu pri Thompsonovom teste, ktorý je vždy potrebné porovnať s kontralaterálnou stranou. Niektoré dáta uvádzajú, že až u štvrtiny prípadov je poranenie zle diagnostikované, ako podvrtnutie členku.
Možnosti liečby ruptúry
Ruptúru Achillovej šľachy možno riešiť dvoma prístupmi: neoperatívnym a operatívnym. Stále sa vedú debaty o tom, ktorý je výhodnejší, avšak môžeme nájsť výhody pri jednotlivých prístupoch.
Neoperatívny prístup
Neoperatívny prístup sa väčšinou odporúča pacientom so sedavým zamestnaním, s významnými komorbiditami, bez veľkej športovej záťaže, kde sa ďalej posudzuje aj integrita kože a mäkkých tkanív. Amendola a kol., 2022 uvádza, že u starších pacientov bez vysokých funkčných nárokov a trpiacich komorbiditami, ponúka neoperačná liečba nižšie riziko komplikácií, je však potrebné venovať pozornosť vyššiemu riziku hlbokej žilovej trombózy spojenej s dlhšou imobilizáciou. [6]
Operatívny prístup
V rámci diskusie s pacientom a odborníkmi by mali byť brané do úvahy dáta o rýchlejšom návrate do práce pri operatívnom riešení. Nedávna RCT s 18-mesačným sledovaním preukázala o 10 - 18 % väčšiu svalovú silu lýtkových svalov a mierne lepšiu kvalitu života u pacientov s operatívnym prístupom. Operatívny prístup však prináša vyšší výskyt komplikácií. Riziko opätovného zranenia (reruptúry) je pri neoperatívnom prístupe až 40 % oproti 1-2 % pri operatívnom prístupe (niekde sa uvádza rozdiel iba 13 % vs 4 % - rôzne zdroje).
Gan a kol., 2023 vo svojej práci uvádza pekné grafické znázornenie pre rozhodovanie sa a manažment ruptúry Achillovej šľachy: [2]

Amendola a kol., 2022 uvádza, že minimálne invazívny chirurgický zákrok v spojení so skorým rehabilitačným programom sú momentálne najlepším prístupom liečby. [6]
Rehabilitácia po ruptúre Achillovej šľachy
Rehabilitácia sa môže líšiť v závislosti od prístupu liečby a od odporúčania lekára vykonávajúceho prípadnú operáciu - je teda dobré nadviazať úzku spoluprácu.
Imobilizácia
Najviac sa líši doba imobilizácie - 3 až 4 týždne pri operácii a 3 až 9 týždňov pri neoperatívnom prístupe (napr. 4 týždne členok v plantárnej flexii a 2-4 týždne v neutrálnej polohe). Počas tejto doby sa používajú rôzne stupne plantárnej flexie, až neutrálnej polohy - o onom „ideálnom“ uhle sa stále vedie mnoho diskusií, najčastejšie sa však noha dáva do 30 stupňov. Naopak zhoda panuje na vyhýbaní sa hyperdorzálnej flexii počas tejto doby. [1]
Saleh a kol., porovnávali 8-týždňovú imobilizáciu v sadre s 3-týždňovou imobilizáciou v sadre nasledovanou skorou mobilizáciou vo funkčnej ortéze. Zistili, že použitie funkčnej ortézy viedlo k rýchlejšiemu zlepšeniu dorzálnej flexie členka a skoršiemu návratu k normálnym aktivitám. Funkčná ortéza sa nosí cca 8 týždňov, aby sa zabránilo hyperdorziflexii. S včasným/okamžitým zaťažovaním a rehabilitáciou po operatívnom zákroku sú všeobecne spojené lepšie výsledky v mnohých štúdiách. Už sa neodporúča dlhodobá imobilizácia v sadre. [5]
Funkčná rehabilitácia a zaťažovanie
Zellers a kol., 2019 vykonali systematický prehľad literatúry do ktorého zahrnuli celkom 174 štúdií. Na základe týchto informácií uvádza, že začiatok funkčnej rehabilitácie by mal prebiehať už v prvých 2 týždňoch po akútnej ruptúre Achillovej šľachy. Po chirurgickej liečbe by malo zaťažovanie aj cvičenie začínať okamžite, alebo v prvých 2 týždňoch po operácii. Pri nechirurgickej liečbe odporúčajú síce okamžité zaťažovanie, ale oddialiť čas začatia cvičebného programu. [3]
Ako skoré cvičenia boli najčastejšie používané cvičenia na zvýšenie ROM v členku, ktorého cieľom je zabránenie hlbokým zrastom. Na zvyšovanie ROM boli použité ako tradičné cvičenia, tak nastaviteľné ortézy. Ďalej boli využívané progresívne posilňovacie cvičenia (cca v polovici prípadov). Niektoré štúdie tiež využívali aj posilňovanie celého tela. [3]
Skoré zaťažovanie odporúčajú aj Brumann a kol., 2014, ktorí odporúčajú okamžité, plné zaťaženie končatiny a od 2. týždňa po operácii kontrolované mobilizačné cvičenia do plantárnej flexie a do obmedzenej dorzálnej flexie max. do 0 stupňov. [4] Plná záťaž je odporúčaná ihneď, alebo najneskôr do 3 týždňov od operácie v ortéze (30 stupňov). Ortéza sa dáva dole na mobilizačné cvičenia, ale musí sa dávať pozor na v tejto fáze zakázanú nadmernú dorziflexiu! [5]
Z jednej štúdie na amerických športovcoch vyplýva, že cca 30% profesionálnych športovcov má problémy pri návrate do športovej kariéry, ale dáta ukazujú, že športovci, ktorí sa dokážu vrátiť do 1 roka do hry môžu očakávať zlepšovanie výkonu v ďalších mesiacoch (po dvojročnom sledovaní športovcami nevykazovali významné rozdiely vo výkonnosti). [1]
Achillova tendinopatia a zápal Achillovej šľachy
Achillová tendinopatia zvyčajne nesúvisí s konkrétnym poranením, ale s chronickým preťažením alebo poškodením šľachy. Na rozdiel od akútneho natiahnutia či natrhnutia, ktoré vzniká náhle, tendinopatia sa vyvíja pomaly - často v dôsledku opakovaného preťaženia bez dostatočnej regenerácie. Ide o stav, pri ktorom nemusí byť prítomný zápal v pravom slova zmysle, ale dochádza k zmenám v štruktúre šľachy - narušeniu jej vnútornej organizácie, oslabeniu a zníženiu schopnosti znášať záťaž.
Zápal Achillovej šľachy, odborne tendinitída Achillovej šľachy, je problém veľmi často spájaný s bežcami či ľuďmi, ktorí ju nadmerne namáhajú pri chôdzi a skákaní. Achillova šľacha prepája lýtkový sval a pätnú kosť a existuje viacero príčin, prečo k zápalu dochádza. Väčšinou je to dôsledok veľkej námahy pri chôdzi, behu a skákaní. To je aj dôvod prečo najčastejšie postihuje aktívnych športovcov, ale príčin je omnoho viac.
Príčiny bolesti Achillovej šľachy
Bolesť Achillovej šľachy môže mať rôzne príčiny, pričom medzi najčastejšie patria:
- Nadmerná fyzická aktivita: Príliš intenzívne alebo príliš časté športové aktivity, najmä bez dostatočného rozcvičenia, môžu preťažiť Achillovu šľachu. Náhle zvýšenie záťaže môže byť spúšťačom problémov.
- Nedostatok rozcvičenia: Nedostatočná príprava svalov a šliach pred fyzickou aktivitou zvyšuje riziko zranenia.
- Zlá obuv: Nevhodná obuv, ktorá neposkytuje dostatočnú podporu klenby chodidla alebo spevnenie členka, môže viesť k preťaženiu Achillovej šľachy. Problém však môže spôsobovať aj obuv, ktorá má príliš tvrdú podrážku.
- Skrátené lýtkové svaly: Ľudia so skrátenými lýtkovými svalmi sú náchylnejší na zranenia Achillovej šľachy. Nedostatočný rozsah pohybu v členkovom kĺbe môže k zápalu prispieť.
- Svalová nerovnováha a funkčné poruchy: Svalová nerovnováha v oblasti nôh, zlá klenba, nadmerná pronácia (otočenie) alebo postavenie bedier a panvy môžu prispieť k problémom s Achillovou šľachou. Oslabené hlboké stabilizačné svaly dolnej končatiny a trupu môžu takisto prispieť k problémom.
- Predchádzajúce zranenie: Prechodené alebo neliečené predošlé zranenie či preťaženie môžu viesť k zápalu.
- Vek: S pribúdajúcim vekom navyše dochádza k prirodzeným zmenám v štruktúre šliach - ich pružnosť a schopnosť regenerácie sa znižuje. Práve preto sa tendinopatia častejšie vyskytuje u ľudí po 30. roku života.
Príznaky bolesti Achillovej šľachy
Medzi bežné príznaky bolesti Achillovej šľachy patria:
- Bolesť v oblasti Achillovej šľachy: Bolesť, ktorá sa môže zhoršovať pri aktivite, počas fyzickej aktivity, alebo až po nej. Ranné vstávanie z postele, prvé kroky po dlhšom sedení, výstup po schodoch či beh - aj úplne bežné pohyby môžu byť zrazu nepríjemné alebo dokonca bolestivé.
- Ťažkosti pri chôdzi alebo behu.
- Opuch v postihnutej oblasti: Zápal je sprevádzaný opuchom v oblasti, kde sa šľacha napája na pätnú kosť.
- Zhoršená pohyblivosť chodidla.
- Stuhnutie v oblasti Achillovej šľachy: Najmä ráno alebo po odpočinku. Je to obranný mechanizmus mozgu pred ďalším poškodením.
- Pocit praskania alebo cvakania: V čase poranenia (v prípade natrhnutia alebo pretrhnutia šľachy).
- Pomalšie reakcie a pocit slabosti v nohe: Pomalšie reakcie a pocit slabosti sú príznakom zápalu.
- Pocit zvýšenej záťaže: Pocit, že sa noha namáha oveľa viac, aj keď je intenzita fyzickej aktivity stále rovnaká.
Diagnostika tendinopatie a zápalu
Diagnostika problémov s Achillovou šľachou zvyčajne začína podrobnou anamnézou, pri ktorej lekár zisťuje, kde a kedy pacient cíti bolesť a aké ďalšie symptómy zaznamenal. Lekár následne vyšetrí danú oblasť pohmatom a zhodnotí pružnosť a rozsah pohybov. Lekár môže pacienta vyzvať, aby vykonal pár pohybov, na základe ktorých zistí aktuálnu pružnosť a rozsah pohybov.
Pre potvrdenie diagnózy môže lekár použiť jednu zo zobrazovacích metód: RTG, MRI, CT a ultrazvuk. Tieto metódy slúžia hlavne na to, aby sa vylúčili iné možné príčiny ťažkostí. Diagnostika vychádza predovšetkým z dôkladného fyzioterapeutického vyšetrenia. Využiť možno aj dotazník VISA-A na hodnotenie progresie alebo regresie liečby.
Liečba tendinopatie a zápalu Achillovej šľachy
Liečba Achillovej tendinopatie je vo väčšine prípadov konzervatívna a vyžaduje systematický a individuálny prístup. Ak bolesť pretrváva niekoľko týždňov, je načase vyhľadať pomoc. Liečbu zápalu neradno podceniť, nakoľko jeho neliečenie a ďalšie zaťažovanie môže viesť k rozvoju chronickej bolesti, alebo dokonca k čiastočnému natrhnutiu alebo úplnému pretrhnutiu šľachy.
Neinvazívna liečba
Vo väčšine prípadov nechirurgické možnosti liečby poskytnú úľavu od bolesti, aj keď môže trvať niekoľko mesiacov, kým príznaky úplne ustúpia.
- Oddych: Prvým krokom pri tlmení bolesti je zníženie alebo dokonca zastavenie aktivít, ktoré bolesť zhoršujú. Ak je zápal mierny, stačí obmedziť fyzickú aktivitu, prípadne obmedziť frekvenciu alebo záťaž. Ak je bolesť silná, je dobré zvážiť dočasne úplne vyradiť fyzickú aktivitu aspoň na niekoľko dní, či týždňov.
- Ľad: Umiestnenie ľadu na najbolestivejšie miesto Achillovej šľachy je užitočné a je možné ho vykonávať podľa potreby po celý deň. Priloženie ľadu na bolestivé a zapálené miesto na 15-20 minút niekoľkokrát denne pomáha znížiť bolesť a zápal.
- Vyloženie nohy: Zdvihnutie nohy nad úroveň srdca pomáha znížiť opuch. Napríklad tak, že si ľahnete na zem a nohu vyložíte na gauč, alebo si ju pri ležaní na gauči vypodložíte vankúšmi.
- Kompresné ortézy a bandáže: Znižujú záťaž v danom mieste a umožňujú rýchlejšie hojenie.
- Ortopedické vložky do topánok: Podporujú klenby chodidla a znižujú tlak na Achillovu šľachu.
- Cvičenie a naťahovanie: Fyzioterapeut vám môže predpísať cvičenia zamerané na uvoľnenie a posilnenie lýtkového svalu a zväčšenie rozsahu pohybu v členkovom kĺbe.
Invazívna liečba
Ak vyššie spomenuté neinvazívne metódy nie sú účinné, alebo je váš stav vážnejší, je možné siahnuť aj po nasledovných invazívnych metódach.
- Lieky proti bolesti a zápalu: Nesteroidné antiflogistiká (napr. Ibuprofen) môžu pomôcť zmierniť bolesť a zápal.
- Injekcie steroidov: Lekár môže podať injekciu steroidov do zapálenej šľachy, aby stiahol zápal a opuch. Injekcie by mal podávať lekár za asistencie ultrazvuku, pretože existuje riziko prasknutia šľachy.
- Rázová vlna: Mechanický tlakový impulz, ktorý sa šíri do tkanív ľudského tela a vyvoláva terapeutickú odozvu, urýchľuje hojenie a liečbu a pomáha s akútnou aj chronickou bolesťou a zápalom.
Chirurgický zákrok
Chirurgický zákrok sa zvažuje, ak neinvazívna liečba nie je účinná a bolesť pretrváva viac ako 6 mesiacov, alebo ak dôjde k natrhnutiu či úplnému pretrhnutiu šľachy. Chirurg môže predĺžiť lýtkové svaly alebo odstrániť poškodené časti šľachy.
Rehabilitácia a fyzioterapia pri tendinopatii
Pri zápale Achillovej šľachy je prvou pomocou, okrem studeného obkladu a odpočinku, návšteva fyzioterapeuta. Cielené cvičenie, ktoré vám fyzioterapeut nastaví, pomáha posilniť lýtkový sval a uvoľniť šľachu. Zároveň sa pohybom v danom mieste rozprúdi krv a lymfa, a to liečeniu takisto pomáha. Fyzioterapia zohráva pri liečbe tendinopatie Achillovej šľachy zásadnú úlohu. Nejde len o tlmenie bolesti, ale o obnovenie plnohodnotnej funkcie, návrat k pohybu bez obmedzení a prevenciu opätovného preťaženia v budúcnosti.
Fyzioterapeutické cviky a tipy - Achillova šľacha
Cviky na rehabilitáciu Achillovej šľachy
Okrem cvikov predpísaných fyzioterapeutom môžete doma vykonávať aj nasledujúce cviky:
- Strečing lýtkových svalov: Nakloňte sa dopredu, ruky oprite o stenu s jedným kolenom rovným a pätou na zemi. Druhú nohu položte dopredu, s pokrčeným kolenom. Aby ste natiahli lýtkové svaly a achillovú šľachu, kontrolovane tlačte boky smerom k stene.
- Excentrické posilňovanie: Je definované ako stiahnutie (napnutie) svalu, zatiaľ čo sa predlžuje. Tieto cvičenia musia byť vykonané správne, aby znova nespôsobili poškodenie šľachy.
- Obojstranný pokles päty: Postavte sa na okraj schodiska alebo vyvýšenú plošinu, ktorá je stabilná, iba s prednou polovicou chodidla na schodisku. Táto poloha umožní, aby sa vaša päta pohybovala hore a dole bez toho, aby ste narazili na schody. Je potrebné dbať na to, aby ste boli správne vyvážení, aby ste zabránili pádu a zraneniu - držte sa zábradlia. Zdvihnite päty zo zeme a potom ich pomaly spúšťajte do najnižšieho možného bodu - opakujte 20-krát. Toto cvičenie by sa malo robiť pomaly a kontrolovane. Rýchly pohyb môže spôsobiť riziko poškodenia šľachy.
- Výpon: Postavte sa s nohami na šírku bedrových kĺbov a pomaly zdvihnite obe päty hore. Späť sa vráťte len s jednou nohou, druhú zdvihnite od zeme. Dôraz je na spätnú fázu pohybu. To isté možno zopakovať tak, že sa postavíte na malý schodík alebo cvičebné bloky.
- Cvik č. 1 (v stoji): Postojačky dajte pätu jednej nohy asi 30 cm pred špičku druhej nohy. Potom pritiahnite špičku prednej nohy smerom k predkoleniu tak, aby päta zostala ležať na zemi. S výdychom sa uvoľnite a pomaly sa predkláňajte.
- Cvik č. 2 (s oporou): Oprite sa postojačky o stoličku, jednu nohu pokrčte v kolene a predsuňte ju mierne vpred. Druhú nohu nechajte natiahnutú vzadu. Snažte sa celú plochu chodidla prednej nohy udržať na zemi, pričom obe chodidlá smerujú špičkami rovnobežne dopredu. S výdychom pokrčte paže aj kolená a preneste váhu na zadnú nohu.
- Cvik č. 3 (v sede): Sadnite si na zem a zaprite sa o predlaktia, pätu zľahka oprite o druhé koleno a krúžte členkovým kĺbom 10-krát na jednu stranu 10-krát na druhú stranu. Potom nohy vymeňte. Napokon ešte skúste pretiahnuť päty a špičky chodidla 3-krát po 6 sekundách.
- Cvik č. 4 (so stolčekom): Vezmite si malý stolček a postavte sa nohami mierne od seba. Potom zdvihnite jednu nohu zo zeme a položte ju chodidlom na stolček. Druhú nohu zatiaľ natiahnite mierne dozadu a snažte sa celé chodidlo oprieť o podlahu. Vydržte niekoľko sekúnd a potom opakujte s druhou nohou.
- Strečing Achillovej šľachy (v stoji): Stoj spojný s oporou o stenu, päta je položená na podložke. Snažíme sa prenášať váhu tela dopredu.
- Strečing Achillovej šľachy (v sede): Stoj spojný, chodidlo jednej dolnej končatiny dáme o pár centimetrov pred seba, kolená neprepíname. Predkloníme sa a špičku mierne pritiahneme k predkoleniu tak, aby päta ležala na zemi.
Postupné zaťaženie šľachy cez cielené cvičenia - začíname často izometrickými cvičeniami (udržanie napätia bez pohybu), ktoré znižujú bolesť a pripravujú tkanivo na záťaž, pokračujeme koncentrickými (zmršťovanie svalu pri skracovaní) a excentrickými pohybmi (napr. pokles päty). Návrat k športu by mal byť postupný, pretože rýchly návrat (dni) je spojený s vyššou recidívou. Pred úplným návratom k športu by sa mal venovať dostatočný čas (mesiace) aktívnym činnostiam. Budujte postupne, aj po zotavení, keď mal pacient obdobie relatívnej nečinnosti.

Rehabilitácia po operácii Achillovej šľachy
Po operácii Achillovej šľachy je dôležitá rehabilitácia, ktorá zahŕňa:
- Ošetrenie jazvy: Uvoľňovanie a mäkké techniky na ošetrenie jazvy, ktorá je často tuhá a pevná.
- Strečing svalov: Strečing lýtkových svalov a spolupráca zdravej končatiny pri pohyboch v kolene a členku.
- Postupné zaťažovanie nohy: Jemné zaťažovanie nohy v sede a v stoji, pričom je dôležité neponáhľať sa.
- Nácvik chôdze: Nácvik chôdze s barlami a neskôr bez opory.
- Cviky na posilnenie svalov: Cviky na posilnenie lýtkových svalov a svalov chodidla.
- Nestabilné plošiny: Aplikácia nestabilných plošín ako BOSU alebo fitlopta na zlepšenie stability a propriocepcie.
- Návrat k športu: Postupné zvyšovanie aktivity pacienta, aby sa mohol vrátiť k svojmu obľúbenému športu alebo hobby.
Prevencia problémov s Achillovou šľachou
Prevencia je kľúčová pre udržanie zdravia Achillovej šľachy. Medzi dôležité preventívne opatrenia patria:
- Rozcvička: Vždy sa pred fyzickou záťažou rozcvičte a zahrejte svaly. Tým sa znižuje riziko zranenia a takisto pripravíte srdce a pľúca na fyzickú aktivitu.
- Strečing: Pravidelný strečing lýtkových svalov a Achillovej šľachy zlepšuje pružnosť svalov a šliach po fyzickej činnosti, danú oblasť prekrvuje a urýchľuje regeneráciu.
- Posilňovanie: Zaraďte do svojho režimu posilňovanie s vlastnou váhou alebo závažím. Silné svaly chránia šľachy, väzy aj kĺby pred zranením.
- Kvalitná obuv: Investujte do dobrej športovej obuvi, ktorá spevní členok a podporí klenbu nohy. V špecializovaných obchodoch vám dokonca diagnostikujú stav chodidla, na základe čoho vám odporučia obuv.
- Rovnováha: Do pohybovej aktivity zaraďte aj cvičenia na podporu rovnováhy. Posilníte tak stabilizačné svaly celého tela a tiež zlepšíte propriorecepciu - schopnosť vnímať telo v priestore. Využiť môžete pomôcku BOSU, fitloptu či jogové pozície na jednej nohe.
- Skákanie a preskakovanie: Tieto pohybové aktivity sa radia medzi plyometrické cvičenia. Tie zahŕňajú výbušné pohyby, ktoré mimoriadne dobre pôsobia na šľachy a väzy ale aj svaly chodidiel a dolných končatín.
- Rest-day: Doprajte si aspoň 1-2 dni oddychu do týždňa a počas dovolenky si takisto oddýchnite od cvičenia. Neznamená to, že máte počas odpočinku ležať na gauči. Zaradiť môžete oddychovú aktivitu ako je prechádzka, turistika, plávanie, hádzanie lopty s dieťaťom ap. Jednoducho oddýchnite si od vášho bežného režimu a fyzickej aktivity.
tags: #achilova #pata #rehabilitacia