Zápalové postihnutie ústnej dutiny predstavuje široké spektrum ochorení, ktoré môžu mať rôzne príčiny a prejavy. Tieto zápaly môžu významne ovplyvniť kvalitu života, spôsobovať bolesť, ťažkosti pri jedení a prehĺtaní, a v niektorých prípadoch viesť k závažnejším komplikáciám. Včasná diagnostika a adekvátna liečba sú preto kľúčové pre minimalizáciu negatívnych dopadov na zdravie a pohodu pacienta.
Ústna dutina je vstupná brána do celého organizmu, a ak sa v nej rozvíja zápal, infekcia alebo iný problém, telo rozhodne nezostane bez reakcie. Mnohé výskumy dnes potvrdzujú, že zápaly ústnej dutiny môžu mať priamu súvislosť s chorobami srdca, ciev, nervového systému a dokonca aj s komplikáciami počas tehotenstva. Preto je pochopenie týchto stavov kľúčové pre včasnú detekciu a účinnú liečbu.
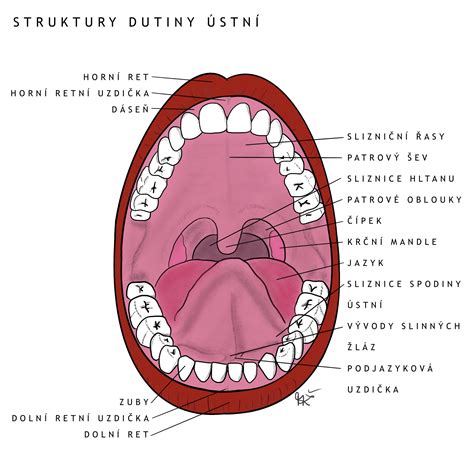
Typy zápalových ochorení ústnej dutiny
Zápaly ústnej dutiny sa označujú ako stomatitídy. Patria sem zápaly sliznice líc, sliznice podnebia a ústnej spodiny. Príčina vzniku týchto ochorení je rôznorodá a ochorenia sa často kombinujú. Väčšinou ide o jeden zo sprievodných príznakov nerovnováhy v organizme.
Gingivostomatitída
Gingivostomatitída je zdravotný stav, ktorý postihuje ústnu dutinu a je charakterizovaný zápalom ďasien (gingívy) a slizníc úst (stomatitída). Tento stav môže viesť k značnému nepohodliu a komplikáciám, ak sa nelieči včas. Môže postihnúť jednotlivcov všetkých vekových kategórií, najmä deti. Gingivostomatitída je definovaná ako zápal ďasien a sliznice úst. Môže sa prejaviť ako opuch, začervenanie a ulcerácia v ústnej dutine, čo vedie k bolesti a ťažkostiam s jedením, pitím a rozprávaním.
Príčiny gingivostomatitídy
Gingivostomatitídu často spôsobujú vírusové infekcie, pričom najčastejším pôvodcom je vírus herpes simplex (HSV), najmä u detí. Medzi ďalšie príčiny patria bakteriálne infekcie, plesňové infekcie a dráždivé látky z prostredia. Stav môžu zhoršiť aj faktory prostredia, ako napríklad vystavenie dráždivým látkam. Niektorí jedinci môžu mať genetickú predispozíciu k gingivostomatitíde, najmä ak majú v rodinnej anamnéze autoimunitné ochorenia. Životný štýl a stravovacie návyky môžu významne ovplyvniť zdravie ústnej dutiny. Zlá výživa, najmä strava s nízkym obsahom vitamínov a minerálov (najmä vitamínu C a vitamínov skupiny B), môže oslabiť imunitný systém a zvýšiť náchylnosť na infekcie.
Príznaky gingivostomatitídy
Medzi bežné príznaky patria opuchnuté a červené ďasná, bolestivé vredy v ústach, ťažkosti s prehĺtaním a zápach z úst. Vírusové formy gingivostomatitídy, najmä tie, ktoré sú spôsobené vírusom herpes simplex, môžu byť nákazlivé.
Diagnostika a liečba gingivostomatitídy
Diagnóza gingivostomatitídy zvyčajne začína dôkladným klinickým vyšetrením. Zdravotnícki pracovníci si od pacienta odoberú podrobnú anamnézu vrátane akýchkoľvek nedávnych ochorení, vystavenia sa infekčným agensom a prežívaných symptómov. Krvné testy môžu pomôcť identifikovať vírusové alebo bakteriálne infekcie. Liečba závisí od základnej príčiny a závažnosti ochorenia. Možnosti liečby zahŕňajú antivírusové lieky na vírusové infekcie, lieky proti bolesti, lokálnu liečbu a dodržiavanie pravidiel ústnej hygieny. Ústna hygiena je kľúčová. Mäkké, nevýrazné jedlá, ktoré sa ľahko prehĺtajú, môžu minimalizovať nepohodlie. Deti môžu vyžadovať rôzne dávkovanie liekov a môžu mať prospech z pediatrických formulácií. Prognóza gingivostomatitídy je vo všeobecnosti priaznivá, najmä pri včasnej diagnóze a vhodnej liečbe. Väčšina prípadov gingivostomatitídy sa s vhodnou liečbou vyrieši v priebehu jedného až dvoch týždňov. Ak sa gingivostomatitída nelieči, môže viesť ku komplikáciám, ako je dehydratácia, sekundárne infekcie a nutričné nedostatky.
Zápaly sliznice líc, podnebia a spodiny úst (Stomatitídy)
Zápaly sliznice líc, podnebia a spodiny úst môžu byť spôsobené napríklad fyzikálnymi a chemickými škodlivinami, ďalej vplyvom vírusov alebo baktérií. Často sa vyskytujú u osôb so zníženou obranyschopnosťou následkom podvýživy (kachexie), nedostatku vitamínov (hypovitaminózy, avitaminózy), oslabení pri infekčných ochoreniach (napr. šarlach, osýpky), imunodeficitných ochoreniach (napr. AIDS) a onkologických ochoreniach (leukémie, hemoblastózy).
Stomatitídy sa rozdeľujú na tri stupne:
- I. stupeň - Stomatitis catharrhalis: Označuje začervenanie a opuch sliznice. Môžu byť prítomné miestami belavé povlaky (odlučujúce sa bunky sliznice) a občasné krvácanie.
- II. stupeň
- III. stupeň
Liečba: Dôležité je odstránenie príčiny, zvýšená hygiena ústnej dutiny a lokálna aplikácia 1% Genciánovej violeti. Pri ťažšom vývoji sa podávajú antibiotiká alebo antimykotiká podľa mikrobiologického nálezu.
Herpes simplex (opar)
Herpes simplex, známy ako opar alebo plazivec, je nepríjemné infekčné ochorenie. Má inkubačnú dobu minimálne 10-12 dní, potom sa cez výbežky nervových buniek dostáva na povrch pokožky. Ochorenie začína pocitom pálenia v ústach alebo na pere, vytvárajú sa bledé pľuzgieriky, ktoré sa skalia, praskajú a zasychajú. Býva pocit slabosti a zvýšená teplota. Choroba trvá 1 až 2 týždne, pľuzgieriky sa hoja bez jazvy, recidíva ochorenia býva častá. Aktivovať ho dokážu stres, choroba alebo únava. Najčastejšie sa vyskytuje na perách.
Liečba: V liečbe sa používajú lokálne antivirotiká - Zovirax, Herpesin. Pomáhajú aj vitamíny B12, C a E. Vhodná je aj strava - orechy, cestoviny, želatína, pšenica, kukurica, sója. Odborník na imunitu Adrián Doboly z biotechnologickej spoločnosti Natures odporúča: „Treba podporiť imunitu rôznymi prípravkami, ktoré obsahujú napr. beta glucan. Najčistejší sa získava z hlivy ustricovitej.“
Plesňové infekcie (Soor/Múčnivka)
Infekčné ochorenie spôsobené kvasinkami je pomerne časté a môže postihovať kožu i sliznice. Choroba býva spôsobená kvasinkou z rodu Candida. Tieto kvasinky tvoria súčasť našej mikrobiálnej flóry v ústach, v čreve, vo vagíne či na koži. Vplyvom rôznych faktorov alebo chorôb sa môžu pomnožiť a vyvolávať ochorenie, ktoré v ústnej dutine nazývame tiež soor či múčnivka. Najčastejšie býva postihnutá ústna dutina. Vznik infekcie závisí od celkového stavu organizmu. Kvasinky z rodu Candida sa bežne vyskytujú v našom tele, ale za určitých podmienok sa môžu množiť a viesť k príznakom.
Medzi tieto podmienky patrí nadmerné teplo a vlhko, porušenie kožného krytu, obezita, tehotenstvo, cukrovka, dlhodobé užívanie širokospektrálnych antibiotík alebo kortikoidov alebo stavy spojené s narušenou imunitou. Toto ochorenie veľmi často postihuje diabetikov a onkologických pacientov, ktorí majú imunitný systém oslabený agresívnou liečbou zameranou na nádor. Pacienti majú pálenie v ústach a na jazyku, na sliznici sa tvoria belavé až šedé povlaky so začervenalými okrajmi, ktoré však môžeme ľahkým tlakom zotrieť. Spodina je zapálená, tvoria sa až ulcerácie - vredy na sliznici. Najčastejšie je pôvodcom Candida albicans, zriedkavejšie Aspergilus.
Diagnostika: Stav pacienta lekár posudzuje na základe anamnézy, klinického, laboratórneho a mikrobiologického vyšetrenia. Dôležité je pátrať po ochoreniach alebo faktoroch, ktoré viedli ku vzniku kvasinkového zápalu. Na mikrobiologické vyšetrenie sa odoberá ster z ústnej dutiny. Odoslaná vzorka je hodnotená pod mikroskopom a kultivovaná na špeciálnej pôde. V mikrobiologickom laboratóriu sa zisťuje aj citlivosť daného druhu kvasiniek na antimykotiká.
Liečba: Terapia by mala byť zameraná na presný druh pôvodcu kvasinkovej infekcie a závisí od výsledkov mikrobiologického vyšetrenia a klinických prejavov zápalového ochorenia. Využívajú sa antimykotiká, liečivá proti kvasinkám, lokálne vo forme sprejov a gélov alebo vo forme tabletiek. Pri predpokladanej kvasinkovej infekcii sa používajú antimykotické masti, pri bakteriálnej infekcii antibiotiká.
Aftózne choroby (Afty)
Afty sú patologické zmeny ústnej sliznice, ktoré sa prejavujú oválnym alebo okrúhlym defektom povrchu sliznice, veľkosti 1-5 mm. Vyskytujú sa na sliznici líca, jazyka, mäkkého podnebia a sliznici ďasien. Afty sú ostro ohraničené a obklopené úzkym lemom sýtočervenej farby. Povrch áft je pokrytý pevne lipnúcim žltkastobielavým povlakom. Býva aj stomatitída a zväčšenie regionálnych lymfatických uzlín. Zatiaľ nie je známe, ako a prečo vznikajú. Predpokladá sa, že súvisia s nesprávnym spôsobom stravovania, priveľmi ráznym čistením zubov alebo s emočným stresom.
Liečba: Zameriava sa na tráviace poruchy a poruchy menštruácie. Podávajú sa vitamíny, virostatiká, širokospektrálne antibiotiká alebo imunomodulanciá (levamizol), Imudon. Pri liečbe sa osvedčil ľudový recept - použitie alkoholu, nie však na pitie, ale na lokálne vysúšanie.
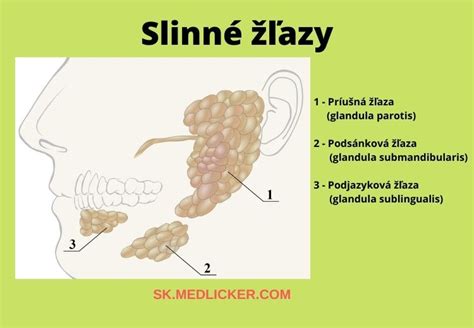
Zápal slinnej žľazy (Sialoadenitída)
Bolesti v okolí slinných žliaz môžu signalizovať rôzne problémy, pričom jednou z možných príčin je zápal slinnej žľazy, odborne nazývaný sialoadenitída. Sialoadenitída je zápalový proces, ktorý sa môže lokalizovať v jednej slinnej žľaze, jej časti, alebo vo viacerých slinných žľazách súčasne. Najčastejšie býva postihnutá príušná žľaza (glandula parotis) alebo podčeľustná slinná žľaza (glandula submandibularis). Zápal môže byť akútny alebo chronický.
Príčiny sialoadenitídy
Vznik sialoadenitídy je podmienený viacerými faktormi a zápal môže mať akútny alebo chronický priebeh. Najčastejšie sa príčina vzniku sialoadenitídy pripisuje bakteriálnej alebo vírusovej infekcii.
- Akútna bakteriálna sialoadenitída: Táto forma sa častejšie vyskytuje u starších ľudí s oslabenou imunitou, napríklad po operácii. Ide o pooperačný hnisavý zápal príušnej žľazy, ktorý sa prejavuje ťažkosťami na 5. - 8. deň po operácii. U detí sa môže vyskytnúť recidivujúca parotitída, ktorá je charakteristická opakujúcimi sa akútnymi zápalmi príušnej žľazy.
- Chronická bakteriálna sialoadenitída: Medzi chronické bakteriálne sialoadenitídy patrí tzv. Küttnerov tumor, ktorý sa môže vyskytnúť u mužov v strednom veku. Prejavuje sa nebolestivým, ale tuhým zdurením pod sánkou.
- Vírusové zápaly slinných žliaz: Najčastejším vírusovým ochorením slinných žliaz je mumps. Inkubačná doba ochorenia je 14 - 21 dní. Následne dochádza k bolestivému opuchu príušnej žľazy, často obojstranne. Vyskytuje sa najmä u detí vo veku 5 - 15 rokov, ktoré neboli zaočkované.
- Autoimunitné ochorenia: Slinné žľazy môžu byť postihnuté aj v rámci autoimunitných ochorení, ako napríklad Sjögrenov syndróm, systémový lupus, sklerodermia alebo diabetes mellitus.
- Sialolitiáza: Samostatnou kapitolou je upchatie vývodu slinnej žľazy minerálnym kamienkom, známe ako sialolitiáza.
Príznaky zápalu slinných žliaz
Zápalové procesy v prípade slinných žliaz sa prejavujú podobne ako zápaly kdekoľvek inde v tele. Postihnuté miesto je červené, zdurené a citlivé na dotyk. Postupne opuchnú okolité mäkké tkanivá v okolí postihnutej žľazy. Niekedy býva prítomná aj ostrá pálčivá bolesť. Vyskytnúť sa môže výtok hnisu do ústnej dutiny, zápach z úst a bolestivosť pri otváraní úst či prehĺtaní. Najmä v prípade sialolitiázy bývajú ťažkosti spojené s príjmom potravy. Medzi príznaky, kedy je potrebné rýchlo vyhľadať pomoc odborníka, patrí:
- Rýchly rast útvaru v oblasti slinnej žľazy
- Bolesť
- Obrna tvárového nervu (prejavuje sa neschopnosťou adekvátne ovládať svaly polovice tváre, vyhladená nazolabiálna ryha a čelo na postihnutej strane, potlačené sú schopnosti zapískať, usmiať sa, zavrieť ústa, zvraštiť čelo a zdvihnúť obočie).
Diagnostika a liečba sialoadenitídy
Diagnostika ochorení slinných žliaz sa opiera o dôkladné odobratie anamnézy, zahŕňajúce informácie o ťažkostiach a ich vyvolávajúcich momentoch (napríklad po jedle), o celkových ochoreniach a užívaných liekoch, či o epidemiologických súvislostiach, ako napríklad výskyt mumpsu v kolektíve. Nasleduje klinické vyšetrenie a potvrdenie alebo vyvrátenie toho, že ide o postihnutie slinných žliaz. Cielená diagnostika so zobrazovacími vyšetreniami, ako sonografia, CT či sialografia, a následná liečba veľkých slinných žliaz spadá do kompetencií vyššieho odborného pracoviska a preto vás zubný lekár odošle podľa povahy problému na maxilofaciálnu chirurgiu či k všeobecnému lekárovi. Pri zápaloch slinných žliaz často stačí antibiotická alebo len podporná liečba.
Parodontitída: Zápal Závesného Aparátu Zuba
Parodontitída je chronické zápalové ochorenie, ktoré postihuje závesný aparát zuba (parodont). Hlavnou príčinou je bakteriálna infekcia, pri ktorej sa baktérie usídľujú a množia v zubnom plaku, ktorý sa hromadí na zuboch. Tieto baktérie sú tiež zodpovedné za vznik zubného kazu a zápal ďasien a negatívne pôsobia na celý závesný aparát. Ochorenie môže postihnúť okolie jedného zuba alebo sa rozšíriť na celý chrup. Podstatou choroby je vznik zápalu a infekcie v ďasne a následné narušenie závesného aparátu zubu. Následkom neliečenia môže byť kývanie rôzneho stupňa, až samovoľné vypadnutie zubu. Niekedy dochádza aj k hnisaniu v postihnutom mieste.
Príčiny parodontitídy
Príčin vzniku parodontitídy môže byť viacero, od vrodených čeľustných anomálií až po hlboký zubný kaz alebo zubný povlak.
Rizikové faktory parodontitídy
- Nedostatočná a zlá ústna hygiena
- Zvýšená predispozícia na tvorbu zubného kameňa
- Zanedbanie prehliadok u stomatológa
- Vyšší vek
- Podvýživa
- Odchýlky postavenia zubov
- Atrofické zmeny
- Hyperplastické zmeny
- Ďasnová hyperplázia či epulis
- Poruchy žuvania
- Chybne vyrobené a zle sediace korunky, protézy
- Úrazové vplyvy
- Genetické faktory
- Cukrovka
- Hormonálne vplyvy
- Porucha látkovej výmeny
- Porucha imunity
- Hematologické poruchy (leukémia, neutropénia)
- Vírusové infekcie (HIV, AIDS)
- Crohnova choroba a ulcerózna kolitída
- Niektoré lieky (inhalačné kortikoidy, hormonálna liečba, cyklosporín)
- Zlé stravovacie návyky a nevhodná strava, prevažne mäkká strava a s vysokým obsahom jednoduchých cukrov
- Fajčenie
- Alkohol a jeho nadmerná konzumácia
- Kaz
- Stres
- Dedičnosť
Príznaky parodontitídy
Paradentóza začína pomerne nenápadne a veľakrát aj asymptomaticky. Medzi prvými príznakmi sú mierne opuchnuté ďasná, ktoré začnú krvácať. V dôsledku narušovania zubného aparátu prichádza k vzniku paradontálnych chobotov, ktoré sú patologické. Je možné ich odhaliť už pri bežnej zubnej prehliadke u stomatológa. V pokročilom štádiu ochorenia už je možné spozorovať aj kývanie zubov alebo vytekanie hnisu z ďasna, čo je jasný prejav šíriacej sa infekcie a zápalu priamo v závesnom aparáte zuba.
- 1. štádium: môže prebiehať bez príznakov, následne sa pridružuje mierny opuch ďasna, začervenanie ďasna, občasné krvácanie - hlavne pri umývaní zubov a pri dráždení tvrdou stravou, zápach z úst. Dôležitá je včasná liečba a kontrola u odborníka stomatológa, ústna hygiena.
- 2. štádium: je stav, keď sa zápal rozšíril, pridružujú sa ťažkosti ako tlak, napätie, brnenie v zuboch, ďasnách, bolesť, opuch ďasien, začervenanie ďasien, zápach z úst, nepríjemná hnisavá chuť, časté krvácanie z ďasien, obnaženie zubných krčkov, čiže ústup ďasna smerom ku koreňu, parodontálne choboty, hnisavé kapsuly medzi zubom a ďasnom, vytekanie hnisu, zväčšovanie rozostupov medzi zubami, kývanie zubov.
- 3. štádium: pokročilé štádium, riziko rozšírenia baktérií krvnou cestou do iných častí organizmu a ochorení srdca, ciev, obličiek, mozgu, očí, kĺbov, výrazné kývanie zubov, poškodenie kosti, vypadávanie zubov.
Diagnostika parodontitídy
Už po spozorovaní prvotných príznakov by mal človek navštíviť zubnú ambulanciu, kde sa môže pri bežnom vyšetrení preukázať podozrenie na paradentózu. Pokiaľ zubár pri vyšetrení parodontálnou sondou už spozoruje paradontálne choboty, ide o jasný príznak narušenia ďasna a okolia zubu a tiež samotného závesného aparátu zubu.
Preventívne prehliadky a pravidelná dentálna hygiena sú dôležité z viacerých dôvodov. Stomatológ, ale aj odborník dentálnej hygieny vie určiť a zmerať množstvo zubného plaku. Následne sa môže určiť aj PBI, čo je metóda na hodnotenie krvácania z ďasien. A teda skratka Papilla Bleeding Index (PBI). Jeho rozsah je od 0 - 4. Pri odoberaní anamnézy sa hodnotí aj bolesť a kývanie zubov. Kývanie zubov sa delí na tri stupne. A to v prvom stupni je prítomné kývanie zubu v horizontálnej rovine do 1 mm. V druhom pohyblivosť do 3 mm. Pri klinickom vyšetrení sa môže objaviť krvácanie už po sondáži. Následne sa diagnostikujú parodontálne choboty, ktoré majú hĺbku viac ako 3,5 mm. Následne k diagnóze dopomáha genetický test, ktorý môže odhaliť náchylnosť pre ochorenie.
Priebeh ochorenia a liečba
Parodontitída môže prebiehať u každého inak. Avšak, vo väčšine prípadov ide o chronický, čiže pomalý postup choroby. Iným druhom je akútna infekcia a agresívne prebiehajúca forma. Omylom je názor, že ochorenie zasahuje iba obdobie vyššieho veku. Vyskytnúť sa môže už v detstve. Avšak, najčastejší je v období okolo 30. - 40. roku života.
Ochorenie začína infekciou, ktorá naruší zubnú sklovinu alebo okolie zubu na ďasne a začne prenikať postupne cez paradontálne choboty priamo do ďasna a fixačného aparátu zubu. V každom prípade však jej vývoj trvá dlhšiu dobu. Prvým viditeľným príznakom je menšie krvácanie pri umývaní zubov, neskôr už aj pri jedle.
Paradentóza příznaky a léčba
Prevencia parodontitídy
Pravidelná návšteva stomatológa a využívanie služieb odborníkov dentálnej starostlivosti a samozrejme, správna technika čistenia zubov (2x denne mäkkou kefkou, čistiť aj jazyk, vhodnou zubnou pastou) zabráni vzniku ochorenia. Prevencia je dôležitá aj pred recidívou, teda jej návratom ťažkostí po vyliečení.
Zápal zuba (Pulpitída)
Keď vás trápi zápal zuba, nemožno to dlho ignorovať. Charakterizuje ho silná pulzujúca, prípadne nepríjemná bodavá bolesť, ktorú je náročné utlmiť bežne dostupnými liekmi. Zápal zuba - pulpitída - je zvyčajne spôsobený hlbokým a neliečeným zubným kazom. Baktérie zubného kazu sa dostanú k zubnej dreni - pulpe, ktorá sa nachádza v strede zuba. Tam následne infikujú nervy a cievy, v dôsledku čoho pacient pociťuje neustupujúcu bolesť. Problémom je, že zápal zubov a ďasien je mnohokrát ťažké odhaliť, spočiatku sa totiž nemusí prejavovať bolesťou.
Diagnostika: Zaručene ho však okamžite spozná zubný lekár. Diagnostiku zubného ochorenia vykonáva stomatológ, ktorý urobí základné vyšetrenie, často podložené röntgenom, na základe ktorého dokáže zistiť štádium ochorenia. Možno urobiť aj test citlivosti na základe kontaktu so studenými a teplými podnetmi. Pri chronickom zápale zuba sú bolesti neurčité, miernejšie, ba dokonca vôbec nemusia byť prítomné. Keď sa však takýto zub neošetrí, zubná dreň postupne odumiera alebo sa zápal ďalej šíri až za hrot koreňa do kosti.
Liečba: Zápal zuba neodporúčame podceniť a odďaľovať návštevu odborníka, inak si koledujete o rozšírenie zápalu až ku koreňom zuba. Ak zápal prenikne až do čeľustnej kosti a cez ňu pod sliznicu, na povrchu ďasna sa vytvorí hnisajúci absces, ktorého sa možno zbaviť iba profesionálnym endodontickým ošetrením. Pri ňom dôjde k vypusteniu hnisu prostredníctvom malého rezu a drénu. Zápal zuba lieči stomatológ - najčastejšie chirurgickým odstránením celého zuba, respektíve odstránením zubnej drene. Dôležité je, či chorý zub odumrel alebo nie. Pri odstránení zubnej drene sa vykonáva tzv. endodontické ošetrenie, v rámci ktorého sú ošetrené zubné kanáliky a zvyšok zuba zostáva neporušený. Po odstránení zápalom napadnutej zubnej drene sa oblasť vydezinfikuje, naplní výplňou a utesní. K extrakcii zuba sa pristupuje iba vtedy, keď zapálený zub už nemožno nijako zachrániť. Ak ide o miernejšie či zavčasu podchytené zápaly, možno pristúpiť k antibiotickej alebo podpornej liečbe. Tá spočíva v podávaní liekov a analgetík s ibuprofénom alebo paracetamolom, ktoré tlmia bolesti, ale neriešia príčinu zdravotného problému. Prevenciou zápalu zuba je správna ústna hygiena, ktorou sa účinne odstránia zubný povlak a všetky baktérie, ktoré pri rozšírení v ústach spôsobujú zdravotné problémy.
Zápaly pier (Cheilitis)
Najťažšia forma (Cheilitis glandularis apostematosa) vzniká z predchádzajúcich dvoch foriem pri masívnej infekcii. Vzniká následkom pôsobenia rôznych faktorov (ultrafialové žiarenie u lyžiarov a horolezcov, kontaktná alergia na rúž, zubnú pastu, ústnu vodu, žuvačku, chróm, nikel, poranenie, napr. poleptanie, mikróbna infekcia).
Zápaly jazyka (Glossitída)
Pacient má pálenie na hrote jazyka a na okrajoch, niekedy býva porucha chuti. Príčina: Zápal vzniká ako dôsledok mechanického dráždenia zubnými protézami, ostrými okrajmi zubov, zubným kameňom, pri precitlivenosti na protetické materiály, ústne vody, lieky. Ochorenie treba odlíšiť od alergickej glositídy, ktorá sa prejavuje rýchlym vývojom ochorenia. Alergická glositída sa lieči protialergickou liečbou. Podávajú sa antihistaminiká, kortikoidy a Methiaden Calcium injekčne vnútrožilovo. Stav je vážny a často si vyžaduje hospitalizáciu pacienta až do odoznenia príznakov alergickej reakcie. Glossodynia (Glossalgia) - bolesť jazyka býva spojená s pálením jazyka (glossopyrosis). Často vzniká u žien v období prechodu (klimaktérium), pri depresívnych stavoch a karcinofóbiách. Môže byť prejavom niektorých celkových ochorení (napr. anémie - chudokrvnosť pri nedostatku železa alebo vitamínu B12) alebo lokálnym postihnutím. Hoci sú na jazyku minimálne zmeny, postihnutý pociťuje pálenie na hrote a po okrajoch jazyka. Dôležité je odstránenie príčin ochorenia, zvýšená hygiena ústnej dutiny, pomáhajú výplachy kamilkovým alebo repíkovým odvarom. Alergický zápal sa lieči protialergickou liečbou. Podávajú sa antihistaminiká, kortikoidy. Na postihnuté miesta sa aplikujú krémy s vitamínmi, pri alergickom podklade masti s obsahom kortikosteroidov.
Komplikácie v ústnej dutine pri onkologickej liečbe
Liečba onkologických ochorení, hoci často úspešná, prináša so sebou rad negatívnych dopadov, predovšetkým vedľajšie účinky chemoterapie a rádioterapie. Tieto vedľajšie účinky sa môžu prejaviť včas alebo neskôr a postihujú rôzne orgány a systémy. Závažnou komplikáciou je postihnutie ústnej dutiny, ktoré sa prejavuje zápalom ústnej sliznice, defektmi v oblasti jazyka a pier, poruchou vnímania chuti a znížením tvorby slín. Tieto komplikácie významne znižujú kvalitu života pacientov, preto je včasná diagnostika, liečba a tímová starostlivosť nevyhnutná.
Protinádorová liečba a jej dopady na ústnu dutinu
Liečenie v onkológii sa líši od liečby v iných odboroch, predovšetkým tým, že predstavuje väčšiu záťaž pre pacienta. Vplyvom liečby sa môže dočasne alebo trvalo zhoršiť kvalita života pacienta. Tento fakt je potrebné brať do úvahy pri plánovaní liečby. Protinádorová liečba zahŕňa chirurgickú liečbu, rádioterapiu, medikamentóznu liečbu (chemoterapia, hormonálna a biologická liečba), podpornú a paliatívnu liečbu. Pri chemoterapii a rádioterapii, prípadne pri ich kombinovaní, sa prejavuje najviac nežiaducich účinkov. Tieto účinky môžu byť lokálne alebo systémové a často odznievajú v priebehu niekoľkých týždňov alebo mesiacov po skončení liečby. U pacientov s nepriaznivou prognózou však môžu pretrvávať do konca života. Jednou z najčastejších komplikácií je poškodenie sliznice ústnej dutiny.
Rizikové faktory a infekcie v ústnej dutine
Ústna dutina je ohrozená nielen rádioterapiou (hlavne pri ožarovaní v oblasti hlavy a krku) a chemoterapiou, ale aj následkami neutropénie a celkového oslabenia organizmu. Pacienti s onkologickým ochorením sú vysoko ohrození infekčnými komplikáciami z dôvodu oslabenej obranyschopnosti. Základnou príčinou je samotná malignita, malnutrícia, nedostatok slín, ale aj chemoterapia, kortikoterapia a imunosupresívna liečba. Infekcie v ústnej dutine môžu byť spôsobené kvasinkami, plesňami, vírusmi, viridujúcimi streptokokmi, koaguláza-negatívnymi stafylokokmi a anaeróbnymi baktériami. Zdravotnícki pracovníci musia venovať pozornosť všetkým prejavom dentálnej infekcie, pretože nemusí ísť len o narušenie tkaniva a sliznice s obmedzením funkcie, ale môže dôjsť aj k rozvoju septikémie.
Mukozitída: Zápal sliznice ústnej dutiny
Cytostatiká môžu spôsobovať bolestivé začervenanie až ulcerácie sliznice, pričom častým problémom je toxická mukozitída ústnej dutiny. Mukozitída sa vyskytuje pri intenzívnej chemoterapii a je definovaná ako zápalové a/alebo vredové lézie postihujúce ústnu dutinu. Narušená slizničná bariéra umožňuje prienik patogénnym mikroorganizmom, čím sa zvyšuje riziko vzniku infekcie. Okrem toho dochádza k zníženiu produkcie slín, k poruche vnímania chutí, dyskomfortu a bolesti, čo má za následok poruchu perorálneho príjmu potravy. Dĺžka trvania mukozitídy je priamo úmerná stupňu deplécie kmeňových buniek sliznice a môže sa hojiť od niekoľkých týždňov až po niekoľko mesiacov, v závislosti od rýchlosti zotavovania kmeňových buniek sliznice. V terapii sa podávajú lokálne antiflogistiká, analgetiká a zinok.
Postradiačná mukozitída
Postradiačná mukozitída sa najčastejšie diagnostikuje pri rádioterapii nádorov hlavy a krku. Objavuje sa až u troch štvrtín pacientov, niekedy sa blíži aj k 100% (u pacientov liečených vysokou dávkou rádioterapie). Závažnosť rozvoja postradiačnej mukozitídy sa hodnotí Stupnicou hodnotenia orálnej mukozitídy podľa Svetovej zdravotníckej organizácie (SZO), ktorá má 5 stupňov: bez zmeny, bolestivosť/erytém, erytém/vredy/pacient môže jesť tuhú stravu, vredy/pacient môže prijímať iba tekutú stravu, a alimentácia je nemožná. Používa sa aj Stupnica hodnotenia orálnej mukozitídy podľa spoločnej terminológie miery nežiaducich účinkov CTCAE. Incidencia závažnej mukozitídy pri rádioterapii je vysoká. Následkom závažnej mukozitídy sa u pacientoch objavuje bolesť v ústach, dysfágia, strata hmotnosti a nutnosť zabezpečenia enterálnej výživy pomocou sondy. Mukozitída býva častou príčinou prerušenia ožarovania.
Ošetrovateľská starostlivosť a intervencie
Nevyhnutnou súčasťou starostlivosti je posúdenie pacienta. Pri posudzovaní je dôležité odobranie anamnézy, fyzikálne vyšetrenie, pravidelné monitorovanie fyziologických funkcii, sledovanie laboratórnych parametrov a hodnotenie prítomných symptómov. Používajú sa rôzne škály a nástroje, ako napríklad:
- Stupnica hodnotenia orálnej mukozitídy podľa SZO
- Stupnica hodnotenia komplikácií v dutine ústnej a MDU podľa NCI CTC kritérií (hodnotí sa orálna mukozitída - klinicky, funkčne, krvácanie z ústnej dutiny, suchosť v ústach, dysfágia)
- OAG
- Vizuálna analógová škála (VAS), Brief Pain Inventory, Numerical Rating Scale (NRS) - hodnotenie bolesti
- Body Mass Index (BMI), Malnutrition Universal screening tool (MUST), Mininutritional assessment (MNA), Subjective global assessment (SGA) - hodnotenie stavu výživy
- PNAT (Hodnotí potenciálne problémy vo fyzickej, psychickej, funkčnej oblasti u pacientov s nádorovým ochorením)
- Screening porúch nálady, úzkosti, depresie
- Vyrovnávanie sa s ochorením podľa Kübler-Rossovej
- Dotazník EORTCQOL-C30 (Celková kvalita života pacientov)
Ošetrovateľské intervencie sú zamerané na prevenciu a liečbu mukozitídy, xerostómie, nechutenstva, malnutrície, bolesti, sťaženého prehĺtania a zníženej obranyschopnosti organizmu. Kľúčové intervencie zahŕňajú:
- Pravidelné sledovanie ústnej dutiny - prítomnosť bolestivých defektov, lézií a krvácania
- Kontrolovanie schopnosti pacienta prijímať výživu, tekutiny a lieky per os
- Pravidelné kontrolovanie hmotnosti pacienta
- Zabezpečenie optimálneho príjmu výživy a tekutín
- Podávanie stravy podľa potreby pacienta, resp. úprava stravy na mäkkú, kašovitú, nepodávanie nevhodných jedál a tekutín (príliš horúce, kyslé, korenené…)
- Dôkladná hygiena ústnej dutiny
- Realizácia lokálneho ošetrenia ústnej dutiny podľa ordinácie lekára
- Počas hojenia poškodenej sliznice sa neodporúča nosenie zubnej náhrady
- Zmierňovanie bolesti, pravidelné monitorovanie bolesti, účinky analgetík, poučenie pacienta o možných nežiaducich účinkoch opioidov
- Podávanie liekov podľa ordinácie lekára - per os, parenterálne
- Informovanie lekára o ústupe zmien sliznice ústnej dutiny
- Odber výteru z ústnej dutiny pri podozrení na soor
- Spolupráca s rodinou pacienta
Vplyv zápalov ústnej dutiny na celkové zdravie
Zápal v ústach nie je len lokálny problém. Ak sa nelieči, môže sa z ústnej dutiny cez krvný obeh alebo lymfatický systém „preniesť“ do zvyšku tela. Práve chronické zápaly ďasien odborníci považujú za rizikový faktor mnohých civilizačných ochorení. Pri zápale sa do krvi uvoľňujú zápalové mediátory a baktérie z úst, ktoré imunitný systém nedokáže úplne zastaviť. Tie môžu poškodzovať cievy, zhoršovať reakcie inzulínu, ovplyvňovať činnosť nervovej sústavy alebo vyvolávať zápalové reakcie v iných častiach tela.
Prepojenia medzi zápalom v ústach a inými chorobami
- Srdcovo-cievne ochorenia: Najčastejšie sa spomína súvislosť so srdcovo-cievnymi ochoreniami. Zápalové procesy oslabujú výstelku ciev, podporujú tvorbu aterosklerotických plakov a zvyšujú riziko infarktu aj mozgovej porážky. Podľa výskumov majú ľudia s neliečeným zápalom v ústach dvoj až trojnásobné riziko kardiovaskulárnych príhod.
- Cukrovka: Silné prepojenie sa ukazuje aj pri cukrovke. Zápal znižuje citlivosť buniek na inzulín a zhoršuje reguláciu hladiny cukru v krvi. Zároveň platí, že zle manažovaný diabetes urýchľuje zhoršovanie stavu ústnej dutiny a dá sa prerušiť len aktívnou liečbou.
- Neurologické ochorenia: Zaujímavé sú aj nové poznatky z neurológie. U pacientov s Alzheimerovou chorobou sa opakovane našli baktérie typické pre zápal v ústach, konkrétne Porphyromonas gingivalis. Predpokladá sa, že zápalová aktivita môže v mozgu podporovať degeneráciu nervových buniek a prispievať k rýchlejšiemu postupu ochorenia.
- Tehotenstvo: Negatívny vplyv sa ukazuje aj v tehotenstve. Ženy s neliečeným zápalom majú vyššie riziko predčasného pôrodu alebo nízkej pôrodnej hmotnosti dieťaťa, čo súvisí so zápalovými látkami, ktoré môžu ovplyvniť hormonálnu rovnováhu v tele.
- Reumatoidná artritída a osteoporóza: Zápal v ústach môže zhoršiť aj priebeh reumatoidnej artritídy alebo osteoporózy. V tele spúšťa rovnaké zápalové reakcie, ktoré sa podieľajú na poškodzovaní kĺbov či rednutí kostí. Tieto ochorenia sa tak navzájom ovplyvňujú a vytvárajú bludný kruh, z ktorého sa bez liečby nedá jednoducho vystúpiť.
Zdravie úst a psychika
Problémy v ústnej dutine nemusia bolieť na to, aby ovplyvnili život. Zápach z úst, viditeľný zápal ďasien, uvoľnené zuby alebo zhoršená výslovnosť dokážu podkopať sebavedomie človeka skôr, než si to naplno uvedomí. Zanedbaná hygiena často vedie k tomu, že sa ľudia hanbia usmievať, menej rozprávajú alebo sa začnú vyhýbať spoločnosti. Najvýraznejšie sa to prejavuje v pracovných a spoločenských situáciách. Človek, ktorý sa necíti komfortne so svojimi zubami alebo dychom, komunikuje menej otvorene, menej spontánne. Do hry vstupuje aj bolesť. Neustála citlivosť, pulzovanie či zápal v ústach môžu znížiť kvalitu spánku a celkovú psychickú pohodu. Chronická bolesť sa spája so zvýšeným rizikom úzkostných porúch či podráždenosti. V kombinácii s pocitom hanby, ktorý mnohí ľudia pri problémoch so zubami prežívajú, vzniká nepríjemné napätie vo vzťahu k sebe aj okoliu.
Prevencia zápalových ochorení ústnej dutiny
Dobré ústne zdravie nie je výsledkom šťastia ani genetiky. Je to niečo, čo si človek buduje každodennými návykmi a čo sa môže veľmi rýchlo pokaziť, ak sa o to prestane starať. Dôležitá nie je len pravidelnosť, ale najmä spôsob, akým si zuby čistíme. Nestačí len ráno a večer zobrať do ruky kefku. Záleží na technike, dôslednosti aj na tom, či sa venujeme aj miestam, kam sa bežná kefka nedostane. Zápaly začínajú najmä v medzizubných priestoroch, preto si vyžadujú čistenie niťou alebo medzizubnou kefkou. Škrabka na jazyk zasa pomôže predísť hromadiu baktérií, ktoré môžu prispieť k zápachu z úst aj k celkovému zhoršeniu stavu slizníc. Ak sú prítomné zápaly, citlivosť či krvácanie, je vhodné zaradiť aj ústnu vodu s protizápalovým účinkom. Zubná kefka by mala byť mäkká, pasta šetrná k sklovine a kefku treba meniť každé dva až tri mesiace alebo skôr, ak sú štetiny rozstrapkané. Kvalita starostlivosti sa ukáže v zubárskom kresle. Pravidelná dentálna hygiena, odstránenie zubného kameňa, pigmentov či povlaku znižuje riziko zápalov a kazov. To isté platí pre preventívne prehliadky u zubára. Keď „nič nebolí“, mnohí ju preskočia, no práve bolesť je posledné štádium problému. Podľa posledných dostupných dát Národného centra zdravotníckych informácií z roku 2022, preventívnu prehliadku absolvovalo 47 % pacientov.
Dôležitá je aj strava. Potraviny s vysokým obsahom cukru vytvárajú ideálne podmienky pre rast baktérií. Naopak, potraviny bohaté na vlákninu, vitamín C, vápnik a antioxidanty (napríklad listová zelenina, orechy, fermentované potraviny, niektoré druhy syrov) môžu prirodzenou cestou podporiť zdravie ústnej dutiny. Čoraz častejšie sa spomína aj úloha probiotík pre ústnu dutinu. Niektoré kmene baktérií (napríklad Streptococcus salivarius K12) dokážu vytlačiť škodlivé mikróby a znížiť riziko zápalu či nepríjemného dychu.
tags: #zapalove #postihnutie #ustnej #dutiny