Parenterálna výživa je kľúčovou súčasťou starostlivosti o pacientov, ktorí nemôžu prijímať stravu bežným spôsobom, teda ústami. Tento spôsob výživy zabezpečuje prísun potrebných živín priamo do krvného obehu, čím obchádza tráviaci systém. V nasledujúcom článku sa zameriame na postup a dôležité aspekty starostlivosti o pacienta pri parenterálnej výžive, s dôrazom na praktické rady a minimalizáciu rizík.
Úvod do parenterálnej a enterálnej výživy
Pri ošetrovaní chorých, najmä imobilných pacientov, môže dôjsť k zníženému príjmu tekutín a stravy ústami, alebo k úplnej poruche prehĺtania. Často sú takíto pacienti v akútnom štádiu kŕmení sondou, zavedenou priamo do žalúdka cez nosovú dierku. Výživa významne ovplyvňuje celkovú úroveň zdravotného stavu a dĺžku života.
Kachexia, teda celkové vyčerpanie organizmu, je závažným problémom, ktorý vzniká pri poruchách stravovania a prehĺtania. Včasná enterálna výživa pacientov významne redukuje prípadné komplikácie a patrí medzi moderné klinické paralely parenterálnej výživy. Prednosťou enterálnej výživy je vylúčenie rizík vyplývajúcich z katetrizácie veľkých žíl (centrálny venózny katéter), dlhodobého zavedenia žilových vstupov, fyziologickejšia kompenzácia prípadných kvalitatívnych deficitov parenterálnej výživy a možnosť plného zabezpečenia nutričných potrieb pacientov.
Arteficiálna výživa a hydratácia sú medicínske intervencie, ktoré vyžadujú jasnú medicínsku indikáciu a presne zadefinovaný terapeutický cieľ. Pritom je potrebné mať informovaný súhlas pacienta. Arteficiálna výživa a hydratácia sa zvažuje vždy, keď človek nie je schopný udržať adekvátny prísun nutritientov prirodzeným príjmom stravy. Arteficiálna výživa zahŕňa podávanie orálnych nutričných suplementov (ONS), enterálnu výživu (EV) alebo parenterálnu výživu (PV).
Spôsob enterálnej výživy môže byť cestou nazogastrickej sondy (NGS), perkutánnej endoskopickej gastrostómie (PEG) alebo jejunostómie (PEJ) alebo chirurgicky zavedených výživových sond. Pri parenterálnej výžive je potrebné mať periférny alebo centrálny venózny prístup. Arteficiálna hydratácia je podávanie vodných a elektrolytových roztokov iným spôsobom než prirodzeným perorálnym spôsobom. Tiež sa používajú spomínané výživové sondy alebo intravenózny alebo subkutánny spôsob.
Ciele edukácie a zásady aplikácie enterálnej výživy
Cieľom edukácie je naučiť rodinu pacienta techniku podávania stravy, tekutín a liekov sondou. Medzi základné zásady aplikácie patria:
- Používajte kuchynsky a farmaceuticky pripravenú stravu.
- Pri príprave alebo otvorení výživy dodržiavajte hygienické zásady. V chladničke je možné stravu skladovať do 24 hodín. Nikdy nenechávajte otvorenú fľašu s výživou na teplom alebo slnečnom mieste, napríklad na nočnom stolíku.
- Stravu podávajte 6x denne po 3 hodinách. Na jednu dávku pripadá 300 ml výživy + 50 ml na prepláchnutie (6:00, 9:00, 12:00, 15:00, 18:00, 21:00 hod.). Celkovo by mal pacient prijať 2100 ml tekutín denne.
- Používajte Janettovu striekačku. Je dostupná v lekárni a vhodná na podávanie stravy sondou.
- Zaujmite vhodnú polohu. S ohľadom na zdravotný stav pacienta mu pomôžte zaujať vhodnú polohu, najlepšie na chrbte, v sede alebo v ľahu na pravom boku s hrudníkom vo zvýšenej polohe približne 45° nad podložku. Pri stravovaní vysaďte pacienta do sedu na posteli alebo ho posaďte do kresla, ak to jeho zdravotný stav dovoľuje. Pacient sa opiera o stôl, trup je vzpriamený, postihnutá ruka je natiahnutá na stole a rameno smeruje dopredu, lakeť je na stole.
- Aplikujte predpísanú výživovú zmes primerane teplú vzhľadom na teplotu tela.
- Pred každým podávaním novej dávky je nutné odsať žalúdočný obsah a presvedčiť sa, či je žalúdok prázdny. Ak je v žalúdku výživa, dávku nepodávajte a odčerpaný obsah opätovne vstreknite do žalúdka. Koniec sondy otvorte, napojte striekačku a pomaly aplikujte dávku nad úrovňou žalúdka. Rýchle podávanie stravy môže spôsobiť kŕčovité bolesti brucha, nauzeu a zvracanie.
- Po podaní výživy preplachujte sondu vodou alebo čajom.
- Nevhodné tekutiny: Kyslé šťavy, ovocné čaje a džúsy môžu spôsobiť upchatie sondy.
- Podávanie liekov: Lieky rozdrvte, rozpustite, podajte a nakoniec prepláchnite sondu.
- Vdýchnutie výživy podávanej sondou: Prejavuje sa kašľom, zmenou farby kože, zrýchleným dychom a horúčkou. V takomto prípade prestaňte podávať stravu, zvýšte polohu pacienta do sedu a privolajte lekára.
- Vytiahnutie sondy: V takomto prípade je nutné kontaktovať lekára, ktorý sondu opätovne zavedie.
- Hnačky: Môžu byť spôsobené rýchlym podávaním dávky, veľkou dávkou alebo intoleranciou laktózy. Preplachujte sondu horkým čajom a na pár dní vynechajte mliečne výrobky.
- Upchatie sondy: Skúste prepláchnuť sondu roztokom s bublinkami (napr. Coca-Cola) a striedavo nasávajte a vstrekujte.
- So sondou nemanipulujte, nezasúvajte ju dovnútra a nevyberajte. Prípadné komplikácie riešte vždy v spolupráci s obvodným lekárom.
- Kontrola sondy: Je nutná pred podávaním stravy, po kašli, zvracaní, pri spätnom návrate stravy do dutiny ústnej a pri zmene dĺžky sondy.
- Výmena sondy: Vykonáva ju obvodný lekár po 3-4 týždňoch, aby sa predišlo vzniku dekubitov (preležanín).

Zmesi na enterálnu výživu a kuchynská príprava stravy
Komerčne pripravená výživa
Zmesi na enterálnu výživu sa pripravujú komerčne ako tekutá strava (na okamžité použitie) alebo si ich môžete pripraviť z prášku doma. Štandardne by dávka mala obsahovať bielkoviny, tuky, sacharidy, minerály, vitamíny a energetická hodnota by mala byť 4,2 kJ/ml. Dospelý človek potrebuje zvyčajne 300-500 ml zmesi na jedno kŕmenie. Príjem tekutín za 24 hodín je približne 2 litre, čo je aj denná potreba plne pripravenej výživy cez žalúdočnú sondu.
Pri takejto výžive však stále platí, že ak pacient prijíma tekutiny aj ústami, aj keď v malých dávkach, treba to skúšať aj naďalej.
Príklad komerčne pripravenej výživy:
- Raňajky: Osmeral (70 g prášku + 3 dcl vody), Peptisorb (obsah 1 sáčku sa rozmieša v 50 ml teplej prevarenej vody a potom sa za stáleho miešania pridá voda do 500 ml, potom sa rozdelí na podávanie počas dňa)
- Desiata: Krém 3 dcl
- Obed: Bujón s vajcom (100 g bravčového mäsa + 100 g koreňovej zeleniny), Osmeral
- Olovrant: Mlieko 3 dcl + med 40 g
- Večera 1: Osmeral 70 g
- Večera 2: Čaj 3 dcl
Kuchynská príprava stravy
Kuchynská príprava spočíva vo výrobe stravy z bežných surovín, upravených v mixéri za prísnych hygienických podmienok. Pri takejto príprave treba mať na zreteli, že strava, ktorá pôjde do sondy, musí byť poriadne rozmixovaná a zriedená, aby bola viac tekutá ako kašovitá, aby sa predišlo upchatiu sondy. Vhodné sú polievky (vývary z mäsa, bujóny), omáčky (pasírované, slabá rajčiaková, smotanová), múčniky (riedky puding, krupica, smotana). Do jedálneho lístka zaraďujeme dostatok ovocia a zeleniny, dbáme na správnu kalorickú a biologickú hodnotu potravy a jej pestrosť.
Príklad sondovej diéty na 1 dávku pripravenej doma:
- 2 vajcia
- 2 trojuholníkové syry alebo tvaroh
- 2 lyžičky medu (ak pacient nie je diabetik)
- 1 lyžička kakaa
Denná dávka: 8 vajec, 20 dkg medu, 5 dkg kakaa, prípadne čokolády, 6-8 trojuholníkových syrov, prípadne tvaroh. Vajcia nechajte prejsť varom, všetky prísady mixujte a pridávajte po dávkach napr. na raňajky do pudingu, na obed do omáčky, prípadne polievky, na večeru do omáčky. Pacient chuť necíti, diéta je kaloricky vyvážená.
Ďalšie nutričné preparáty
Medzi ďalšie nutričné preparáty vhodné na aplikáciu do žalúdočnej sondy patria:
- Rôzne druhy výživových doplnkov, ktoré majú rôzne chuťové varianty, niektoré sú obohatené aj patentovanou zmesou vlákniny alebo so sviežou chuťou jogurtu. Môžu slúžiť aj ako doplnok k strave.
- Polymérová výživa, ktorá sa vyrába vo väčšom balení (od 400 - 1000 ml). Táto výživa je obohatená o vlákninu, obsahuje vyšší obsah bielkovín a je vhodná aj pre pacientov s poruchou glukózovej tolerancie.
- Oligomérová výživa, ktorá je buď ako bezzvyšková výživa vo fľaši, alebo v prášku.
Všetky prípravky enterálnej výživy je možné dostať aj na lekársky predpis (s rôznym doplatkom), ktorý Vám môže napísať Váš obvodný lekár. Plná dávka tekutej enterálnej výživy 2000 ml zaistí minimálne odporúčaný denný prísun energie, vlákniny, minerálnych látok, vitamínov a stopových prvkov.
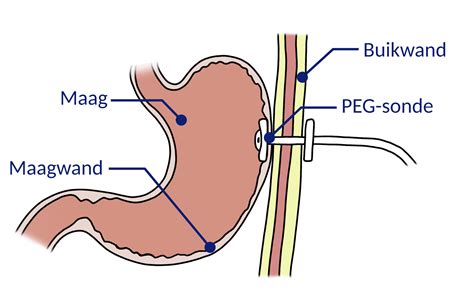
Starostlivosť o PEG sondu
PEG je skratka pre perkutánnu endoskopickú gastrostómiu. Ide o otvor, ktorý ústi na koži brucha a druhý v žalúdku. Používa sa u pacientov, ktorí dlhodobo nemôžu prijímať potravu. Operačný výkon je trauma sprevádzaná stresovou reakciou, ktorá je úmerná rozsahu a dĺžke trvania výkonu. Operačný stres u malnutričných pacientov sa manifestuje vo forme autokanibalizmu, s uvoľňovaním nutričných molekúl z vlastných štruktúr orgánov a tkanív, so zvýšeným rizikom multiorgánovej dysfunkcie. Malnutrícia znižuje imunitu, zvyšuje frekvenciu septických komplikácií a zhoršuje ich priebeh. Chýbajú molekuly potrebné na reparačné pochody, viazne rekonvalescencia.
Parenterálna výživa predstavuje pohodlnú alternatívu výživy pri zlyhaní GIT funkcií alebo v čase lačnenia pred operačným výkonom. Negatívom je, v prípade dlhodobého vyradenia GIT z činnosti, že vzniká atrofia sliznice so zvýšenou translokáciou baktérií. Normálny nutričný stav pacienta je podmienený rovnováhou prijatej výživy s nutričnými potrebami organizmu.
Pri objektívnom hodnotení nutrície, resp. hodnoty plazmatickej koncentrácie bielkovín nepatria medzi ukazovatele nutrície, pretože sú zaťažené množstvom nenutričných vzťahov. Albumín je citlivý ukazovateľ závažnosti klinického stavu a prediktor pooperačných komplikácií. Testy celulárnej imunity sú vhodným a citlivým ukazovateľom nutrície. Patrí sem pokles absolútnej hodnoty množstva lymfocytov v periférnej krvi. Enterálna alebo parenterálna výživa u chirurgických pacientov je využívaná na krytie aktuálnych metabolických požiadaviek. Pri kvantitatívnom odhade kalorických potrieb je potrebné myslieť na to, že síce pohyb na lôžku energetickú potrebu znižuje, ale stresová reakcia (veľký operačný výkon, polytrauma, septické stavy) je spojená s vysokým energetickým výdajom. Dlhodobá hypokalorická výživa vedie k deficitu energie potrebnej na zvládnutie ako operačného výkonu, tak pooperačnej rekonvalescencie. Za hlavné energetické substráty je považovaná glukóza a voľné mastné kyseliny. Glukóza tvorí rýchly a dostupný zdroj energie, navyše je to jediný substrát metabolizovaný aj v anaeróbnych podmienkach. Zásoby glukózy v podobe glykogénu v pečeni stačia na 12 - 18 hodín. Pri deficite glukózy rastie glukoneogenéza prevažne z AMK a glycerolu. Pri stresovom metabolizme preferenčná utilizácia MK ako zdroja energie nezvyšuje nároky na respiráciu, ani nevedie k vzniku laktátovej acidózy. U zdravého pacienta je katabolizmus a obnova proteínov v rovnováhe. Pri deficite prívodu proteínov sú kostrové svaly hlavným zdrojom AMK potrebných na obnovu orgánov a tkanív, ako aj na glukoneogenézu pri stresovom metabolizme (strata 400 - 500 g denne!). Z tohto dôvodu je u chirurgických pacientov s operačným stresom mimoriadne dôležitý prívod AMK. Je indikovaná u malnutričných pacientov pripravovaných na elektívny výkon. Zvyčajne stačí 10 dní kvalitnej enterálnej výživy. V prípadoch neefektívnej enterálnej výživy alebo pri problémoch s pasážou GIT, je indikovaná parenterálna výživa. Zahájenie klinickej výživy (parenterálnej aj enterálnej) by malo byť súčasťou komplexnej liečby pacientov so zistenou malnutríciou pri črevnom zlyhaní rôznej etiológie.
Domáca parenterálna výživa (DPV)
DPV je súbor medicínskych úkonov realizovaných edukovaným pacientom, príbuzným alebo agentúrou domácej ošetrovateľskej starostlivosti (ADOS) v domácom prostredí, u ktorého nie je možné zabezpečiť adekvátnu nutričnú potrebu per vias naturales ani s pridaním medicínsky definovanej stravy - enterálnej výživy. Je realizovaná podávaním vakov „all in one“ s definovaným množstvom tukov, cukrov, bielkovín a aditív - elektrolytov, stopových prvkov a vitamínov. Aplikuje sa pacientom, u ktorých nie je možné naplniť nutričné požiadavky orálnou alebo enterálnou cestou a nie je iný dôvod pokračovať v hospitalizácii.
DPV umožňuje celému spektru pacientov zlepšiť nielen kvalitu, ale aj dĺžku života. Na druhej strane, okrem priaznivého účinku na zdravotný stav pacienta so zlyhaním tráviaceho traktu, žiaľ, existuje viacero komplikácií, asociovaných s jej aplikáciou. Pacienti sú zaradení do programu DPV na základe splnenia kritérií stanovených v Odbornom usmernení organizácie klinickej výživy č. 13163/2006 v znení Odborného usmernenia č. a) Medicínske kritériá - zlyhanie resorpčných funkcií tenkého čreva. d) Psychosociálne kritériá - liečba je časovo náročná a predstavuje záťaž pre celú rodinu. Pacient i rodina vyjadria písomný súhlas s DPV, sú poučení o obsluhe a rizikách, ovládajú samostatné riešenie vzniknutých problémov.
Zahájením DPV pri benígnych ochoreniach je možné dosiahnuť reverzibilitu črevného zlyhania v 20-50 % v priebehu 1-2 rokov. Pri pokročilých nádorových ochoreniach je zahájenie DPV kontroverzné. Pracovná skupina ESPEN neodporúča zahájenie DPV u pacientov s predpokladanou dĺžkou života menej ako 3 mesiace. Ďalšie rozhodovanie o nasadení DPV u onkologických pacientov je na základe zhodnotenia stupňa utilizácie základných živín a miery sebestačnosti pacienta (Karnofského skóre viac ako 50 bodov).
Tím centra pre domácu parenterálnu výživu v Rimavskej Sobote tvoria kvalifikovaní lekári, katétrové sestry, endoskopickí lekári a cievny chirurg. S prístupom v centre parenterálnej výživy bol jeden z pacientov veľmi spokojný. Starostlivosť, ochota, čistota, ale aj celkový prístup bol ozaj dobrý. Za pozitívne považoval to, že sa mohol liečiť v domácom prostredí. Stále všetko vysvetlili, zaškolili ho, nemal vôbec s ničím problém.

Príklady úspešnej DPV
Príkladom úspešného manažmentu DPV sú Emma a Ana. Sú to infúzne linky vedúce k infúznym pumpám a vakom, ktoré dodávajú živné roztoky pre parenterálnu výživu. Parenterálna výživa sa stáva nevyhnutnou, keď žalúdok alebo črevá človeka nemôžu bezchybne plniť svoju úlohu, napríklad v dôsledku operácie alebo choroby. Ako dlho tieto procesy podávania trvajú, závisí od individuálneho prípadu pacienta. Ana potrebuje infúzie 18 hodín denne a Emma až 21 hodín denne. Preto sa parenterálna výživa musí podávať cez noc, keď spia, a niekoľko hodín počas dňa. Prenosné infúzne pumpy a systém batohov zabezpečujú deťom čo možno najväčšiu voľnosť v pohybe. Je pozoruhodné, že obe vnímajú svoje osobitné okolnosti a všetky z toho vyplývajúce dôsledky ako niečo úplne normálne. Ich matky pripravujú infúzie večer pred spaním, pripájajú infúzie k batohom a občasné pípnutie infúznej pumpy, keď sa infúzna hadička zablokuje, alebo také čistenie katétra sú súčasťou ich každodenných rituálov. Ana si už dokonca batoh dokáže nasadiť aj sama. Dokonca aj interakcia so súrodencami a inými deťmi je podľa zvyčajných pravidiel detského sveta. Pre Anu sú spoločné prechádzky s rodičmi a rodinným psom Aivou vždy výnimočnou udalosťou. Ak je katéter dostatočne chránený, dievčatá sa môžu kúpať a čľapkať, čo im najmä v letných mesiacoch na záhrade prináša veľa šťastných chvíľ. Rodiny Any a Emmy sa zoznámili na detskej klinike a odvtedy sú si blízke. Okrem spoločenskej stránky veci sú neoceniteľné aj praktické rady a vzájomná výmena skúseností, pokiaľ ide o každodenné opatrovateľské úlohy. Presnosť počas celej liečby a dodržiavanie vysokej úrovne hygieny sú základnými predpokladmi úspešnej a bezpečnej parenterálnej výživy v domácom prostredí. Obe rodiny vykonávajú tieto náročné úlohy neochvejne. V prípade potreby je k dispozícii špecializovaná organizácia ambulantnej starostlivosti (Kinderspitex), ktorá poskytuje pomoc.
Etické princípy a ukončenie arteficiálnej výživy
Nezačatie a ukončenie arteficiálnej výživy musí byť medicínskym rozhodnutím, ktoré bude vždy zohľadňovať etické princípy, ako je robenie dobra, nepoškodzovanie pacienta, jeho autonómiu a princíp spravodlivej alokácie zdrojov. Autonómia pacienta neznamená, že pacient má právo dostať všetku liečbu, ktorú si želá, ak táto liečba nie je medicínsky indikovaná. Predlžovanie života by sa nemalo stať predlžovaním utrpenia alebo zomierania. Kritériá na ukončenie parenterálnej výživy u pacientov s pokročilým nádorovým ochorením majú byť prediskutované pri vstupe do programu domácej parenterálnej výživy (DPV).
U pacientov s pokročilým nádorovým ochorením zostáva najkontroverznejšou otázkou podávanie parenterálnej výživy. Podľa odporúčaní Európskej spoločnosti pre enterálnu a parenterálnu výživu (ESPEN) je potrebné pri indikácii PV u pacientov s pokročilým nádorovým ochorením zadefinovať terapeutický cieľ, ktorý je nevyhnutne potrebné odkomunikovať s pacientom. V medicínskom rozhodovaní sa musia uplatniť etické princípy o rešpektovaní autonómie, zabezpečení priaznivého účinku liečby, nepoškodzovaní pacienta a tiež princíp spravodlivého prerozdeľovania zdrojov. Každý pacient má nárok dostať najlepšiu zdravotnú starostlivosť. Musíme si však uvedomiť, že niektoré liečebné postupy sú márne a predlžujú utrpenie na konci života alebo samotné zomieranie (nie život).
Ak by riziká podávanej liečby v danej klinickej situácii prevážili benefit, lekár má právo danú liečbu neindikovať alebo už začatú liečbu ukončiť. Predlžovanie života by sa nemalo stať predlžovaním zomierania. Je dôležité zdôrazniť, že ak bude arteficiálna výživa ukončená a arteficiálna hydratácia obmedzená, pacient bude mať zabezpečenú liečbu symptómov na konci života, ktorú najlepšie zabezpečí špecialista v paliatívnej medicíne.
Kritériá pre ukončenie parenterálnej výživy
Pri ukončení PV u pacientov s pokročilým nádorovým ochorením (alebo iným nevyliečiteľným ochorením) pretrvávajú kontroverzie v otázke, ako a kedy presne PV ukončiť. Pacienti, ktorých zaraďujeme do programu domácej parenterálnej výživy v našom centre pri Národnom onkologickom ústave (NOÚ) v Bratislave, majú odkomunikované kritériá na ukončenie PV pri vstupe do programu spolu s rizikami a terapeutickým cieľom. Najčastejšou indikáciou na podávanie PV u pacientov s pokročilým nádorovým ochorením je malígna črevná obštrukcia.
- Neschopnosť anabolizmu: Prejaví sa tým, že napriek podávanej PV klesá hmotnosť, znižuje sa fyzická výkonnosť, zhoršujú sa tzv. nutričné parametre v laboratórnom obraze (prealbumín, transferín, cholínesteráza, albumín). Následkom zníženého onkotického tlaku väzbových bielkovín v sére (tiež odrážajú schopnosť anabolizmu organizmu) sú prítomné edémy na dolných končatinách alebo pri dlhodobom ležaní sú edémy na laterálnych stranách trupu alebo podľa polohy, ktorú pacient preferuje.
- Zhoršovanie pečeňových funkcií: Hepatobiliárne komplikácie sa vyskytujú v 19 - 75 %. Hepatálne poškodenie môže byť cholestatické alebo fibrotické. Biopsia pri manažovaní dlhodobej PV nie je nutná, ale je potrebné redukovať PV. Ak sú hodnoty GMT, ALP a transamináz viac ako dvojnásobné oproti normálnym hodnotám, treba redukovať príjem energie (do 25 kcal/kg ideálnej hmotnosti/deň), príjem lipidov do 40 g/deň. Treba zachovať enterálny príjem, zabrániť prerastaniu baktérií do tenkého čreva.
- Nezabezpečenie sociálneho zázemia a/alebo neschopnosť spolupráce: Pri podávaní arteficiálnej výživy alebo hydratácie v domácom prostredí je vzhľadom na technické zabezpečenie nevyhnutné mať sociálne zázemie. Na základe sociálnej nespôsobilosti alebo opakovaného porušenia dohodnutého protokolu je možné pacienta z programu DPV vyradiť, aj keby to malo pre neho znamenať fatálne následky. Túto situáciu sme v praxi riešili u pacienta po radikálnej operácii pre karcinóm pankreasu. Pacient mal ťažkú malnutríciu pre exokrinnú insuficienciu po totálnej duodenopankreatektómii s opakovanými hnačkami. Malnutrícia bola aj príčinou opuchového stavu. Po začatí parenterálnej výživy na oddelení sme pozorovali klinické zlepšenie a prírastok na hmotnosti. Problém bol po prepustení pacienta domov. Po opakovanom nepriznaní kaválovej infekcie a neohlásení horúčky napriek poučeniu pacienta, dcéry a manželky sme urobili záznam do zdravotnej dokumentácie, pri ktorom sme zadefinovali problémy, pre ktoré sme ho z programu DPV vyradili: opakované neohlásenie horúčky pri zavedenom CVK. Nie je možné podávanie DPV v domácom prostredí u pacienta, ktorý nemá sociálne zázemie. Pacient a rodinný príslušník by sa mali naučiť manipulovať s centrálnym venóznym vstupom, rozoznať príznaky dysbalancie tekutín, naučiť sa vyšetriť moč na glukózu, rozoznať symptómy hyperglykémie a hypoglykémie. Veľmi dôležitým prvkom v edukácii pacientov zostáva monitorovanie naučených zručností a kvality života pacientov v programe DPV. Každý pacient by mal byť viazaný na lokálny tím špecialistov.
- Nezvládnuteľné komplikácie: Morbiditu a mortalitu pri dlhodobej PV znižuje najmä včasná diagnostika a liečba katétrových infekcií s incidenciou 0,14 - 0,83 epizódy na pacienta a rok a trombózy centrálnych venóznych katétrov (CVK) s incidenciou 0,03 epizódy na pacienta a rok.
- Obnovenie funkcie tráviaceho traktu: Počas programu DPV je tiež kritériom, často aj cieľom parenterálnej výživy.
Manažment pacientov s DPV a prevencia komplikácií
Pri zaraďovaní pacientov do programu DPV sa posudzuje ich celkový klinický stav, rozsah malfunkcie GIT-u a nutričné potreby organizmu. Na základe antropometrických a laboratórnych vyšetrení (absolútny počet lymfocytov, koncentrácia celkových bielkovín, albumínu, cholinesterázy, transferínu, cholesterolu, C-reaktívneho proteínu) stanovujeme typ a stupeň malnutrície, vypočítavame energetickú potrebu pacienta na základe Harrisovej-Benedictovej rovnice s koreláciou so základným ochorením pacienta, jeho fyzickou aktivitou a telesnou teplotou. Na základe odpadu bielkovín do moču (urea v moči) vypočítavame dusíkovú bilanciu pacienta. Diétny režim zahájime a následne upravujeme s ohľadom na nutričný a somatický deficit (prípravky enterálnej výživy) pacienta, komorbidity (diabetes mellitus, chronické obličkové ochorenie, cholestáza a pod.), stresové faktory. Klinické vyšetrenie a laboratórne parametre kontrolujeme v dvojtýždňových intervaloch (telesná hmotnosť, hladina bielkovín, albumínu, transferínu a lymfocytov).
V prípade prosperovania pacienta ponechávame nastavenú liečbu, v opačnom prípade a pri splnení inklúznych kritérií indikujeme DPV. Pacient indikovaný na DPV podstupuje tréningový program podľa manuálu DPV, v ktorom sa oboznamuje s DPV, prípravou vakov „all in one“ na podávanie do vyživovacieho katétra, starostlivosťou o nutričný katéter, učí sa zásady asepsy, skladovania infúznych roztokov, obsluhovania volumetrickej infúznej pumpy. Vzhľadom na potrebu dlhodobého podávania DPV sa k centrálnej kanylácii (v. subclavia, v. jugularis interna, resp. externa) používajú tunelizované Hickmanove alebo Broviakove katétre, alebo pod kožu umiestnené porty, ktoré sú zavádzané v spolupráci s cievnym chirurgom. Hickmanov katéter má vnútornú plochu pokrytú silikónovou alebo polyuretánovou výstelkou, ktorá má nízku trombogenicitu. Má dakrónovú manžetu, ktorá slúži na podkožnú fixáciu katétra a zabraňuje pomnoženiu a prieniku baktérií pozdĺž katétra z kože do podkožia. Pri správnom zavedení by mal byť koniec katétra umiestnený v pravej predsieni, alebo vo v. cava superior. V prípade dočasného podávania sa zavádza periférne zavádzaný centrálny katéter Seldingerovou metódou cez vv. brachiales a vv. basilicae, resp. v.
Pred demisiou pacienta do domáceho ošetrenia, pacient a jeden rodinný príslušník, sú preskúšaní z praktických zručností aplikovania „all in one“ vakov v domácom prostredí. Pacient je následne predvolaný na kontroly po týždni, po dvoch týždňoch, po mesiaci a následne každý mesiac až 3 mesiace. Správny manažment pacientov vyžadujúcich si DPV, vrátane SBS, môže výrazne zlepšiť ich kvalitu života a predísť vzniku komplikácií. Dĺžka podávania DPV je závislá od základnej diagnózy, od východiskového nutričného stavu pacienta a jeho komorbidít. Parenterálny režim u pacienta nastavujeme podľa aktuálnej potreby s možnosťou nielen centrálnej, ale aj periférnej aplikácie parenterálnej výživy, s uprednostňovaním postupného čo najskoršieho prechodu na enterálnu výživu a prirodzený spôsob stravovania. V neposlednom rade u pacientov s DPV je dôležité sociálne zázemie, resp. o pacientov s potrebou podávania DPV sa musí starať dostatočne odborne spôsobilý personál a v prípade komplikácií musí byť zabezpečená posteľová báza, čo je umožnené centrami DPV s multidisciplinárnou spoluprácou. Problematika DPV je dynamická a potrebuje príliv nových edukovaných lekárov a iných zdravotníckych pracovníkov, ktorí by dokázali reagovať a implementovať aktuálne novinky.
tags: #starostlivost #o #pacienta #pri #parenteralnou #vyzivou