Operácia vždy predstavuje zásah do organizmu, spojený s pobytom v nemocnici a následným obdobím hojenia. Pre úspešnú rekonvalescenciu a minimalizáciu rizika komplikácií je kľúčové pochopenie pooperačného stavu a správnej pooperačnej starostlivosti. Tento článok sa zameriava na komplexnú pooperačnú starostlivosť, so zvláštnym dôrazom na operácie prietrže (hernie) s použitím chirurgickej sieťky, vrátane predoperačnej prípravy, bezprostrednej pooperačnej fázy, starostlivosti po prepustení domov a možných komplikácií.
Čo je prietrž (hernia)?
Prietrž, odborne nazývaná hernia, predstavuje oslabenie alebo natrhnutie brušných svalov, čo umožňuje tukovým tkanivám alebo orgánom, ako sú črevá, preniknúť cez oslabené miesto. V mieste oslabenia sa vydúva obsah dutiny brušnej vo vaku vytvorenom pobrušnicou. Najčastejšie sa prietrže vyskytujú v slabinách (hernia inguinalis), pod slabinou - stehnová prietrž (hernia femoralis), v pupku (hernia umbilicalis) a v brušnej stene (hernia ventralis).
Princípy operácie prietrže
Jedinou liečbou prietrže je chirurgický zákrok, ktorý spočíva vo vrátení obsahu prietržového vaku do brušnej dutiny a spevnení oslabeného miesta. Princíp operácie spočíva v zlikvidovaní vaku (najčastejšie jeho resekciou) a následnom spevnení oslabenej steny plastikou. Plastika sa vykonáva buď zošitím vrstiev steny, alebo sa defekt steny vystuží vložením syntetickej sieťky. Laparoskopická operácia hernie zahŕňa vloženie sieťky cez dutinu brušnú pred pobrušnicu do miesta oslabenia, cez tri malé rezy v brušnej stene. Výkon je realizovaný miniinvazívnou technikou, kde sa odpreparuje vak pruhu a na defekt v brušnej stene sa fixuje sieťka. Operácia trvá približne 30 - 60 minút a stehy sa vyberajú na 8. - 10. pooperačný deň.
Historický vývoj a moderné techniky operácie hernie so sieťkou
Už pred viac ako sto rokmi Bassini publikoval svoj novátorský prístup k operáciám hernie, ktorý spočíval v anatomickej rekonštrukcii zadnej steny a stal sa zlatým štandardom. Napriek mnohým modifikáciám sa však percento recidív podarilo znížiť len na úroveň 10%. V druhej polovici dvadsiateho storočia sa pozornosť chirurgov zamerala na redukciu napätia sutúry tkanív pri konvenčných operáciách. Začiatkom sedemdesiatych rokov Read demonštroval, že za neúspech plastík inguinálneho kanála je zodpovedná slabosť kolagénu a odporučil študovať možnosti použitia prostetických materiálov. V tom istom čase Usher zaviedol radikálne novú plastiku aplikáciou polypropylénovej sieťky. V 80. rokoch Lichtenstein napriek skepticizmu kolegov zdôrazňoval dôležitosť aplikácie polypropylénovej siete ako prostriedku na zníženie tenzie a zaviedol princíp "tension-free repair". Výsledky jeho prác ukázali, že táto metodika je bezpečná, efektívna a najmä viedla k zníženiu percenta recidív na menej ako 1%. Ďalším krokom bola aplikácia sieťky zo zadného prístupu pri zachovaní tension-free zásady, ktorú propagoval Stoppa. Nástup endoskopickej techniky ďalej rozšíril operačnú techniku inguinálnych hernií.
Už v roku 1989 urobil Dulucq prvú totálnu extraperitoneálnu operáciu inguinálnej hernie (TEP) a publikoval ju v roku 1991. McKernan vypracoval metodiku prakticky súbežne a svoje výsledky publikoval v roku 1993. Prvú laparoskopickú transperitoneálnu operáciu inguinálnej hernie (TAPP) urobil v roku 1990 Schultz. Laparoskopia priniesla operáciám hernie nový rozmer spojením všetkých pozitívnych trendov získaných pri klasických operáciách. Patria sem prístup k myopektineálnemu otvoru zo zadného prístupu a dodržanie tension-free zásady ošetrenia, ako aj všetky výhody laparoskopického operovania, ako sú menšia pooperačná bolestivosť vyplývajúca z absencie kožnej incízie, znížené požiadavky na pooperačnú analgéziu, skrátená rekonvalescencia a rýchlejší návrat do každodennej fyzicky náročnej aktivity. Transabdominálny prístup umožňuje aj peroperačné posúdenie kontralaterálnej strany, kde až 11.2% hernií nie je predoperačne diagnostikovaných pri bežnom klinickom vyšetrení a umožňuje tak pri jednom výkone ošetriť obe strany. V súčasnosti sa prakticky používajú obe techniky - TEP aj TAPP - podľa preferencie pracoviska. TAPP býva kritizované pre potenciálne komplikácie, akými sú poranenia čriev a adhézie čriev k implantovanému prostetickému materiálu, čo sa však minimalizuje dôkladnou sutúrou peritonea. Ďalšou nevýhodou je nutnosť fixácie sieťky svorkami alebo špirálovitými spinkami do periostu a brušnej steny, následkom čoho vznikajú neuralgie. Pri TEP zostáva dutina brušná intaktná, pretože celý zákrok sa realizuje preperitoneálne, a nevyžaduje fixáciu sieťky. Zhodnotením výsledkov multicentrickej štúdie porovnávajúcej TAPP vs TEP sa zistilo, že totálna extraperitoneálna plastika umožňovala rýchlejší návrat do normálnej aktivity, mala kratšiu práceneschopnosť, menej komplikácií, menší výskyt recidív a menej poškodení nervov.
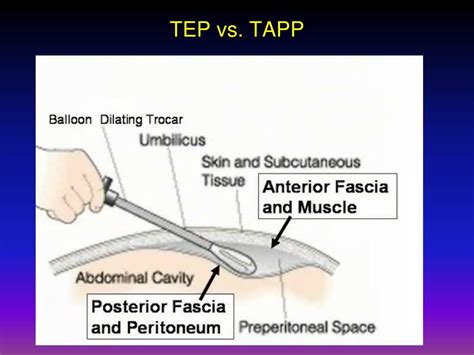
Riziká a prevencia recidív pri laparoskopickej operácii hernie
Pokiaľ ide o recidívy, tieto sa po laparoskopicky operovaných herniách vyskytujú najčastejšie v prvom roku po operácii a bývajú spôsobené dislokáciou sieťky, zatiaľčo po klasickej operácii sa v prevažnej miere vyskytujú po prvom roku. Najčastejšími príčinami recidív pri laparoskopickej operácii sú použitie malej sieťky, a to najmä pri TAPP, lebo tu je niekedy ťažšie vytvoriť priestor pre dostatočne veľkú sieťku, pri TEP je to nesprávne lokalizovaná sieťka. Predpokladom správnej techniky je preto použitie dostatočne veľkej sieťky, ktorá presahuje myopectineálny otvor najmenej o 2 cm po celom obvode u fixovanej a najmenej 3 cm u nefixovanej. Sieťka má mať veľkosť minimálne 10 x 15 cm. Laparoskopická inguinálna hernioplastika je ideálna metóda na ošetrenie recidivujúcich hernií a s úspechom je použiteľná aj pri skrotálnej hernii. Aeberhard vo svojej multicentrickej štúdii zahŕňajúcej 1605 výkonov TAPP a TEP zistili recidívu hernie po roku sledovania u 1.3% pacientov. Presnejšie vyhodnotenie percenta recidív však bude možné až po dlhšej dobe sledovania. Laparoskopická inguinálna hernioplastika je vhodná aj na ambulantné použitie v rámci "day-care surgery". Pri zhodnotení celkových nákladov na samotný výkon pri TEP sa cena extraperitoneálnej herniorhafie pri použití resterilizovateľných nástrojov vyrovná štandardnej Lichtensteinovej operácii. Okrem uvedených metód je aj snaha o minimalizovanie operačného času, ako to popisuje Czudek a spol. pri IPOM - metóde. Ide o intraperitoneálnu onlay-mesh metódu, kde použili nový druh sieťky, pri použití ktorej nie je nutná sutura peritonea, pretože sieťka je impregnovaná silikónom a nespôsobuje zrasty črevných kľučiek so sieťkou. Laparoskopická inguinálna hernioplastika predstavuje syntézu dlhoročného výskumu v oblasti hľadania optimálnej rekonštrukcie inguinálneho kanála so všetkými výhodami laparoskopického prístupu.
Totálna extraperitoneálna (TEP) laparoskopická oprava inguinálnej hernie | Nucleus Health
Kontraindikácie k laparoskopickej operácii hernie
Všeobecné základné kontraindikácie k laparoskopickej operácii hernie zahŕňajú:
- Inkarcerácia (zaškrtenie) hernie
- Zápalové zmeny v dutine brušnej - riziko infekcie sieťky
- Pacient s ascites - sieťka sa nefixuje a "pláva" v ascite
Pre vykonanie laparoskopickej mesh plastiky je potrebný základný laparoskopický set, dva ihelce, sieťka a herniový stapler (napr. EMS stapler a Prolenová sieťka - Johnson&Johnson).
Priebeh laparoskopickej operácie hernie TAPP metódou
Na pracovisku vykonávame laparoskopickú hernioplastiku od roku 1998, pričom všetkých pacientov sme dosiaľ operovali TAPP metódou. Pacient je operovaný v celkovej anestézii, v hlbokej relaxácii, v polohe na chrbte. Operatér stojí kontralaterálne k hernii - ak je hernia vpravo, operatér stojí po ľavom boku pacienta a naopak. Asistent - kameraman stojí na opačnej strane ako operatér. Pri hernioplastike je možné použiť ako elektrokoagulačný háčik, tak laparoskopické nožnice napojené na elektrokoaguláciu. Okrem toho môžeme použiť 10mm harmonické nožnice, 5mm harmonické nožnice alebo 10mm harmonický koagulačný háčik. Na pracovisku pracujeme s Prolenovou sieťkou a na jej fixáciu používame hernia stapler EMS. Používame 3 trokary. Veľkosť a umiestnenie trokarov môže byť rôznorodé. Je možné použiť 5mm alebo 3mm optiku a teda supraumbilikálne môže byť 5mm alebo 3mm trokar. Jeden z portov by mal byť 11mm - na lepšie vloženie sieťky do dutiny brušnej. Tretí port môže byť 5mm alebo tiež 3mm. Štandardne zavádzame supraumbilkálny port (3 alebo 5mm), potom buď obidva ďalšie porty na strane operatéra - kontralaterálne k hernii, alebo jeden v úrovni umbilika v pravom mezogastriu a druhý v úrovni umbilika v ľavom mezogastriu.
Operáciu začíname polcentimetrovým kožným rezom v strednej línii, tesne nad umbilikom, bez vypreparovania fascie - kožu dvíhame po stranách incízie. Potom zavádzame Veresovu ihlu a po jej vniknutí do dutiny brušnej robíme skúšku pomocou aspirácie do striekačky, pomocou vstrieknutia fyziologického roztoku do dutiny brušnej a pozorovaním voľného pádu kvapky do ihly. Nasleduje insuflácia CO2, vytvorenie pneumoperitonea na 12 torrov, pričom pacient musí byť dokonale relaxovaný a musíme sledovať prietoky a tlaky v dutine brušnej. Potom nasleduje zavedenie laparoskopickej kamery s optikou a revízia orgánov dutiny brušnej. Okrem portu pre optiku s kamerou, zavádzame už pod kontrolou zraku ďalšie porty. Po zavedení portov si vizuálne prezrieme celú dutinu brušnú. Kontrolujeme obidve inguinálne oblasti, aby sme neprehliadli bilaterálnu herniu, aj keď klinicky nemusí byť manifestná. Ak je v herniovom vaku obsah, pomocou graspera uchopíme obsah a uvoľníme ho pomocou HS z herniového vaku. Po uvoľnení obsahu alebo ak je herniový vak voľný, uchopíme grasperom peritoneum tesne nad herniovým vakom, mediálne od herniového vaku v oblasti mediálnej pliky. Potom pomocou HS otvárame peritoneum v polohe P1 s frekvenciou F5 oblúkom ponad herniový vak na laterálnu stranu. Otvorenie peritonea musí byť dostatočne veľké, aby sme potom mohli použiť Prolenovú sieťku veľkosti aspoň 7,5 x 15 cm. Po otvorení peritonea kontrolujeme hemostázu a pri krvácaní koagulujeme pomocou HS v polohe P3 s frekvenciou F3. Nasleduje uvoľnenie otvoreného peritonea od preperitoneálneho tuku tak, aby sa vytvoril dostatočne veľký priestor nad aj pod herniovým vakom. Je to veľmi dôležité preto, aby sa nám na konci operácie pri suture peritonea „nezrolovala“ sieťka pre nedostatok miesta. Peritoneum uvoľňujeme hlavne preparáciou natupo. Potom nasleduje uvoľnenie herniového vaku od okolitých štruktúr. Pomocou HS prerušíme svalové vlákna kremasterového svalu. Od spermatických ciev a duktus deferens uvoľňujeme herniový vak pokiaľ možno natupo pomocou ťahu buď dvoch grasperov, alebo graspera a HS. Pri krvácaní koagulujeme pomocou HS v polohe P2 alebo P3 s frekvenciou F3 alebo F5. Ak je herniový vak malý, snažíme sa o uvoľnenie celého vaku. Ak je však herniový vak veľký, alebo ide o skrotálnu herniu, môžeme herniový vak prerušiť pomocou HS v polohe P1 alebo P2 s frekvenciou F3. Pozor na krvácanie a na poškodenie - prerušenie spermatického povrazca. Distálnu časť prerušeného herniového vaku necháme vkĺznuť do skróta. Nasleduje kontrola hemostázy. Potom si musíme vypreparovať ukotvenie ligamentum Cooperi na periost mediálne od anulus inguinalis. Vypreparujeme si ho pomocou HS v polohe P1 s frekvenciou F3 alebo F5, v dĺžke asi 2-2,5 cm. Následne vložíme Prolenovú sieťku - u nás s rozmerom 7,5 x 15 cm 11mm trokarom pomocou graspera s redukciou, sieťku rozvinieme a uložíme do preperitoneálneho priestoru tak, aby sme prekryli otvor po hernii a aby sme prekryli aj vypreparované ukotvenie ligamentum Cooperi. Sieťku kladieme v podstate až na mnohokrát viditeľné cievy v oblasti prechodu cez femorálny kanál. Potom pomocou EMS herniového staplera vykonáme najčastejšie „trojbodovú“ fixáciu sieťky. Dvakrát do ligamentum Cooperi v rozpätí asi 1,5-2 cm a tretíkrát do prednej brušnej steny nad otvorom po hernii. V prípade nedostatočnosti samozrejme môžeme použiť viacnásobnú fixáciu. Nasleduje kontrola hemostázy. Ak je herniový vak voľný, môžeme ho použiť pri suture peritonea nad sieťkou. Ak je herniový vak tuhý, deformovaný, môžeme ho resekovať pomocou HS v polohe P1 s frekvenciou F5. Potom nasleduje uzatvorenie peritonea buď pomocou hernia staplera, alebo sutúrou. Ak peritoneum suturujeme, tak používame pokračujúci steh Vicrylom-loopom 2/0 alebo 3/0 na ski ihle. Pri resekovanom herniovom vaku tento extrahujeme, prípadne vypláchneme a odsajeme oblasť malej panvy a operáciu ukončíme exsufláciou CO2, extrakciou inštrumentov a trokarov. Nasleduje sutúra kože. Pri použití elektrokoagulačného háčika alebo nožníc je postup rovnaký ako pri použití HS. Po otvorení peritonea oblúkom ponad herniový vak v dostatočnej dĺžke, sa snažíme hlavne o tupú preparáciu. Pri krvácaní použijeme buď koaguláciu alebo klipy. Preparácia, uloženie sieťky, jej fixácia a sutúra peritonea je rovnaká ako pri použití HS.
Predoperačná príprava
Pred operáciou je nevyhnutné poradiť sa s chirurgom o možných komplikáciách a rizikách. Pacient by mal byť informovaný o priebehu operácie, type použitej anestézie a očakávanom pooperačnom priebehu. Dôležité je tiež informovať lekára o všetkých užívaných liekoch a alergiách. Operácia vždy znamená zásah do organizmu, pobyt v nemocnici a rôzne dlhú dobu hojenia. Už pred operáciou sa preto oplatí vedieť, ako vyzerá pooperačný stav, pooperačná starostlivosť a aké pooperačné komplikácie sa môžu vyskytnúť. Predoperačná starostlivosť sa začína rozhodnutím o operačnom zákroku ako jednej z možností liečby chirurgického ochorenia pacienta a končí sa transportom a prevzatím pacienta na operačnú sálu. Každý operačný zákrok predstavuje určitý zásah do centrálneho organizmu a je stresujúci tak pre pacienta, ako aj pre rodinných príslušníkov.

Bezprostredná pooperačná starostlivosť
Bezprostredne po operácii je pacient prevezený na pooperačnú izbu, kde sú mu vnútrožilovo podávané tekutiny a lieky proti bolesti. V pooperačnom období môže pacient prijímať tekutú stravu 2-3 hodiny po ukončení zákroku, pokiaľ nemá napínanie na dávenie v rámci reakcie na anestéziu. Ďalšie dni môže prejsť na normálny stravovací režim. Bezprostredná pooperačná starostlivosť predstavuje starostlivosť v prvej hodine po operácii, kedy je jedinec ohrozený vážnymi komplikáciami vyplývajúcimi najmä z účinkov celkovej anestézie. Následná pooperačná starostlivosť sa pacientovi poskytuje na bežnej ošetrovateľskej jednotke po stabilizácii celkového zdravotného stavu. Cieľom ošetrovateľskej starostlivosti v tomto období je eliminovať riziko vzniku pooperačných komplikácií na minimum a podporiť návrat zdravotného stavu pacienta na optimálnu úroveň.
Zvládanie bolesti po operácii
Prvé pooperačné dni sa môžu niesť v znamení bolesti. Druh a intenzita bolesti závisí od typu a rozsahu operácie. Pooperačná liečba môže zahŕňať aj lokálne anestetiká, ktoré zaistia miestne znecitlivenie a zamedzia vnímaniu bolesti. Medzi pooperačné opatrenia na zvládanie bolesti patria aj studené obklady, rôzne relaxačné techniky a alternatívne spôsoby zmierňovania bolesti.
Starostlivosť o pooperačnú ranu a jazvu
Po každej operácii zostane v mieste zákroku na tele pooperačná rana a následne jazva. Otvorené operácie, pri ktorých sa chirurg dostáva do miesta zákroku klasickým rezom, prinášajú väčšie jazvy. Kontrolujte pravidelne stav pooperačnej rany alebo čerstvej jazvy. Ranu niekoľko dní po operácii nenamáčajte a so sprchovaním počkajte, kým to nedovolí váš lekár. Kýchanie a kašľanie môže v prvých dňoch po operácii spôsobiť rozostup rany. Po vytvorení jazvy môžete začať s jej premazávaním a tlakovou či inou masážou podľa odporúčania lekára. Pokiaľ sa pooperačný stav jazvy zhorší a objaví sa na nej opuch, začervenanie alebo iné zmeny, konzultujte jej podobu s lekárom. V rámci komplexnej pooperačnej starostlivosti je dôležité, aby boli pacienti opatrní pri kúpaní alebo sprchovaní, a aby si počas niekoľkých dní nenamočili miesto operačného rezu.

Starostlivosť po prepustení domov
Pred prepustením pacienta do domáceho prostredia sa zdravotnícky personál uistí, že pacient môže jesť, piť, močiť a chodiť. Pacientom sa odporúča zabezpečiť si odvoz zo zariadenia a pomoc na niekoľko dní po operácii. Možné neskoré komplikácie ukazujú, že je nutné sledovať zdravotný stav aj po prepustení do domáceho liečenia a v prípade akýchkoľvek pochybností vyhľadať lekársku starostlivosť.
Aktivity a obmedzenia
Po návrate domov sa môžu pacienti pokúsiť pomaly a zľahka o návrat k svojim bežným denným aktivitám. Mierne cvičenie, ako chôdza, je odporúčané na zlepšenie krvného obehu a zrýchlenie liečebného procesu. Pacienti by sa však mali vyvarovať nadmernej záťaži, ako je zdvíhanie ťažkých predmetov, počas štyroch až šiestich týždňov po operácii. Po operácii sa začnite čo najskôr hýbať, aby ste opäť získali potrebnú svalovú silu. Nezabúdajte dostatočne piť.
Kontroly a rekonvalescencia
Pacient prichádza na kontrolu 24 hodín od operácie. Stehy sa odstraňujú na 7 až 10 deň. Dĺžka práceneschopnosti je individuálna, trvá približne 2 - 4 týždne. Plné zotavenie môže trvať od 1-6 týždňov, čo závisí od rozsahu vykonaného zákroku. Hojenie a zotavenie po operácii je možné podporiť rôznymi alternatívnymi metódami, ako je homeopatia, akupunktúra, masáže či rôzne relaxačné techniky. Podporná homeopatická liečba vedená skúseným homeopatom môže mať priaznivý vplyv na bolesť, svrbenie, opuch či modriny v mieste operácie. Využíva sa tiež na zmiernenie únavy či úzkosti súvisiace so zákrokom.
Možné komplikácie po operácii
Ako po každej operácii, aj po operácii prietrže sa môžu vyskytnúť komplikácie. Každá operácia má svoje riziká. Všetky tieto stavy vyžadujú rýchly zásah lekára, ktorý určí adekvátny postup a liečbu.
Skoré pooperačné komplikácie
Medzi skoré pooperačné komplikácie patria: horúčka, bolesť, zmeny vnímania, krvácanie, trombóza, urologické problémy či narušené hojenie rany. Komplikácia v podobe rozostupu rany sa objavuje najčastejšie medzi 7. a 10. dňom. Hlboká žilová trombóza a pľúcna embólia patrí medzi hlavné pooperačné komplikácie a často sú pre pacientov fatálne. Skoré pooperačné komplikácie nastávajú v mnohých prípadoch ešte počas hospitalizácie, preto ich môže odhaliť a riešiť lekár priamo v nemocnici.
Neskoré pooperačné komplikácie
Za neskoré pooperačné komplikácie sa považujú napríklad: prietrž (recidíva), rôzne zrasty, neúspech operácie a nutnosť zákrok opakovať, keloidná jazva (silná vystúpená jazva).
Špecifické komplikácie po operácii prietrže
- Krvácanie v rane: Krvácanie v mieste operačného rezu je možná komplikácia, ktorá si môže vyžadovať ďalší chirurgický zákrok na zastavenie krvácania.
- Hojenie rany so zápalom: Infekcia operačnej rany môže spomaliť hojenie a vyžadovať liečbu antibiotikami.
- Roztrhnutie plastiky a recidíva prietrže: V zriedkavých prípadoch môže dôjsť k roztrhnutiu plastiky, čo vedie k recidíve prietrže.
- Pooperačné bolesti z možného poranenia nervu: Počas operácie môže dôjsť k poraneniu nervu, čo spôsobuje pooperačné bolesti.
- Neprijatie cudzorodého materiálu v prípade použitia sieťky: Ak sa pri operácii použije sieťka, telo ju môže odmietnuť, čo vedie k zápalu a iným komplikáciám.
Pre minimalizáciu rizika komplikácií je dôležité dodržiavať pokyny lekára, vyhýbať sa nadmernej záťaži, udržiavať ranu čistú a suchú a sledovať príznaky infekcie.
Dôležitosť konzultácie s lekárom
Ak zažívate niečo neobvyklé, neváhajte a okamžite sa poraďte so svojím lekárom. Správnu diagnózu môže stanoviť iba lekár. Neodkladajte liečbu, a ak máte akékoľvek zdravotné ťažkosti alebo pochybnosti o svojom zdravotnom stave, navštívte odborného lekára. Liečbu po operácii môže určiť iba lekár po zvážení Vášho celkového zdravotného stavu. Symptomatická liečba sa zameriava na prejavy alebo príznaky (symptómy) ochorenia.
tags: #pooperacna #starostlivost #sietka