Cievna mozgová príhoda (CMP), často označovaná aj ako mozgový infarkt alebo porážka, predstavuje závažný zdravotný problém s potenciálne devastujúcimi následkami. Je to ochorenie mozgu spôsobené náhle vzniknutou poruchou cievneho zásobenia. Na celom svete sú CMP jednou z najčastejších príčin morbidity a mortality, ale aj dlhodobej invalidity. CMP patrí k popredným príčinám invalidity s bohatou symptomatológiou bez ohľadu na príčinu poruchy cievneho zásobenia mozgu. Úspešná rehabilitácia a návrat pacienta do bežného života si vyžadujú komplexnú a koordinovanú starostlivosť, ktorej súčasťou je aj kvalitná ošetrovateľská starostlivosť.
Cievna mozgová príhoda vzhľadom na svoju variabilitu v množstve a intenzite symptómov vyžaduje od ošetrujúceho personálu komplexný a multidisciplinárny prístup. Starostlivosť o pacienta s CMP je náročná a dlhodobá, a preto je dôležité hneď na začiatku získať ho pre aktívnu spoluprácu.
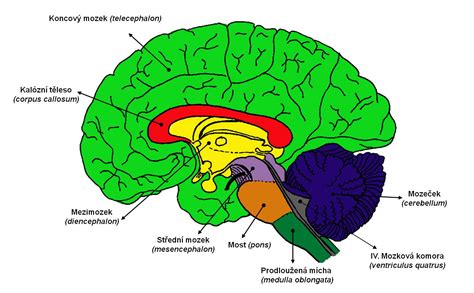
Definícia a typy cievnej mozgovej príhody
Cievna mozgová príhoda nastáva, keď je prietok krvi do mozgu prerušený, čo vedie k poškodeniu mozgových buniek. Existujú dva hlavné typy CMP:
- Ischemická CMP: Spôsobená buď nedokrvením (ischémiou), vtedy hovoríme o ischemickej CMP. Vzniká v dôsledku zablokovania cievy, ktorá zásobuje mozog krvou (napr. trombom alebo embolom). Ischemická mozgová príhoda predstavuje približne 80 % prípadov. Až 85 - 90 % mozgových príhod je spôsobených ischémiou.
- Hemoragická CMP: Spôsobená krvácaním, vtedy hovoríme o hemoragickej CMP. Vzniká v dôsledku prasknutia cievy v mozgu a krvácaním do mozgového tkaniva. Menšiu časť CMP predstavujú stavy, keď praskne samotná cieva alebo aneuryzma. Samostatné a špecifické je krvácanie do mozgových obalov, tzv. subarachnoidálne krvácanie.
V mnohých prípadoch je rozpoznanie ischemického a hemoragického iktu podľa klinických príznakov nemožné. Fiksa (2016) uvádza, že len subarachnoidálne krvácanie má špecifický klinický obraz. V úvode môže byť krátka porucha vedomia, takmer vždy nastupuje prudká bolesť hlavy, často so zvracaním.
Príznaky cievnej mozgovej príhody
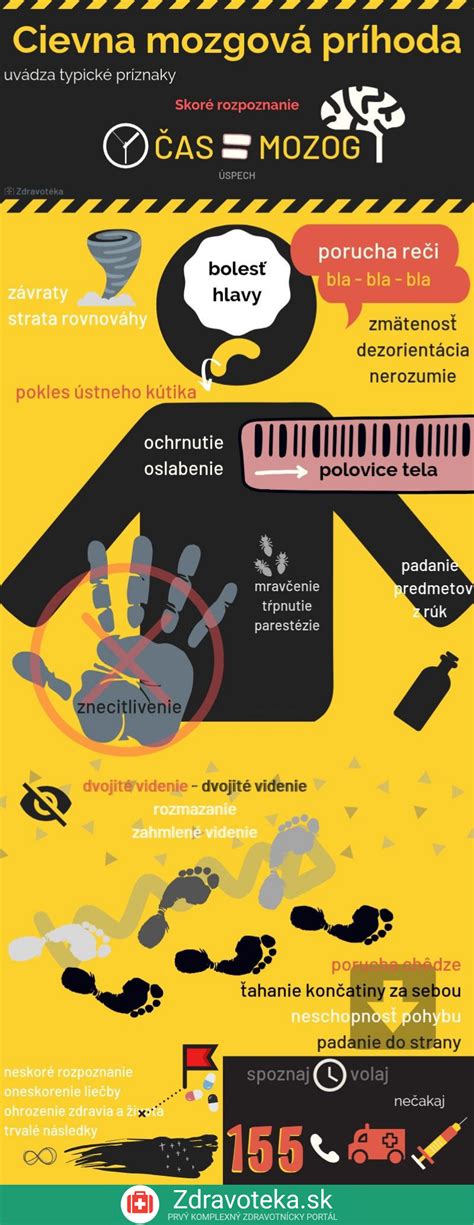
Klinický obraz náhlej cievnej mozgovej príhody je variabilný a je závislý od typu poruchy mozgovej cirkulácie, jej lokalizácie a rozsahu postihnutia mozgového tkaniva. Každý človek dokáže rozoznať tri hlavné príznaky cievnej mozgovej príhody - pokles ústneho kútika, slabosť, ktorá sa prejavuje ako neschopnosť udržať obe ruky v predpažení, a nezrozumiteľná reč. Tieto tri príznaky sa dajú ľahko zapamätať aj podľa anglickej skratky FAST (v preklade z angličtiny: rýchlo). Písmeno F (z ang. skratky face) - tvár, písmeno A (z ang. skratky arm) - ruka, písmeno S (z ang. skratky speech) - reč. Písmeno T (z ang. skratky time) značí čas, pretože je veľmi dôležité konať rýchlo. Ľudia, ktorí majú cievnu mozgovú príhodu, potrebujú čo najrýchlejší prístup k lekárskej zdravotnej starostlivosti. Je preto nevyhnutné zvyšovať povedomie o príznakoch mozgovej mŕtvice, a to aj u cieľovej skupiny detí a mladých ľudí.
Podľa Mesárošovej (2013) sú najčastejšími príznakmi CMP:
- Slabosť, ochrnutie polovice tela, no poruchy hybnosti môžu byť aj na všetkých končatinách.
- Poruchy prehĺtania.
- Poruchy reči, porucha tvorby a porozumenia reči a porucha schopnosti čítať, písať a počítať.
- Bolesti hlavy, nauzea, zvracanie.
- Strata svalového tonusu: nemožnosť normálnych kontrolovaných pohybov.
- Inkontinencia.
- Poruchy vnímania a strata zmyslového rozlišovania (problémy s hmatom, zrakom, sluchom, rečou, čuchom a rovnováhou).
- Psychologické a emocionálne problémy.
- Objavenie sa depresie úzkosti, zmeny nálady.
- Problémy s chápaním - postihnutie pamäti, sústredenia a pod.
Sociálne následky CMP
Okrem týchto ťažkostí môžu byť poruchy reči, psychologické problémy, poruchy intelektu, problémy v zamestnaní, sociálne a rodinné problémy.
- Vedie k izolácii v rámci rodiny, spoločnosti.
- Zníženie príjmov v rodine.
Cievná mozgová príhoda (MUDr. Martin Kucharík, PhD) - TA3
Komplexná ošetrovateľská starostlivosť: Základný kameň rehabilitácie po CMP
Komplexná ošetrovateľská starostlivosť je multidisciplinárny prístup, ktorý zahŕňa rôzne aspekty starostlivosti o pacienta po CMP. Jej cieľom je minimalizovať následky CMP, podporiť rehabilitáciu a zlepšiť kvalitu života pacienta. Včasná rehabilitácia pacientov po CMP zvyšuje šancu na hodnotný život. V rámci komplexnej ošetrovateľskej starostlivosti identifikujeme niektoré významné oblasti, ktoré môžeme u pacienta postihnutého cievnou mozgovou príhodou pokladať za špecifické. Ide napríklad o špecifiká v oblasti interpretácie vitálnych funkcií, v starostlivosti o stravovanie, komunikáciu a prístup k pacientovi. Na súpis menovaných špecifík v rámci komplexnej ošetrovateľskej starostlivosti je nutné prihliadať v kontexte individualizovaného prístupu ku každému pacientovi, pretože nie pri každom je vyhovujúce alebo realizovateľné všetko.
Starostlivosť o pacienta s CMP zahŕňa:
- Hygienická starostlivosť.
- Starostlivosť o stravovanie a príjem tekutín.
- Polohovanie pacienta.
- Rehabilitácia.
- Učenie samostatnosti v bežných denných aktivitách.
Monitorovanie vitálnych funkcií a neurologického stavu
Pravidelné monitorovanie vitálnych funkcií (krvný tlak, pulz, dýchanie, teplota) je nevyhnutné na včasné odhalenie komplikácií. Neurológ je zodpovedný za presnú diagnostiku neurologickej poruchy bezprostredne po príchode pacienta do nemocnice vrátane indikácie CT vyšetrenia.
Krvný tlak
Pri ischemických cievnych mozgových príhodách dochádza v prvých dňoch k zvýšeniu tlaku krvi (TK), ktorý môže po niekoľkých dňoch klesať spontánne na pôvodné hodnoty. U väčšiny pacientov v akútnej fáze mozgového infarktu zisťujeme vzostup TK nad 160/90 mmHg. Pokiaľ nie sú hodnoty tlaku krvi enormne vysoké (viac ako 200/120 mmHg), alebo pokiaľ nie je iktus sprevádzaný ďalšími závažnými stavmi (aortálna disekcia, zlyhanie srdca, akútny koronárny syndróm), s antihypertenznou liečbou sa radšej vyčkáva. Liečba je indikovaná v prípade plánovanej trombolytickej liečby pri tlaku krvi viac ako 180/110 mmHg. Cieľom liečby je udržať u pacienta miernu hypertenziu, ktorá je vhodná pre zachovanie náležitej perfúzie pri zvýšenom intrakraniálnom tlaku spôsobenom edémom v okolí mozgového infarktu. Príliš razantné znižovanie tlaku krvi pri akútnej ischemickej cievnej príhode nie je prospešné. Terapeutické zníženie tlaku krvi bezprostredne po ikte sa považuje za škodlivé a jeho výrazné zníženie môže byť príčinou nielen tichých infarktov, ale aj symptomatických ischemických príhod. Pri mozgovom krvácaní znižujeme tlak krvi už od hodnôt 180/105 mmHg. Vysoké hodnoty krvného tlaku sprevádzajú väčšinu hemorágií a ich normalizácia je jedným z hlavných problémov akútneho štádia. Cieľom je zníženie hodnoty systolického TK pod 140 mmHg, s dlhodobým cieľom udržať hodnoty do 130/80 mmHg. Ojedinele sa u pacientov s ložiskovou ischémiou alebo krvácaním vyskytuje hypotenzia, prakticky výlučne v rámci iných komplikácií (hypovolémia, kardiálne zlyhanie).
Telesná teplota
Za neuroprotektívny postup je považované udržiavanie normotermie. Zvýšená telesná teplota pravdepodobne zväčšuje rozsah mozgovej ischémie a zhoršuje výsledný stav pacienta. Cieľom sú hodnoty telesnej teploty do 37,5 °C, pri teplote nad 38,5 °C je na mieste fyzikálne chladenie.
Oxygenácia
U pacientov s mozgovým infarktom je potrebné zaistenie adekvátnej oxygenácie. Oxygenoterapia je indikovaná pri saturácii krvi kyslíkom pod 95 %.
Polohovanie a prevencia komplikácií z imobility
Pacienti po CMP sú často imobilní alebo majú obmedzenú hybnosť. Dôsledné polohovanie a pravidelné zmeny polohy sú kľúčové pre prevenciu preležanín (dekubitov), kontraktúr a pneumónie. Dôležitý je komplexný ošetrovateľský manažment imobilného pacienta a komplexný ošetrovateľský manažment pacienta ohrozeného vznikom a rozvojom imobilizačného syndrómu.
Správne polohovanie tela je mimoriadne dôležité predovšetkým v akútnej fáze CMP. Dobré polohovanie pomáha:
- Zabrániť spasticite až kontraktúram.
- Zabrániť bolestivým pleciam.
- Predchádzať preležaninám.
- Predchádzať problémom s obehom (krvným aj lymfatickým).
- Posielať do mozgu normálne povely.
- Podporovať rozpoznanie a uvedomenie si postihnutej strany.
Pacienta polohujeme každé 2 hodiny a striedame polohy na chrbte, oboch stranách, bruchu. Pri zmene polohy pacienta premasírujeme miesta vystavené najväčšiemu tlaku masážnym gélom. Pacienti sú náchylní na vznik komplikácií spojených s inaktivitou. Z hľadiska ich prevencie sestra realizuje ošetrovateľskú rehabilitáciu, ktorá zahŕňa aj polohovanie pacienta s dôrazom na správne (fyziologické) postavenie kĺbov na končatinách. Snažíme sa o tzv. antispastické polohy.
Najvýhodnejšou polohou pre pacienta, v ktorej by mal zotrvávať čo najviac času počas 24 hodín, je ľah na paretickom boku, ktorý povzbudzuje vnímanie ochrnutej polovice tela. Najmenej žiaduca je poloha v ľahu na chrbte, v ktorej sa zvyšuje spasticita a riziko vzniku dekubitov.
Postupne začíname vysadzovanie na lôžku:
- Posadzovanie na lôžku so spustenými nohami z lôžka (chodidlá musia byť rovno na podlahe, koleno a členok ohnuté v 90 stupňovom uhle).
- Posadzovanie do kresla.
- Nácvik stoja a rovnováhy.
- Nácvik chôdze.
Polohu pacienta udržujeme pomocou vankúšov, vatových venčekov, prestieradiel, drevených debničiek. Lôžko pacienta vybavíme bočnicami, hrazdičkou pre uľahčenie pohybu, lebo po správnom pasívnom polohovaní sa pacient začne polohovať na lôžku sám.
Správne polohovanie:
- Ramenný a stehenný kĺb udržovať smerom dopredu, noha je mierne otočená dovnútra, chodidlo smeruje hore, coxa, koleno mierne ohnuté a horná končatina je otočená von, dlaň je otvorená, prsty a palec natiahnuté, ruka v naznačenej dorzálnej flexii.
- Pri zvýšenom svalovom napätí ruky, do ruky pacienta môžeme vložiť valček (zrolovaný ručník), alebo použijeme dlahu, v ktorej je ruka vo funkčnej polohe.
- Pri posadzovaní trup musí byť vzpriamený, preto pacient musí byť dobre podložený vankúšmi. Rameno je ťahané dopredu, pričom paža je vytočená von a natiahnutá.
- K pacientovi vždy pristupujeme a akúkoľvek asistenciu poskytujeme z postihnutej strany. Hovorte k nemu tiež z postihnutej strany, váš hlas mu bude stimulovať jeho sluch a zrak, čím dostáva dôležitú zmyslovú stimuláciu.
- Pri nácviku stoja si pacient musí osvojiť správnu polohu v stoji. To znamená, že váha tela musí byť prenášaná cez pätu, pričom celé chodidlo je na podlahe a smeruje rovno dopredu, koleno je mierne ohnuté, stehenný kĺb smeruje dopredu.
- Na požiadanie vás rehabilitačná sestra naučí správne postupovať pri polohovaní pacienta po CMP, pred následným prepustením do domácej starostlivosti.

Starostlivosť o kožu a prevencia dekubitov
Poškodenie kože a vznik dekubitov sú častou komplikáciou u imobilných pacientov. Dôkladná starostlivosť o kožu, pravidelné premasťovanie a používanie antidekubitných pomôcok sú nevyhnutné pre prevenciu dekubitov. V prípade ich vzniku je dôležitý komplexný ošetrovateľský manažment pacienta s dekubitom. Komplexný ošetrovateľský manažment predchádzania vzniku dekubitov u rizikového pacienta je taktiež dôležitý.
Lôžko pacienta a osobná bielizeň musí byť vždy čistá a suchá, posteľná plachta napnutá, aby sa koža neotlačila a nevznikli dekubity. Pri toalete si všímame celistvosť kože, zaparené miesta a podľa potreby ošetrujeme vhodným krémom. Ležiacich pacientov pravidelne masírujeme masážnym krémom, hlavne miesta vystavené väčšiemu tlaku, čím predchádzame dekubitom.
Podpora výživy a hydratácie
Pacienti po CMP môžu mať problémy s prehĺtaním (dysfágia), čo môže viesť k malnutrícii a dehydratácii. Porucha prehĺtania alebo dysfágia je najčastejšou príčinou zápalu pľúc ako komplikácia CMP, ktorá môže viesť aj k úmrtiu pacientov. Je dôležité zabezpečiť adekvátny príjem tekutín a živín, prípadne zvážiť enterálnu výživu (sondou). Komplexný ošetrovateľský manažment pacienta s rizikom vzniku a rozvoja malnutrície a komplexný ošetrovateľský manažment pacienta so sondami sú v tomto prípade kľúčové. Častým problémom pacientov s CMP býva dysfágia, ktorá znemožňuje orálnu výživu. Prvé jedlá musia byť vlhké, musia mať takú konzistenciu, aby sa nemuseli hrýzť, a mohli byť pomaly a hladko transportované, najlepšie kašovité pokrmy.
Z hľadiska prevencie aspirácie je potrebné pred podávaním stravy a tekutín zvýšiť polohu pacienta, zaistiť neutrálnu pozíciu hlavy, podávať stravu do nepostihnutej strany úst, slovne stimulovať pacienta k prehĺtaniu, podávať stravu po malých sústach, skontrolovať dutinu ústnu pred ďalším podaním sústa, nerozvíjať s pacientom počas stravovania rozhovor. Dysfágia sa obvykle do týždňa upravuje, no toto obdobie je niekedy potrebné preklenúť zavedením nazogastrickej sondy.
Pri ošetrovaní chorých s CMP jedným so sprievodných javov ochorenia môže byť porucha prehĺtania, preto musíme byť opatrní pri ich kŕmení, lebo môže dôjsť k vdýchnutiu potravy do dýchacích ciest. Komplikáciou je zápal pľúc. Často takýchto pacientov v akútnom štádiu kŕmime sondou. Sondovú stravu podávame Janetovou striekačkou a podávame ju do žalúdočnej sondy (ŽS) zavedenej cez nosovú dierku priamo do žalúdka. Po podaní stravy, ŽS prepláchneme horkým čajom. Príjem tekutín za 24 hodín je 2 litre. Výmena ŽS je po 21 dňoch, alebo pri nefunkčnosti. Niekedy sa priamo do žalúdka zavádza PEG, stravovanie je také isté ako u ŽS. PEG = trvalá sonda zavedená priamo do žalúdka cez stenu žalúdka. Pravidelne kontrolujeme okolie PEGu, pri toalete ho vždy pootočíme a podľa potreby pri zaparení kože pod PEG lokálne aplikujeme framycoin masť, prípadne 1 % Betadine, na komplikáciu upozorníme lekára.
Pri stravovaní pacienta vysadíme do sedu na posteli, alebo ho posadíme do kresla. Pacient sa opiera o stôl, trup je vzpriamený, postihnutá ruka je natiahnutá na stole, rameno smeruje dopredu, lakeť je na stole. Ak má pacient problémy s hryzením, žuvaním podávame stravu tekutú prípadne kašovitú. Ak podávame stravu racionálnu, jedlo pokrájame, aby sa mohol zdravou rukou samostatne najesť. V akútnom štádiu je nutné pacientovi asistovať (viesť mu ruku, dokŕmiť ho) pri stravovaní. Postupne ho viesť k samostatnosti a zapájaniu aj chorej ruky. Na pitie používame šálku s uchom pre lepší úchop, prípadne slamku. Denne je nutné vypiť 2 litre tekutín. Do jedálneho lístka zaraďujeme dostatok ovocia, zeleniny, dbáme na správnu kalorickú a biologickú hodnotu potravy a jej pestrosť.
Starostlivosť o močový a tráviaci systém
Inkontinencia moču a stolice sú časté problémy po CMP. Je dôležité zabezpečiť pravidelné vyprázdňovanie močového mechúra a čriev, používať vhodné pomôcky a monitorovať stav pokožky v oblasti genitálií a perinea. Zásady prevencie a kontroly nozokomiálnych infekcií močového traktu, ktoré vznikajú v súvislosti so zavedením močového katétra v lôžkových zdravotníckych zariadeniach, sú dôležitou súčasťou starostlivosti. Ak má pacient permanentný katéter (PK), je potrebné pravidelne odpúšťať moč každé 4 hodiny a kontrolovať jeho priechodnosť. Raz za 21 dní je nutná výmena PK na urologickej ambulancii. Ak pacient používa na močenie močovú fľašu, podložnú misu alebo toaletnú stoličku, je potrebné požiadať o jej predpísanie na recept. Pokiaľ je pacient inkontinentný, je možnosť používať jednorazové pomôcky „pampers“ - ošetrujúci lekár vám ich môže doporučiť do prepúšťacej správy.
V akútnej fáze počas intravenóznej trombolytickej terapie a do 60 minút po jej ukončení nezavádzame permanentný močový katéter, neaplikujeme intramuskulárne injekcie, nezavádzame nazogastrickú sondu ani centrálny žilový katéter. Nerealizujeme arteriálnu punkciu počas intravenóznej trombolýzy, a to až do doby normalizácie koagulačných parametrov. Neodporúča sa odoberanie krvi z paretickej končatiny.
Podpora mobility a rehabilitácie
Podpora mobility a rehabilitácie je kľúčová pre obnovenie funkcií postihnutých CMP. Včasná rehabilitácia pacientov po CMP zvyšuje šancu na hodnotný život. Rehabilitácia začína pasívnou mobilizáciou. So zlepšujúcimi sa schopnosťami bude pohyb stále aktívnejší, ale pacient ešte stále bude potrebovať asistenciu. S ďalším zlepšovaním vykonáva aktívne pohyby - vôľou kontrolované pohyby, až nakoniec bude schopný pohybovať končatinou a udržať ju v priestore.
Nevyhnutnosťou je vykonávanie liečebnej rehabilitácie dostatočne dlho a často:
- Všetky postihnuté kĺby sa musia pasívne pohybovať vo všetkých smeroch a v normálnom pohybovom rozsahu. Pohyb vykonávať pomaly a jemne. Zvýšenú pozornosť od prvých dní po CMP je nutné venovať ramenu a coxe.
- Správne polohovanie coxy a ramena musí pokračovať aj behom cvičenia. Ak cvičíte hornou končatinou (HK), dolnú končatinu (DK) musíte správne napolohovať a opačne.
- Človek sa musí naučiť sám vykonávať pohyb a to tak, že zopne ruky, dlane sa dotýkajú, prsty sú oddelené, ruky dvíha cez hlavu a tento pohyb vykonáva viackrát za deň, alebo pohybuje ramenami zo strany na stranu.
- Tak isto musí precvičovať coxy, kolená a všetky kĺby podľa edukácie rehabilitačného pracovníka, musí sa naučiť vykonávať aktívne pohyby a tieto vykonávať viackrát počas dňa.
- Naučí sa pretáčať z jednej strany na druhú na lôžku.
- Naučí sa posadzovať z ľahu do sedu.
- Naučí sa aktívne cvičiť v sede.
- Naučí sa vstávať zo sedu.
- Učí sa správny nácvik chôdze.
Podporu sebestačnosti v oblasti pohybu je možné docieliť používaním kompenzačných pomôcok (členkovo-nožná ortéza, palica, chodúľka, G-aparát, rolátor, vozík). Ich používanie je jednou z intervencií v rámci prevencie pádov.
Na požiadanie vás rehabilitačná sestra naučí správne postupovať pri rehabilitovaní pacienta po CMP, pred následným prepustením do domácej starostlivosti. V spolupráci s rehabilitačným pracovníkom prakticky ukážeme ako správne polohovať, posadzovať, postavovať pacienta s CMP. Rehabilitačná sestra vám ukáže základné rehabilitačné cvičenia, nácvik chôdze. Ak si sami v začiatkoch po prepustení pacienta netrúfate na tieto úkony, je možné pokračovať v rehabilitovaní cestou ADOS.
Komunikácia a podpora psychického zdravia
CMP môže mať negatívny dopad na psychické zdravie pacienta. Je dôležité zabezpečiť otvorenú komunikáciu, poskytnúť pacientovi emocionálnu podporu a pomôcť mu vyrovnať sa s následkami CMP. Človek po CMP môže mať problémy s kontrolou svojich emócií, napr. môže sa stať veľmi citlivým, ľahko sa rozčúli, rozplače, rozosmeje, často sa objavuje skľúčenosť, depresia, úzkosť, strach. Okrem týchto ťažkostí môžu byť poruchy reči, psychologické problémy, poruchy intelektu, problémy v zamestnaní, sociálne a rodinné problémy.
V prvom rade sa snažte vcítiť do jeho problémov. Ignorujte nevhodné správanie a podporujte vhodné správanie. Nenechávajte ho osamote. Hovorte s ním aj keď si myslíte, že vás nepočuje alebo nechápe. Psychologická podpora je veľmi dôležitá u pacientov, ktorí majú komunikačné problémy. Poruchy reči sú u pacientov po cievnej príhode veľmi časté a komunikácia s okolím má už od rannej fázy ochorenia pre pacienta vysokú prioritu. Strata možnosti komunikácie znamená stratu kontaktov, životnej kvality a narastajúcu sociálnu izoláciu. Najčastejšími poruchami sú rôzne typy afázie. Z pohľadu ošetrujúceho personálu je najmenším obmedzením pri starostlivosti motorická forma, pretože pacient rozumie, vyhovie a môže spolupracovať, no nedokáže vyjadriť svoje požiadavky a neporozumenie personálom často vedie k stavom hnevu až agresivity. V prístupe k pacientovi s fatickou poruchou by si mala sestra uvedomiť, že v mnohých prípadoch pacient počuje, rozumie, aj keď sám nerozpráva. Musí kontrolovať svoje správanie a konanie, neviesť rozhovor o ňom bez neho.
Dôležité je, aby sme hovorili pomaly, jasne a zrozumiteľne vyslovovali slová, hovorili v krátkych vetách a eliminovali rušivé faktory prostredia počas rozhovoru. Dbať na to, aby sme nehovorili s pacientom infantilne. Pacientovi je potrebné dopriať čas na porozumenie hovorenému, robiť medzi vetami krátke prestávky a monitorovať spätnú väzbu. Pri hovorení nie je vhodné pacienta prerušovať a komentovať hovorené slovo. Možnosťou je aj písomná príprava zoznamu slov, slovných fráz a spojení, ktoré súvisia s komunikáciou a okolím. Vhodné je hľadať akúkoľvek formu porozumenia, zaviesť tzv. Afázia - neuropsychologický prístup podľa A.R. je dôležitý pre úspešnú rehabilitáciu reči.
Cievná mozgová príhoda (MUDr. Martin Kucharík, PhD) - TA3
Starostlivosť o spasticitu po CMP
Až 25 - 30 percent pacientov po viac ako troch mesiacoch po prekonaní cievnej mozgovej príhody trápi stuhnutosť končatín, tzv. spasticita. Nehybná ochabnutá ruka alebo noha sa u nich objaví do niekoľkých dní až týždňov. Pacienti si zvyčajne myslia, že je to následok mozgovej príhody. Berú to ako niečo samozrejmé. Ich pohyb je problematický, pritom ľahšie alebo prechodné formy spasticity sa dajú zvládnuť cielenou intenzívnou rehabilitáciou.
V rámci skorého odhalenia spasticity treba na ňu myslieť a priebežne edukovať nielen zdravotníkov, ale aj pacientov a ich príbuzných. Vo včasnom štádiu po cievnej mozgovej príhode sa spasticita diagnostikuje najmä priebežným vyšetrovaním v rámci hospitalizácie na neurológii. Približne pätina pacientov so spasticitou si však vyžaduje komplexný prístup. Tu sa aplikuje botulotoxín do vybraných svalov, ktoré sú nadmerne aktívne. U týchto pacientov sa ešte väčší dôraz kladie na intenzívnu domácu fyzioterapiu. Po roku od zavedenia úhrady liečby spasticity do dvoch rokov od prekonania cievnej mozgovej príhody (CMP) možno podľa odborníkov pozorovať pozitívne posuny, no liečba zostáva stále nedostatočne využívaná.
Starostlivosť o pacienta s deficitom sebaobsluhy a sebaopatery
Komplexný ošetrovateľský manažment pacienta s deficitom sebaobsluhy a sebaopatery je zameraný na podporu sebestačnosti pacienta a minimalizáciu závislosti od pomoci iných.
Hygienická starostlivosť
- Hygienu vykonávať 2 krát denne a po každom znečistení.
- V závislosti od poruchy funkcie a celkového stavu pacienta vykonávať rannú a večernú toaletu na lôžku, pri umývadle alebo v sprche.
- Od začiatku zapájať pacienta do starostlivosti o seba, v prípade potreby ho umyjeme alebo len asistujeme.
- Zdravou hornou končatinou (HK) si umyje tvár (oči, uši, zuby - DÚ), trup, dolné končatiny (DK), potom mu dáme žinku na chorú HK a umývame zdravú HK, umyjeme chrbát a nakoniec si pacient zdravou HK umyje zadok a genitálie.
- 1 krát týždenne vykonať celkový kúpeľ vrátane umytia vlasov, ostrihania nechtov.
- U mužov 2 - 3 krát týždenne oholiť, pokiaľ to sami nezvládnu.
- Pri všetkých činnostiach je potrebné sa vyvarovať ťahu za postihnuté končatiny.
Aktivity denného života
Najvyšším cieľom rehabilitácie je pomôcť pacientovi tak, aby bol schopný sám vykonávať čo najviac aktivít bežného života. A dosiahne to vtedy, keď:
- Od začiatku ho budete viesť k tomu, aby každodennú činnosť vykonával za použitia normálnych pohybovaných vzorov, pričom tiež stimulujeme jeho zmysly.
- Spoločne sa snažte riešiť rôzne problémy, ktoré môžu nastať napr. pri vyzliekaní, umývaní, obliekaní, používaní toalety, pri stolovaní.
- Uistite sa, že pacient vykonáva zmysluplnú činnosť.
- Môžete asistovať pri manipulácii s predmetom. Veďte jeho ruku pomocou svojej ruky, ktorú na ňu položíte.
- Môžete viesť a kontrolovať celé jeho telo z jeho postihnutej strany.
- Musí sa naučiť používať čo najviac postihnutú ruku pri všetkých domácich prácach (utieranie prachu, umývanie riadu, pranie atď.). Tieto činnosti sú dôležité pre znovunadobudnutie pohybu ale aj pre zlepšenie hmatových vnemov.
- Musia sa podieľať na rodinnom živote, hrách, nesmú sa odstrkovať do kúta.
U pacientov s hemiparézou je potrebné venovať pozornosť umiestneniu postele a usporiadaniu predmetov pacientovho záujmu v miestnosti tak, aby sa nachádzali na postihnutej strane. K pacientovi čo najviac pristupujeme z paretickej strany, čím ho stimulujeme. Stolík pacienta umiestňujeme z paretickej strany, pretože na paretickú stranu je ľahšie sa otočiť. Oblasť zo zdravej strany by bola pre účely sebaobsluhy nevyhovujúca. Pri obliekaní sa dáva do rukáva najprv postihnutá končatina a následne zdravá, ktorá sa lepšie prispôsobí pohybu. Pri zobliekaní postupujeme spôsobom opačným. Pri všetkých činnostiach je potrebné sa vyvarovať ťahu za postihnuté končatiny.
Súčasný stav starostlivosti o pacientov s CMP na Slovensku
Cievna mozgová príhoda (CMP) je na Slovensku najviac invalidizujúce ochorenie, ktoré pripúta na lôžko až tretinu pacientov, ktorí potrebujú po zvyšok života opatrovateľskú starostlivosť. Každoročne postihne mozgová mŕtvica na Slovensku viac ako 11 tisíc pacientov. V roku 2022 bolo podľa registra cievnych mozgových príhod, ktorý vedie Národné centrum zdravotníckych informácii (NCZI), nahlásených 11 362 cievnych mozgových príhod, z toho 8 863 ischemických (uzavretie cievy v mozgu v dôsledku krvnej zrazeniny) a 1 130 hemoragických (krvácanie do mozgu), 1 212 pacientov prekonalo tzv. tranzitórnu ischemickú ataku (TIA).
Vďaka modernej liečbe a vzdelávacím aktivitám patrí Slovensko medzi popredné krajiny Európy, čo sa týka záchrany životov v dôsledku cievnej mozgovej príhody (CMP). Od roku 2016 urobilo Slovensko v tejto oblasti významný pokrok a sme na porovnateľnej úrovni ako Česká republika. V čom však stále zaostávame, je oblasť následnej zdravotnej starostlivosti a rehabilitácie. Chýbajú lôžka na akútnu rehabilitáciu, s ktorou je nutné začať ešte počas hospitalizácie pacienta v nemocnici.
V minulosti bol v SR problém s tým, že pacienti nepoznali príznaky mŕtvice a vyhľadali pomoc neskoro. Situácia sa výrazne zlepšila po tom, ako sa aj na Slovensku po vzore Českej republiky rozbehla informačná kampaň „Čas je mozog“. Od roku 2016 pacientska organizácia Sekunda pre život realizuje vzdelávacie aktivity s cieľom informovať verejnosť o príznakoch mŕtvice, pretože práve čas je v tomto prípade veľmi dôležitý. Vzdelávacie aktivity, ktoré upozorňujú na prvé príznaky CMP a privolanie pomoci, našli svoje opodstatnenie v materských škôlkach a školách, kde už štvrtý rok prebiehal projekt FAST HEROES, do ktorého sa zapojilo takmer 30 tisíc detí a žiakov. Kampaň Hrdinovia FAST sa zameriava na deti, ktoré so svojimi starými rodičmi trávia veľa voľného času, poznajú ich a v prípade mozgovej príhody by mali vedieť správne vyhodnotiť, že s ich starým rodičom niečo nie je v poriadku a jeho symptómy sa podobajú na cievnu mozgovú príhodu. A následne zavolajú pomoc. Všetky tieto iniciatívy vedú k tomu, že Slovensko v oblasti cievnych mozgových príhod urobilo obrovský pokrok.
Na Slovensku sú pacienti s CMP liečení v zmysle medzinárodných štandardov. V závislosti od zdravotného stavu a rozhodnutia lekára, po zrealizovaní potrebných diagnostických výkonov môžu pacienti podstúpiť trombolýzu, teda rozpustenie krvnej zrazeniny v mozgu, alebo mechanickú trombektómiu, teda odstránenie zrazeniny mechanicky, intervenčným rádiológom. V minulom roku 25 % pacientov podstúpilo rozpustenie krvnej zrazeniny v mozgu a takmer 11 % pacientom bola odstránená zrazenina mechanicky.
Výsledky ocenila aj Európska organizácia pre cievne mozgové príhody (ESO), ktorá každoročne v spolupráci s iniciatívou Angels vyhodnocuje najlepšie nemocnice v liečbe cievnych mozgových príhod, kde sa okrem akútnej liečby vyhodnocujú aj vyšetrenia pacientov pri prijatí, skríning dysfágie, ale aj sekundárna prevencia, teda či pacienti odchádzajú z nemocnice so správne nastavenou liečbou v prevencii recidívy mŕtvice. Na základe týchto parametrov bolo v roku 2022 ocenených 38 zo 43 nemocníc, ktoré na Slovensku tvoria sieť nemocníc pre akútnu liečbu cievnej mozgovej príhody. Z toho deväť nemocníc získalo zlaté, 17 platinové a 12 najvyššie - diamantové - ocenenie. Treba povedať, že je to predovšetkým vďaka entuziazmu lekárov starajúcich sa o pacientov a tiež vďaka aktivitám pacientskej organizácie Sekunda pre život.
Slovensko, ako aj mnohé iné krajiny, naďalej zaostáva v následnej zdravotnej starostlivosti. Potrebovali by sme väčší počet lôžok na akútnu rehabilitáciu, aby pacienti, ktorí dostanú kvalitnú akútnu starostlivosť, mohli dosiahnuť väčšiu sebestačnosť. Akútna rehabilitácia má začať už na neurológii, krátko po CMP. Ak investujeme financie do záchrany pacientov a ich liečby, nemalo by nám byť ľahostajné poskytnúť týmto pacientom aj adekvátnu následnú starostlivosť a rehabilitáciu, nakoľko práve tá im vie významne pomôcť s návratom do bežného života. Napriek neustálemu zlepšovaniu v manažmente liečby pacientov s CMP na Slovensku stále chýba adekvátne technické vybavenie a nedostatočná je aj následná starostlivosť. Logopéd, ktorý okrem rečovej poruchy rieši aj dysfágiu, by mal byť štandardnou súčasťou liečebného tímu pacientov s CMP. Ďalším problémom je aj následná starostlivosť o pacientov s CMP. Stále chýbajú špecializované rehabilitačné centrá a veľa pacientov smeruje na lôžka dlhodobochorých či do zariadení sociálnych služieb. Tie prirodzene nemajú koncept rehabilitácie pre pacientov po mozgovej príhode, a práve rehabilitácia vie v mnohých prípadoch posunúť pacienta k lepšej kvalite života, niekedy až k možnosti samostatného fungovania.
tags: #osetrovatelska #starostlivost #o #pacienta #ncmp