Diabetes mellitus (DM) predstavuje jednu z najzávažnejších chronických metabolických porúch súčasnosti, s narastajúcou prevalenciou na celosvetovej úrovni. Ide o heterogénne ochorenie charakterizované poruchou metabolizmu glukózy, lipidov a bielkovín, ktoré vedie k akútnym a chronickým komplikáciám. Diabetes mellitus, bežne známy ako cukrovka, je chronické ochorenie charakterizované trvalo zvýšenou hladinou glukózy (cukru) v krvi. Dlhodobo zvýšená hladina glukózy v krvi môže viesť k vážnym komplikáciám, často spojeným s poškodením nervov a ciev. Vzhľadom na závažnosť a prevalenciu tohto ochorenia sú štandardy lekárskej starostlivosti o pacientov s diabetes mellitus kľúčové pre zabezpečenie optimálnej liečby a minimalizáciu rizika komplikácií.
Typy diabetes mellitus
DM predstavuje chronické endokrinné ochorenie definované pretrvávajúcou hyperglykémiou, ktorá je výsledkom absolútneho nedostatku inzulínu, inzulínovej rezistencie alebo kombinácie oboch mechanizmov.
- DM 1. typu (DM1) je charakterizovaný autoimunitnou destrukciou pankreatických β-buniek vedúcou k úplnému deficitu inzulínu. Patogenéza zahŕňa genetickú predispozíciu (najmä HLA gény), autoimunitné faktory a environmentálne spúšťače.
- DM 2. typu (DM2) je multifaktoriálne metabolické ochorenie, ktoré sa vyvíja na základe kombinácie inzulínovej rezistencie a progresívnej poruchy sekrécie inzulínu β-bunkami. Vzniká na podklade periférnej inzulínovej rezistencie spojenou s progresívnou dysfunkciou β-buniek a nedostatočnou sekréciou inzulínu.
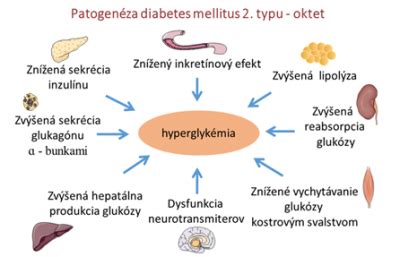
Patofyziologické mechanizmy DM2
Patogenéza diabetes mellitus 2. typu zahŕňa osem kľúčových patofyziologických mechanizmov zodpovedných za vznik a pretrvávanie hyperglykémie:
- Znížená sekrécia inzulínu β-bunkami pankreasu.
- Zvýšená sekrécia glukagónu α-bunkami.
- Zvýšená hepatálna produkcia glukózy.
- Porucha centrálnej regulácie glukózového metabolizmu (dysfunkcia neurotransmiterov).
- Znížené vychytávanie glukózy periférnymi tkanivami (najmä kostrovým svalstvom).
- Zvýšená reabsorpcia glukózy v obličkách.
- Zvýšená lipolýza v tukovom tkanive.
- Znížený inkretínový efekt.
Tieto poruchy spoločne prispievajú k chronickej hyperglykémii typickej pre diabetes 2. typu.
Inzulínová rezistencia
Inzulínová rezistencia predstavuje centrálny patofyziologický mechanizmus pri rozvoji DM2. Je definovaná ako znížená schopnosť buniek - najmä hepatocytov, myocytov a adipocytov - reagovať na účinok inzulínu. Medzi hlavné mechanizmy, ktoré prispievajú k rozvoju inzulínovej rezistencie, patrí zvýšená hladina voľných mastných kyselín (FFA) a ektopické ukladanie tukov v neadipóznych tkanivách, čo negatívne ovplyvňuje intracelulárne signalizačné dráhy inzulínu. Ďalším významným faktorom je chronický, nízkoúrovňový zápal sprostredkovaný cytokínmi, ako sú tumor nekrotizujúci faktor α (TNF-α) a interleukín 6 (IL-6), ktoré narúšajú inzulínovú signalizáciu a prispievajú k zhoršenej citlivosti cieľových tkanív. Tieto patofyziologické zmeny vedú k zníženej expresii glukózového transportéra GLUT4 v kostrovom svalstve a k poruchám fosforylácie IRS-1 (inzulínový receptorový substrát 1), čo má za následok nedostatočnú bunkovú odpoveď na inzulínový signál.
Zlyhávanie β-buniek pankreasu
V patofyziológii DM2 zohráva kľúčovú úlohu zlyhávanie β-buniek pankreasu. Po počiatočnej fáze charakterizovanej kompenzačnou hyperinzulinémiou, ktorá je odpoveďou na periférnu inzulínovú rezistenciu, dochádza k progresívnemu poklesu funkcie a životaschopnosti β-buniek. Jedným z hlavných faktorov je glukotoxicita - chronicky zvýšené hladiny glukózy v krvi vedú k oxidačnému stresu a poškodeniu mitochondriálnych funkcií v β-bunkách, čo negatívne ovplyvňuje ich schopnosť syntetizovať a vylučovať inzulín. Súbežne prebieha aj lipotoxicita, pri ktorej akumulácia voľných mastných kyselín a triglyceridov v pankrease narúša bunkovú architektúru a signalizačné dráhy. Kombinácia týchto faktorov vedie k zníženiu počtu funkčných β-buniek aj k poklesu ich sekrečnej kapacity. Následná relatívna alebo absolútna deficiencia inzulínu znemožňuje dostatočnú kompenzáciu inzulínovej rezistencie, čo vedie k manifestnej hyperglykémii.
Akútne komplikácie diabetu
Diabetická ketoacidóza (DKA)
Diabetická ketoacidóza (DKA) patrí medzi najzávažnejšie akútne metabolické komplikácie diabetu, najmä typu 1. Vzniká v dôsledku absolútneho alebo relatívneho deficitu inzulínu, ktorý vedie k dekompenzovanému metabolizmu glukózy a zvýšenej lipolýze. Patofyziologickým základom diabetickej ketoacidózy je výrazný deficit inzulínu, ktorý znemožňuje bunkám využívať glukózu ako primárny zdroj energie. V dôsledku toho dochádza k aktivácii alternatívnych energetických dráh, najmä k lipolýze. Uvoľnené voľné mastné kyseliny sú následne v pečeni metabolizované na ketolátky, ako sú acetoacetát a β-hydroxybutyrát. Akumulácia týchto ketolátok vedie k rozvoju metabolickej acidózy so znížením pH krvi a vznikom charakteristickej ketoacidotickej symptomatológie.
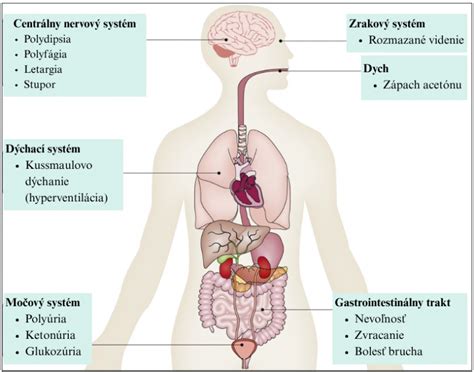
Medzi typické klinické prejavy DKA patrí polyúria, polydipsia, dehydratácia, nauzea, zvracanie, bolesti brucha a Kussmaulovo dýchanie. V ťažkých prípadoch môže dôjsť k poruche vedomia až k diabetickej kóme. Laboratórne je charakteristická hyperglykémia, acidóza (pH < 7,3), zvýšená aniónová medzera a prítomnosť ketónov v sére alebo moči. DKA je spojená s rizikom život ohrozujúcich komplikácií, ako sú cerebrálny edém, arytmie, akútne poškodenie obličiek a hypoglykémia v dôsledku nesprávnej liečby.
Hyperglykemický hyperosmolárny syndróm (HHS)
Hyperglykemický hyperosmolárny syndróm (HHS) je závažná akútna komplikácia DM2, charakterizovaná extrémne zvýšenou glykémiou (často > 33 mmol/l), plazmatickou hyperosmolalitou (> 320 mOsm/kg), ťažkou dehydratáciou a absentujúcou alebo minimálnou ketózou. Základom patofyziológie HHS je relatívna inzulínová deficiencia - hladiny inzulínu sú dostatočné na inhibíciu lipolýzy, a teda na prevenciu ketogenézy, avšak nedostatočné na inhibíciu hepatálnej glukoneogenézy a glukózovej produkcie. Klinický obraz HHS je často nenápadný a nešpecifický, zahŕňa polyúriu, polydipsiu, suchosť slizníc, svalovú slabosť, ortostatickú hypotenziu a v pokročilom štádiu poruchy vedomia - od letargie po kómu. V laboratórnom náleze dominuje glykémia > 600 mg/dl, osmolalita > 320 mOsm/kg, normálne pH (> 7,3), nízke alebo neprítomné ketóny a často hypernatriémia. Manažment HHS je zameraný na kontrolovanú rehydratáciu izotonickým roztokom, následné podávanie inzulínu, korekciu elektrolytov - najmä draslíka - a liečbu spúšťajúcej príčiny (napr. infekcie, srdcové zlyhanie, porušenie liečebného režimu). Opatrné znižovanie glykémie je nevyhnutné, aby sa predišlo riziku cerebrálneho edému. Napriek pokrokom v manažmente zostáva mortalita HHS vysoká - odhaduje sa na 10 - 50 %, v závislosti od veku pacienta, prítomnosti komorbidít a rýchlosti terapeutickej intervencie. HHS si vyžaduje multidisciplinárny prístup s dôrazom na kontinuálne monitorovanie vitálnych funkcií, osmolality, glykémie a neurologického stavu.
Chronické komplikácie diabetu
Diabetes mellitus je chronické metabolické ochorenie, ktoré okrem porúch glukózového metabolizmu spôsobuje komplexné systémové zmeny, ktoré vedú k rozvoju viacerých chronických komplikácií. Nové výskumy ukazujú, že okrem klasických komplikácií ako retinopatia, nefropatia a neuropatia, čoraz častejšie diagnostikujeme aj stavy ako NAFLD, kognitívne poruchy, osteoporóza a sarkopénia.

Metabolické komplikácie
- Diabetická dyslipidémia: DM vedie k diabetickej dyslipidémii, ktorá zahŕňa zvýšené triglyceridy, zníženú hladinu HDL-cholesterolu a prítomnosť aterogénnych LDL častíc. Tieto zmeny výrazne zvyšujú riziko aterosklerotických komplikácií a kardiovaskulárnych ochorení u pacientov s oboma typmi diabetu. Dyslipidémia je prítomná u viac ako 30 % pacientov s diabetes mellitus 2. typu.
- Nealkoholická tuková choroba pečene (NAFLD): NAFLD je bežnou komorbiditou u pacientov s obezitou a DM2, pričom prevalencia dosahuje približne 25 % - u diabetikov je však ešte vyššia. Táto choroba zahŕňa spektrum od jednoduchého nahromadenia lipidov až po nealkoholickú steatohepatitídu (NASH) a fibrózu.
- Oxidačný stres: Metabolický syndróm, ktorý zahŕňa brušnú obezitu, inzulínovú rezistenciu, hypertenziu a dyslipidémia, vedie k výraznému oxidačnému stresu. Reaktívne kyslíkové druhy (Reactive Oxygen Species - ROS) generované mitochondriálnymi dráhami poškodzujú proteíny, lipidy aj mitochondrie, čo ďalej zhoršuje metabolickú homeostázu.
- Sarkopenická obezita: Sarkopenická obezita, definovaná ako súčasný úbytok svalovej hmoty a zvýšenie telesného tuku, predstavuje významnú metabolickú komplikáciu u starších jedincov s diabetom.
- Metabolická acidóza: U pacientov s diabetom a súčasným chronickým ochorením obličiek dochádza často k rozvoju metabolickej acidózy, ktorá zhoršuje katabolizmus, podporuje svalový úbytok a zvyšuje riziko progresie CKD. Acidóza vedie k aktivácii renín-angiotenzín-aldosterónového systému (RAAS), zápalu a poruche metabolizmu kostí.
- Diabetická kardiomyopatia: Chronická hyperglykémia a porucha metabolizmu sacharidov vedú k energetickému deficitu a akumulácii toxických intermediátov (napr. AGEs), čo poškodzuje srdcový sval. U pacientov s DM2 sa môže rozvinúť tzv. diabetická kardiomyopatia, charakterizovaná diastolickou dysfunkciou a hypertrofiou ľavej komory, často bez predchádzajúceho infarktu.
Mikrovaskulárne komplikácie
Pri poškodení malých ciev hovoríme o mikrovaskulárnych komplikáciách.
- Diabetická retinopatia: Až 30 % pacientov s diabetom 2. typu má tzv. diabetickú retinopatiu, čiže postihnutie očí.
- Diabetická nefropatia: Až polovica pacientov s cukrovkou má obličkové ochorenie.
- Diabetická neuropatia: Poškodenie nervov, ktoré môže viesť k bolestiam, zníženej citlivosti a iným problémom.
Makrovaskulárne komplikácie
Diabetes tiež zvyšuje riziko makrovaskulárnych komplikácií, ktoré postihujú väčšie cievy.
- Srdcovo-cievne ochorenia: Až jeden z troch pacientov so srdcovým zlyhávaním má aj cukrovku 2. typu. Platí to však aj opačne - jeden z troch pacientov s chronickým obličkovým postihnutím má srdcovo-cievne ochorenie a jeden z troch pacientov s cukrovkou 2. typu.
- Cievna mozgová príhoda: Riziko cievnej mozgovej príhody je u diabetikov zvýšené.
- Periférna artériová choroba: Zúženie alebo upchatie ciev v končatinách, ktoré môže viesť k bolestiam, vredom a v závažných prípadoch až k amputácii.
Vzájomné ovplyvňovanie ochorení
Medzi diabetom a inými ochoreniami, ako sú srdcové zlyhávanie a chronické ochorenie obličiek, existuje veľký prienik a vzájomné ovplyvňovanie. Napríklad, ak má 60-ročný muž cukrovku a prekonal už aj srdcový infarkt alebo cievnu mozgovú príhodu, dĺžka jeho života sa môže skrátiť až o 12 rokov. A ak má cukrovku a počiatočné štádiá chronického postihnutia obličiek, predpokladaná dĺžka života sa môže skrátiť až o 16 rokov.
Štandardy lekárskej starostlivosti na Slovensku
Slovensko disponuje rozsiahlymi a prepracovanými štandardmi pre starostlivosť o diabetikov 2. typu, ktoré sú na svetovej úrovni. Tieto štandardy sú známe ako Komplexný manažment diabetikov 2. typu. Boli vyvinuté poprednými odborníkmi v diabetológii na Slovensku a zohľadňujú všetky odporúčania založené na najnovších vedeckých a lekárskych poznatkoch. Tieto štandardy zdôrazňujú potrebu včasného a komplexného prístupu k pacientom s cukrovkou. Zahŕňajú rôzne aspekty starostlivosti, od diagnostiky a monitorovania až po liečbu a prevenciu komplikácií. Dôraz sa kladie na individualizovaný prístup, ktorý zohľadňuje špecifické potreby a riziká každého pacienta.
Kľúčové aspekty starostlivosti o diabetikov
- Zdravá strava a životospráva: Dôležitým pilierom starostlivosti o diabetikov je dodržiavanie zdravej stravy a životosprávy. Nejde o špeciálnu diétu, ale skôr o zdravú, racionálnu stravu, ktorá má určité špecifiká pre diabetikov. Strava by mala byť vyvážená a bohatá na živiny, s obmedzením príjmu jednoduchých cukrov a nasýtených tukov.
- Pravidelná fyzická aktivita: Primeraná a pravidelná fyzická námaha je ďalším kľúčovým faktorom. Prispieva k udržaniu optimálnej telesnej hmotnosti a správnemu spaľovaniu krvného cukru.
- Farmakologická liečba: Farmakologická liečba je neoddeliteľnou súčasťou komplexnej starostlivosti o diabetikov. Pozostáva z užívania tabletiek (perorálnych antidiabetík) alebo podávania podkožných injekčných hormónov (inkretínov). Cieľom farmakologickej liečby je znížiť hladinu cukru v krvi, regulovať krvný tlak a znížiť telesnú hmotnosť. Dôležité sú aj lieky, ktoré znižujú výskyt srdcovo-cievnych príhod, keďže tie sú najčastejšími chronickými komplikáciami diabetu.
Inovatívne terapeutické prístupy: SGLT2 inhibítory
Medicínsky výskum priniesol nové lieky, ktoré spĺňajú kritériá pre komplexnú liečbu diabetu. Medzi ne patria aj SGLT2 inhibítory (sodíkovo-glukózové kotransportéry). Za normálnych podmienok sa glukóza, ktorá sa dostane do primárneho moču, v obličkách vstrebáva naspäť do krvi. Princíp liečby SGLT2 inhibítorom spočíva v mechanizme, ktorý zabraňuje (alebo významne znižuje) spätnému vstrebávaniu cukru. Časť cukru, ktorý sa dostal do primárneho moču, preto pacient vylúči do definitívneho moču. Používanie SGLT2 inhibítorov môže priniesť aj ďalšie benefity, ako je zníženie výskytu opuchov a zníženie krvného tlaku. Je to preto, že cukor, ktorý sa nachádza v tele, na seba viaže vodu, ktorú pacient následne vymočí.
Hypoglykémia
Hypoglykémia je najčastejšou liekovou komplikáciou u pacientov s diabetom a vzniká pri nadužívaní inzulínu alebo sekretagógov. Inzulín znižuje hladinu glukózy v krvi zvýšeným nasýtením periférnych tkanív na glukózu, zatiaľ čo sulfonylmočoviny a meglitinidy stimulujú uvoľňovanie inzulínu bez ohľadu na aktuálnu glykemickú hladinu. Pacienti liečení sulfonylmočovinami mali až dvojnásobne vyššie riziko závažných hypoglykemických epizód v porovnaní s pacientmi užívajúcimi moderné antidiabetiká ovplyvňujúce glukózový metabolizmus, ako sú agonisti GLP-1 receptorov a inhibítory SGLT2. Inzulín pôsobí ako silný anabolický hormón, ktorý podporuje ukladanie glukózy vo forme glykogénu a zvyšuje syntézu tukových kyselín, čo vedie k častému hmotnostnému nárastu. Sulfonylmočoviny mimoriadne stimulujú uvoľňovanie inzulínu a zvyšujú inzulínovú aktivitu nezávisle od glykémie, čo okrem hypoglykémie prispieva aj k retencii tukových zásob a zhoršeniu inzulínovej rezistencie.
Dôležitosť prevencie a skríningu
Vzhľadom na vysokú prevalenciu diabetu a jeho komplikácií je dôležité klásť dôraz na prevenciu a skríning. Pravidelné kontroly u lekára sú kľúčové pre včasné odhalenie diabetu a jeho komplikácií. Súčasný manažment diabetu si vyžaduje viac ako len kontrolu glykémie - ide o celkový prístup k zníženiu rizika kardiovaskulárnych a metabolických komplikácií. Kombinácia GLP-1 receptorových agonistov a inhibítorov SGLT2 bola identifikovaná ako účinná stratégia, ktorá nielen zlepšuje glykemickú kontrolu, ale aj znižuje hmotnosť a krvný tlak, a zároveň pozitívne ovplyvňuje progresiu renálneho a kardiálneho poškodenia. V konsenzuálnom reporte ADA a EASD z roku 2022 sa zdôrazňuje význam individualizovaného terapeutického postupu, ktorý berie do úvahy prítomnosť komorbidít, preferencie pacienta a rizikové faktory. Napriek dostupnosti účinných terapeutických možností pretrvávajú závažné výzvy v praxi. Jednou z najväčších prekážok je tzv. finančná toxicita, teda ekonomická záťaž spojená s modernou diabetologickou liečbou. Znižovanie týchto bariér vyžaduje nielen systémové zmeny v oblasti úhrad a dostupnosti liekov, ale aj väčšiu edukáciu pacientov, integráciu technológií (napr. CGM, telemedicína) a medziodborovú spoluprácu.
Zodpovednosť pacienta a jeho okolia: Správna zdravotná starostlivosť sa netýka len samotných pacientov. Vždy treba myslieť aj na svojich príbuzných a známych a pripomínať im, aké je dôležité absolvovať pravidelné kontroly u svojho lekára, prípadne im pomôcť naplánovať takéto kontroly.
Frekvencia kontrol podľa typu diabetu
Intervaly kontrol sú v súlade s odbornými usmerneniami Ministerstva zdravotníctva SR.
Prediabetes
Kontrola 1 - 2 x ročne v ambulancii všeobecného lekára v závislosti od druhu vyšetrenia:
- Glykémia nalačno či postprandiálne - 2 x ročne
- Krvný tlak a pulz - 2 x ročne
- Hmotnosť a obvod pása - 2 x ročne
- Inšpekcia a vyšetrenie dolných končatín - 2 x ročne
- Glykovaný hemoglobín - 1 x ročne
- Cholesterol, HDL, LDL, triglyceridy - 1 x ročne
V prípade rizikových pacientov môže všeobecný lekár v spolupráci so špecialistami realizovať aj včasný skríning možných diabetických komplikácií.
Diabetes mellitus 1. typu
Kontrola v diabetologickej ambulancii v závislosti od typu liečby:
- Inzulínová pumpa - 12 x ročne
- Intenzifikovaný inzulínový režim - 6 x ročne
- Konvenčný inzulínový režim - 4 x ročne
Diabetes mellitus 2. typu
Kontrola v diaetologickej ambulancii v závislosti od typu liečby:
- Inzulínová pumpa - 12 x ročne
- Intenzifikovaný inzulínový režim - 6 x ročne
- Konvenčný inzulínový režim - 4 x ročne
- Orálne antidiabetiká - 3 - 4 x ročne
- Diéta, režimové opatrenia - 1 x ročne
Gestačný diabetes mellitus (tehotenská cukrovka)
Kontrola v diabetologickej ambulancii každé 2 týždne. Vyšetrí sa glykemický profil a moč. Po šiestich mesiacoch od pôrodu je potrebné znova absolvovať oGTT test, aby sa potvrdilo, že išlo len o tehotenskú cukrovku. Kontrolu vykonáva všeobecný lekár, diabetológ, gynekológ.
Čo je súčasťou každej kontroly
Pacientom s diabetes mellitus 1. a 2. typu zdravotnícky tím pri každej kontrole:
- zhodnotí záznamy v denníku diabetika,
- zhodnotí záznamy selfmonitoringu glykémie,
- zhodnotí záznamy monitoringu a liečby iných ochorení (napr. hypertenzia, obezita, atď.),
- zhodnotí glykozúriu, ketonúriu, proteinúriu,
- zhodnotí diétu a pohybové návyky,
- zrealizuje pohovor o výsledkoch a zmenách, ktoré treba urobiť v životospráve a liečbe,
- zrealizuje pohovor o všetkých ďalších problémoch,
- pokračuje v poradenskom programe,
- skontroluje glykémiu a glykovaný hemoglobín, telesnú hmotnosť, krvný tlak, pulz, BMI, a ak je potrebné aj hodnotu krvných tukov,
- skontroluje kožu a nález na nohách, vhodnosť obuvi a starostlivosť o nohy.
Minimálne jedenkrát do roka sa skontroluje:
- zrak a očné pozadie,
- funkcia obličiek (krvné a močové testy),
- rizikové faktory ischemickej choroby srdca (krvný tlak, krvné tuky a fajčiarske návyky),
- pečeňové testy,
- technika selfmonitoringu (samokontroly), funkčnosť glukomera, technika podávania inzulínu,
- stravovacie návyky,
- ostatné potrebné parametre.
Spolupráca s inými špecialistami
Pre včasné odhalenie a liečbu komplikácií diabetu sú potrebné vyšetrenia u špecialistov buď na pravidelnej báze (minimálne raz ročne) alebo vtedy, ak to vyžaduje zdravotný stav pacienta:
- oftalmologická ambulancia - vyšetrenie diabetickej retinopatie raz ročne, následne lekár určí frekvenciu ďalších vyšetrení,
- neurologická ambulancia - zhodnotenie diabetickej neuropatie na základe zdravotného stavu,
- angiologické vyšetrenie - podľa zdravotného stavu,
- nefrologické vyšetrenie - podľa zdravotného stavu,
- kardiologické vyšetrenie - podľa zdravotného stavu,
- stomatologické vyšetrenie - podľa zdravotného stavu,
- psychologické vyšetrenie - podľa zdravotného stavu,
- genetické vyšetrenie - ak je to odôvodnené.
Význam stopových prvkov a vitamínov
Určité skupiny pacientov, ako sú seniori, gravidné a dojčiace matky, ako aj striktní diabetickí vegetariáni, môžu mať prospech z podávania prípravkov s obsahom viacerých vitamínov a minerálnych látok. Pri užívaní prípravkov s obsahom vitamínov a minerálnych látok je potrebné neprekračovať odporúčané denné dávky. Veľkou výhodou je dostupnosť prípravkov, ktoré obsahujú kombináciu jednotlivých vitamínov v jednej tablete.
Chróm
Prítomnosť trojmocného chrómu (Cr+3) sa vyžaduje na udržanie normálneho glukózového metabolizmu. V experimentálnych štúdiách pri chýbaní chrómu sa vyvinula porucha metabolizmu glukózy, ktorá sa však dala zvrátiť pridaním chrómu do potravy. Chróm sa zúčastňuje nielen v procesoch spojených s kontrolou hladiny cukru v krvi, ale aj pri metabolizme lipidov (tukov), znižovaní telesnej hmotnosti a hustoty kostí. Normálne množstvo chrómu je 25 μg pre ženy a 35 μg pre mužov. Rizikové faktory, ktoré poukazujú nato, že pacientovi môže chýbať chróm, sú hyperglykémia, glykozúria, príjem nízkokalorickej diéty a vyšší vek. Ďalšie situácie, kde môže byť nedostatok chrómu, je tehotnosť a dojčenie, stres, infekcia a trauma a dlhodobé chronické cvičenie. Chróm zvyšuje a zosilňuje pôsobenie inzulínu.
Zinok
Zinok je druhým najviac zastúpeným stopovým prvkom v ľudskom tele. Pre svoje funkcie patrí medzi najvýznamnejšie. V súčasnosti je ho v strave nedostatok, lebo priemyselne pripravované potraviny ho obsahujú len vo veľmi malom množstve. V tele sa nevytvárajú veľké zásoby, a preto je ich potrebné neustále dopĺňať. Najviac sú jeho nedostatkom postihnuté deti, mládež, diabetici a tehotné ženy. Zinok je potrebný pre svalovú prácu a veľké množstvo sa ho stráca potením. Príznaky nedostatku sú spomalený rast, nepravidelná menštruácia, zníženie imunity a náchylnosť k infekciám, znížená kvalita pokožky a dlhšie hojenie rán, zhoršenie videnia, artérioskleróza a poruchy sexuálnych funkcií. Pri nedostatku sa objavujú na nechtoch biele škvrny. Jeho odporúčaná denná dávka je asi 15 mg. Je predpokladom pre zvýšenú tvorbu testosterónu a je nevyhnutný k syntéze bielkovín a k rastu svalovej hmoty. Podporuje hojenie rán a delenie buniek a priaznivo ovplyvňuje organizmus pri kožných ochoreniach. Podporuje správnu funkciu inzulínu a znižuje hladinu cholesterolu v krvi. Chráni pred infekciami.
Vitamín E
Vitamín E je rozpustný v tukoch. Jeho hlavná funkcia je antioxidačné pôsobenie. Predpokladá sa, že práve voľné radikály sú príčinou kardiovaskulárnych ochorení, nádorových ochorení a ovplyvňuje životnosť buniek. Nízke hladiny vitamínu E sa spájajú s cukrovkou. Práve pacienti s cukrovkou majú znížené hladiny antioxidačných látok a zároveň majú aj ich zvýšenú potrebu. Nedostatočná kontrola cukrovky - hyperglykémia sa spája so zvýšenou tvorbou markerov oxidatívneho stresu. Vitamín E neutralizuje voľné kyslíkové radikály vznikajúce počas normálnych procesov v bunke, ochraňuje bunkové membrány a zohráva úlohu aj v metabolizme tukov ovplyvnením lipoproteínu LDL. Predpokladá sa, že môže pôsobiť ako ochrana pred poškodením obličiek, nervov a ako prevencia srdcovocievnych ochorení tak, že zabraňuje zmenám bielkovín, pri ktorých sa na bielkoviny viaže glukóza (glykácii), oxidácii tukov a zabraňuje zhlukovaniu a zrážaniu krvných doštičiek.
Vitamíny skupiny B
Hyperhomocysteinémia sa spája s koronárnou chorobou srdca, ochoreniami ciev mozgu, ako aj ochoreniami ciev. Je považovaná za samostatný rizikový faktor. Pri jej prítomnosti sa riziko zvyšuje dvojnásobne. Na každých 5 μmol/l vzostupu sa zvyšuje riziko úmrtia o 17 % u nediabetikov a 60 % u diabetikov. Dostatočné hladiny vitamínu pyridoxínu (vitamín B6), kobalamínu (vitamín B12) a kyseliny listovej sú nevyhnutné pre správny metabolizmus homocysteínu. Nedostatok kyseliny listovej je najčastejší u diabetikov pri liečby liekmi obsahujúcimi účinnú látku metformín, ďalej pri liekoch používaných na liečbu epilepsie, ale aj na liečbu silnej bolesti, u tehotných, dojčiacich, u alkoholikov a u pacientov po chirurgických zákrokoch v tráviacom trakte. Odporúčaná denná dávka kyseliny listovej je 400 μg/deň u dospelých a 600 μg na deň počas tehotenstva. Vitamíny B-komplexu majú priaznivé účinky na zápalové a degeneratívne ochorenia nervov a pohybového systému. Používajú sa nielen ako náhrada pri nedostatku vitamínov v organizme, ale pri vysokom dávkovaní majú ďalšie farmakologické vlastnosti, ktorými sa vysvetľujú analgetické, antineuralgické a regeneratívne účinky. Štúdie preukázali významné zlepšenie bolestivých pocitov a porúch citlivosti pri diabetickej polyneuropatii po podávaní kombinovaného lieku s obsahom benfotiamínu, vitamínu B6 a B12. Aj dlhodobé sledovania 9 mesiacov po ukončení štúdie potvrdili priaznivý účinok. Vitamín B6 sa zúčastňuje na odbúravaní bielkovín, tukov a cukrov. Jeho účinok na nervové tkanivo sa môže využiť k zníženiu zápalových prejavov na nervových vláknach. Vitamín B12 je nenahraditeľný pre látkovú výmenu buniek, pre tvorbu krviniek a funkciu nervového systému. Pôsobí ako katalyzátor pri biologickej tvorbe nukleových kyselín ako stavebnej jednotky nových bunkových jadier. Vitamín B1: Nervové bunky získavajú energiu najmä odbúravaním glukózy. Preto pre správnu funkciu nervov je nevyhnutné dostatočné zásobovanie vitamínom B1. Pri zvýšenej hladine glukózy sa zvyšuje potreba vitamínu B1. Kyselina pantoténová alebo vitamín B5: Je kyselina a zároveň vitamín. Patrí do skupiny vitamínov rozpustných vo vode. Vstupuje do metabolizmu cukrov, tukov a bielkovín. Biotín (iné názvy: vitamín B7, vitamín H, vitamín I) je jeden z vitamínov B. Je nepostrádateľný pre cievny systém a kožu.
Betakarotén
Betakarotén v ľudskom tele funguje ako antioxidant. Pri jeho nedostatku sa zvyšuje riziko rakoviny a klesá celková obranyschopnosť organizmu. Ak nie je telu dodávaný ani vitamín A, nie je z čoho tento vitamín vyrábať, a to so sebou nesie významné zdravotné riziká. Pri predávkovaní betakaroténom (na rozdiel od vitamínu A) nehrozia žiadne vážnejšie zdravotné problémy. Vedľa prírodného betakaroténu, obsiahnutého prevážne v zelenine, je vyrábaný syntetický betakarotén, ktorý sa používa do komerčných potravinových doplnkov a kozmetických výrobkov. Syntetický betakarotén má inú štruktúru molekuly ako prírodný a pôsobí inak na ľudský organizmus než prírodný.
Vitamín C
Vitamín C sa podáva dospelým a deťom na prevenciu alebo terapiu stavov nedostatku kyseliny askorbovej v organizme, najmä v období zvýšených nárokov: v detstve počas rastu, v tehotenstve, pri laktácii, pri namáhavej práci, športe, infekčných chorobách, v rekonvalescencii, pri jednostrannej strave, v starobe a u fajčiarov.
tags: #lekarenska #starostlivost #o #pacientov #s #dm