Dostupnosť inovatívnej liečby predstavuje v súčasnosti jednu z najväčších výziev v systéme zdravotnej starostlivosti. Mnohé moderné lieky, najmä tie určené na liečbu zriedkavých ochorení alebo onkologických diagnóz, sú finančne náročné, čo obmedzuje ich dostupnosť pre pacientov.
Ministerstvo zdravotníctva má predstavu, že za tie isté peniaze by sme mohli nakúpiť viac liekov pre viac pacientov. Tiež sa domnieva, že ochota štátu platiť za pridaný rok života sa dá nastaviť ešte efektívnejšie, teda lacnejšie a presnejšie, a za takto ušetrené peniaze by sme mohli nakúpiť ešte viac liekov. Ministerstvo správne hovorí, že je potrebné efektívnejšie využívať peniaze určené na lieky. Predstava je taká, že niekde znížime ochotu štátu platiť za pridaný rok života a za usporené sa nakúpi viac zdravotnej starostlivosti. Ministerstvo to chce rozlíšiť, a ak to dopadne podľa jeho predstáv, bude to skvelé. Nakúpime naozaj viac za tie isté peniaze.
Kritici tomu neveria a hovoria o hazarde so životmi. Výrobcovia liekov a pacienti sa obávajú, že ak sa to príliš sprísni, buď výrobcovia liekov nebudú mať záujem vstúpiť na tento trh, čo zastaví prísun nových liekov, alebo budú tlačení k výraznejším zľavám, čo nakoniec zhorší dostupnosť liekov. Pravdu majú však aj výrobcovia liekov, ktorí nevedia, na základe čoho si je ministerstvo také isté úspechom tejto zmeny, pokladajú to za hazard. Nemajú reakcie svojich materských firiem a nevedia, či budú ochotné prichádzať na náš trh po takýchto zmenách. Hazard je v tom, že druhá strana sa do nových pravidiel bude musieť zmestiť a signalizuje, že to bude problém, najmä ak sa nezmenia aj iné podmienky vstupu liekov.
Vyhláška nanovo definuje prahové hodnoty nákladovej efektívnosti liekov a spôsob ich výpočtu, čo v preklade znamená, že štát znižuje svoju ochotu platiť za pridané zdravie, ktoré liek prináša. Niekde je tá zmena veľmi výrazná. Nový minister hovorí, že čím menej pridaných rokov života, teda klinického prínosu liek prinesie, tým menej bude štát ochotný zaplatiť a treba viac rozlišovať prínos lieku. Doteraz bolo prostredie nastavené tak, že bola vysoká úspešnosť zaradenia lieku, po zmene by to bolo oveľa prísnejšie.
Podľa niektorých analytikov je súčasná hranica nastavená pomerne veľkoryso a stačil aj veľmi malý prínos pre pacienta, aby sa liek dostal do systému a bol hradený veľmi štedro, prípadne podobne ako ten, ktorý mal oveľa väčší prínos. Potom logicky nezostávajú peniaze na tie drahšie a účinnejšie lieky. Nezdá sa teda súčasná navrhovaná zmena oveľa férovejšia? Znie to férovo, ale vo výsledku je to veľmi relatívne a komplikované. Výrobcovia a pacienti majú legitímny stres, že je to oveľa zložitejšie a vo výsledku to môže znamenať, že ich liek sa už nebude platiť z verejného zdravotného poistenia.
Farmabiznis sa obáva, lebo nevie, ako zareagujú jeho centrály a či nová stanovená hranica za prínos jedného roka života pri poklese zo 45-tisíc eur na 22-tisíc alebo zo 68-tisíc na 45-tisíc nebude až príliš nízka. Ide o významný pokles.
Porovnanie so zahraničím
Ako sme na tom v porovnaní s Českom? Sú tam ochotní zaplatiť za jeden rok života navyše viac ako my? Myslím, že Česko má hodnotu nastavenú rovnako od roku 2013 a je to asi 1,2 milióna českých korún, teda približne 50-tisíc eur. My máme tú hranicu dnes nastavenú na 68-tisíc eur, prípadne 220-tisíc pri zriedkavých ochoreniach, no aj tak je dostupnosť nových liekov v Česku oveľa vyššia.
Ako je to možné? Robia to dlhšie, vedia pracovať s výrobcami liekov, lepšie s nimi rokujú a uzatvárajú zmluvy a tí sú tak ochotní dávať im zľavy. Majú aj iné kritériá, ktoré dotvárajú systém. Česko je zároveň už bohatšia krajina ako my, má o 25 percent väčšie HDP, má vyššie priemerné mzdy, má jednoducho viac peňazí.
V roku 2018 sme v dostupnosti nových liekov boli na tom rovnako zle. Ale Česi sa za tých pár rokov dokázali vyšvihnúť na špičku Európskej únie. Teraz sa nachádzajú vo vrchnej časti rebríčka, čo sa týka dostupnosti terapií.
Ak sa pozrieme na posledných desať rokov, Európska lieková agentúra počas nich registrovala 402 liekov. Česko má dostupných 70 percent, my 46 percent, Maďari 44. Priemer EÚ je okolo 60. Napríklad Holanďania majú 73 percent, Švajčiari 64.
Nikto teda nemá dostupné všetky lieky? Nikto. Nemecko má 90 percent, ale to je úplne iná liga. V podstate žiadna krajina nehradí všetko, a ani nechce. To, čo registruje Európska lieková agentúra, nie je vždy lepšie či účinnejšie, to je dôležité povedať. Preto aj tých našich 46 percent treba porovnávať s tými 70 percentami. Ak sa pozrieme na novšie lieky registrované za posledných päť rokov, tak tam máme dostupnosť len 27 percent, priemer európskych krajín je 46 a Česi majú 61 percent.
Je teda pravda to, čo hovoria pacientske a farmaceutické asociácie, že moderné lieky sú u nás málo dostupné? V roku 2021 sme na tom boli naozaj zle. Na Slovensko dlhé roky neprichádzali nové terapie a tie pôvodné sa medzitým stávali starými. Bolo to spôsobené najmä legislatívou z roku 2011, ktorá veľmi sprísnila ochotu štátu platiť za pridaný rok života a mala aj iné nedostatočné nástroje. Lieky sem desať rokov chodili veľmi slabo. Často sa fungovalo na liekoch na výnimku.
Výdavky na lieky a ich efektívnosť
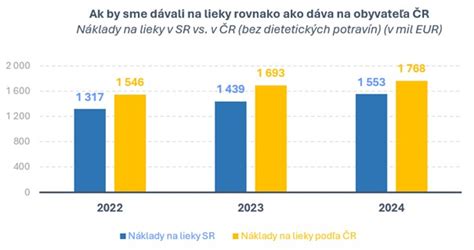
Ministerstvo zdravotníctva tvrdí, že za stopku pre nové lieky môže predchádzajúca vláda, keďže v roku 2023 prekročila rozpočet na lieky o 179 miliónov eur. Míňame dnes na lieky priveľa peňazí? Či míňame veľa alebo málo, závisí od toho, ako sa na to pozrieme. Keby sme si pozreli, koľko dáva naša krajina na lieky na hlavu, tak míňame menej ako porovnateľné krajiny, podstatne menej ako susedné Česko. Na lieky ide približne 20 percent nášho celkového rozpočtu na zdravotníctvo. Dokopy ide o takú sumu, ako dávame na celý policajný zbor. Je to veľa alebo málo?
Aj NKÚ však poukazuje na prudký nárast nákladov na lieky a na riziko ohrozenia financovania iných oblastí zdravotnej starostlivosti. Nie je známe, akú metodiku použil NKÚ vo svojom výpočte. Ak v dátach nie sú započítané vratky výrobcov liekov, teda zľavy z cien liekov, ktoré štát spätne dostáva o čosi neskôr, a to hovoríme o desiatkach miliónov eur, pohľad môže byť skreslený. Asi 40 miliónov už zdravotné poisťovne takto získali a samo ministerstvo vypočítalo, že ešte neboli zrealizované vratky vo výške ďalších približne 62,5 milióna eur.
Zásadná vec je to, že od spustenia liekovej reformy v roku 2022 chýba vyhláška, ktorá by vytvorila prostredie, kde sa priebežne vyhodnocuje, koľko má systém voľných zdrojov na to, aby sme mohli zaradiť ďalší nový liek. Táto vyhláška stále neexistuje, preto vznikol problém, že sa zakategorizovali lieky, ktoré majú vyšší dosah, než predpokladal rozpočet, a ministerstvo stále nevie v reálnom čase vypočítať, koľko voľných zdrojov na lieky ešte má.
Vytvorenie takéhoto mechanizmu by mal byť vôbec prvý krok pred hocijakou zmenou pravidiel. Aby pri každom zasadnutí kategorizačnej komisie, ktorá zasadá raz za mesiac, bolo jasné, či sa podpisom nového lieku nezaťaží rozpočet nad rámec toho, koľko peňazí je na tento účel plánovaných.
Takisto sme sa dozvedeli, že lieky sa často zaraďovali s cenou vyššou, ako odporúčal Národný inštitút pre hodnotu a technológie v zdravotníctve (NIHO), ktorý meria nákladovú efektívnosť lieku. Avšak treba povedať, že zaraďovanie nových liekov bez existencie vyhlášky, ktorá by upravovala monitoring výdavkov na lieky, sa vždy dialo s vedomím zdravotných poisťovní aj ministra, ktorý rozhodnutia podpisoval. Zaraďovanie nových liekov prakticky prestalo až v druhej polovici roku 2024.
Ministerstvo Kamila Šaška tvrdí, že ak sa nezmenia súčasne platné pravidlá, koľko je štát ochotný zaplatiť za jeden rok života navyše, tak by to v konečnom dôsledku obmedzilo zdravotnú starostlivosť o pacientov. Súhlasíte? Celé je to o ochote štátu platiť za rok života štandardizovanej kvality, cez ktorý sa vypočítava cena za klinický prínos ako pridaný náklad daného lieku. Minister tvrdí, že ak sa budeme držať súčasného nastavenia, príde k nám málo liekov, pretože sa rýchlo minie plánovaný rozpočet na lieky.
Laicky povedané, dnes platíme podľa ministra v niektorých prípadoch príliš veľa za pridaný rok života a on chce za tie isté peniaze nakúpiť viac liekov, aby sa ich do rozpočtu zmestilo viac. A docieli to tým, že v niektorých prípadoch zníži ochotu štátu platiť za pridaný rok života. Nechce ju znížiť všade, ale chce rozširovať medzi liekmi na základe prínosu a ochorení.
Áno, vyčleniť zriedkavé ochorenia do špeciálnej skupiny, kde je ochota štátu platiť vyššia, je správne, a tak je to aj v iných krajinách. Pozastavená vyhláška však delí lieky na tri skupiny - štandardné, lieky na zriedkavé ochorenia a takzvané inovatívne lieky, hoci treba dodať, že to, čo sa k nám často dostáva, nie sú vždy lieky na inovatívnu liečbu ako génové či bunkové terapie. A rovnako platí, že mnohé lieky na rakovinu patria medzi tie štandardné.
Ministerstvo zdravotníctva sa tiež odvoláva na nemeckú štúdiu, ktorá ukázala, že množstvo inovatívnych liekov nemá taký efekt, ako sa od nich očakáva. V tejto štúdii Nemci zbierali údaje o tom, či nové terapie, ktoré im prišli do systému úhrad v rokoch 2011 až 2017, dosahovali aj v praxi sľúbený medicínsky prínos. Bolo to 216 liekov. Len pri 19 z nich, teda 15 percentách, sa ukázalo, že nemajú žiadny benefit. Naopak, pri 54, teda štvrtine, sa preukázal významný benefit, pri 35 (16 percent) bol benefit menší alebo sa nedal kvantifikovať.
Štúdia podľa mňa hovorí hlavne o tom, že by sa mal zmeniť postup pri registrácii nových liekov. Európska lieková agentúra (EMA) už niekoľko rokov umožňuje rýchlejšiu registráciu liekov. Proces, ktorý štandardne trvá dlho, vie urýchliť a liek podmienene registrovať. Robí sa to najmä vtedy, keď ide o liek na indikáciu, ktorá zatiaľ nie je medicínsky pokrytá. Ak je bezpečný, tak ho pustí do obehu.
Do systému úhrad sa tak dostávajú lieky, ktoré ešte nemajú dostatočne veľké a zrelé dáta. Až používaním lieku sa niekedy zistí, že ten prínos nie je až taký veľký. Ak sa prínos nepreukáže ako veľký, nemal by štát prehodnotiť, či bude za liek platiť? Áno, a to sa aj deje, keď sa ukáže, že je ten liek nebezpečný.
Onkologické lieky a obavy pacientov
Práve onkológovia reagovali na novú vyhlášku ministerstva a hovorili, že ohrozí ich pacientov. Sú práve onkologické ochorenia tými, ktoré najviac zanedbávame, a nové lieky k nám prichádzajú pomaly? Inovatívnych alebo moderných liekov je najviac práve na onkologické ochorenia. Bavíme sa teda predovšetkým o týchto liekoch. Rakovina je veľmi rozšírená a každá firma chce nájsť zázračný liek. Takže keď hovoríme o inovatívnych liekoch, tak hovoríme častejšie o liekoch na rakovinu, hoci mnohé z nich už patria do kategórie štandardných liekov.
Netreba sa čudovať, že onkológovia sa tejto vyhlášky najviac boja. Na viaceré indikácie stále chýbajú lieky a často majú tieto lieky menší prínos. A ten relatívne malý prínos, keďže ide o predĺženie života niekedy len o niekoľko mesiacov, môže stáť veľa peňazí. Takže áno, tá obava je v prípade onkologických liekov relevantná.
Lekárenské paragrafy - Moderovaná diskusia 16.04.2026
Riešenia a budúcnosť
Ministerstvo s farmaceutickými firmami aj poisťovňami a pacientskymi organizáciami teraz hľadajú spôsob, ako nastaviť pravidlá pre drahé a nové lieky. Na Slovensku sa ceny liekov určujú ako priemer troch najnižších cien daného lieku v Únii. „Výnimky na tieto lieky by už neboli potrebné. A hlavne by všetci pacienti mali k týmto liekom rovnaký prístup. Pri zaraďovaní lieku medzi inovatívne by sa podľa nej mohli brať do úvahy aj ministerstvom stanovené priority. Treba však povedať, čo inovatívny liek bude. Inak ide o neefektívne nakladanie s verejnými zdrojmi. Detaily ešte nie sú jasné, ale napríklad, ak by liek nemal predpokladaný účinok, tak by ho už nezaplatila poisťovňa, ale farmaceutická firma.
„V zahraničí sa pri vstupe inovatívnych liekov využívajú aj rôzne formy cost sharingu, keď farmaceutická firma znáša náklady spolu s platcom (poisťovňou). Na zmene zákona pracuje aj farmaceutický biznis, ktorý tiež systém výnimiek kritizuje. „Je jednak závislý od subjektívneho rozhodovania, nie je dostatočne transparentný. A prijali by „zdieľané“ riziko? „Ide o transparentné dohody medzi výrobcami a poisťovňami, ktoré umožňujú prístup k liekom pri splnení stanovených podmienok.
Len na doplatkoch za lieky zaplatili v roku 2024 pacienti na Slovensku viac ako 610 miliónov eur. Ďalších 5,4 milióna eur predstavovali doplatky za dietetické potraviny. Zdravotná poisťovňa Dôvera od apríla zvýšila príspevok na doplatky za lieky pre deti do 18 rokov a ich rodičov z 300 na 400 eur. Tento benefit sa dá uplatniť na lieky na predpis aj na dietetické potraviny.
Podpredsedníčka Asociácie na ochranu práv pacientov Anna Reháková navrhla vyplácanie adresnej sociálnej dávky na lieky dôchodcom alebo ľuďom s nízkym príjmom. Tento návrh chce asociácia presadiť cez poslancov parlamentu.
Ministerstvo zdravotníctva v reakcii uviedlo, že 70 percent všetkých liekov má doplatok do 50 korún a riaditeľ odboru liekovej politiky Ján Mazag povedal, že „všetky lieky majú certifikát, čiže osvedčenie o svojej účinnosti a bezpečnosti“. Hoci zákon poistencov chráni a určuje pre doplatky na lieky strop, aj tieto položky dokážu vytiahnuť z peňaženky v priebehu roka desiatky, pri chronických pacientoch aj stovky eur. Nehovoriac o rodinách s malými deťmi, kde sa tieto sumy znásobujú.